Левомицетин (хлоранфеникол) – антибиотик широкого спектра действия. Активно применяется не только в медицине, но и в животноводстве или ветеринарии. Препарат представляет собой бесцветные кристаллы, он очень горькие на вкус. Часто используют для лечения инфекций ЖКТ, брюшного тифа и тому подобного.
Может ли быть аллергия на левомицетин?
Во время назначения антибиотика врач должен убедиться, что ранее пациент принимал его, и у него не было побочных действий/аллергии. Дальнейший приём препарата обязательно проводится под внимательным наблюдением лечащего врача. Хлоранфеникол – серьёзное лекарство, оно действует быстро, а если процесс запущен, то его сложно предотвратить.
Причины
Причина возникновения аллергии на левомицетин очень проста: приём препарата без ведома доктора, передозировка или наличие аллергических реакций в организме. Иногда лекарство только усиливает протекание аллергии в организме.
Самолечение, особенно это касается препарата в каплях, может привести к губительным последствиям. Незначительный их приём запускает спящий механизм аллергии, что скажется на всём организме сыпями, головными болями и отёками.
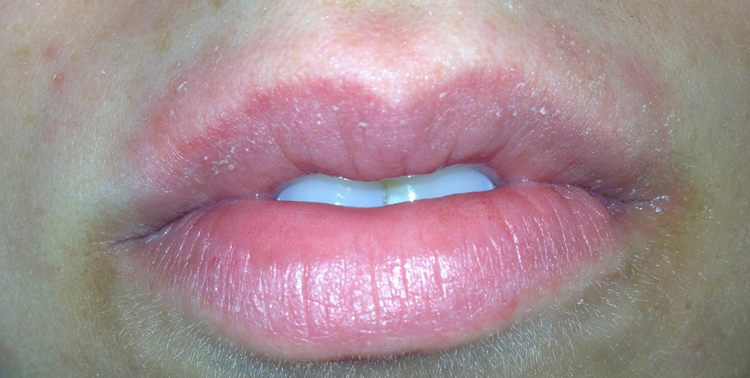
Симптомы аллергии
Препарат достаточно сложно переносится пациентами детского и пожилого возраста. Его назначают крайне редко. Женщины, которые принимают препарат в период лактации, следует на некоторое время приостановить грудное вскармливание. Аллергические реакции проявляются в виде зуда, высыпаний, крапивницы, дерматозов, отёка Квинке.
По интенсивности проявления аллергическая реакция делится на:
- Острую, она проявляет себя уже через полчаса после приёма препарата. Симптоматика следующая: покраснения верхних покровов кожи; высыпания и зуд наружных слоёв эпидермиса; некоторые участки на лице шелушатся (вокруг губ, между бровей, в ушных раковинах); слизистая глаз может приобрести желтоватый оттенок.
- «Под» острую, она проявляет себя через сутки или через несколько часов. Симптоматика следующая: горький привкус во рту; тяжесть в подреберной области; пульсирующая головная боль; обильная слезоточивость.
- Затяжную, она начинается по истечению суток или через несколько дней. Симптоматика следующая: сильное расстройство ЖКТ с жидким стулом или запором; повышение давления; венозный отток может нарушиться; боли в мышцах периодического характера; формула крови меняется (повышение лейкоцитов и нейтрофилов). Тяжёлые случаи приводят к возникновению острой необратимой анемии (апластическая, с прогрессирующим эффектом).
Что делать?
Обычно перед назначением врач проводит некоторую диагностику на проявление аллергии. За несколько дней до процедуры нельзя принимать алкоголь и за два часа до сеанса курить. Процедура проводится натощак. Берут левомицетин в жидком виде, то есть каплях. На мягкий участок (локтевой сгиб) наносят несколько капель, результат определяют не менее, через 5 минут.
При появлении слабой красноты препарат назначают на короткий период. Если место сильно покраснело, то назначают осторожно под строгим контролем врача. Если же появился волдырь, то у человека аллергия на левомицетин и его принимать противопоказано.
Что же делать, если лечение было назначено, а наступила аллергическая реакция?
- Прекратить приём лекарства немедленно. Если лечение незакончено, то его заменяют на более щадящий препарат.
- Теперь надо, как можно быстрее вывести токсин из организма. Прибегают к помощи антигестаминных препаратов таких, как Супрастин, Тавегил, Диазолин, Цитрин, Кларитин, Эриус. Они предназначены блокировать вещество, провоцирующее аллергию.
- Восстановить систему пищеварения. Если стул стал жидким, то назначают Энтеросгель, Имодиум, Смекту. Но врач должен назначить лечение только после получения результатов анализов. Если у пациента запор, то назначают мягкие слабительные в виде Гутталакса или Глицерина. Обязательно совмещают с препаратом-сорбентом (Сорбекс, Белый/Чёрный уголь, активированный уголь и так далее).
- Кожные высыпания лечат обычными смягчающими или антибактериальными кремами (Детский, Ромашка, Календула, Боро-Плюс). Также отлично помогают отвары из ромашки или календулы. Если поражения слишком сильные, то лечение назначает исключительно врач-дерматолог.
- Отёк Квинке возникает тогда, когда у человека уже есть в организме аллергены на что-либо. После приёма левомицетина процесс протекает в более тяжёлой форме. На теле и слизистых отмечаются набухания и припухлости. Очень быстрый отёк провоцирует гистамин после попадания в организм аллергена.
Если в анализе крови произошёл серьёзный сбой лейкоцитов и нейтрофилов, то восстанавливать организм надо только в амбулаторных условиях до тех пор, пока клиническая картина не придёт в норму.
Специалисты отмечают, что самые опасные для человека – это капли. Они производят мгновенный эффект, особенно на слизистые, очень быстро абсорбируются и попадают в кровь. Если человек будет игнорировать негативные проявления организма, то токсин может накопиться настолько, что это приведёт к летальному исходу.
Аллергия на «Левомицетин»: симптомы и первая помощь
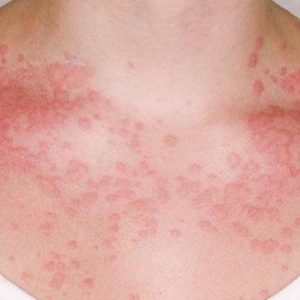
Как часто бывает – начинаешь принимать какой-либо банальный и привычный, казалось бы, простейший лекарственный препарат. Подвоха не ожидаешь, но вместо облегчения получаешь аллергическую реакцию.
Левомицетин – препарат, который знаком с детства. Ну, кому из нас не лечили им диарею после незрелых яблок или не капали в глаза при конъюнктивите? Но такие привычные лекарственные средства часто дают неожиданную и неприятную реакцию.
Что это за препарат? Какие показания к его использованию? И как проявляется непереносимость медикамента?
Левомицетин: немного о препарате
Левомицетин относится к лекарственной группе «Антибиотики». Основным действующим веществом является хлорамфеникол.
Существует несколько лекарственных форм препарата, которые используются для лечения различных органов и систем.
Что предлагают аптечные сети:
 таблетированная форма «Левомицетин» с 250, 500 мг основного компонента;
таблетированная форма «Левомицетин» с 250, 500 мг основного компонента;- пролонгированные капсулы – 650 мг хлорамфеникола;
- глазные капли – 2,5 мг действующего вещества на 1 мл;
- мазь для наружного использования – 1%, 5%;
- раствор для внутримышечного и внутривенного введения;
- спиртовой раствор с содержанием хлорамфеникола 0,25%, 1%, 3 и 5%.
Общим показанием к назначению этих лекарственных препаратов является поражение патогенной флорой, чувствительной к основному действующему веществу – шигеллы, сальмонеллы, стрептококки, стафилококки, штаммы протея, нейссерии, риккетсии, хламидии, лептоспиры, клебсиеллы. Активно работает в отношении грамнегативных и грампозитивных микроорганизмов, в том числе и спирохеты, клостидиев. Устойчивость патогенов к хлорамфениколу развивается крайне редко.
Препарат токсичен, поэтому показано назначение «Левомицетина» только в тех случаях, когда другие более щадящие антибиотики не дали эффекта либо при подтвержденной чувствительности патогенных микроорганизмов только к хлорамфениколу.
Препарат отличается высокой биодоступностью. Максимальная концентрация в плазме крови достигается уже через 1 час после инъекционного введения или перорального приема. Метаболиты выводятся через мочевыводящую систему, в небольших количествах – с каловыми массами.
Противопоказаний к назначению «Левомицетина» немного.
Не назначают препараты хлорамфеникола в следующих случаях:
- индивидуальная непереносимость;
- нарушения в системе кроветворения;
- острая перемежающаяся порфирия;
- доказанная устойчивость патогена к основному действующему веществу;
- нарушения в выработке пищеварительных ферментов;
- печеночная или почечная недостаточность в активной фазе.
Беременность, лактация, младенческий или детский возраст не являются противопоказанием к назначению препарата. Но использовать «Левомицетин» в этих случаях следует только по назначению, под контролем врача и только по жизненным показаниям.
Основной компонент препарата проникает через плацентарный барьер и выделяется с грудным молоком. Поэтому кормление на срок лечения рекомендуют прервать.
Мази с хлорамфениколом в составе не назначают для лечения грибковых поражений кожных покровов, псориазе любого генеза, экземах.
Препараты хлорамфеникола абсолютно не совместимы с этиловым спиртом. При одновременном приеме алкоголя и «Левомицетина» развивается дисульфарамная реакция. Это ярко выраженные признаки похмельного синдрома – тошнота, рвота, головокружение, резкое повышение АД, нарушение сердечного ритма.
Аллергия на «Левомицитин»: причины и симптомы
Реакция гиперчувствительности на основное действующее вещество препарата развивается в сжатые сроки. Первые признаки патологического процесса возникают уже через 30 минут после приема таблетированной формы.
Выделяют 3 стадии развития аллергической реакции. Каждая из них сопровождается характерной симптоматикой:
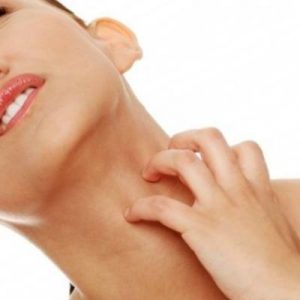 Острый процесс – наблюдается гиперемия кожных покровов, появляется сыпь и зуд. Кожа губ становится сухой, может потрескаться. Склеры приобретают желтый оттенок.
Острый процесс – наблюдается гиперемия кожных покровов, появляется сыпь и зуд. Кожа губ становится сухой, может потрескаться. Склеры приобретают желтый оттенок.- Подострая стадия – горечь во рту, боли в животе спазмирующего характера. Развивается головная боль, наблюдается отечность глаз, слезотечение. Появляются признаки аллергической ринореи – выделение прозрачной жидкости из носа, мало поддающейся терапии сосудосуживающими каплями.
- Хроническая стадия. Это тяжелое состояние, так как характеризуется яркими признаками полиорганной недостаточности.
При хронической форме аллергии наблюдаются следующие проявления:
- Развивается нарушение пищеварения, выработка пищеварительных ферментов.
- Изменяется формула крови. Отмечают повышенный лейкоцитоз, количество эозинофилов свидетельствует о тяжелой аллергической реакции. Нарушается синтез гемоглобина, развивается анемия.
- Идет активный некроз участков печени. Крупные сосудистые магистрали отекают, развиваются явления, сходные с признаками тромбоза вен конечностей.
- Резко снижается АД. При смазанной основной симптоматике, давление может снижаться плавно, но держаться на низком уровне длительное время.
При первых признаках развития аллергической реакции на лекарственное средство следует прекратить прием и вызвать врача. Не следует ждать наступления 3 стадии.
Частные аллергические реакции
При использовании местных форм лекарственного препарата формы аллергической реакции могут отличаться от общесистемных явлений. Зачастую они протекают менее агрессивно.
Аллергические реакции на глазные капли «Левомицетин»
При использовании глазных капель «Левомицетин» наблюдаются местные аллергические реакции.
Для них характерно:
- зуд;
- гиперемия склеры, глазного яблока в целом, кожи век;
- наблюдается повышенное слезотечение;
- светобоязнь;
- шелушение кожи век;
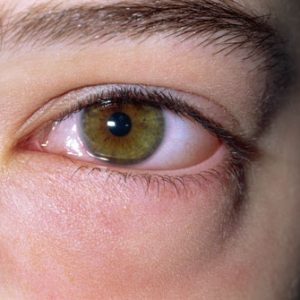 ощущение инородного тела в глазнице;
ощущение инородного тела в глазнице;- отечность глазного яблока, век;
- головные боли;
- боль в глазу;
- раздражение конъюнктивы;
- крапивница;
- сыпи;
- из-за повышенного слезоотделения развивается аллергическая ринорея.
Местные реакции на мазь для наружного применения «Левомицетин»
Наружная форма в виде мази редко способствует развитию индивидуальной непереносимости. Если и развивается аллергическая реакция, то только по месту нанесения мази. Общесистемных реакций мазь или гель с левомицетином не вызывают.
Характерные накожные реакции:
- зуд;
- гиперемия кожных покровов в месте аппликации;
- сухость;
- крапивница.
Первая помощи при аллергической реакции на препараты хлорамфеникола
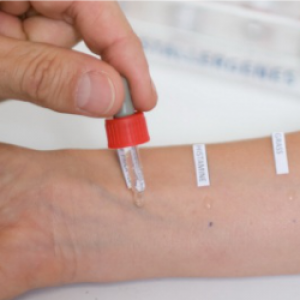 При появлении первых признаков непереносимости лекарственного средства «Левомицетин» следует экстренно отменить использование всех форм препарата.
При появлении первых признаков непереносимости лекарственного средства «Левомицетин» следует экстренно отменить использование всех форм препарата.
При незначительных проявлениях кожных реакций рекомендуется тщательно промыть место нанесения чистой водой. Затем принять любое привычное антигистаминное средство – Лоратадин, Цетрин, Эдем, для детей капли «Зодак». В тяжелых случаях рекомендуется использовать мази с кортикостероидами по назначению врача кратковременным курсом.
Если аллергическая реакция развилась после использования капель для глаз с «Левомицетином», то следует обратиться к офтальмологу. Это позволит исключить прочие воспалительные процессы в системе глаза и оценить степень поражения. При подтверждении диагноза врач назначит антигистаминные препараты общесистемного и местного действия, антибактериальные капли.
При развитии общесистемной реакции после приема таблетированной или введения инъекционной формы «Левомицетина» следует обратиться в службы экстренной помощи. При появлении симптоматики у детей показана срочная госпитализация, так как избыток или непереносимость хлорамфеникола отрицательно влияет на миокард ребенка. У малышей первого года жизни летальный исход при передозировке или аллергии на лекарственное средство наступает в 2 случаев из пяти.
В условиях стационара показано использование энтеросорбентов перорально, промывание желудка и кишечника, антигистаминные средства в тяжелых случаях капельно. Пациент должен находиться под контролем врача.
Левомицетин – эффективный, но токсичный препарат. Достоинств у него множество. Это и низкая резистентность патогенных микроорганизмов, и широкий спектр действия, и наличие различных лекарственных форм, и очень бюджетная цена. Но не стоит назначать этот антибиотик себе, а тем более собственному ребенку, самостоятельно.
Ведь даже, если в прошлый эпизод диареи «Левомицетин» помог, то это не значит, что дальнейшее применение пройдет без осложнений.
Чумаченко Ольга, врач, медицинский обозреватель
17,033 просмотров всего, 11 просмотров сегодня
Лекарственная аллергия
Лекарственная аллергия – это гиперчувствительность к определенным лекарственным препаратам, характеризующаяся развитием иммунной реакции в ответ на повторное проникновение в организм даже минимального количества аллергена. Проявляется симптомами поражения кожных покровов, бронхолегочной системы и других внутренних органов, кровеносных сосудов и суставов. Возможны системные аллергические реакции. Диагностика основана на сборе анамнеза, осмотре, данных лабораторных исследований и кожных тестов. Лечение – удаление проблемного лекарственного средства из организма, антигистаминные препараты, глюкокортикоиды, поддержание кровообращения и дыхания при системных реакциях, АСИТ.
МКБ-10
- Причины
- Патогенез
- Симптомы лекарственной аллергии
- Диагностика
- Лечение лекарственной аллергии
- Цены на лечение
Общие сведения
Лекарственная аллергия – развитие аллергических и псевдоаллергических реакций при введении в организм медикаментозных средств. По данным статистики, от 1 до 3% используемых в медицинской практике лекарственных препаратов могут приводить к развитию аллергии. Чаще всего гиперчувствительность развивается к антибиотикам пенициллинового ряда, нестероидным противовоспалительным средствам, местным анестетикам, вакцинам и сывороткам. В основе патогенеза лежат аллергические реакции немедленного и замедленного типа, а также иммунокомплексные и цитотоксические реакции. Основные клинические проявления – кожная сыпь по типу крапивницы, эритемы и контактного дерматита, ангиоотек, системные аллергические реакции (лекарственная лихорадка, сывороточная болезнь, системные васкулиты, анафилаксия). Чаще лекарственная аллергия встречается у взрослых в возрасте от 20 до 50 лет, среди них около 70% составляют женщины. Летальный исход, как правило, обусловлен развитием анафилактического шока и синдрома Лайелла.

Причины
Лекарственная аллергия может отмечаться на любой медикамент, при этом различают полноценные антигены с наличием белковых компонентов (препараты крови, гормональные средства, высокомолекулярные препараты животного происхождения) и частичные (неполноценные) антигены – гаптены, приобретающие аллергенные свойства при контакте с тканями организма (альбуминами и глобулинами сыворотки крови, тканевыми белками проколлагенами и гистонами).
Перечень лекарственных препаратов, способных вызвать аллергическую реакцию, очень широк. Это, прежде всего, антибиотики (пенициллины, цефалоспорины, тетрациклины, аминогликозиды, макролиды, хинолоны), сульфаниламиды, анальгетики и нестероидные противовоспалительные средства, сыворотки и вакцины, гормональные препараты, местноанестезирующие средства, ингибиторы АПФ и другие лекарственные вещества.
Патогенез
При введении в организм проблемного медикамента развивается одна из разновидностей иммунных реакций: немедленного, замедленного типа, цитотоксическая, иммунокомплексная, смешанная или псевдоаллергическая.
- Реакция немедленного типа характеризуется образованием антител изотипа IgE при первом попадании аллергена в организм и фиксацией иммуноглобулинов на тканевых тучных клетках и базофилах крови. Повторный контакт с лекарственным антигеном запускает процесс синтеза и усиленного выброса медиаторов воспаления, развитие аллергического воспаления в пораженных тканях или во всем организме. По такому механизму обычно протекает лекарственная аллергия на пенициллин, салицилаты и сыворотки.
- При цитотоксических реакциях в качестве клеток-мишеней используются форменные элементы крови, клетки эндотелия сосудов, печени и почек, на которых фиксируется антиген. Затем происходит взаимодействие антигена с антителами класса IgG и IgM, включение в реакцию комплемента и уничтожение клеток. При этом отмечается аллергическая цитопения, гемолитическая анемия, поражение соединительной ткани и почек. Такой патологический процесс нередко возникает при употреблении фенитоина, гидралазина, прокаинамида и других медикаментов.
- Развитие иммунокомплексных реакций происходит при участии всех основных классов иммуноглобулинов, которые образуют с антигенами циркулирующие иммунные комплексы, фиксирующиеся на внутренней стенке кровеносных сосудов и приводящие к активации комплемента, повышению проницаемости сосудов, возникновению системного васкулита, сывороточной болезни, феномена Артюса-Сахарова, агранулоцитоза, артритов. Иммунокомплексные реакции могут встречаться при введении вакцин и сывороток, антибиотиков, салицилатов, противотуберкулезных средств и местных анестетиков.
- Реакции замедленного типа включают фазу сенсибилизации, сопровождающуюся образованием большого количества T-лимфоцитов (эффекторов и киллеров) и разрешения, наступающую через 1-2 суток. Патологический процесс при этом проходит иммунологическую (распознавание антигенов сенсибилизированными T-лимфоцитами), патохимическую (производство лимфокинов и активация клеток) и патофизиологическую (развитие аллергического воспаления) стадии.
- Псевдоаллергические реакции протекают по схожему механизму, только иммунологическая стадия при этом отсутствует, а патологический процесс сразу начинается с патохимической стадии, когда под действием медикаментов-гистаминолибераторов происходит интенсивный выброс медиаторов аллергического воспаления. Псевдоаллергию на лекарства усиливает употребление продуктов с повышенным содержанием гистамина, а также наличие хронических заболеваний пищеварительного тракта и эндокринных расстройств. Интенсивность псевдоаллергической реакции зависит от скорости введения и дозы препарата. Чаще псевдоаллергия встречается при использовании некоторых кровезаменителей, йодсодержащих веществ, используемых для контрастирования, алкалоидов, дротаверина и других препаратов.
Следует учитывать, что одно и то же лекарственное средство может вызывать как истинную, так и ложную аллергию.
Симптомы лекарственной аллергии
Клинические симптомы лекарственной аллергии многообразны и включают более 40 вариантов поражения органов и тканей, встречающихся в современной аллергологии. Чаще всего отмечаются кожные, гематологические, респираторные и висцеральные проявления, которые могут быть локализованными и системными.
Аллергические поражения кожных покровов чаще проявляются в виде крапивницы и ангионевротического отека Квинке, а также аллергического контактного дерматита. Несколько реже отмечается возникновение фиксированной эритемы в виде одиночных или множественных бляшек, пузырей или эрозий в ответ на использование салицилатов, тетрациклинов и сульфаниламидов. Наблюдаются и фототоксические реакции, когда поражение кожи возникает при воздействии ультрафиолетового излучения на фоне употребления некоторых анальгетиков, хинолонов, амиодарона, аминазина и тетрациклинов.
В ответ на введение вакцин (от полиомиелита, БЦЖ), антибиотиков пенициллинового ряда и сульфаниламидов может отмечаться развитие многоформной экссудативной эритемы с появлением на коже кистей и стоп и на слизистых оболочках пятен, папул и пузырьковых высыпаний, сопровождающихся общим недомоганием, лихорадкой и болями в суставах.
Лекарственная аллергия может проявляться в виде феномена Артюса. В месте введения препарата через 7-9 дней возникает покраснение, образуется инфильтрат с последующим абсцедированием, формированием свища и выделением гнойного содержимого. Аллергическая реакция на повторное введение проблемного медикамента сопровождается лекарственной лихорадкой, при которой через несколько дней после употребления препарата появляются озноб и повышение температуры до 38-40 градусов. Лихорадка самопроизвольно проходит через 3-4 дня после отмены лекарственного средства, вызвавшего нежелательную реакцию.
Системные аллергические реакции в ответ на введение медикаментозного препарата могут проявляться в виде анафилактического и анафилактоидного шока различной степени тяжести, синдрома Стивенса-Джонсона (многоформной экссудативной эритемы с одновременным поражением кожных покровов и слизистых оболочек нескольких внутренних органов), синдрома Лайелла (эпидермального некролиза, при котором также поражаются кожа и слизистые оболочки, нарушается работа практически всех органов и систем). Кроме того, к системным проявлениям лекарственной аллергии относятся сывороточная болезнь (лихорадка, поражение кожи, суставов, лимфатических узлов, почек, сосудов), волчаночный синдром (эритематозная сыпь, артриты, миозиты, серозиты), системный лекарственный васкулит (лихорадка, крапивница, петехиальная сыпь, увеличение лимфатических узлов, нефрит).
Диагностика
Для установления диагноза лекарственной аллергии необходимо проведение тщательного обследования с участием специалистов различного профиля: аллерголога-иммунолога, инфекциониста, дерматолога, ревматолога, нефролога и врачей других специальностей. Тщательно собирается аллергологический анамнез, проводится клинический осмотр, выполняется специальное аллергологическое обследование.
С большой осторожностью в условиях медицинского учреждения, оснащенного необходимыми средствами для оказания неотложной помощи, выполняются кожные аллерготесты (аппликационные, скарификационные, внутрикожные) и провокационные тесты (назальные, ингаляционные, подъязычные). Среди них достаточно достоверным является тест торможения естественной эмиграции лейкоцитов in vivo с лекарственными средствами. В числе лабораторных тестов, применяемых в аллергологии для диагностики лекарственной аллергии, используются базофильный тест, реакция бласттрансформации лимфоцитов, определение уровня специфических иммуноглобулинов классов E,G и M, гистамина и триптазы, а также другие исследования.
Дифференциальная диагностика проводится с другими аллергическими и псевдоаллергическими реакциями, токсическим действием медикаментов, инфекционными и соматическими заболеваниями.
Лечение лекарственной аллергии
Важнейший этап лечения лекарственной аллергии – устранение негативного воздействия медикамента путем прекращения его введения, уменьшения всасывания и быстрейшего выведения из организма (инфузионная терапия, промывание желудка, клизмы, прием энтеросорбентов и т. д.).
Назначается симптоматическая терапия с использованием антигистаминных препаратов, глюкокортикостероидов, средств для поддержания функций дыхания и кровообращения. Осуществляется наружное лечение. Оказание помощи при системных аллергических реакциях проводится в условиях реанимационного отделения стационара. При невозможности полного отказа от проблемного медикамента возможна десенситизация.
Псевдоаллергические реакции и истинная аллергия
 Что такое псевдоаллергические реакции, чем они отличаются от истинной аллергии, почему возникает псевдоаллергия, как ее выявить и устранить ее проявления?
Что такое псевдоаллергические реакции, чем они отличаются от истинной аллергии, почему возникает псевдоаллергия, как ее выявить и устранить ее проявления?
В наши дни аллергия стала настоящим бедствием человечества, вызывая тяжелые заболевания у миллионов людей независимо от возраста, пола, места проживания. Аллергические реакции могут быть легкими и быстропреходящими (незначительный локальный зуд и покраснение кожи, насморк и чихание), в других случаях они вызывают довольно серьезные изменения в организме:в виде отека кожи и слизистых оболочек, приступа удушья, поражения желудочно-кишечного тракта и даже анафилактического шока, который нередко заканчивается смертью.
И всему виной повышенная чувсвительность организма к определенным чужеродным веществам, попадающим к нам через дыхательные пути, во время приема пищи, при введении лекарственных средств, укусах змей и насекомых и т.д.
Вот только в 70-80% случаев речь идет не об истинной аллергии, а о псевдоаллергических реакциях.
Аллергия или псевдоаллергия?
Истинная аллергия – это повышенная чувсвительность к определенным белковым компонентам, содержащимся в веществах, попадающих в организм. При этом чужеродный агент становится антигеном, на который усиленно реагирует наша иммунная система, вырабатывая своего рода “противоядие” в виде специальных клеток и антител, распознающих и запоминающих неизвестное вещество (так называемый клеточный и гуморальный иммунитет). При повторном попадании этого аллергена иммунитет бурно реагирует на распознанного чужака, активируя выброс клетками различных биологически активных веществ (и прежде всего, гистамина). В результате и возникают эффекты, характерные для аллергических реакций – воспаление, отек, зуд, системные проявления (падение артериального давления, нарушение кровоснабжения органов и тканей и т.д.).
При псевдоаллергических реакциях патологический процесс протекает почти также, только отсутствует первая, иммунологическая стадия, то есть клетки иммунной системы (лимфоциты) не реагируют на чужеродное вещество и антитела не вырабатываются. При псевдоаллергии сразу развивается вторая, патохимическая стадия, характеризующаяся выбросом медиаторов воспаления (гистамина и др.).
Какие причинные факторы способствуют развитию псевдоаллергии?
Псевдоаллергические реакции развиваются чаще при поступлении в организм веществ, стимулирующих выброс гистамина клетками или продуктов с высоким содержанием гистамина, тирамина и других биологически активных компонентов, вызывающих запуск воспалительных изменений в органах и тканях, характерных для аллергии.
- Гистаминолибераторы – вещества, способствующие интенсивному высвобождению гистамина тучными клетками и базофилами: яйца, морепродукты, шоколад, клубника, орехи, консервированные продукты и др.
- Выброс гистамина клетками могут стимулировать некоторые физические факторы: ультрафиолетовое излучение, высокая и низкая температура, вибрационное воздействие, а также воздействие агрессивных химических веществ (кислот, щелочей, медикаментов для местного применения).
- Псевдоаллергические реакции могут возникать на фоне хронических заболеваний желудочно-кишечного тракта (гастрита, дуоденита, язвенной болезни желудка и 12-перстной кишки, энтероколита), при которых повреждается слизистая оболочка желудка и кишечника и вещества-гистаминолибераторы легко проникают к тучным клеткам, стимулируя выброс гистамина. При заболеваниях пищеварительного тракта также нарушен и процесс инактивации гистамина, что способствует более длительному течению псевдоаллергических реакций и связанных с ними воспалительных изменений в органах и тканях.
- Ложная аллергия часто возникает при приеме в пищу продуктов с высоким содержанием гистамина и тирамина: твердых сыров, красного вина и пива, мясных и рыбных полуфабрикатов (ветчины, сосисок, копченых колбас) и консерв, маринованных помидоров и огурцов, изделий из шоколада.
- Нередко возникновение псевдоаллергических реакций связано с употреблением различных пищевых добавок – красителей (тартазина и нитрита натрия), консервантов (бензойной кислоты, глутамата натрия, салицилатов), ароматизаторов и загустителей. Сходная реакция может отмечаться при попадании в пищу нитратов, пестицидов, тяжелых металлов, токсических веществ, выделяемых микроорганизмами и паразитами.
- Прием лекарственных препаратов – один из самых частых провоцирующих факторов развития псевдоаллергических реакций (примерно в 70-80% случаев появления симптомов, сходных с аллергией, речь идет о ложной, то есть псевдоаллергии).
Признаки псевдоаллергических реакций
Клинические проявления псевдоаллергических и аллергических реакций схожи и трудно отличимы друг от друга. И в том и другом случае встречаются местные (локальные) признаки воспалительного процесса:
- Поражение кожи и слизистых оболочек с появлением покраснения, мелких или крупных пузырей, местного отека (ангионевротический отек Квинке), жалобы на зуд различной степени выраженности, расчесы на коже
- Воспалительные изменения в верхних дыхательных путях – носоглотке, гортани, бронхах с появлением соответствующих жалоб (насморк, приступы чихания, затруднение носового дыхания, слезотечение, затруднение дыхания, осиплость голоса, приступы удушья)
- Поражение слизистой оболочки желудочно-кишечного тракта и жалобы на боли в животе, тошноту и рвоту, урчание в животе, жидкий стул и т.д.
- Нарушение функции сердечно-сосудистой системы с появлением слабости, утомляемости, головокружения, повторных обмороков в связи с низким артериальным давлением, аритмии, отеков на ногах и других признаков, свидетельствующих о нарушении кровоснабжения органов и тканей, развитии сердечно-сосудистой недостаточности. При развитии анафилактических и анафилактоидных реакций вышеперечисленные симптомы возникают остро – падает давление, возникает потеря сознания, нарушается дыхание, может быть остановка сердца.
Как отличить аллергию и псевдоаллергию
Для того, чтобы установить диагноз псевдоаллергии, нужно сначала провести все стандартные аллергологические исследования,чтобы исключить истинную аллергию.
- Уже при изучении анамнеза можно получить ценные данные. Так, при аллергии патолоческий процесс возникает каждый раз при воздействии данного аллергена. При псевдоаллергических реакцях такой зависимости нет, а симптомы болезни и их выраженность зависят от дозы принятого непереносимого вещества (пищевого продукта, лекарственного средства) или добавки, содержащейся в нем. Например, употребление болгарского перца, купленного в магазине, вызывает появление псевдоаллергической реакции с зудом, локальным отеком на лице, а прием того же сорта перца, выращенного на своем огороде, никакой нежелательной реакции не вызывает.
- Аллергические проявления возникают при повторном контакте с аллергеном, при псевдоаллергии реакция может возникать при первой же встрече с непереносимым веществом
- При истинной аллергии часто отмечаются другие признаки атопии (кроме аллергического ринита – еще и бронхиальная астма или крапивница), при псевдоаллергических реакциях таких признаков не отмечается.
- Проведение кожных проб и иммунологических исследований с определением специфических антител (иммуноглобулинов) к аллергенам дает положительный результат при аллергических реакциях и отрицательный – при псевдоаллергии
- При пищевых псевдоаллергических реакциях может выполняться тест с гистамином, который вводится в двенадцатиперстную кишку и изучается реакция на его введение.
Принципы лечения ложной аллергии
- Как и при истинной аллергии в случае псевдоаллергической реакции необходимо исключить попадание в организм проблемного вещества, вызвавшего развитие патологического процесса (пищевого продукта или добавки, лекарственного препарата).
- Важно соблюдать определенные диетические рекомендации: по возможности максимально ограничить поступление с пищей продуктов с высоким содержанием гистамина, а также гистаминолибераторов, включать а рацион овсяную кашу, рисовый отвар, слизистые овощные и крупяные супы, натуральную кисломолочную продукцию и другие хорошо переносимые в данном конкретном случае продукты.
- Используются стандартные антигистаминные средства, проводится симптоматическое лечение с учетом конкретных проявлений псевдоаллергических реакций (капли и спреи в нос, мази и кремы для местного применения на кожные покровы, ингаляторы, сосудистые препараты и т.д.)
- Иногда при пищевой псевдоаллергии проводится лечение малыми дозами гистамина с постепенным их повышением.
Лечение псевдоаллергических реакций должно проводиться врачом-аллергологом с участием дерматолога, ЛОР-врача и других специалистов в зависимости от локальных проявлений болезни. При правильном выполнении врачебных рекомендаций по режиму труда и отдыха, соблюдению диеты, приему медикаментозных средств в большинстве случаев удается добиться хороших результатов.
Аллергия на антибиотики — причины и проявления у детей и взрослых, диагностика, методы лечения, профилактика
Реакция организма на антибиотики – одно из распространенных аллергических проявлений при применении лекарственных препаратов. Вероятность развития гиперчувствительности и нежелательных последствий повышается с увеличением дозировки и частоты приема лекарственных средств, продолжительности медикаментозного лечения.
Что такое аллергия
Патологический процесс, проявляющийся повышенной чувствительностью (гиперчувствительность) иммунной системы организма к какому-либо натуральному или искусственному веществу, называется аллергией. Гиперчувствительность могут провоцировать продукты питания, шерсть, пыль, микробы, лекарственные средства и др. В патогенезе аллергии на антибиотики выделяют три стадии:
- Сенсибилизация. Процесс приобретения организмом специфической повышенной иммунной чувствительности к каким-либо чужеродным веществам. Развивается после первого контакта с антибиотиком, клинически не проявляется.
- Период клинической симптоматики. Характеризуется увеличением секреции эндокринных желез организма, сокращением гладкой мускулатуры, болью, лихорадкой, воспалением, шоком.
- Период гипосенсибилизации. В это время происходит постепенное снижение повышенной чувствительности.
Причины появления аллергии на антибиотики
Среди всех медикаментов из группы антибиотиков аллергические реакции чаще других вызывают пенициллины и сульфаниламиды, вследствие того, что веществами этих групп обрабатывают многие продукты питания для продления срока годности. Существует несколько факторов риска, которые значительно повышают вероятность гиперчувствительности к антимикробным препаратам:
- наличие у больного других видов аллергии;
- хронические заболевания;
- частые повторные курсы одного и того же медикамента;
- вирусные инфекции;
- длительный прием антибиотиков;
- наследственная предрасположенность.
Кроме того, спровоцировать аллергическую реакцию могут вспомогательные вещества, входящие в состав препаратов: стабилизаторы, консерванты, красители, ароматизаторы и др. Риск развития гиперчувствительности значительно повышается, если у пациента имеются нарушения функционирования почек или печени. Аллергия после антибиотиков чаще возникает у детей, т.к. у них метаболизм препаратов происходит медленнее, чем у взрослых.
- Как вернуть любимого человека
- Слизистые выделения у женщин
- Салат Капрезе — рецепт пошагово с фото. Как приготовить классический итальянский салат Капрезе
Как проявляется аллергия
Все симптомы, которые возникают при гиперчувствительности, подразделяются на общие и местные. Первые затрагивают все системы организма, характерны для людей среднего и пожилого возраста, а также для больных с множественными патологиями. Аллергия после приема антибиотиков местного характера проявляется только в отношении одного участка кожи или органа. Общие симптомы включают следующее:
- Анафилактический шок. Состояние развивается сразу после применения лекарственного средства. Анафилактический шок проявляется резким падением артериального давления, тахикардией, отеком слизистой оболочки гортани, удушьем, появлением высыпаний на кожных покровах.
- Сывороточноподобный синдром. Как правило, развивается спустя несколько недель. Характеризуется болью в суставах, повышением температуры и увеличением лимфоузлов.
- Лекарственную лихорадку. Представляет собой подъем температуры до 40°С. Лекарственная лихорадка развивается спустя 5-7 суток после приема антибиотиков и сохраняется несколько дней.
- Токсический эпидермальный некролиз (синдромом Лайела). Патология встречается редко, характеризуется образованием на кожных покровах болезненных крупных волдырей, наполненных прозрачной жидкостью. После того как пузырь вскрывается, кожа облезает и образуется рана.
- Синдром Стивенса-Джонсона. При таком состоянии на коже появляется кореподобная сыпь, слизистые оболочки воспаляются, температура тела повышается. Иногда возникают понос и рвота.
Тяжелое течение гиперчувствительности и летальный исход при применении антибиотиков возникают редко. Клиническая картина, как правило, проявляется местными симптомами. Аллергия на антибиотики проявляется так:
- Крапивница. При этом на любом участке кожи появляются красные пятна, сопровождающиеся зудом.
- Отек Квинке. Представляет собой отек одного участка тела, который сопровождается покраснением кожи, зудом и ощущением распирания.
- Дерматит эритематозного типа. Характеризуется небольшой отечностью и покраснением места соприкосновения кожи с антибиотиком (например, после введения раствора внутримышечно).
- Фотосенсибилизация. При этом наблюдается покраснение кожи после попадания на нее солнечных лучей. Фотосенсибилизация нередко вызывает зуд, появление везикул.
- Кляр для курицы: рецепты
- АМГ гормон — что это такое и за что отвечает у женщин
- Дихлофос от блох
У ребенка
Самыми распространенными симптомами аллергической реакции у ребенка являются головная боль, расстройство работы желудочно-кишечного тракта (понос, рвота, тошнота), ринит, конъюнктивит, зуд и покраснение кожных покровов. Кроме того, может развиться отек Квинке. У небольшого количества пациентов детского возраста могут возникнуть анафилактический шок, удушье, головокружение и потеря сознания.
Диагностика
Определение наличия аллергии осуществляется при помощи тщательного сбора анамнеза, физического осмотра и проведения ряда анализов. Аллергическая реакция на антибиотики диагностируется при помощи:
- Кожных аллергопроб. На кожу предплечья наносят небольшое количество жидкости с антибактериальными веществами и с помощью скарификатора или иглы проводят небольшие царапинки. Затем оценивают результат: при наличии изменений на коже (зуда, покраснения) наличие гиперчувствительности доказано.
- Анализа крови на иммуноглобулин Е. При его наличии на конкретный препарат диагноз подтверждается.
- Общего анализа крови. В результатах оценивают количество лейкоцитов, эозинофилов – их повышенное содержание в крови свидетельствует о гиперчувствительности.
Что делать при аллергии на антибиотики
Терапия аллергической реакции при приеме антибиотиков проводится по следующей схеме:
- немедленное прекращение приема препарата;
- очищение организма при помощи гемосорбции и плазмофереза (в тяжелых случаях);
- прием антигистаминных средств, глюкокортикостероидов;
- симптоматическое лечение;
- проведение специфической гипосенсибилизации (уменьшение иммунной чувствительности к конкретному медикаменту).

Медикаментозные средства
Для устранения аллергической реакции применяют комплексную медикаментозную терапию. Назначают следующие группы лекарственных средств:
- Антигистаминные. Медикаменты, снижающие выраженность аллергических реакций благодаря блокированию Н1-гистаминовых рецепторов. Назначают как системные средства в виде таблеток и растворов для внутривенного вливания, так и в форме препаратов для местного использования (гелей, мазей и др).
- Энтеросорбенты. Средства этой группы адсорбируют остатки лекарственных средств, их метаболиты и выводят из организма естественным путем.
- Гормональные средства. Уменьшают симптомы реакции гиперчувствительности при тяжелых ее проявлениях.
Рассмотрите основные характеристики самых популярных медикаментов, применяемых при симптомах аллергической реакции на антибиотики: