Бронхоэктатическая болезнь (бронхоэктазы) – хроническая патология бронхолегочной системы, в основе которой лежит морфологическое и функциональное изменение бронхиальной стенки.
Признаки болезни проявляют себя в детстве и в юношеском возрасте после перенесенной бронхопневмонии или инфекции, чаще страдают мужчины.
- Что такое бронхоэктатическая болезнь (бронхоэктазы)?
- Код по МКБ-10
- Этиология
- Патогенез
- Классификация
- Симптомы бронхоэктазы
- Диагностика бронхоэктазы
- Лечение бронхоэктазы
- Лечение народными средствами
- Профилактика
- Прогноз
Что такое бронхоэктатическая болезнь (бронхоэктазы)?
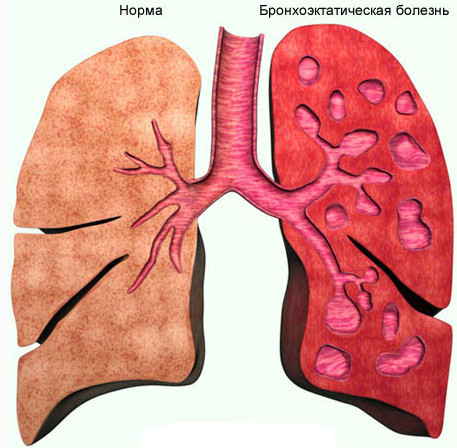
В основе патологии лежит деструкция стенок бронхиального дерева, что приводит к появлению мешковидных или трубчатых расширений, которые называются бронхоэктазами.
Они могут быть в одном или нескольких сегментах (долях легкого), чаще обнаруживаются в нижних отделах.
Заболевание сопровождается рецидивирующим гнойно-воспалительным процессом. Бронхоэктаз заполняется слизистым содержимым, которое инфицируется и выводится наружу в виде мокроты.
Если по каким-то причинам просвет бронха закупоривается, его стенки отекают, в этих участках развивается дополнительная сеть капилляров. Патологические изменения приводит к кровохарканью и легочному кровотечению.
Бронхоэктазии со временем провоцируют патологические изменения в легочной ткани.
Код по МКБ-10
Бронхоэктазии относят к классу 10 по МКБ – болезням органов дыхания, к разделу хронических заболеваний нижних дыхательных путей – J40-J47.
Код по МКБ 10 – J47.
Этиология
Первичные бронхоэктазии появляются вследствие генетически обусловленной неполноценности стенок бронхов – это слабость гладкомышечной и соединительной ткани, недостаточность защитных факторов.
Врожденные аномалии бронхиального дерева так же приводят к появлению расширений. Первичная бронхоэктатическая болезнь встречается реже вторичной.
Причины приобретенных бронхоэктазов – это перенесенные воспалительные заболевания (бронхит, туберкулеза легких, пневмонии, абсцессы легкого), опухолевое поражение.
Отмечаются случаи болезни после попадания инородного тела в бронхи.
Способствующими факторами являются:
- иммунодефицитные состояния;
- курение во время беременности и перенесенные в этот период ОРВИ;
- инфекции носоглотки у детей (синуситы,тонзиллит, разрастание аденоидной ткани).
Патогенез
В развитии болезни выделяют факторы:
- нарушение проходимости бронхов (сдавление их прикорневыми лимфоузлами, закупорка слизистой пробкой, обструкция), вследствие чего нарушается отхождение секрета;
- происходит застой содержимого бронхов, в нем размножаются микроорганизмы, развивается воспаление;
- возникает обтурационный ателектаз – сморщивание участка легкого, к которому ведет измененный бронх.
К воспалению бронхоэктазий приводят механизмы:
- застойные явления, нарушение отхаркивания;
- снижение местного иммунитета (размножаются бактерии – синегнойная палочка, клебсиелла, стафилококки, микоплазмы, протей).
Измененные бронхиальные стенки становятся податливыми, растягиваются и расширяются. В них разрушаются хрящевые пластики, гладкомышечные волокна замещаются соединительной тканью.
Нарушается работа цилиндрического эпителия – он перестает выталкивать секрет наружу. Эти механизмы приводят к стойкому изменению бронхиальной трубки, вследствие чего появляются бронхоэктазы в легких.
Классификация
- Бронхоэктазии бывают в виде мешочка, трубочки, веретена и смешанной формы.
- По происхождению – врожденные и приобретенные аномалии.
- По тяжести болезни – легкой, средней, тяжелой степени, осложненная форма.
- По фазе выделяют обострение и ремиссию.
- В зависимости от распространения – одностороннее и двухстороннее поражение.
Классификация осложнений: кровохарканье, развитие легочного сердца, амилоидоза, легочно-сердечной недостаточности.
Симптомы бронхоэктазы
Симптоматика не зависит от того, врожденный это или приобретенный дефект. Основную роль играет распространенность поражения, степень дилатации бронха, наличие пневмосклероза, ателектаза. Небольшие бронхоэктазы могут длительное время существовать без клинических симптомов.
Основным признаком болезни является кашель с гнойным отделяемым. Обострения возникает на фоне простуды или вирусного заболевания. При легких формах температура остается субфебрильной, при тяжелом течении развивается лихорадка. Симптомы то обостряются, то затухают, болезнь носит рецидивирующий характер.
Мокроты при бронхоэктазиях выделяется много – от 20 мл до полулитра , она выходит «полным ртом». Усиливается ее отхождение по утрам или при придании «правильного» положения тела – на больном боку с опущенной вниз головой. При стоянии мокрота разделяется на 2 слоя: верхний – опалесцирующий, содержит примесь слюны, нижний – гнойный.
При хронической форме болезни мокрота приобретает зловонный аромат, пациенты также жалуются на гнилостный запах во рту.
Сопутствующие симптомы болезни:
- одышка, сопутствующая физической нагрузке;
- цианоз носогубного треугольника – при наличии легочно-сердечной недостаточности;
- анемия;
- землистый цвет лица;
- похудание, недостаток роста и веса;
- боли в грудине – если в процесс вовлечена плевра.
Изменения ногтей в виде «часовых стекол» в настоящее время встречаются редко и только в тяжелых случаях. При «сухой» форме болезни гнойного отделяемого может не быть, заболевание диагностируют при появлении кровохарканья.
Длительное течение бронхоэктазии ведет к развитию дистрофии миокарда, которая проявляется в виде болей в сердце, гипертонии, отечности, одышки, тахикардии сердца.
Диагностика бронхоэктазы
Во время осмотра пациента наблюдаются следующие данные:
- при аускультации слышны разнокалиберные влажные и сухие хрипы, они уменьшаются или исчезают после выведения мокроты;
- при перкуссии наблюдается притупление звука со стороны пораженного легкого;
- нарушение подвижности грудной клетки, отставание больной стороны в акте дыхания.
Рентген легких выявляет изменение рисунка, «ампутацию» корня легкого, сдавливание легочной ткани ателектазом.
Во время бронхоскопии обнаруживают наличие обильного вязкого секрета, явления эндобронхита. Метод является не только диагностическим, но и лечебным. Во время бронхоскопии берут материал для бактериологического и цитологического исследования, проводят санацию бронхиального дерева с вливанием антисептических, муколитических средств, антибиотиков.
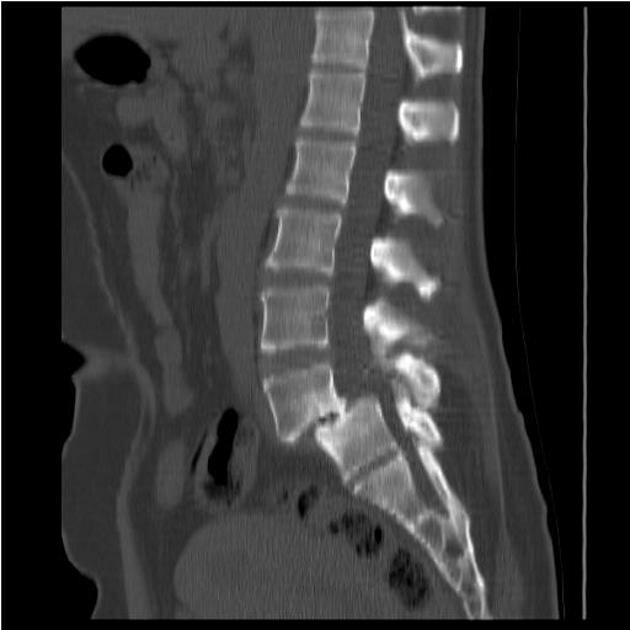
Бронхография – исследование бронхиального дерева с помощью контрастного вещества. На снимках обнаруживаются бронхоэктазы, определяется их форма, количество, локализация и размеры. Участки бронхов, расположенные ниже расширений, не заполняются рентгеноконтрастным веществом, что является одним из диагностических признаков. Перед тем, как провести бронхографию, нужно провести санацию бронхоскопическим методом.
Компьютерная томография наиболее точно показывает не только поражение крупных бронхов, но и мелких бронхиол, куда контрастное вещество не поступает. Кроме того, КТ не требует проведения анестезии, как во время бронхографии.
Лечение бронхоэктазы
Проводится консервативными и хирургическими методами.
Консервативная терапия при наличии гнойной мокроты предполагает назначение антибиотиков перорально и внутривенно. Применяется группа цефалоспоринов и полусинтетических пенициллинов. Одновременно проводится дренаж и санация бронхиального дерева с помощью бронхоскопа – промывание, удаление мокроты. Внутрь бронхов вливаются антибиотики, ферменты (трипсин), муколитики (бромгексин, ацетилцистеин).
Чтобы улучшить отхождение мокроты пациентам назначается дренаж путем поднятия ножного конца кровати. Рекомендуются также другие методы:
- вибрационный массаж;
- дыхательные упражнения;
- ингаляции небулайзером.
Лечить болезнь методами физиотерапии можно вне периода обострения, когда нет температуры и гнойных выделений из бронхов.
К хирургическому лечению прибегают при неэффективности консервативных методов и ухудшении состояния пациента. Проводится удаление доли легкого – лобэктомия. При двухстороннем процессе операция происходит поэтапно: сначала удаляется участок легкого на одной стороне, а спустя несколько месяцев – на другой. Иногда хирургическое вмешательство проводится по жизненным показаниям, когда имеется массивное легочное кровотечение.
Лечение народными средствами

Они применяются в дополнение к основному лечению, назначенному врачом. Используются противовоспалительные и отхаркивающие средства.
Барсучий жир
Разовая доза – 1 ст. ложка , ее кладут в стакан горячего молока и выпивают. Другой способ состоит в том, чтобы обильно посыпать жир сверху сахаром и запить горячим молоком. Метод способствует отхождению мокроты, но применяется не более 30 дней, так как жирный продукт негативно влияет на печень. Возобновить лечение можно после месячного перерыва.
Соки против бронхоэктазий
Из черной редьки. Его принимают 2 раза в день по десертной ложке перед едой. В него можно добавить мед.
Из подорожника. Его разводят медом в пропорции 2 части сока и 1 часть меда . Пьют по столовой ложке несколько раз в день.
Свежий морковный сок смешивают в равных долях с молоком, кладут 2 ст. л. липового меда и настаивают 6 часов. Употребляют до 6 раз в сутки по столовой ложке.
Настой с алоэ
Несколько листьев растения обдают кипятком и слегка раздавливают, стараясь при этом не выпустить сок. Заливают вином и настаивают 4 дня. Пьют по 1 ст. ложке трижды в день.
Лечение народными средствами проводится с целью освобождения легких от мокроты. Для этого используются травяные отвары с отхаркивающим действием: с мать-и-мачехой, багульником, шалфеем, солодкой. Они принимаются только при влажном кашле.
Профилактика
Ее принципы при бронхоэктазиях заключаются в следующем:
- укрепление иммунитета;
- полноценный рацион с достаточным количеством витаминов и белка;
- дыхательные упражнения на регулярной основе;
- предупреждение простудных и вирусных инфекций.
Прогноз
Пациенты всегда интересуются: можно ли вылечить бронхоэктазы или нет? Изменения стенок бронхов носят необратимый характер и полностью устранить дефект невозможно. Однако с помощью прогрессивных методов лечения и профилактики количество рецидивов болезни снижается, качество жизни пациента улучшается.
Бронхоэктатическая болезнь легких: симптомы, лечение физическими факторами

Бронхоэктатическая болезнь представляет собой хроническое заболевание легких, возникающее вне связи с хроническими болезнями бронхов и легких, характеризующееся образованием в стенке бронхов участков стойкого патологического расширения – бронхоэктазов. Появляется эта патология еще в детском или подростковом возрасте и сохраняется в течение всей жизни больного, причиняя ему существенный дискомфорт.
Существует такое понятие, как вторичная бронхоэктазия – это осложнение множества хронических заболеваний бронхолегочной системы, развивающееся обычно в зрелом возрасте и также характеризующееся образованием в стенке бронхов участков ее расширения – бронхоэктазов.
Клинические проявления, принципы диагностики и лечения (включая и физиотерапевтические методики) этих двух состояний сходны, поэтому в нашей статье речь пойдет о бронхоэктазии в целом.
Какими бывают бронхоэктазы
Итак, как было сказано выше, бронхоэктаз – это участок патологического (то есть такого, которое отсутствует в норме у здорового человека) расширения бронхиальной стенки. Основу его составляют хрящевая ткань и бронхиальные железы, а эластический и гладкомышечный слои, имеющие место в структуре стенки здорового бронха, отсутствуют.
В зависимости от формы и расположения бронхоэктазов различают такие их виды:
- кистовидные, или мешотчатые (определяются в верхних отделах бронхиального дерева – не ниже бронхов 4-го порядка);
- фузиформные, или цилиндрические (располагаются в наиболее удаленных отделах бронхов – на уровне 6-10 их порядка);
- варикозные (визуально являются как бы золотой серединой между предыдущими двумя видами бронхоэктазов, напоминая внешне вены при варикозной болезни).
Причины и механизм развития заболевания

Как вы уже прочли выше, бронхоэктазии могут развиваться первично и являться вторичными (то есть выступать в роли осложнения). Мужчины страдают ими в 3 раза чаще женщин. Большинство впервые выявленных случаев бронхоэктазий приходится на младший (до 5 лет) и зрелый/пожилой (от 40 до 60 лет) возраст.
Итак, причинами развития бронхоэктазов являются:
- генетическая предрасположенность (структурная неполноценность стенки бронхов, обусловленная генетическими факторами);
- муковисцидоз;
- синдром «неподвижных ресничек»;
- недостаточность в крови ɣ-глобулинов;
- врожденные иммунодефициты;
- перенесенные ранее детские инфекционные болезни (коклюш, корь), туберкулез, пневмония;
- заболевания, приводящие к закупорке (обструкции) бронха: рак, инородное тело, увеличенный лимфатический узел, сдавливающий его;
- нейропатии (в частности, болезнь Чагаса).
Иногда причину бронхоэктазов так и не удается выявить – в таких случаях бронхоэктатическую болезнь называют идиопатической.
Под воздействием того или иного (а иногда и комплекса) пусковых факторов нарушается проходимость бронхов и развивается ателектаз (спадаются альвеолы, к которым должен поставлять воздух закупорившийся бронх). Ниже места обтурации (закупорки) скапливается секрет, который вскоре инфицируется – возникает воспалительный процесс, рано или поздно повреждающий стенку бронха и приводящий к ее расширению.
Признаки бронхоэктазий
Главным признаком наличия в бронхиальном дереве бронхоэктазов является кашель, особенно в утренние часы, с обильным отделением мокроты. Такой кашель также появляется при нахождении больного в определенном положении – наклонившись вперед или же лежа на здоровом боку. Эти позиции называют дренажными, поскольку в них улучшается проходимость пораженного бронха.
Каждый четвертый больной обращает внимание на примесь крови в мокроте – этот симптом называется «кровохарканье».
Другие симптомы болезни, возникающие в период обострения:
- повышение температуры тела (появляется, как правило, в периоды сильного кашля, а проходит после отхождения мокроты);
- общая слабость;
- утомляемость;
- раздражительность;
- плохой аппетит;
- головная боль.
В тяжелой стадии болезни к вышеуказанным жалобам добавляется и одышка (она свидетельствует о формировании легочного сердца).
Принципы диагностики

Заподозрить бронхоэктазы знающий врач сможет уже на этапе сбора жалоб (они достаточно специфичны), анамнеза жизни и болезни (здесь он обратит внимание на частые, тяжело протекающие респираторные заболевания в раннем детском возрасте, появление типичной симптоматики бронхоэктатической болезни в возрасте от 5 лет).
При объективном обследовании больного внимание врача привлекут кисти больного, а точнее его пальцы – кончики их будут расширены и утолщены, иметь вид барабанных палочек, а ногти напоминать внешне часовые стекла.
При прослушивании легких фонендоскопом (аускультации их) в период обострения болезни будут обнаружены очаги влажных хрипов, не проходящих после кашля. В ремиссии этот признак, как правило, отсутствует.
Подтвердить или опровергнуть диагноз помогут следующие методы диагностики:
- общий анализ крови (показателен только при обострении болезни – в нем будут определяться классические признаки воспалительного процесса: повышение числа лейкоцитов и нейтрофилов, рост СОЭ);
- общий анализ мокроты (обнаружатся лейкоцитоз, нейтрофилез, наличие в исследуемом материале бактерий);
- определение уровня ионов натрия и хлоридов – при подозрении на муковисцидоз;
- обследование у иммунолога – при подозрении на иммунодефициты;
- ЭКГ (если уже сформировалось легочное сердце, на пленке будут определяться признаки гипертрофии правого желудочка);
- обзорная рентгенография органов грудной клетки (у некоторых больных в нижних отделах легких может быть обнаружена как бы ячеистость, которая, однако, не является прямым признаком, а позволяет лишь заподозрить бронхоэктазы);
- бронхография (главный, наиболее информативный метод диагностики бронхоэктазий; проводится исключительно после того, как основные симптомы обострения были устранены; в бронхиальное дерево вводят контрастное вещество и проводят рентгенографию; на снимках обнаруживают расширения бронхов и часто – симптом «обрубленного легкого» (отсутствие контраста в участках бронхов ниже места их расширения);
- бронхофиброскопия (это исследование проводят не каждому больному, оно не является обязательным, однако достаточно информативно для определения источника кровотечения и выявления участков бронхов с эндобронхитом);
- компьютерная томография.
Тактика лечения
Комплекс лечебных мероприятий при бронхоэктазиях может включать в себя:
- отказ от курения и минимизацию контакта с промышленными и другими видами загрязнителей воздуха;
- промывание бронхиального дерева растворами антисептиков (используют диоксидин, фурацилин и подобные им препараты);
- прямое введение в бронхи антибиотиков или средств, разжижающих мокроту;
- системную антибиотикотерапию (назначают антибиотики широкого спектра действия или, если проводился посев мокроты, те препараты, к которым выявлена чувствительность высеявшихся колоний микроорганизмов);
- препараты, разжижающие мокроту, или муколитики (амброксол, бромгексин, ацетилцистеин);
- средства, ускоряющие выведение мокроты, или отхаркивающие (препараты растительного происхождения на основе плюща, подорожника);
- физиотерапевтические процедуры (подробнее рассмотрим ниже);
- хирургическое вмешательство в объеме резекции (удаления) участков бронхов, пораженных бронхоэктазами (в настоящее время такие операции проводят достаточно редко по причине эффективности в большинстве случаев консервативного лечения).
Физиотерапия
Терапия физическими факторами – важный компонент лечения при бронхоэктазии. Задачами ее являются:
- санация бронхов (то есть устранение из их просвета инфекции);
- восстановление нормального оттока мокроты из бронхов;
- минимизация симптомов интоксикации;
- повышение устойчивости организма к воздействию вредных факторов;
- активизация местного иммунитета.
К сожалению, физиотерапия разрешена не каждому пациенту с бронхоэктазами. Противопоказаниями к ее назначению являются:
- выраженное истощение, слабость больного, особенно с тяжелыми формами бронхоэктазий (с большим количеством гнойной мокроты и кровохарканьем);
- спонтанный пневмоторакс;
- ТЭЛА – хроническая рецидивирующая ее форма;
- крупные одиночные кисты легкого;
- бронхогенный рак;
- послеоперационные трахеобронхиальные свищи;
- выпотной плеврит с большим количеством плевральной жидкости.
К методам физиолечения, улучшающим дренажную функцию бронхов, относятся:
- постуральный дренаж (перед началом процедуры врач рекомендует пациенту принять препараты, расширяющие бронхи и улучшающие отхождение из них мокроты; через полчаса после этого начинают сеанс: больной медленно выполняет 5 вдохов через нос и выдохов сквозь сжатые губы, затем так же медленно делает глубокий вдох и 4-5 раз неглубоко покашливает; если при этом еще совершать по грудной клетке легкие поколачивания, мокрота отделяется существенно легче);
- вибротерапия.
С целью разжижения вязкой мокроты применяют ультразвуковые ингаляции с амброксолом и другими сходными с ним по действию препаратами.
Уменьшить выраженность воспалительного процесса помогут:
- УВЧ-терапия;
- ингаляции глюкокортикостероидов;
- электрофорез кальция хлорида.
Чтобы расширить просвет бронхов и восстановить ток воздуха и отток мокроты из них, назначают:
- ингаляции бронхолитических препаратов (сальбутамол, ипратропия бромид);
- вентиляцию с непрерывным положительным давлением (в течение и вдоха, и выдоха на бронхолегочную систему оказывают воздействие повышенным давлением, в результате чего восстанавливается нормальный газообмен ниже места обструкции).
В ряде случаев больному бронхоэктатической болезнью показано санаторно-курортное лечение в местных санаториях или на климатических курортах (в зависимости от состояния). Рекомендуют его пациенту только при ремиссии заболевания и спустя минимум 3-4 месяца, а в ряде случаев и полгода после оперативного вмешательства на легких. Из физиопроцедур на курортах хорошо зарекомендовали себя аэротерапия и спелеотерапия.
Если болезнь протекает тяжело – выделяется большое количество мокроты гнойного или гнойно-кровянистого характера, имеются признаки выраженной сердечной или легочной недостаточности – в санаторий пациента не направляют, поскольку лечение вряд ли существенно улучшит его состояние, а напротив, может стать причиной развития осложнений.
Профилактика
В отношении этого заболевания разработаны методы как первичной, так и вторичной профилактики.
Чтобы предотвратить развитие болезни, следует своевременно диагностировать и полноценно лечить все заболевания бронхолегочной системы, особенно нижних дыхательных путей (пневмонии, бронхиолиты, бронхиты). Поскольку нередко бронхоэктазии возникают после перенесенных ребенком кори и краснухи, снижает риск их появления вакцинация против этих инфекций.
Суть вторичной профилактики заключается в замедлении прогрессирования болезни и предотвращении частых ее рецидивов. Главными мероприятиями здесь являются недопущение развития в бронхиальном дереве воспалительного процесса (своевременная его санация) и поддержание полноценного оттока мокроты и нормального воздухообмена.
Заключение
Бронхоэктазия может развиться как в детском, так и в зрелом/пожилом возрасте, причиняя больному значительный дискомфорт и угрожая развитием осложнений. Пациенту важно своевременно, на ранней стадии болезни, обратиться к врачу, узнать правильный диагноз и начать получать комплексное лечение, в состав которого входят и методики физиотерапии. В большинстве случаев при таком подходе обострение болезни «сходит на нет», прогрессирование ее замедляется, а качество жизни больного заметно улучшается. С целью предупреждения повторного инфицирования бронхоэктазов (развития рецидива) пациенту следует периодически, по рекомендации врача, проходить курсы соответствующего (противорецидивного) лечения амбулаторно и в условиях санатория.
Берегите свое здоровье!
Масленникова А. В., врач 1й категории, рассказывает о методах лечения бронхоэктатической болезни:
Масленникова А. В., врач 1й категории, рассказывает об осложнениях, прогнозе и методах профилактики бронхоэктатической болезни:
Бронхоэктатическая болезнь
Бронхоэктатическая болезнь – это врожденное или приобретенное воспалительное заболевание дыхательной системы, сопровождающееся нагноением в расширенных, деформированных и функционально неполноценных бронхах (гнойный эндобронхит), ведущее к необратимому нарушению их дренажной функции, развитию ателектазов, эмфиземы и цирроза в региональной зоне легочной ткани.
Под бронхоэктазами понимают необратимое, чаще сегментарное расширение бронхов, обусловленное изменением тонуса или деструкцией их стенок по причине воспаления, локального нарушения трофических процессов, склероза либо гипоплазии.
Дебют бронхоэктатической болезни в большинстве случаев приходится на возраст от 5 до 25 лет; у женщин заболевание регистрируется реже, чем у мужчин.
Болезнь возникает первично и является самостоятельной нозологической единицей. Если бронхоэктазы появляются как осложнение другого заболевания, говорят о вторичной бронхоэктазии.
Причины и факторы риска
В полной мере этиологические факторы заболевания не установлены. Наиболее значимыми причинами развития бронхоэктатической болезни принято считать следующие:
- генетически обусловленные особенности строения бронхиального дерева (неполноценность стенки, недоразвитие гладкой мускулатуры, соединительнотканного компонента бронхов, несостоятельность системы бронхопульмональной защиты);
- необратимые изменения структуры слизистой оболочки бронхов, возникшие на фоне перенесенных в детском возрасте инфекционных респираторных заболеваний (как бактериальной, так и вирусной природы);
- курение, злоупотребление алкоголем матери во время беременности и перенесенные в этот период вирусные заболевания;
- врожденные аномалии строения бронхиального дерева (около 6% случаев).
Меры профилактики бронхоэктактической болезни включают своевременное лечение респираторных заболеваний, отказ от курения, своевременные вакцинации.
- неблагоприятные климатические условия в зоне проживания;
- неблагополучная экологическая обстановка;
- профессиональные вредности (производственный контакт с токсичными и агрессивными летучими веществами, пылью, взвесями, туманами);
- курение, злоупотребление алкоголем;
- хронические заболевания бронхолегочной зоны;
- тяжелая физическая работа.
В результате воздействия причинных факторов (при наличии отягчающих факторов риска) происходят структурные и функциональные изменения бронхиального дерева. Нарушается бронхиальная проходимость, что ведет к задержке адекватной эвакуации бронхиального секрета; в бронхах развиваются воспалительные изменения, которые при прогрессировании способны привести к дегенерации хрящевых пластинок, гладкой мышечной ткани, склерозированию бронхиальной стенки. Нарушение откашливания, застой и инфицирование секрета в расширенных бронхах влекут появление характерных признаков заболевания.
Формы заболевания
Классификация бронхоэктазов по форме расширения бронхов:
- цилиндрические;
- мешотчатые;
- веретенообразные;
- смешанные.
Под бронхоэктазами понимают необратимое, чаще сегментарное расширение бронхов, обусловленное изменением тонуса или деструкцией их стенок по причине воспаления, локального нарушения трофических процессов, склероза либо гипоплазии.
По клиническому течению (степени тяжести) бронхоэктазы бывают:
- легкой формы;
- средней тяжести;
- тяжелой формы;
- осложненной формы.
В зависимости от распространенности процесса:
- односторонние;
- двухсторонние.
Бронхоэктатическая болезнь протекает с чередованием фаз обострения и ремиссии.
Симптомы
Основные признаки бронхоэктатической болезни:
- кашель с гнойной зловонной мокротой;
- кровохарканье (приблизительно у 1/3 пациентов);
- одышка (преимущественно при физической нагрузке, усиливается по мере прогрессирования заболевания);
- боли в грудной клетке;
- повышение температуры тела, слабость, потливость, апатичность, головная боль в период обострения.
Мокрота у пациентов с бронхоэктатической болезнью имеет гнилостный запах, отходит «полным ртом» (от 50 до 500 мл в сутки), в наибольшем количестве отделяется в утренние часы после подъема или при принятии определенного положения тела (свесившись или с опущенным изголовьем кровати). В период ремиссии количество отделяемой мокроты значительно уменьшается; у некоторых больных мокрота вне обострений полностью отсутствует.
Кровохарканье чаще беспокоит человека при обострении заболевания или при интенсивных физических нагрузках. В редких случаях оно может быть единственным проявлением заболевания (при так называемых сухих бронхоэктазах).
Объективное обследование пациентов:
- отставание детей в физическом развитии, низкая масса тела, мышечная гипотрофия;
- характерное изменение пальцев и ногтей (симптомы барабанных палочек и часовых стекол);
- цианотичное окрашивание кожных покровов и видимых слизистых оболочек;
- неравномерное участие грудной клетки в акте дыхания (отставание половины на пораженной стороне).
Дебют бронхоэктатической болезни в большинстве случаев приходится на возраст от 5 до 25 лет; у женщин заболевание регистрируется реже, чем у мужчин.
Диагностика
Диагностика бронхоэктатической болезни включает:
- сбор анамнеза (длительный кашель с гнойной мокротой);
- данные объективного исследования;
- аускультация (в период обострения над очагом поражения выслушиваются жесткое дыхание, разнокалиберные влажные хрипы, уменьшающиеся или исчезающие после энергичного откашливания и отхождения мокроты);
- общий анализ крови (выявляются лейкоцитоз с нейтрофильным сдвигом влево, нарастание СОЭ);
- биохимический анализ крови [устанавливается увеличение содержания сиаловых кислот, фибрина, серомукоида, острофазовых белков (неспецифических признаков воспалительного процесса)];
- рентгенография легких [выявляются деформация и усиление легочного рисунка, ячеистый легочной рисунок в области нижних сегментов, тонкостенные кистоподобные просветления (полости), иногда с жидкостью, уменьшение объема (сморщивание) пораженных сегментов, повышение прозрачности здоровых сегментов легкого, «ампутация» корня легкого, наличие косвенных признаков бронхоэктатической болезни];
- бронхография с контрастным веществом (определяются расширение бронхов различной формы, их сближение и отсутствие заполнения контрастным веществом ветвей, располагающихся дистальнее бронхоэктазов);
- бронхоскопия (устанавливаются явления гнойного эндобронхита);
- серийная ангиопульмонография (выявляются анатомические изменения сосудов легких и нарушения гемодинамики в малом круге кровообращения);
- бронхиальная артериография (на наличие анастомозов между бронхиальными и легочными сосудами);
- спирография (определяется нарушение внешнего дыхания).
Лечение
Терапия бронхоэктатической болезни комплексная:
- пассивная и активная санация бронхиального дерева, восстановление дренажа бронхиального секрета;
- фармакотерапия (антибактериальные, муколитические препараты, отхаркивающие средства, бронходилататоры, иммуностимуляторы, иммуномодуляторы);
- аэробные физические тренировки, дыхательная гимнастика;
- санаторно-курортное лечение.
При отсутствии эффекта от консервативной терапии рекомендуется оперативное вмешательство.
При развитии осложнений бронхоэктактической болезни (в частности, вовлечении в патологический процесс сердечно-сосудистой системы), прогноз лечения значительно ухудшается.
Возможные осложнения и последствия
Осложнениями бронхоэктатической болезни могут быть:
- дыхательная недостаточность;
- хроническое легочное сердце;
- легочная гипертензия;
- легочные кровотечения;
- амилоидоз;
- миокардиодистрофия;
- эмфизема легких.
Прогноз
Прогноз зависит от множественности бронхоэктазов, степени тяжести и наличия осложнений. Он благоприятен при своевременной постановке диагноза, полноценной комплексной терапии и ухудшается при развитии осложнений (в частности, вовлечении в патологический процесс сердечно-сосудистой системы).
Профилактика
С целью снижения риска развития бронхоэктатической болезни необходимо:
- своевременно производить лечение респираторных заболеваний у детей;
- осуществлять сезонную вакцинацию от гриппа;
- проводить вакцинацию от пневмококковой инфекции при наличии заболевания (с целью предупреждения обострения);
- избегать воздействия факторов риска;
- отказаться от курения, злоупотребления алкоголем (они способствуют значительному ухудшению бронхопульмональной защиты).
Видео с YouTube по теме статьи:

Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Бронхоэктатическая болезнь
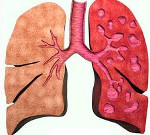
Бронхоэктатическая болезнь – это заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Основным проявлением бронхоэктатической болезни является постоянный кашель, сопровождающийся выделением гнойной мокроты. Возможно кровохарканье и даже развитие легочного кровотечения. Со временем бронхоэктатическая болезнь может приводить к дыхательной недостаточности и анемии, у детей — к отставанию в физическом развитии. Диагностический алгоритм включает физикальное обследование пациента, аускультацию легких, рентгенографию органов грудной полости, бронхоскопию, анализ мокроты, бронхографию, исследование ФВД. Лечение бронхоэктатической болезни направлено на купирование гнойно-воспалительного процесса внутри бронхов и санацию бронхиального дерева.
МКБ-10

- Причины
- Патогенез
- Классификация
- Симптомы бронхоэктатической болезни
- Осложнения
- Диагностика
- Лечение бронхоэктатической болезни
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Бронхоэктатическая болезнь (БЭБ) – заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Видоизмененные бронхи носят название бронхоэктазов (или бронхоэктазий). Бронхоэктатическая болезнь встречается у 0,5-1,5 % населения, развиваясь преимущественно в детском и молодом возрасте (от 5 до 25 лет). Заболевание протекает в виде рецидивирующих бронхолегочных инфекций и сопровождается постоянным кашлем с мокротой. Поражение бронхов при бронхоэктатической болезни может ограничиваться одним сегментом или долей легкого либо быть распространенным.

Причины
Причиной первичных бронхоэктазов служат врожденные пороки развития бронхов – недоразвитие (дисплазия) бронхиальной стенки. Врожденная бронхоэктатическая болезнь встречается гораздо реже приобретенных бронхоэктазов. Приобретенные бронхоэктазы возникают в результате частых бронхолегочных инфекций, перенесенных в детском возрасте – бронхопневмонии, хронического деформирующего бронхита, туберкулеза или абсцесса легкого. Иногда бронхоэктатическая болезнь развивается вследствие попадания инородных тел в просвет бронхов.
Патогенез
Хроническое воспаление бронхиального дерева вызывает изменения в слизистом и мышечном слоях бронхов, а также в перибронхиальной ткани. Становясь податливыми, пораженные стенки бронхов расширяются. Пневмосклеротические процессы в легочной ткани после перенесенных бронхитов, пневмоний, туберкулеза или абсцесса легкого приводят сморщиванию легочной паренхимы и растяжению, деформации бронхиальных стенок. Деструктивные процессы также поражают нервные окончания, артериолы и капилляры, питающие бронхи.
Веретенообразные и цилиндрические бронхоэктазы поражают крупные и средние бронхи, мешотчатые – более мелкие. Неинфицированные бронхоэктазы, немногочисленные и небольшие по размерам, могут длительное время не проявлять себя клинически. С присоединением инфекции и развитием воспалительного процесса бронхоэктазы заполняются гнойной мокротой, поддерживающей хроническое воспаление в видоизмененных бронхах. Так развивается бронхоэктатическая болезнь. Поддержанию гнойного воспаления в бронхах способствует бронхиальная обструкция, затруднение самоочищения бронхиального дерева, снижение защитных механизмов бронхолегочной системы, хронические гнойные процессы в носоглотке.
Классификация
Согласно общепринятой классификации бронхоэктазы различаются:
- по виду деформации бронхов – мешотчатые, цилиндрические, веретенообразные и смешанные;
- по степени распространения патологического процесса — односторонние и двусторонние (с указанием сегмента или доли легкого);
- по фазе течения бронхоэктатической болезни – обострение и ремиссия;
- по состоянию паренхимы заинтересованного отдела легкого – ателектатические и не сопровождающиеся ателектазом;
- по причинам развития – первичные (врожденные) и вторичные (приобретенные);
- по клинической форме бронхоэктатической болезни – легкая, выраженная и тяжелая формы.
- Легкая форма бронхоэктатической болезни характеризуется 1-2 обострениями за год, длительными ремиссиями, в периоды которых пациенты чувствуют себя практически здоровыми и работоспособными.
- Для выраженной формы бронхоэктатической болезни характерны ежесезонные, более длительные обострения, с отделением от 50 до 200 мл гнойной мокроты в сутки. В периоды ремиссий сохраняется кашель с мокротой, умеренная одышка, снижение трудоспособности.
- При тяжелой форме бронхоэктатической болезни наблюдаются частые, продолжительные обострения с температурной реакцией и кратковременные ремиссии. Количество выделяемой мокроты увеличивается до 200 мл, мокрота часто имеет гнилостный запах. Трудоспособность во время ремиссий сохранена.
Симптомы бронхоэктатической болезни
Основным проявлением бронхоэктатической болезни служит постоянный кашель с отхождением гнойной мокроты с неприятным запахом. Особенно обильным выделение мокроты бывает по утрам («полным ртом») или при правильном дренажном положении (на пораженном боку с опущенным головным концом). Количество мокроты может достигать нескольких сотен миллилитров. В течение дня кашель возобновляется по мере накопления в бронхах мокроты. Кашель может приводить к разрыву кровеносных сосудов в истонченных бронхиальных стенках, что сопровождается кровохарканьем, а при травмировании крупных сосудов – легочным кровотечением.
Хроническое гнойное воспаление бронхиального дерева вызывает интоксикацию и истощение организма. У пациентов с бронхоэктатической болезнью развивается анемия, похудание, общая слабость, бледность кожных покровов, наблюдается отставание физического и полового развития детей. Дыхательная недостаточность при бронхоэктатической болезни проявляется цианозом, одышкой, утолщением концевых фаланг пальцев рук в виде «барабанных палочек» и ногтей в форме «часовых стеклышек», деформацией грудной клетки.
Частота и длительность обострений бронхоэктатической болезни зависят от клинической формы заболевания. Обострения протекают в виде бронхолегочной инфекции с повышением температуры тела, увеличением количества отделяемой мокроты. Даже вне обострения бронхоэктатической болезни сохраняется продуктивный влажный кашель с мокротой.
Осложнения
Осложненное течение бронхоэктатической болезни характеризуется признаками тяжелой формы, к которым присоединяются вторичные осложнения: сердечно-легочная недостаточность, легочное сердце, амилоидоз почек, печени, нефрит и др. Также длительное течение бронхоэктатической болезни может осложняться железодефицитной анемией, абсцессом легких, эмпиемой плевры, легочным кровотечением.
Диагностика
При физикальном исследовании легких при бронхоэктатической болезни отмечается отставание подвижности легких в дыхании и притупление перкуторного звука на пораженной стороне. Аускультативная картина при бронхоэктатической болезни характеризуется ослабленным дыханием, массой разнокалиберных (мелко-, средне- и крупнопузырчатых) влажных хрипов, обычно в нижних отделах легких, уменьшающихся после откашливания мокроты. При наличии бронхоспастического компонента присоединяются свистящие сухие хрипы.
На прямой и боковой проекции рентгенограммы легких у пациентов с бронхоэктатической болезнью обнаруживаются деформация и ячеистость легочного рисунка, участки ателектазов, уменьшение в объеме пораженного сегмента или доли. Эндоскопическое исследование бронхов – бронхоскопия – позволяет выявить обильный, вязкий гнойный секрет, взять материал на цитологию и баканализ, установить источник кровотечения, а также провести санацию бронхиального дерева для подготовки к следующему диагностическому этапу – бронхографии.

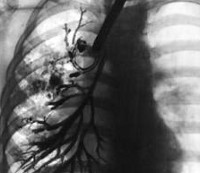
Бронхография (контрастное рентгенологическое исследование бронхов) является самым достоверным диагностическим методом при бронхоэктатической болезни. Она позволяет уточнить степень распространенности бронхоэктазов, их локализацию, форму. Бронхография у взрослых пациентов проводится в под местной анестезией, у детей – под общим наркозом. С помощью введенного в бронхиальное дерево мягкого катетера происходит заполнение бронхов контрастным веществом с последующим рентгенологическим контролем и серией снимков. При бронхографии выявляется деформация, сближение бронхов, их цилиндрические, мешотчатые или веретенообразные расширения, отсутствие контрастирования ветвей бронхов, расположенных дистальнее бронхоэктазов. Для диагностики степени дыхательной недостаточности пациенту с бронхоэктатической болезнью проводят исследования дыхательной функции: спирометрию и пикфлоуметрию.
Лечение бронхоэктатической болезни
В периоды обострений бронхоэктатической болезни основные лечебные мероприятия направлены на санацию бронхов и подавление гнойно-воспалительного процесса в бронхиальном дереве. С этой целью проводится антибиотикотерапия и бронхоскопический дренаж. Применение антибиотиков возможно как парентерально (внутривенно, внутримышечно), так и эндобронхиально при проведении санационной бронхоскопии. Для лечения хронических воспалительных процессов бронхов применяют цефалоспорины (цефтриаксон, цефазолин, цефотаксим и др.), полусинтетические пенициллины (ампициллин, оксациллин), гентамицин.
При бронхоэктатической болезни дренаж бронхиального дерева осуществляется также приданием пациенту положения в кровати с приподнятым ножным концом, облегчающего отхождение мокроты. Для улучшения эвакуации мокроты назначаются отхаркивающие средства, щелочное питье, массаж грудной клетки, дыхательная гимнастика, ингаляции, лекарственный электрофорез на грудную клетку.
Часто при бронхоэктатической болезни прибегают к проведению бронхоальвеолярного лаважа (промывания бронхов) и отсасыванию гнойного секрета с помощью бронхоскопа. Лечебная бронхоскопия позволяет не только промыть бронхи и удалить гнойный секрет, но и ввести в бронхиальное дерево антибиотики, муколитики, бронхолитики, применить ультразвуковую санацию.
Питание пациентов с бронхоэктатической болезнью должно быть полноценным, обогащенным белком и витаминами. В рацион дополнительно включаются мясо, рыба, творог, овощи, соки, фрукты. Вне обострений бронхоэктатической болезни показаны занятия дыхательной гимнастикой, прием отхаркивающих трав, санаторно-курортная реабилитация.
При отсутствии противопоказаний (легочного сердца, двусторонних бронхоэктазов и др.) показано хирургическое лечение бронхоэктатической болезни — удаление измененной доли легкого (лобэктомия). Иногда оперативное лечение бронхоэктатической болезни проводится по жизненным показаниям (в случае тяжелого, непрекращающегося кровотечения).
Прогноз и профилактика
Оперативное удаление бронхоэктазов в ряде случаев приводит к полному выздоровлению. Регулярные курсы противовоспалительной терапии позволяют достичь длительной ремиссии. Обострения бронхоэктатической болезни могут возникать в сырое, холодное время года, при переохлаждении, после простудных заболеваний. При отсутствии лечения бронхоэктатической болезни и ее осложненном варианте течения прогноз неблагоприятен. Тяжелое длительное течение бронхоэктатической болезни приводит к инвалидизации.
Профилактика развития бронхоэктатической болезни предполагает диспансерное наблюдение пульмонолога за больными с хроническими бронхитами и пневмосклерозом, их своевременное и адекватное лечение, исключение вредных факторов (курения, производственных и пылевых вредностей), закаливание. С целью предупреждения обострений бронхоэктатической болезни необходима своевременная санация придаточных пазух носа при синуситах и полости рта при заболеваниях зубо-челюстной системы.
К каким последствиям и осложнениям может привести бронхоэктатическая болезнь, расскажет практикующий врач-терапевт
Бронхоэктатическая болезнь — патология, возникающая вследствие генетических нарушений, вызывающих очаговое недоразвитие слоёв стенки бронха или участка бронхиального дерева. В результате неполноценности структуры бронхов происходит деформация их формы, а затем и растягивание со скоплением в просвете гнойного содержимого. Бронхоэктазия — это в большинстве случаев патология, которая встречается у детей и лиц мужского пола. Чаще всего поражаются нижние отделы лёгких.

«Заболевание встречается довольно редко, по некоторым данным около трёх человек из ста тысяч страдают этим недугом.
Почему возникает заболевание?
На сегодняшний день болезнь активно изучается, нет единого представления об её этиологии. Считается, что причина в появлении врождённых патологий, которые после появления ребёнка на свет приводят к формированию бронхоэктазов. Именно поэтому уже в раннем возрасте (с 3 — 5 лет) у детей выявляются признаки бронхоэктатической болезни лёгких.

Основная причина приобретённых бронхоэктазов — это заболевание лёгких, при котором происходит нарушение целостности и истончение бронхиальной стенки. Вторичные изменения бронхов наблюдаются при:
- длительно протекающих, нелеченых пневмониях, бронхитах;
- туберкулёзе лёгких;
- злокачественных опухолях средостения и лёгких;
- пневмосклерозе (замещение нормальной ткани лёгких соединительной в результате течения различных заболеваний);
- пневмокониозах (болезни, характеризующиеся патологическими изменениями лёгочной ткани в ответ на продолжительное вдыхание производственной пыли);
- саркоидозе (хроническое заболевание с вовлечением лёгких, при котором в тканях формируются воспалительные узелки);
- аутоиммунных заболеваниях с поражением лёгочной ткани (например, системная красная волчанка);
- инородных телах в бронхо-пульмональной системе.

Какие формы бронхоэктатической болезни принято выделять?
Классификация по степени тяжести течения заболевания
- Лёгкая. Обострения беспокоят 1 — 2 раза в год, улучшение состояния наблюдается при амбулаторном лечении. Вне обострения пациент жалоб не предъявляет.
- Средняя. Обострения возникают до 5 раз за год, в этот период больной отмечает значительное ухудшение самочувствия: беспокоит частый кашель с избыточным выделением гнойной мокроты. На время обострения пациент обычно является нетрудоспособным. После проведения лечения длительно наблюдается кашель, обычно влажный.
- Тяжёлая. Характеризуется возникновением обострений чаще 5 раз в год. Во время ухудшения течения бронхоэктатической болезни кашель интенсивный, очень частый, постоянно отделяется огромное количество гнойной мокроты с кровянистыми прожилками. При обострении больной госпитализируется, так как часто возникает лёгочное кровотечение и дыхательная недостаточность.
Классификация по форме деформации бронхов
- Цилиндрические. Представляет собой равномерное расширение бронхиального просвета.
- Мешотчатые. Округлые полые образования, которые зачастую имеют значительные объёмы.
- Чёткообразные. Отличаются наличием на одном бронхе нескольких округлых полостей, расположенных одна за другой.
- Веретенообразные. Характеризуются постепенным уменьшением полости бронхоэктаза вплоть до соответствия диаметру неизменённого бронха.
- Смешанные. Встречаются при наличии у больного нескольких различных форм бронхоэктазов.
Бронхоэктатическая болезнь может поражать одно лёгкое или оба. Также течение заболевания предполагает наличие фазы обострения (ухудшение состояния с появлением или усилением клинических проявлений) и ремиссии (отсутствие или уменьшение симптомов).
Клинические проявления заболевания

- Кашель. Самый главный и распространённый симптом. Характеризуется выраженной интенсивностью в утренние часы, после сна. В течение дня обычно поверхностный, приступообразный. Во время кашля выделяется мокрота, количество её значительно увеличивается с течением заболевания, а также во время обострения.
- Кровохаркание. В начале заболевания может быть у четверти больных, тогда как при длительном течении встречается более чем у половины пациентов. Иногда возникает тяжёлое лёгочное кровотечение.
- Одышка. Обычно выявляется при длительном наличии заболевания в отсутствие лечения, а также при присоединении осложнений. Беспокоит больных преимущественно во время выполнения физических нагрузок.
- Боли в грудной клетке. Возникают при вовлечении в патологический процесс плевры.
- Повышение температуры тела. Встречается как незначительное увеличение, так и выраженная гипертермия. Свидетельствует об обострении болезни или осложнениях.
- Общая слабость. Проявляет себя во время обострений и прогрессирования заболевания. Сочетается с пониженным аппетитом, потливостью в ночное время.
- Цианоз. Синюшная окраска обычно равномерно распределена по всему телу, носит пепельный оттенок, конечности при этом тёплые на ощупь. Симптом возникает при снижении концентрации кислорода в тканях организма.
- Пальцы рук — в виде «барабанных палочек», ногти — подобно «часовым стёклам». Обнаруживаются у больных, длительное время страдающих бронхоэктатической болезнью.
- Снижение массы тела. Провоцируется отсутствием аппетита и тяжёлым течением заболевания.

Осложнения течения заболевания
Вследствие длительного течения заболевания и отсутствия адекватного лечения могут развиться серьёзные патологические состояния:
- Профузное лёгочное кровотечение. Грозное жизнеугрожающее состояние, возникающее в результате повреждения сосудов лёгких. При незначительном выделении крови медицинская помощь обычно не требуется, так как кровотечение быстро прекращается самостоятельно.
- Амилоидоз. Хроническая патология, при которой происходит нарушение нормального белкового обмена, при этом в различных тканях скапливается видоизменённый белок-амилоид. При бронхоэктатической болезни чаще поражаются почки, при этом нарушается их функция и с течением времени развивается почечная недостаточность.
- Эмпиема плевры. Характеризуется скоплением гноя в плевральной полости.
- Пневмония.
- Абсцесс лёгкого. Представляет собой отграниченную от здоровых тканей полость, содержащую гной.
- Хроническое лёгочное сердце. Проявляется увеличением и растягиванием правых предсердия и желудочка сердца из-за длительного повышения давления в лёгочном круге кровообращения, которое наблюдается при болезнях лёгких.
Обследование пациента
Во время обращения больного за медицинской помощью врач расспрашивает его о жалобах, обстоятельствах, при которых произошло ухудшение состояния здоровья, а также проводит осмотр. Доктор обращает внимание на состояние пальцев и ногтей рук, форму грудной клетки, определяет наличие хрипов в лёгких. В случае подозрения на развитие у пациента бронхоэктатической болезни врач обычно составляет план дообследования, в который входят:
- Общий анализ крови. При ухудшении течения болезни выявляются: повышение числа лейкоцитов, увеличение СОЭ. Для продолжительного течения заболевания характерно развитие анемии.
- Биохимический анализ крови. Во время обострения увеличивается содержание острофазных белков. При развитии почечных осложнений регистрируется повышение мочевины и креатинина.
- Общий анализ мочи. Изменения обнаруживаются только при почечной патологии: появляется белок и цилиндры.
- Анализ мокроты. Обращают на себя внимание огромное количество лейкоцитов, эритроцитов, эластических волокон. Если мокроту отстоять, можно получить двух — или трёхслойное содержимое.
- Посев мокроты. Определяется возбудитель, а также его чувствительность к антибактериальным препаратам.
- Микроскопическое исследование мазка мокроты. Выполняется для исключения туберкулёза, для которого типично наличие микобактерий.
- Обзорная рентгенография органов грудной клетки. Позволяет увидеть очаги поражения в лёгочной ткани.
- Компьютерная томография. Более информативный метод диагностики.
- Бронхография. При введении рентгенконтрасного вещества в лёгкие и выполнения затем снимка обнаруживаются очаги поражения, чётко просматриваются бронхоэктазы.
- Фибробронхоскопия. При введении аппарата в трахею и бронхи врач отмечает воспалительные изменения их слизистой оболочки, а также наличие гноя в их просвете. Сами бронхоэктазы не визуализируются, так как инструмент до них не достаёт.
- Спирометрия. В самом начале заболевания патологических изменений обычно не бывает, при развитии болезни отмечается прогрессирование бронхобструктивного синдрома.
- Электрокардиография. При тяжёлом течении заболевания, а также при его длительном течении можно выявить признаки хронического лёгочного сердца.

Бронхоэктатическая болезнь: медикаментозное лечение
Медикаментозная терапия предполагает назначение антибиотиков согласно чувствительности к ним выделенного при посеве мокроты возбудителя. Чаще всего используются полусинтетические пенициллины (Амоксиклав, Карбенициллин), цефалоспорины (Цефтазидим, Цефтриаксон), линкозамины (Линкомицин), аминогликозиды (Тобрамицин), фторхинолоны (Ципрофлоксацин), карбапенемы (Имипенем).
При выраженном болевом синдроме применяют анальгетики и нестероидные противовоспалительные препараты (Ибупрофен, Мелоксикам, Парацетамол). Эти лекарственные средства также способны снижать повышенную температуру тела.
Для улучшения дыхательной функции и увеличения выделения мокроты назначают бронхолитики (Сальбутамол). Часто используются глюкокортикоды (Пульмикорт), особенно в комбинации с бронхолитическими препаратами (Серетид).
Для разжижения вязкой гнойной мокроты и облегчения её отделения при кашле рекомендуется приём лекарств, обладающих муколитическим действием (Ацетилцистеин, Амброксол).

Хирургическое лечение заболевания
Оперативные вмешательства проводятся преимущественно при поражении единичных бронхов. В ряде случаев это приводит к полному выздоровлению. Во время хирургической операции удаляется вовлечённая в патологический процесс часть лёгкого (сегмент, доля). В каждом индивидуальном случае решается вопрос о возможности назначения хирургического лечения. Состояния, при которых подобные вмешательства не проводят:
- наличие в обоих лёгких большого количества бронхоэктазов;
- обострение болезни;
- почечная недостаточность на фоне развившегося амилоидоза почек;
- хроническое лёгочное сердце.
При возникновении гнойного плеврита, абсцессов больному выполняют пункцию и дренирование (удаление гноя при использовании тампонов, резиновых трубок). Если развиваются множественные распространённые осложнения, прибегают к обширным хирургическим вмешательствам с удалением поражённой лёгочной ткани.
Чем ещё можно помочь пациенту?
Зачастую в комплекс мероприятий по борьбе с бронхоэктатической болезнью входят также:
- санаторно-курортное лечение (применяется вне обострения заболевания);
- физиотерапия (электрофорез, гальванизация и так далее);
- дыхательная гимнастика;
- лечебная физкультура;
- массаж и постуральный дренаж (смена положений тела с целью улучшения выделения мокроты).

Народное лечение недуга
Народная медицина рекомендует применение различных растений, таких как подорожник, эвкалипт, тысячелистник, мать-и-мачеха, почки сосны, укроп, солодка, алтей, золотой ус и других в качестве противовоспалительных, муколитических средств. Использование таких методов чаще всего оправдано, но требует обязательного согласования с лечащим врачом.
Профилактические меры по предупреждению возникновения заболевания
Не разработано специфических способов, которые помогли бы защитить человека от развития у него бронхоэктатической болезни. Единственное, на чём акцентируют внимание врачи — своевременное лечение любого бронхо-лёгочного заболевания, а также соблюдение здорового образа жизни (достаточный сон, избегание стрессов, щадящее закаливание, рациональное питание, отказ от вредных привычек, достаточная физическая активность, вакцинация в положенный срок). Врачи также настоятельно рекомендуют лечить любые хронические очаги инфекции (синуситы, отиты, кариес, тонзиллиты).

Заключение
Бронхоэктатическая болезнь — патология, возникновения которой не всегда можно избежать, но с которой можно вести практически обычный образ жизни при условии должного отношения больного к своему состоянию. Своевременная диагностика, лечение и соблюдение всех врачебных рекомендаций в подавляющем числе случаев приводят к стойкой ремиссии, а иногда и к выздоровлению пациента.

Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!