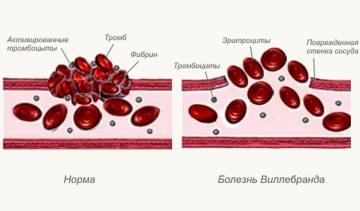
Гранулоцитопения относится к категории заболеваний кровеносной системы. Это состояние, сопровождающееся снижением числа гранулоцитов в крови. При этом общее количество лейкоцитов обычно также снижается, но в некоторых случаях остается нормальным.
Гранулоциты являются одним из типов белых кровяных клеток, называемых лейкоцитами. Собственно, лейкоциты подразделяются на зернистые, т.е. гранулоциты, и агранулоциты (незернистые).
В свою очередь, к группе гранулоцитов относят нейтрофилы, базофилы и эозинофилы. Такое разделение обусловлено реакцией зернистых клеток на обработку различными красящими веществами. Так, на эозинофилы действует кислая краска, т.е. эозин, на базофилы – щелочная, т.е. гематоксилин, на нейтрофилы – оба вида красок, т.е. в данном случае последняя группа клеток проявляет нейтральные свойства по отношению к красящим компонентам: отсюда и такое название.
Функции гранулоцитов
Свойства гранулоцитов обусловлены наличием микрогранул, содержащих ферменты, которые выполняют важную для организма роль: уничтожают патогенные микроорганизмы.
Таким образом, гранулоциты являются необходимой частью системы иммунитета человека, так как реагируют на опасные антигены, которые попадают извне в организм.
При заметном недостатке гранулоцитов в крови в первую очередь снижается иммунитет, ведь клетки, выполняющие роль фагоцитов («пожирателей» чужеродных клеток), не успевают делать свою работу и своевременно уничтожать опасные микроорганизмы. В этом случае организм становится уязвим перед любыми микробами, в изобилии имеющимися на различных предметах, в воздухе и даже в самом теле человека.
Разновидности гранулоцитопении
В зависимости от типа гранулоцитов, содержание которых в крови патологически уменьшается, гранулоцитопению разделяют на такие разновидности:
- нейтропения – при дефиците нейтрофилов;
- базопения – при недостатке базофилов;
- эозинопения – при дефиците эозинофилов.
Достоверно определить разновидность недуга можно лишь после выполнения детального анализа крови.
Так, диагноз нейтропении (одной из разновидностей гранулоцитопении) может быть поставлен, если содержание нейтрофилов в образце крови значительно отклоняется от нормы, которая составляет 1500/1 мкл.
Исходя из этого, определяют стадии заболевания:
- легкая – если указанный показатель составляет более 1000 нейтрофилов, содержащихся в 1 мкл;
- среднетяжелая – от 500 до 1000 в 1 мкл;
- тяжелая – ниже 500 нейтрофилов в расчете на 1 мкл.
Заболевание может протекать в острой (развивающейся за несколько дней) или хронической форме. Опасной считается острая и одновременно тяжелая форма недуга.
Причины гранулоцитопении
Спровоцировать развитие гранулоцитопении может воздействие некоторых факторов:
- бактериальные инфекции, особенно поражение легких, кожи и гортани;
- генетическая предрасположенность;
- синдром Рихтера, являющийся врожденным заболеванием, проявляющимся болезнями крови, в том числе гранулоцитопенией;
- заболевания костного мозга, в том числе апластическая анемия, лейкоз, миелофиброз и др.;
- отравление некоторыми растениями, например, подофиллом щитовидным. Это небольшое растение содержит вещества, применяемые в медицине для выведения бородавок и папиллом. Плоды подофилла съедобны лишь в небольшом количестве. При злоупотреблении возможно отравление, сопровождающееся изменениями в составе крови;
- патологические нарушения в ретикулоцитах. Вследствие этого нарушения макрофаги начинают уничтожать гранулоциты и другие клетки крови;
- сокращение синтеза гранулоцитов в структурах костного мозга. Подобное воздействие на процесс образования клеток оказывают прием наркотиков и лучевая терапия;
- гиперспленизм – чрезмерное разрушение кровяных клеток в сезеленке;
- применение отдельных лекарств, в частности – некоторых антиаритмических средств, антибиотиков, антиметаболитов. Следовательно, длительный прием подобных препаратов опасен патологическими изменениями в составе кровяных клеток;
- значительный дефицит некоторых витаминов, особенно В12 и фолиевой кислоты;
- воздействие отдельных веществ, применяемых при химиотерапии при онкологических недугах;
- отрицательное влияние радиационной терапии.
Иногда причину гранулоцитопении установить достаточно сложно, особенно при первичном осмотре пациента, поэтому врач назначает для этой цели необходимые обследования.
Симптомы гранулоцитопении
Так как гранулоцитопения относится к числу довольно редких заболеваний, сам пациент далеко не всегда может поставить себе такой диагноз. Кроме того, по наличию отдельных симптомов практически невозможно заподозрить именно это заболевание крови.
Клиническая картина при развитии гранулоцитопении обычно обусловлена симптомами основной болезни. Так как при появлении этого недуга в крови резко падает количество гранулоцитов, выполняющих роль фагоцитов («защитников» организма от инфекций), то любое бактериальное заболевание может протекать в самой тяжелой форме.
Даже простые респираторные недуги в этом случае протекают довольно мучительно, не говоря уж о гриппе или бронхите. Больной гранулоцитопенией пациент также рискует заболеть туляремией, милиарным туберкулезом, брюшным тифом и прочими опасными заразными недугами.
Следовательно, если инфекции буквально «липнут» к человеку, протекают в тяжелой форме, значит, можно заподозрить наличие гранулоцитопении или иного заболевания крови.
Подтвердить подозрение или быстро развеять опасения поможет сдача несложных анализов.
Диагностика
С целью диагностирования гранулоцитопении обычно назначают анализы крови, в том числе общий и биохимический. При необходимости выполняют более подробные анализы образца крови, а также исследование костного мозга.
У пациента высока вероятность гранулоцитопении, если:
- в крови число лейкоцитов заметно снижено;
- имеются только единичные гранулоциты в образцах крови;
- выявлена выраженная нейтропения;
- при пункции костного мозга обнаружены крайне незрелые образцы клеток, являющихся предшественницами гранулоцитопоэза (процесса образования гранулоцитов).
Диагностируется гранулоцитопения путем тщательного подсчета клеток крови и обработки результатов других анализов.
Лечение гранулоцитопении
При подтверждении диагноза гранулоцитопении пациенту назначают такие лечебные мероприятия:
- назначение препаратов, стимулирующих образование гранулоцитов в тканях костного мозга;
- отказ от приема лекарств, которые могли послужить причиной развития недуга;
- избегание воздействия радиации, некоторых токсичных веществ;
- отказ от употребления копченых, маринованных продуктов, а также пищи с плесенью;
- борьба с последствиями инфекций, которые могли развиться после снижения числа гранулоцитов в крови или обусловить подобное состояние;
- прием антибиотиков для ликвидации бактериальной инфекции, а также для профилактики;
- при необходимости назначение противогрибковых лекарств;
- в тяжелых случаях – обеспечение больному стерильных условий в специальном помещении, которое регулярно обрабатывают ультрафиолетом с целью дезинфекции;
- применение кортикостероидов или иммуноглобулинов, если именно гормональные или аутоиммунные нарушения привели к появлению гранулоцитопении;
- назначение витаминов при наличии признаков нехватки этих веществ;
- лечение основной болезни, которая могла стать причиной гранулоцитопении, путем приема противовоспалительных или иных средств.
Как не допустить развития гранулоцитопении?
Профилактика гранулоцитопении состоит в следующем:
- максимально возможное уменьшение контакта с реальными или потенциальными носителями инфекции;
- уменьшение или исключение воздействия на организм целого ряда токсичных веществ: бензина, клея, лаков, нефти, красок, различных растворителей, пестицидов;
- снижение потребления тех видов продуктов, которые обрабатывались консервантами, пестицидами, а также исключение из рациона испорченной или не вполне качественной пищи;
- недопущение потребления лекарств, особенно антибиотиков, обезболивающих препаратов, сульфаниламидов, без назначения специалиста;
- своевременное и максимально качественное лечение имеющихся недугов, особенно инфекционно-воспалительного характера;
- контроль за воздействием радиации на организм. Недопущение превышения максимально возможной дозировки облучения.
Обратите внимание! Воздействие провоцирующих факторов на организм каждого человека всегда индивидуально. Некоторые люди остаются здоровыми, даже получив значительную дозу опасного ионизирующего облучения. Другие же могут серьезно заболеть после мимолетного контакта с токсичными веществами.
В полной мере избежать влияния всех факторов практически невозможно, но если поддерживать состояние своего здоровья на должном уровне, полноценно питаться и сохранять приемлемый уровень физической активности, можно минимизировать риск заболеваний крови, в том числе гранулоцитопении.
Поддержание нормального состава крови особенно важно, ведь даже незначительное снижение числа гранулоцитов, в частности – нейтрофилов, заметно снижает сопротивляемость организма по отношению ко всевозможным инфекциям. При этом даже относительно безобидные бактерии, постоянно обитающие на поверхности кожи или слизистых различных органов, могут вызвать тяжелые недуги. Именно поэтому профилактика является важнейшим звеном в борьбе со столь серьезным заболеванием.
Совинская Елена, медицинский обозреватель
19,822 просмотров всего, 6 просмотров сегодня
Нейтропения (агранулоцитоз, гранулоцитопения)

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Нейтропения (агранулоцитоз, гранулоцитопения) — это уменьшение числа нейтрофилов (гранулоцитов) крови. При выраженной нейтропении риск и тяжесть бактериальных и грибковых инфекций увеличивается. Симптомы инфекции могут быть неявными, но лихорадка проявляется при большинстве серьезных инфекций. Диагноз определяется подсчетом числа лейкоцитов, но необходимо также определение причины нейтропении. Наличие лихорадки предполагает присутствие инфекции и необходимость эмпирического назначения антибиотиков широкого спектра действия. Лечение гранулоцитарно-макрофагальным колониестимулирующим фактором или гранулоцитарным колониестимулирующим фактором в большинстве случаев эффективно.
Нейтрофилы являются главным защитным фактором организма против бактериальной и грибковой инфекции. При нейтропении воспалительный ответ организма на данный вид инфекции неэффективен. Нижняя граница нормального уровня нейтрофилов (общее число сегментоядерных и палочкоядерных нейтрофилов) у людей белой расы составляет 1500/мкл, несколько ниже у людей черной расы (около 1200/мкл).
Степень тяжести нейтропении связана с относительным риском развития инфекции и распределяется следующим образом: легкая (1000-1500/мкл), средняя (500-1000/мкл) и тяжелая ( 30 %, назначение ростовых факторов показано (оценивается при числе нейтрофилов 75 лет). В целом наибольший клинический эффект достигается при назначении ростовых факторов в течение 24 часов после завершения химиотерапии. Больным с неитропениеи, вызванной развитием реакции идиосинкразии на лекарственные препараты, показаны миелоидные ростовые факторы, особенно если ожидается задержка восстановления. Доза Г-КСФ составляет 5 мкг/кг подкожно 1 раз в день; для ГМ-КСФ 250 мкг/м 2 подкожно 1 раз в день.
Глюкокортикоиды, анаболические стероиды и витамины не стимулируют продукцию нейтрофилов, но могут оказывать влияние на их распределение и разрушение. При наличии подозрений на развитие острой нейтропении в ответ на лекарственный препарат или токсин все потенциальные аллергены отменяются.
Полоскание физиологическим раствором или перекисью водорода каждые несколько часов, обезболивающие таблетки (бензокаин 15 мг через 3 или 4 часа) или полоскание хлоргексидином (1 % раствор) 3 или 4 раза в день облегчают дискомфорт, вызванный стоматитом или изъязвлениями в полости рта и глотке. Кандидоз полости рта или пищевода лечится нистатином (400 000-600 000 ЕД орошение полости рта или проглатывание при эзофагите) или системным применением противогрибковых препаратов (например, флуконазол). В период стоматита или эзофагита необходима щадящая, жидкая диета для минимизации дискомфорта.
Лечение хронической нейтропении
Продукция нейтрофилов при врожденной циклической или идиопатической нейтропении может быть усилена назначением Г-КСФ в дозе от 1 до 10 мкг/кг подкожно ежедневно. Эффект может поддерживаться назначением ежедневно или через день Г-КСФ в течение нескольких месяцев или лет. Больные с воспалительным процессом в полости рта и глотки (даже небольшой степени), лихорадкой, другими бактериальными инфекциями нуждаются в приеме соответствующих антибиотиков. Длительное назначение Г-КСФ может применяться у других больных с хронической нейтропенией, включая миелодисплазию, ВИЧ и аутоиммунные заболевания. В целом уровень нейтрофилов повышается, хотя клиническая эффективность недостаточно ясна, особенно у больных, не имеющих тяжелой нейтропении. У больных с аутоиммунной нейтропенией или после органной трансплантации может быть эффективно назначение циклоспорина.
У некоторых больных с повышенным разрушением нейтрофилов, обусловленным аутоиммунными заболеваниями, глюкокортикоиды (обычно преднизолон в дозе 0,5-1,0 мг/кг внутрь раз в сутки) повышают уровень нейтрофилов крови. Это повышение часто может поддерживаться назначением через день Г-КСФ.
Спленэктомия повышает уровень нейтрофилов у некоторых больных со спленомегалией и секвестрацией нейтрофилов в селезенке (например, синдром Фелти, волосатоклеточный лейкоз). Однако спленэктомию не рекомендуется выполнять больным с тяжелой нейтропенией (
Copyright © 2011 — 2020 iLive. Все права защищены.
Агранулоцитоз
Агранулоцитоз – это клинико-гематологический синдром, в основе которого лежит резкое уменьшение или отсутствие нейтрофильных гранулоцитов среди клеточных элементов периферической крови. Агранулоцитоз сопровождается развитием инфекционных процессов, ангины, язвенного стоматита, пневмонии, геморрагических проявлений. Из осложнений часты сепсис, гепатит, медиастинит, перитонит. Первостепенное значение для диагностики агранулоцитоза имеет исследование гемограммы, пунктата костного мозга, обнаружение антинейтрофильных антител. Лечение направлено на устранение причин, вызвавших агранулоцитоз, предупреждение осложнений и восстановление кроветворения.
МКБ-10


- Причины агранулоцитоза
- Патанатомия
- Классификация
- Симптомы агранулоцитоза
- Диагностика
- Лечение агранулоцитоза
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Агранулоцитоз – изменение картины периферической крови, развивающееся при ряде самостоятельных заболеваний и характеризующееся снижением количества или исчезновением гранулоцитов. В гематологии под агранулоцитозом подразумевается уменьшение количества гранулоцитов в крови менее 0,75х10 9 /л или общего числа лейкоцитов ниже 1х10 9 /л. Врожденный агранулоцитоз встречается крайне редко; приобретенное состояние диагностируется с частотой 1 случай на 1200 человек. Женщины страдают агранулоцитозом в 2-3 раза чаще мужчин; обычно синдром выявляется в возрасте старше 40 лет. В настоящее время в связи с широким использованием в лечебной практике цитотоксической терапии, а также появлением большого количества новых фармакологических средств частота случаев агранулоцитоза значительно увеличилась.

Причины агранулоцитоза
Миелотоксический агранулоцитоз возникает вследствие подавления продукции клеток-предшественников миелопоэза в костном мозге. Одновременно в крови отмечается снижение уровня лимфоцитов, ретикулоцитов, тромбоцитов. Данный вид агранулоцитоза может развиваться при воздействии на организм ионизирующего излучения, цитостатических препаратов и других фармакологических средств (левомицетина, стрептомицина, гентамицина, пенициллина, колхицина, аминазина) и др.
Иммунный агранулоцитоз связан с образованием в организме антител, действие которых обращено против собственных лейкоцитов. Возникновение гаптенового иммунного агранулоцитоза провоцирует прием сульфаниламидов, НПВС-производных пиразолона (амидопирина, анальгина, аспирина, бутадиона), препаратов для терапии туберкулеза, сахарного диабета, гельминтозов, которые выступают в роли гаптенов. Они способны образовывать комплексные соединения с белками крови или оболочками лейкоцитов, становясь антигенами, по отношению к которым организм начинает продуцировать антитела. Последние фиксируются на поверхности белых кровяных телец, вызывая их гибель.
В основе аутоиммунного агранулоцитоза лежит патологическая реакция иммунной системы, сопровождающаяся образованием антинейтрофильных антител. Такая разновидность агранулоцитоза встречается при аутоиммунном тиреоидите, ревматоидном артрите, системной красной волчанке и других коллагенозах.
Агранулоцитоз, развивающийся при некоторых инфекционных заболеваниях (гриппе, инфекционном мононуклеозе, малярии, желтой лихорадке, брюшном тифе, вирусном гепатите, полиомиелите и др.) также имеет иммунный характер. Выраженная нейтропения может сигнализировать о хроническом лимфолейкозе, апластической анемии, синдроме Фелти, а также протекать параллельно с тромбоцитопенией или гемолитической анемией. Врожденный агранулоцитоз является следствием генетических нарушений.
Патологические реакции, сопровождающие течение агранулоцитоза, в большинстве случаев представлены язвенно-некротическими изменениями кожи, слизистой оболочки полости рта и глотки, реже — конъюнктивальной полости, гортани, желудка. Некротические язвы могут возникать в слизистой кишечника, вызывая перфорацию кишечной стенки, развитие кишечных кровотечений; в стенке мочевого пузыря и влагалища. При микроскопии участков некроза обнаруживается отсутствие нейтрофильных гранулоцитов.
Патанатомия
Гранулоцитами называются лейкоциты, в цитоплазме которых при окрашивании определяется специфическая зернистость (гранулы). Гранулоциты вырабатываются в костном мозге, поэтому относятся к клеткам миелоидного ряда. Они составляют самую многочисленную группу лейкоцитов. В зависимости от особенностей окрашивания гранул эти клетки подразделяются на нейтрофилы, эозинофилы и базофилы – они различаются по своим функциям в организме.
На долю нейтрофильных гранулоцитов приходится до 50-75% всех белых кровяных телец. Среди них различают зрелые сегментоядерные (в норме 45-70%) и незрелые палочкоядерные нейтрофилы (в норме 1-6%). Состояние, характеризующееся повышением содержания нейтрофилов, носит название нейтрофилии; в случае понижения количества нейтрофилов говорят о нейтропении (гранулоцитопении), а в случае отсутствия – об агранулоцитозе.
В организме нейтрофильные гранулоциты выполняют роль главного защитного фактора от инфекций (главным образом, микробных и грибковых). При внедрении инфекционного агента нейтрофилы мигрируют через стенку капилляров и устремляются в ткани к очагу инфекции, фагоцитируют и разрушают бактерии своими ферментами, активно формируя местный воспалительный ответ. При агранулоцитозе реакция организма на внедрение инфекционного возбудителя оказывается неэффективной, что может сопровождаться развитием фатальных септических осложнений.
Классификация
В первую очередь, агранулоцитозы подразделяются на врожденные и приобретенные. Последние могут являться самостоятельным патологическим состоянием или одним из проявлений другого синдрома. По ведущему патогенетическому фактору различают миелотоксический, иммунный гаптеновый и аутоиммунный агранулоцитоз. Также выделяют идиопатическую (генуинную) форму с неустановленной этиологией.
По особенностям клинического течения дифференцируют острые и рецидивирующие (хронические) агранулоцитозы. Тяжесть течения агранулоцитоза зависит от количества гранулоцитов в крови и может быть легкой (при уровне гранулоцитов 1,0–0,5х10 9 /л), средней (при уровне менее 0,5х10 9 /л) или тяжелой (при полном отсутствии гранулоцитов в крови).
Симптомы агранулоцитоза
Клиника иммунного агранулоцитоза обычно развивается остро, в отличие от миелотоксического и аутоиммунного вариантов, при которых патологические симптомы возникают и прогрессируют постепенно. К ранними манифестным проявлениям агранулоцитоза относятся лихорадка (39-40°С), резкая слабость, бледность, потливость, артралгии. Характерны язвенно-некротический процессы слизистой оболочки рта и глотки (гингивиты, стоматиты, фарингиты, ангины), некротизация язычка, мягкого и твердого нёба. Данные изменения сопровождаются саливацией, болью в горле, дисфагией, спазмом жевательной мускулатуры. Отмечается регионарный лимфаденит, умеренное увеличение печени и селезенки.
Для миелотоксического агранулоцитоза типично возникновение умеренно выраженного геморрагического синдрома, проявляющегося кровоточивостью десен, носовыми кровотечениями, образованием синяков и гематом, гематурией. При поражении кишечника развивается некротическая энтеропатия, проявлениями которой служат схваткообразные боли в животе, диарея, вздутие живота. При тяжелой форме возможны осложнения в виде прободения кишечника, перитонита.
При агранулоцитозе у больных могут возникать геморрагические пневмонии, осложняющиеся абсцессами и гангреной легкого. При этом физикальные и рентгенологические данные бывают крайне скудными. Из числа наиболее частых осложнений возможны перфорация мягкого нёба, сепсис, медиастинит, острый гепатит.
Что такое агранулоцитоз?

Что такое агранулоцитоз?

Агранулоцитоз — тяжёлая патология, при которой разрушается ряд клеток иммунитета. Представляет опасность из-за быстрого развития осложнений.
Защиту организма от всевозможных вирусов и бактерий обеспечивают лейкоциты, большая часть из которых относится к гранулоцитам, то есть клеткам, содержащим гранулы. Гранулоциты включают в себя базофилы, нейтрофилы и эозинофилы. Эти клетки выполняют функции по очистке крови от патогенных частиц и омертвевших клеток. Без них организм не в состоянии справиться с болезнетворными микробами, окружающими нас повсюду, а также поддерживать кровь стерильной.
Агранулоцитоз — состояние, при котором значительно снижается количество зернистых клеток, в некоторых случаях они исчезают полностью. В норме лейкоциты занимают от 4 — 9 * 10 9 /л, на фоне агранулоцитоза их количество уменьшается до 1,5 * 10 9 /л, при этом зернистые клетки составляют менее 0,75 * 10 9 /л либо отсутствуют. По мере развития патологии увеличивается количество дисфункций в организме, иммунная система не в состоянии бороться с инфекциями, что провоцирует ряд необратимых осложнений. Своевременное лечение позволяет восстановить концентрацию гранулоцитов в крови.
Уменьшение количества гранулоцитов происходит из-за разрушения зернистых клеток наряду с неспособностью костного мозга вырабатывать достаточное их количество. Причины появления патологии изучаются многими учёными мира, но некоторые элементы развития агранулоцитоза остаются невыясненными.
Классификация агранулоцитоза.

Лекарственные препараты могут стать причиной агранулоцитоза
В зависимости от факторов, вызвавших угнетение зернистых лейкоцитов, разделяют 3 вида патологии.
- Иммунный включает в себя гаптеновый и аутоиммунный.
- Гаптеновый. Возникает в следствие употребления медикаментов, поэтому его ещё называют лекарственным. Происходит разрушение зернистых клеток из-за неверного формирования иммунных реакций, в которых принимают участие гаптены. Гаптены — простые химические вещества, которые при присоединении к некоторым высокомолекулярным соединениям могут вызвать патологическую реакцию. Содержатся гаптены в ряде медицинских препаратов.
- Аутоиммунный. В организме образуются антитела, направленные на разрушение собственных клеток организма, в частности гранулоцитов. Такой сбой в иммунной системе вызывается рядом заболеваний.
- Миелотоксический. Может сопровождаться острой лучевой болезнью, возникающей при внешнем облучении радиацией, а также быть следствием интоксикации и ряда заболеваний. В редких случаях возможной причиной может стать врождённая аномалия. При этом формирование новых гранулоцитов уменьшается либо прекращается из-за подавления функций костного мозга.
- Идиопатический. Агранулоцитоз возникает по неизвестной причине.
Причины развития агранулоцитоза

Прием изониазида может вызвать развитие агранулоцитоза
Каждый из видов патологии спровоцирован рядом специфичных факторов.
Гаптеновая форма заболевания проявляется из-за приёма лекарственных препаратов. При этом причина, по которой на фоне приёма лекарств нарушается процесс кроветворения, до конца не ясна. Предполагается, что некоторые пациенты проявляют особую чувствительность к составляющим лекарственных средств. Агранулоцитоз возникает при приёме:
- мочегонного средства Ацетазоламид;
- анальгетиков группы пиразолонов (Анальгин, Аминофеназон, Феназон);
- анальгетиков с содержанием ацетилсалициловой кислоты (Аспирин, Терапин, Кардиопирин);
- анальгетиков группы анилидов (Фенацетин, Ацетофенетидин, Фенин);
- противовоспалительных (Трибузон, Фенилбутазон, Индометацин);
- производных барбитуровой кислоты (Барбитал, Буталбитал, Фенобарбитал);
- противотуберкулёзного препарата Изониазид;
- антиаритмических средств (Новокаинамид, Проиканамид);
- психотропных лекарственных средств (Мепротан, Мепробамат);
- сульфаниламидов (Сульфален, Сульфаэтидол);
- антибиотиков (Триметоприм, Метициллин).

Системная красная волчанка как причина аутоиммунного агранулоцитоза
Аутоиммунная форма возникает как следствие заболеваний:
- красная волчанка,
- ревматоидный артрит,
- системная склеродермия,
- гранулематоз Вегенера,
- вирусный гепатит,
- лимфома.
Миелотоксическую форму вызывают:
- острый лейкоз,
- опухоли костного мозга,
- радиоактивное излучение,
- отравление ядами (мышьяк, бензол, ртуть).
Симптомы и признаки при агранулоцитозе.

Симптомы агранулоцитоза зависят от основной патологии
В связи с тем, что иммунная система не может противостоять патогенным микроорганизмам, происходят поражения тканей и органов. Первые симптомы могут значительно различаться при разных формах патологии.
Лекарственный агранулоцитоз проявляется очень быстро: температура тела повышается до 40 градусов, появляется неприятный запах из рта и боль в горле. Миелотоксическая форма может развиваться медленнее, симптомами являются: вялость, головокружение, учащённое сердцебиение. Аутоиммунная форма сопровождается потерей веса, болями в суставах, покраснением кожных покровов.
Постепенно в патологический процесс вовлекаются многие органы. Одной из первых страдает ротовая полость: появляются язвенные образования во рту, дёсна начинают кровоточить, слизистая оболочка рта становится отёчной, на миндалинах заметен серый налёт. Вместе с этим, либо в последствии, поражаются ткани желудочно-кишечного тракта, половых органов, печени. Симптомы могут проявляться нарушением стула, болями в различных областях тела, рвотой.
Характерной особенностью развития агранулоцитоза является разрушение слизистых оболочек щёк и ротовой полости.
Диагностика

Агранулоцитоз подлежит комплексной лабораторной диагностике
Пациента направляют на выявление возможной патологии в случае характерных симптомов либо после лучевой терапии. Диагностика включает в себя:
- развёрнутый клинический анализ крови — определяется количество гранулоцитов;
- общий клинический анализ мочи — на наличие в моче белка;
- серологические исследования — оценка уровня антител на основе сыворотки крови;
- исследование образца костного мозга — для определения патологий кроветворения;
- исследование крови на стерильность — для выявления стадии развития патологии.
Также необходима консультация отоларинголога, стоматолога, проведение рентгенографии лёгких.
Лечение агранулоцитоза

Лечение агранулоцитоза — обязательно!
- Первым делом необходимо устранить фактор, вызывавший патологию. Чаще всего именно лекарственные препараты и облучение провоцируют снижение числа зернистых лейкоцитов.
- Пациента помещают в стерильную палату, куда допускается только медицинский персонал в масках, а воздух регулярно обеззараживается.
- Если слизистые ткани пищеварительных органов повреждены, назначается питание путём внутривенного вливания.
- Применяются антибиотики широкого спектра действия, при этом инъекции производятся внутривенно, во избежание абсцесса.
- Проводится заместительная терапия белков плазмы путём введения иммуноглобулинов.
- При необходимости назначается ряд противовирусных и противогрибковых препаратов.
- Осуществляется переливание лейкоцитарной массы при агранолуцитозах, не связанных с аутоиммунными заболеваниями.
- Если выявлена аутоиммунная форма патологии, пациенту назначаются глюкокортикоиды.
- Может потребоваться пересадка костного мозга для возрождения нормального процесса кроветворения.
Меры профилактики

«Нет» бесконтрольному приему медикаментов
Пациент, у которого была обнаружена гаптеновая форма заболевания, должен помнить, что при употреблении лекарства, вызвавшего агранулоцитоз, процесс угнетения иммунных клеток повторится. То же касается лучевой терапии — если она послужила причиной один раз, то послужит и в дальнейшем. Если отменить терапию радиацией либо лекарствами невозможно, на фоне их приёма должен проводиться постоянный контроль.
Профилактика патологии для людей, не сталкивавшихся ранее с агранулоцитозом, заключается в недопущении передозировок лекарственных средств, исключении самолечения при любом заболевании. Также необходимо избегать воздействия различных ядов на организм и радиации.
Возможные последствия и осложнения
Последствия патологии развиваются быстро, что приводит к риску летальности. При агранулоцитозе вредоносные частицы, не встречая сопротивления, разрушают ткани органов.
Наиболее частые осложнения:
- сепсис,
- пневмония,
- токсическое поражение печени,
- ларингоспазмы,
- асфиксия (удушение),
- повреждение слизистых оболочек пищеварительного тракта.
Принятые вовремя меры позволяют избежать тяжёлых последствий и полностью восстановить естественную циркуляцию зернистых лейкоцитов в кровяном русле.
Незрелые гранулоциты

- Норма
- Причины отклонения от нормы
- Проведение анализа
- Как привести показатели в норму
Незрелые гранулоциты – это процент от общего количества белых телец в крови, который является показателем иммунной реакции внутренней среды. В норме их количество минимально, так как сам жизненный цикл белых кровяных телец небольшой. Существенно повышается количество незрелых гранулоцитов при беременности, а также при развитии определенных патологических процессов в организме.
Установить, какое количество незрелых гранулоцитов содержится в крови у взрослого человека, можно только путем проведения лабораторного анализа. Вместе с этим следует отметить, что нарушение баланса данных компонентов в организме будет сопровождаться соответствующей симптоматикой, поэтому самому пациенту нужно своевременно обращаться за медицинской помощью.
Норма
Ввиду того что жизненный цикл гранулоцитов небольшой, незрелые клетки достаточно быстро созревают, а потому их количество в крови у женщин или мужчин априори не может быть большим. Показатели нормы белых телец в крови следующие:
- у детей до года норма не больше 4% абс (абсолютный показатель);
- от года до 6 лет – до 5%;
- от 7 до 12 лет норма не больше 5%;
- в пубертатный период (от 13 до 15 лет) незрелые гранулоциты в крови могут достигать 6%;
- от 15 лет и старше норма 1-5%.
У взрослых незрелые клетки в крови должны составлять не больше 5% от общего количества гранулоцитов. Если незрелые гранулоциты повышены у ребенка до года, то это нормально и свидетельством патологического процесса не является.
Возможные причины отклонения от нормы
Причины того, что незрелые гранулоциты в анализе крови выше или ниже нормы, могут быть как физиологическими, так и патологическими. К первой группе следует отнести такие факторы:
- беременность;
- возраст. Стоит помнить, что у новорожденных это норма;
- стресс;
- чрезмерное употребление пищи;
- физические нагрузки.
Патологические причины повышения количества незрелых гранулоцитов следующие:
- ожоги;
- острые или хронические кровотечения;
- хронические заболевания кожи – некоторые формы дерматита, псориаз;
- системные и аутоиммунные заболевания;
- тяжелая интоксикация организма, отравление токсическими веществами, ядами, тяжелыми металлами;
- онкологические процессы;
- миелопластические заболевания в хронической форме.
Отдельно следует выделить ряд заболеваний, которые также могут стать причиной того, что незрелые гранулоциты понижены или повышены:
- диабетический ацидоз;
- синдром Кушинга;
- брюшной тиф;
- малярия;
- туберкулез;
- гепатит;
- инфаркт миокарда;
- инфаркт легкого;
- абсцесс;
- флегмона;
- краснуха;
- тромбофлебит;
- менингит;
- пиелонефрит;
- острый аппендицит;
- пневмония;
- скарлатина;
- отит;
- подагра;
- сывороточная болезнь.
Также повышение количества незрелых гранулоцитов в крови может быть обусловлено приемом некоторых медикаментозных препаратов-андрогенов, глюкокортикостероидов, препаратов лития.
Особенно резкие изменения в лейкоцитарной форме будут присутствовать при миеломоноцитарном лейкозе и при гнойных процессах в организме. В любом случае это будет сопровождаться соответствующей клинической картиной, поэтому при наличии такой симптоматики нужно незамедлительно обращаться за медицинской помощью.
Проведение анализа
Как правило, определение количества незрелых гранулоцитов осуществляется посредством общего клинического анализа крови с пометкой «развернутый». От того, насколько правильно будет проведено исследование, зависят показатели, поэтому самому пациенту нужно придерживаться таких правил:
- в утро сдачи анализов не завтракать, разрешается выпить только стакан воды;
- за сутки до процедуры исключить спиртные напитки и прием медикаментов, если это возможно;
- сдавать анализ нужно находясь в спокойном состоянии;
- чрезмерные физические нагрузки накануне также следует исключить;
- если пациент принимает какие-либо препараты, то в обязательном порядке нужно уведомить об этом врача, который дает направление, или лаборанта.
Подсчет количества незрелых гранулоцитов осуществляется при помощи специального анализатора. Расшифровку анализов проводит только врач, принимая во внимание и другие данные.
Как привести показатели в норму
Само по себе отклонение от нормы не может клинически проявляться – будет присутствовать симптоматика именно воспалительного, инфекционного или гнойного процесса. Поэтому проводить самостоятельно лечение категорически запрещено.
В большинстве случаев, если анализы показали, что норма нарушена, и присутствует существенный сдвиг влево или вправо по лейкоцитарной форме, врач назначает повторный анализ и более развернутое обследование. Таким образом, можно установить причины и определить дальнейшие терапевтические мероприятия.
Курс базисной терапии будет полностью зависеть от основного заболевания, поэтому лечение может проводиться как консервативными, так и радикальными методами.
Что касается профилактики такого нарушения, то выделить конкретный перечень рекомендаций здесь достаточно сложно, так как увеличение или уменьшение количества незрелых гранулоцитов является признаком патологического процесса. Снизить риск развития можно, если выполнять такие общие правила:
- полноценно и правильно питаться;
- исключить курение и чрезмерное употребление спиртных напитков;
- избегать стрессов и нервного перенапряжения;
- при наличии хронических, аутоиммунных или системных болезней следовать предписанию врача, а при ухудшении самочувствия обращаться за медицинской помощью;
- проводить профилактику вирусных, инфекционных, паразитарных и воспалительных заболеваний;
- систематически проходить медицинский осмотр для профилактики или раннего диагностирования патологического процесса.
Применение на практике таких рекомендаций поможет если не исключить, то свести к минимуму вероятность развития заболеваний, патогенез которых приводит к увеличению или уменьшению количества незрелых белых кровяных телец. Самолечение, даже при условии постановки окончательного диагноза, настоятельно не рекомендуется.