- Автор Денис Черепанов
- В Урология и андрология
- Опубликовано 18.09.2019
- No Comments
Эксперт: уролог-андролог, врач УЗИ Денис Анатольевич Черепанов
Гипогонадизм у мужчин — это проблема не только медицинская, но и социальная. Ведь она приводит к утрате полового влечения, эректильной дисфункции и бесплодию.
Говоря о лечении гипогонадизма у мужчин, врачи имеют в виду не болезнь, а целый ряд симптомов, которые приводят к потере половых признаков у мужчины — и внешних, по которым безошибочно можно отличить мужчину от женщины, и внутренних (утрата сексуальной функции). Гипогонадизм может быть врожденным, а может проявить себя в подростковом или даже в зрелом возрасте (возрастной гипогонадизм у мужчин).
Признаки гипогонадизма
у мальчика при врожденном (первичном) гипогонадизме:
- проблемы умственного развития;
- расстройства психики;
- аномалии физического развития;
- косоглазие;
- проблемы речевого развития.
у подростка:
- внешний вид, напоминающий женское телосложение (широкий таз, узкие плечи);
- ожирение в области груди, на животе, над лобком, на бедрах);
- низкий рост;
- очень бледный цвет кожи;
- недоразвитые мышцы, рыхлое тело;
- пенис и яички маленького размера, дряблые;
- очень высокий голос;
- отсутствие или снижение роста волос в области лица, подмышек, на лобке;
- отсутствие эрекции и оргазма;
- апатичное поведение.
у мужчины (при вторичном гипогонадизме):
- снижение настроения, внимания;
- бессонница, раздражительность;
- уменьшение роста волос на лице и теле;
- снижение мышечной массы тела;
- атрофия и сухость кожи;
- снижение полового влечения, эректильная дисфункция, ухудшение ночных эрекций;
- усиленное потоотделение;
- ожирение, особенно — в области живота и груди;
- снижение костной плотности, увеличение риска переломов;
- усталость, снижение интереса к жизни, ухудшение общего самочувствия, отсутствие амбиций.
Бывают случаи, когда гипогонадизм не проявляется вышеописанными симптомами: с мужчиной все в порядке и внешне, и в плане половой активности. В таком случае диагноз гипогонадизма может удивить семейную пару, которая приходит к урологу или андрологу по поводу бесплодия. И только в результате проведенного обследования выясняется, что у отца семейства недостаточный уровень тестостерона.

Причины гипогонадизма
Причиной гипогонадизма у мальчиков может быть снижение функции половых желез. Это может произойти из-за врожденных аномалий (недоразвитие или отсутствие яичек, гермафродитизм), травм или заболеваний, которые ребенок получил в процессе роста.
Гипогонадизм может быть и не связан с аномалиями яичек, в таком случае он развивается из-за дефицита гонадотропных гормонов (гипогонадотропный гипогонадизм). Мальчик, рожденный с таким диагнозом, страдает наследственными заболеваниями, связанными с проблемами функции гипофиза (гипофизарный гипогонадизм).
Когда болезнь является приобретенной, ее причиной может стать поражение гипофиза из-за травм, инфекций, приема некоторых препаратов или веществ (в том числе анаболиков), эндокринных проблем (диабет или проблемы щитовидной железы), при атрофии яичка. Исследования показали, что от 20 до 64% мужчин с сахарным диабетом 2 типа имеют гипогонадизм.
Гормонозаместительная терапия при гипогонадизме
Гормоны в организме человека играют одну из решающих ролей, а у мужчины эту роль выполняет тестостерон. Мужской гормон работает в каждой клетке организма, но основное его действие осуществляется именно на уровне половой системы: тестостерон поддерживает выработку и качество сперматозоидов, работу полового члена и предстательной железы, формирование либидо.
Кроме того, этот гормон влияет на функциональную активность мужчины — на его работоспособность, амбиции, способность действовать в рискованных ситуациях. Тестостерон влияет на работу сосудистой и пищеварительной систем. И, кроме того, он является анаболическим гормоном — то есть позволяет строить мышечную ткань и становиться физически сильнее. Именно благодаря тестостерону мужчина имеет более выраженную мышечную массу и физические возможности, чем женщина.
Можно ли «пополнить» мужчину тестостероном?
Без тестостерона мужчиной оставаться сложно: гормон формирует и внешность, и поведение мужчины. И если уровень тестостерона у мужчины был недостаточным от рождения, то с течением лет он может еще более снизиться.
Современная медицина позволяет контролировать уровень половых гормонов и в некоторых ситуациях поддерживать его функционально: провоцировать выработку дополнительного тестостерона, а в критических ситуациях — замещать этот гормон (то есть вводить внешний тестостерон в мужской организм).

Как современные урологи лечат гипогонадизм у мужчин и проблемы с эрекцией?
Основной целью заместительной терапии тестостероном является достижение такой концентрации тестостерона в плазме, которая максимально приближена к физиологическим значениям каждого конкретного пациента.
Заместительная терапия обычно проводится инъекционно (с помощью внутримышечных уколов) либо при помощи трансдермального геля или пластыря (применяется в области мошонки) и даже подкожных имплантов. Исследования показывают, что инъекционные препараты дают лучший эффект для улучшения сексуальной функции, чем гелевые.
Рассчитывать на эффект при введении препаратов тестостерона мужчина может не раньше, чем через 3-6 месяцев. Ведь процесс восстановления структур и тканей полового члена — не быстрый, так что пациенту может постребоваться и более длительный прием препаратов. По прошествии этого срока мужчина начнет отмечать повышение либидо и сексуальной функции, нормализацию функции мышц, снижение веса, улучшение минеральной плотности костной ткани.
Более современным подходом в урологии считается лечение гипогонадизма у мужчин и проблем эрекции не просто препаратами тестостерона, а их комбинацией с другими средствами — ингибиторами фосфодиэстеразы 5 типа (ФДЭ 5 типа).
Что происходит с мужчиной при введении тестостерона?
положительные моменты:
- у него появляется интерес и влечение к противоположному полу;
- увеличивается мышечная масса и физическая активность;
- появляется «драйв» в жизни.
отрицательные моменты:
- если мужчине начинают вводить тестостерон, то этот процесс будет продолжаться пожизненно: при отмене препарата уровень тестостерона и состояние мужчины вернутся к исходному положению;
- существует риск потери функции яичек в плане выработки сперматозоидов (может сформироваться бесплодие), поэтому перед назначением терапии андролог может предложить мужчине криоконсервацию сперматозоидов;
- на протяжении всей жизни мужчине необходимо контролировать с помощью врача свою гормональную систему: сдавать анализы на гормоны, анализ на ПСА (простатический специфический антиген), проходить УЗ-исследование.
Что бывает при бесконтрольном применении тестостерона?
Препараты тестостерона необходимо использовать только под контролем врача — когда специалист провел обследование пациента и абсолютно уверен, что для него это безопасно.
Однако мода на мышечный рельеф и брутальную внешность заставляет многих молодых мужчин бесконтрольно использовать гормональные препараты в спортивных залах. Это может привести к весьма плачевным последствиям:
- к риску нарушения работы половой системы;
- к возможному диагнозу гипогонадизма и бесплодию;
- к пожизненной необходимости применять гормоны, но у же в результате назначения врача.
В дальнейшем возвращать половую систему к нормальной работе становится достаточно сложно. Частыми пациентами урологов и андрологов с таких случаях становятся молодые мужчины в хорошей физической форме и с красивым торсом, но серьезными проблемами со здоровьем и бесплодием.
Можно ли со временем отменить препараты тестостерона при лечении гипогонадизме у мужчин?
Да, у некоторых мужчин такое возможно. Если мужчина вместе с лечением будет придерживаться диеты, давать себе достаточные физические нагрузки в тренажерном зале, регулярно заниматься сексом — это приведет к повышению естественного уровня тестостерона в организме. И в таком случае возникает шанс отмены препаратов тестостерона.
- Эксперт
- Последние статьи
- Обратная связь

Об эксперте: Денис Черепанов
Уролог-андролог, врач УЗИ
Принимает в клинике «Мать и дитя»: г. Тюмень, ул. Комсомольская, 22
Стаж — 13 лет
Профессиональные навыки: диагностика и лечение (консервативное и оперативное) мужского бесплодия, воспалительных заболеваний мочеполовой системы, гормональных нарушений, возрастных заболеваний, нарушений эрекции, раннего семяизвержения, деформаций и уплотнений полового члена.
Что такое гипогонадизм у мужчин?
Время чтения: мин.

- Как возникает гипогонадизм
- Причины заболевания
- Симптомы болезни
- Диагностика и лечение
Наш организм – удивительно сбалансированная система. Не последнюю роль в обменных процессах играют гормоны. Именно поэтому, когда та или иная железа не справляется со своей функцией, начинаются серьезные заболевания. Ярким примером может служить отклонения выработки половых гормонов. Итак, гипогонадизм у мужчин – что это?
Как возникает гипогонадизм
Мужские половые гормоны носят название андрогенов, в противоположность им у женщин вырабатываются эстрогены. Основной андроген часто на слуху у спортсменов – это тестостерон.
Именно эти гормоны создают различия между мужчинами и женщинами. У мужчин андрогены отвечают за развитие вторичных половых признаков, таких как определенный тип роста волос, понижение тембра голоса, развитие мошонки и полового члена. Кроме того, эта группа гормонов понижает уровень холестерина, увеличивает мышечную массу, и, наконец, формирует сексуальное влечение. В норме в организме женщин тоже есть небольшое количество андрогенов.
У мужчин основное количество половых гормонов вырабатывается в яичках, у женщин – в яичниках.
В случае, когда функции яичек нарушаются, андроген не вырабатывается или вырабатывается в недостаточных количествах. Именно так развивается гипогонадизм у мужчин.
Причины заболевания
В зависимости от причины нарушения функций яичек, различают несколько видов гипогонадизма.
Первичный или гипергонадотропный гипогонадизм у мужчин вызывается поражением тестикулярной ткани яичек. Причиной может быть генетические нарушения плода или патология беременности, воздействия на организм (токсического, лучевого), травма яичек или некоторые инфекционные заболевания.
Вторичный или гипогонадотропный гипогонадизм возникает вследствие нарушений в гипоталамо-гипофизарной системе. Вызвать дисфункцию яичек могут опухоли, некоторые генетические заболевания, воспалительные процессы, гемохроматоз и другие факторы.
Иногда в отдельную категорию выносится возрастной гипогонадизм, поскольку одним из признаков старения является снижение уровня мужских половых гормонов.
Симптомы болезни
Внешние симптомы болезни могут быть более или менее выражены в зависимости от того, когда это самое заболевание возникло. Если пациент не достиг половой зрелости (так называемый допубертатный гипогонадизм), для него характерно:

- высокий рост и непропорционально длинные конечности;
- высокий голос;
- малое количество волос на теле и лице, лобковые волосы расположены по женскому типу;
- внешние половые органы остаются малых размеров, мошонка нескладчатая, простата недоразвита.
Когда заболевания развивается уже после подросткового периода (постпубертатный гипогонадизм), вторичные половые признаки успевают развиться полностью, внешние половые органы нормальных размеров. В этом случае недостаток мужских гормонов проявляется следующим образом:
- малый объем эякулята;
- снижение либидо, иногда половая дисфункция;
- вероятно снижение внимания, депрессия, бессонница, внезапное чувство жара («приливы»);
- склонность к остеопорозу.
Кроме того, независимо от возраста, гипогонадизм у мужчин характеризуется мышечной атрофией и нарушением веса. Часто заболевание приводит к бесплодию.
Надо отметить, что указанные симптомы могут проявляться при любом типе болезни, независимо от диагноза гипогонадотропный или гипергонадотропный гипогонадизм у мужчин.
Диагностика и лечение
Зачастую мужчины обращаются к врачу с жалобами на расстройства сексуальных функций, а симптомы гипогонадизма замаскированы сопутствующими заболеваниями. Именно поэтому правильная постановка диагноза затруднена.
Стратегия лечения сводится к искусственному восполнению гормонов в организме и, если возможно, стимуляции выработки собственного. Так стараются минимизировать последствия заболевания.
Данное заболевание предусматривает недостаточное количество мужского гормона в организме. Происходит постепенное нарушение функционального развития репродуктивной системы, то есть неблагоприятное влияние на сперматогенез. Все патологические процессы приводят к тому, что могут происходить различные негативные процессы в яичках. Кроме того, происходят процессы неблагоприятного плана в гипоталамусе и гипофизе.
Заболевания данного плана у мужчин может быть как врожденного, так и приобретенного характера. Из-за старения, иных патологических процессов или средств лекарственного характера, все это может вызвать приобретенный гипогонадизм. Если наблюдается рефрактерность некоторых мишеней-органов к воздействию андрогенов, наблюдается врожденная форма дефицита фермента. Для постановки диагноза необходимо изучить уровень гормона в крови. Лечебные мероприятия направлены на то, чтобы ликвидировать причины, которые вызвали гипогонадизм у мужчины. Назначаются различные лекарственные средства (гонадотропин, рилизинг-гормон, терапия заместительного характера тестостероном).
Гипогонадизм вторичного происхождения предусматривает ограниченную секрецию в организме мужчины гонадотропного гормона, который формируется в области гипоталамуса. Также при таком состоянии снижается уровень выработки гипофизом фолликулостимулирующего и лютеинизирующего гормона. В целом данные органы, испытывая различные процессы дисфункции, то нарушается целая цепочка взаимодействия различных элементов. Такие процессы приводят к различным негативным явлениям у мужчины, что плохо отражается на репродуктивности. При процессе острого характера, могут возникнуть процессы вторичного гипогонадизма, но на небольшой срок. Наблюдались такие пациенты, когда у них диагностировали сразу два типа гипогонадизма (первичный и вторичный).
Синдромы иного происхождения при гипогонадизме могут проявлять себя по-разному. Например, крипторхизм или заболевание системного характера сильней влияют на продукцию сперматозоидов, чем снижение уровня тестостерона в организме мужчины.
Диагностические мероприятия
В первую очередь у мужчины исследуют кровь. В полученном материале изучается порог тестостерона, количество фолликулостимулирующего и лютеинизирующего гормона. Если наблюдается врожденный недостаток в организме мужского гормона тестостерона, то можно за быстрые сроки это определить. Ведь попросту наблюдается кардинальная задержка развития мужских органов репродукции. Если гипогонадизм подозревается во взрослом периоде, то можно с серьезностью начинать выявлять различные клинические проявления. Маркеры клинического происхождения могут быть абсолютно нечувствительны, более того не специфичны.
Необходимо всегда осматривать и изучать наружные органы репродукции, как у маленьких мальчиков, так и у мужчин. Ведь данные проявления могут быть признаками неблагоприятных патологий. Самым типичным недугом при таком проявлении является синдром Клайнфельтера. Типичной картиной при таком синдроме является размер яичка. Учитывая норму, то они намного меньше при такой патологии. В любом случае обязательным диагностическим критерием при обследовании человека на гипогонадизм является забор крови для лабораторного изучения.
Медикаментозное лечение

Существуют основные направления, чтобы купировать такой патологический процесс. Такими направлениями являются два основных пункта:
- Тестостероновая терапия.
- Терапия заместительного плана. Назначается гонадотропин, который восстанавливает фертильную функцию.
Купирующая терапия направлена на то, чтобы обеспечить организм андрогеном, которого так мало в мужском организме. Для этого существую определенные способы, которые безопасны для мужчины и комфортны. К большому сожалению, у гипогонадизма первичного плана сложно восстановить фертильность. Но вот с вторичным течением заболевания данный вопрос решается намного легче. Фертильность при вторичной форме гипогонадизма восстанавливается в большинстве случаев. На сегодняшний день существует множество методик и средств, которые восполняют недостаток тестостерона в организме мужчины. Необходимо просто проконсультироваться с врачом, который назначит самый оптимальный вариант.
Используя терапию тестостерона заместительного плана, необходимо разобрать механизм действия. Данная терапия используется тогда, когда у мужчины первичный тип гипогонадизма. Также данная методика присуща, когда есть риски потери фертильности. Ведь при данном заболевании снижается уровень синтеза спермы. Ни в коем случае нельзя самостоятельно заниматься самолечением, ведь иначе могут возникнуть необратимые последствия. Поэтому следует строго соблюдать все назначения и советы врача.
У мужчин используется заместительная терапия в таких случаях:
- Полное отсутствие признаков созревания организм полового характера.
- Возрастной показатель (14-16 лет).
- Отсутствие гипогонадизма вторичного плана, после всех диагностических мероприятий.
Типичным представителем терапии мужского гипогонадизма является энантата. Терапия длительная, около 6 месяцев. Назначается средство в уколах. Дозировка согласовывается только с врачом. Если ребенок несколько старше, то есть подросток, то назначаются аналоги энантата пролонгированного изготовления.
Во многих случаях терапия заместительного характера оправдывает свое действие на организм. Очень редко наблюдались случаи, когда наблюдались непредвиденные факты о своей без эффективности.
Применяя данную терапию, полностью купируется синдром остеопении. Кроме того, приостанавливается потеря массы тела, купируется нестабильность вазомоторного плана. Наблюдались случаи, когда сохранялось либидо, пропадал депрессия. Врачам удавалось восстановить эректильную функцию.
Что касается заболеваний коронарного происхождения, то воздействие тестостерона на такое заболевание плохо изучено медиками. Но заместительная терапия улучшает циркуляцию крови по артериям коронального происхождения. Намного снижает риск появления ишемии сердца.
Итак, основными вариантами заместительной терапии являются:

- Нанесение геля на основе тестостерона. Дозировку использования назначает врач, учитывая возрастные и весовые показатели тела.
- Гель аксиллярного трансдермального изготовления. Он также бывает в виде раствора.
- Таблетки буккальные. Ежедневная дозировка составляет 30 миллиграмм.
- Пластырь на кожный покров, на основе элементов тестостерона.
- Препарат назального использования. Одно впрыскивание трижды в день.
- Имплантаты тестостерона в подкожное воздействие. Следует использовать только после разрешения врача.
- Внутримышечное введение ципионата и энантата, на основе тестостероновых элементов. Назначается сто миллиграмм на всю неделю.
Эффект от использования тестостероновых гелей наблюдается положительный. То есть концентрация в организме наблюдается на физиологическом уровне. Но по своей частоте, врачи многие назначают в виде инъекций и пластырей такие средства. Основной причиной такого назначается ценовая политика. Гели на основе тестостерона являются дорогим удовольствием. Насчет таблетированной формы, то многие врачи не рекомендуют стопроцентный положительный результат, из-за способности организма полностью не всасывать нужный элемент.
Вышеуказанные лекарственные средства имеют свои побочные эффекты. Таковыми проявлениями являются:

- Возникновение угрей.
- Увеличение молочных желез – гинекомастия.
- Значительное снижение количества репродуктивных клеток – сперматозоидов.
- Наличие эритроцитоза, который может вызвать у мужчин тромбоэмболию венозных сосудов.
- Диагностирование эритроцитоза. Такое явление может быть выявлен у мужчин, которым уже за 50 лет.
Гипогонадизм у мужчин: классификация, симптомы и как лечить это заболевание
Что это такое
Гипогонадизм — это мужское заболевание (заболевание эндокринной системы), которое характеризуется низким уровнем половых мужских гормонов, что выражается в патологии яичек (развиваться может самостоятельно или на фоне болезней яичек).
Мужчина начинает терять свои мужские половые признаки. При чем теряются как половые признаки (снижается либидо, бесплодие), так и внешний вид мужчины начинает приобретать больше женский тип.
Развивается патология в связи с недостаточностью работы функции половых желез, что влечет за собой значительное снижение выработки мужских гормонов.
Нарушается выработка тестостерона. Именно мужской гормон тестостерон снижается, а женский половой гормон вырастает в своих показателях.
Гипогонадизм хорошо поддается лечению. Главное это вовремя заметить и начать терапию. Чем больше затягивать с началом лечения, тем меньше шансов избежать полной атрофии яичек.
Причины
Причины появления данной патологии разнообразны, к основным причинам относятся:
- Анорхизм — отсталое развитие яичек или даже полное отсутствие яичек.
- Синдром Клайнфельтера — с самого рождения у мальчиков гормон тестостерон вырабатывается в очень малом количестве.
- Синдром Шершевского-Тёрнера — для данного синдрома характерна патология общего физического развития, которое проявляется в низком росте, половом инфантилизме.
Первично приобретенный гипогонадизм — это патология начинает развиваться в следствии влияния неблагоприятных факторов, к таким факторам относятся:
- травма головного мозга (а именно в промежуточной части);
- малая концентрация гонадотропина;
- позднее опускание яичек в мошонку;
- опухоль центральной нервной системы;
- нарушение работы функции щитовидной железы;
- нарушение работы функции надпочечников.
Вторичный врожденный гипогонадизм. К нему относятся такие причины, как:
- кровоизлияние в головном мозге;
- новообразование в области гипофиза;
- новообразования в области гипоталамуса;
- оперативные вмешательство в области гипофиза или гипоталамуса;
- лечение опухоли (химиотрепапия, лучевая терапия);
- появление гиперпролактинемии;
- адипозогенитальная дистрофия.
Также к причинам относятся:
- Токсическое влияние на плод внутриутробно: злоупотребление алкоголем во время беременности, а также наркотическими средствами.
- Продолжительная терапия с применением гормональных препаратов, антибиотиков.
- Ранее перенесенные инфекционные заболевания.
- Варикозное поражение яичек.
- Неблагоприятные условия окружающей среды проживания.
Классификация заболевания
Классификацию в зависимости от периода жизни:
- Эмбриональная форма — патология начинает развиваться внутриутробно у плода.
- Препубертатная форма — патология начинает проявляться до первоначальных признаков полового созревания (в основном, это до 13-14 лет).
- Постпубертатная форма — патология проявляется после полного окончания полового созревания.
Гипогонадизм напрямую связан с выработкой гормонов, именно поэтому степень развития патологии зависит от степени поражения гипофиза (или же гипоталамуса). Поэтому есть классификация по сравнению количества вырабатываемых гомонов, так различают:
- Гипергонадотропный гипогонадизм у мужчин — выработка тестостерона яичками самая минимальная. Также может характеризоваться полным отсутствием выработки гормона. Развивается в результате травм, запущенной стадии патологии. К данной группе относится первичный врожденный гипогонадизм.
- Гипогонадотропный гипогонадизм — показатели гормонов гипофиза снижены, тем самым тестостерон вырабатывается в малых количествах. К данной группе относятся врожденный или приобретенный характер патологии.
- Нормотропный гипогонадизм — данная форма патологии характерна тем, что вырабатывается очень низкий процент гормона тестостерона, при этом показатель гонадотропинов остается в норме. К данной группе относят возрастной гипогонадизм или следствие какой-либо патологии, например, ожирения.
Заболевание различают по клиническим признакам:
- первичный, характеризующийся развитием на фоне дисфункции семенников;
- вторичный, характеризующийся сбоем работы функции гипофиза;
- третичный, считается серединой между первичным и вторичным;
- возрастной гипогонадизм.
Симптоматика по возрасту
Как правило, разные формы заболевания имеют разную симптоматику. Симптоматика напрямую зависит от возраста пациента.
- отсталое развитие мышц;
- заметно укорочение туловища, при этом верхние конечности удлиненны;
- патологически высокий рост, что может привести к непропорциональному сложению тела;
- заметное увеличение молочных желез;
- изменение голоса (тембр становится более женский);
- волосяной покров на теле и лице выпадает (по женскому типу);
- половой член размером до 5 см;
- недоразвитие мошонки;
- бледный цвет кожных покровов и слизистых оболочек.
Мужчины в возрасте от 16 до 30 лет:
- заметная утрата полового влечения;
- довольно вялая эректильная функция;
- отсутствие семяизвержения;
- слабый или полное отсутствие оргазма;
- волосяной покров на теле становится более мягким и редким (по женскому типу);
- небольшой размер полового члена.
Диагностика
Для диагностирования заболевания необходимо провести ряд обследований.
Полный и тщательный опрос пациента. Доктор может задать вам такие вопросы, как:
- Изменены ли половые органы?
- Были ли ранее операции по половых органа малого таза?
- Была ли ранее травма полового члена?
- Как часто возникает половое влечение?
- Какое семяизвержение?
Врач оценивает рост, вес, окружность талии, форму тела (по мужскому типу или нет, соответствует возрасту или нет), просматривает волосяной покров.
Доктор пальпирует области молочный железы, внешние половые органы.
Назначаются анализы, к ним могут относится:
- анализ крови на гормоны: уровень общего и свободного тестостерона;
- анализ крови на объем глобулина;
- анализ крови на количество пролактина;
- анализ крови на гонадотропных гормонов;
- анализ спермы — спермограмма;
- анализ мочи на кетостероиды.
Назначается инструментальная диагностика:
- Ультразвуковая диагностика мочеполовой системы (желательно выполнять через прямую кишку).
- Магнитно-резонансная томография для диагностики новообразований в области гипофиза или гипоталамуса.
- Компьютерная томография.
Может быть интересно:
- Наиболее вероятные причины ощущения сухости в ротовой полости
- Все о действии адреналина на мужской организм
- Норма тестостерона у мужчин в анализе крови, уровень общего и свободного по возрасту
Лечение
Лечение заключается в применении гормональных препаратов.
Цель лечения заключается в достижении нормального уровня тестостерона в крови. Концентрация гормонов напрямую зависит от степени и формы патологии. Препараты для лечения:
- Метилтестостерон: таблетированный препарат. Применяется перорально. Имеет ряд побочных действий в виде тошноты, рвоты, головокружении, увеличение либидо. Строго противопоказан при наличии новообразований в области малого таза.
- Тестостерон пропионат: масляный раствор. Применяют внутримышечно, а также можно подкожно. Препарат для длительного лечения.
- Флюоксиместерон: таблетированный препарат. Довольно токсичен. Применяется строго под наблюдением лечащего доктора. Строго соблюдают дозировку.
- Оксандролон: таблетированный препарат. Применяется перорально. Является высоко концентрированным препаратом. При его применении необходимо контролировать уровень холестерина в крови.
- Трансдермальный пластырь с андрогеном: его закрепляют в области мошонки, области спины, области живота, бедёр. Негативное воздействие сведено к минимуму.
Противопоказания к гормональной терапии
В некоторых случаях гормональная терапия противопоказана:
- нарушение липидного обмена в организме;
- наличие злокачественных новообразований;
- приступы апноэ;
- заболевания дыхательной системы;
- хронические заболевание легких;
- обструкция легких.
Какие могут быть последствия
Если заболевание выявить на ранних стадиях, то мужчина вылечивается на 100%.
Но к сожалению не всегда достигаются такие результаты. Самое опасное заключается в том, что тело мужчины может принять необратимую форму женского тела. Также в более запущенной форме или полный отказ от лечения может привести к полному бесплодию (отсутствию репродуктивной функции мужчины).
Мужчина может набрать значительную массу тела, в связи с этим, может нарушиться работа сердечно-сосудистой системы.
Прием гормональных препаратов может значительно нарушить уровень холестерина в крови. Без контроля холестерина во время лечения не обойтись, так как это может привести к образованию атеросклеротических изменений.
 Последствия гипогонадизма
Последствия гипогонадизма
Как можно избежать, профилактика
К профилактическим мероприятиям относится:
- не менее раз в год для профилактики посещать врача;
- своевременно лечить любые заболевания органов малого таза;
- своевременно лечит гормональный сбой в организме;
- здоровый образ жизни;
- отказ от вредных привычек;
- отказ от наркотических веществ;
- умеренные физические нагрузки;
- своевременное лечение инфекционных заболеваний;
- правильное рациональное питание.
Синдром гипогонадизма у мужчин
Андрогенный дефицит, тестикулярная недостаточность и синдром гипогонадизма у мужчин — это всё о клинических и/или гормональных изменениях, обусловленных абсолютной или относительной — при резистентности тканей — недостаточностью половых гормонов

эндокринолог,Клиника «Будь Здоров»
Тестостерон — преобладающий гормон в крови мужчины, вырабатывается преимущественно (95 %) яичками, в значительно меньших количествах — корой надпочечников; образуется из холестерина. В сутки в плазму крови выделяется около 6 мг тестостерона, незначительное количество откладывается в яичках. В плазме тестостерон транспортируется при помощи секс-стероидсвязывающего глобулина (СССГ) или других белков крови, например альбумина. Небольшая часть циркулирует в крови в свободной форме.
Классификация
В зависимости от уровня поражения гипоталамо-гипофизарной системы выделяют:
- гипергонадотропный гипогонадизм (первичный) у мужчин. Снижена или отсутствует продукция тестостерона яичками. Здесь можно выделить врожденные формы (синдром Клайнфельтера — рис. 1, анорхизм) и приобретенные формы (травмы, облучение, химиотерапия, другие токсические поражения яичек, позднее начало лечения крипторхизма);
- гипогонадотропный (вторичный) гипогонадизм у мужчин. Снижены или отсутствуют гормоны гипофиза, стимулирующие секрецию тестостерона. В этой группе выделяют также врожденные формы (синдром Кальмана, изолированный дефицит ЛГ, другие редкие врожденные заболевания, сопровождающиеся гипогонадизмом), и приобретенные (опухоли гипофиза и гипоталамуса, их хирургическое лечение или лучевая терапия, кровоизлияния в них и т. п.);
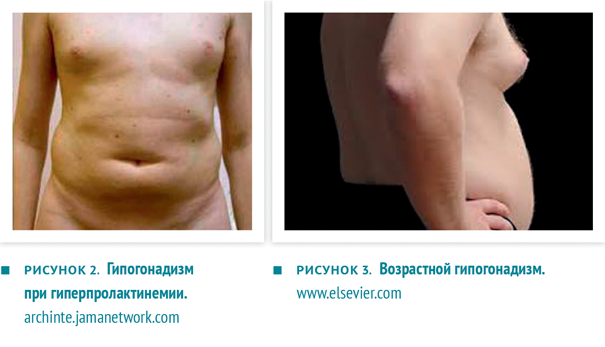
- нормогонадотропный гипогонадизм. Это состояние характеризуется низкой продукцией тестостерона при нормальном уровне гонадотропинов. В его основе лежат смешанные нарушения в репродуктивной системе, выражающиеся не только в первичном поражении тестикул, но и в скрытой недостаточности гипоталамо-гипофизарной регуляции. Типичные примеры — гипогонадизм у мужчин с ожирением, гипогонадизм при гиперпролактинемии (рис. 2) и гипотиреозе, возрастной гипогонадизм (рис. 3), ятрогенный гипогонадизм;
- гипогонадизм, обусловленный резистентностью органов-мишеней (феминизация в результате резистентности рецепторов тканей к андрогенам; дефицит 5α-редуктазы; дефицит эстрогенов, которые в физиологических концентрациях являются модуляторами нормальных эффектов тестостерона).
Рисунок 1. Пример пациентов с симптомом Клайнфельтера
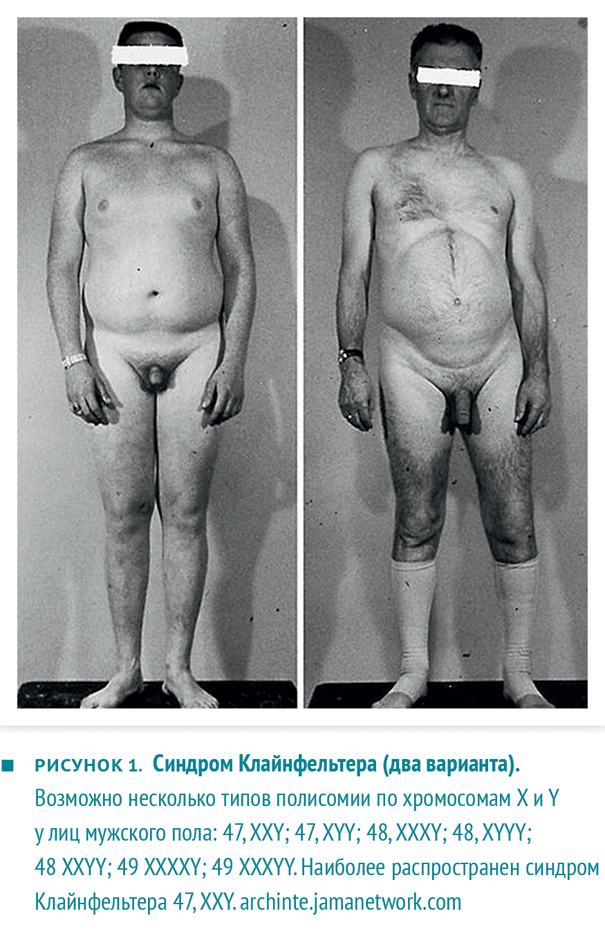
По времени возникновения можно выделить препубертатный и постпубертатный гипогонадизм.
Клиническая картина
Клиническая картина заболевания зависит от времени возникновения нарушения и представлена в таблице 1.
Таблица 1. Основные признаки гипогонадизма

Существуют неспецифические признаки, которые могут навести клинициста на мысль о гипогонадизме:
- олиго- и азооспермия;
- патологические переломы (несоответствие между силой травмирующего фактора и тяжестью повреждения);
- остеопения;
- умеренная анемия (нормохромная, нормоцитарная);
- увеличение жировой ткани;
- депрессии, нарушение сна, снижение памяти.
Диагностика гипогонадизма
Диагноз гипогонадизма у мужчин устанавливают на основании данных анамнеза, клинической картины, подтвержденной данными лабораторного и инструментального исследований. Согласно последним рекомендациям, диагноз гипогонадизма следует выставлять только мужчинам с симптомами, внешними проявлениями и однозначно сниженным уровнем тестостерона в сыворотке [2]. При этом в качестве начального диагностического теста при гипогонадизме рекомендуется анализ уровня утреннего общего тестостерона в сыворотке.
Рисунок 2-3. Разные виды гипогонадизма
Для расчета уровня свободного тестостерона возможно использование онлайн-калькулятора www.issam.ch/freetesto.htm.
Таблица 2. Нормы по тестостерону

При необходимости определяют уровни СССГ, ФСГ, ЛГ, пролактина. Факторы высокого риска развития гипогонадизма:
- объемные образования гипоталамо-гипофизарной области;
- хирургические вмешательства и/или облучение в области турецкого седла;
- длительное применение глюкокортикоидов, кетоконазола, опиоидов;
- сахарный диабет, бесплодие, остеопения и остеопороз.
Общий скрининг в популяции нецелесообразен [3].
Для выявления группы риска гипогонадизма могут быть использованы специализированные опросники.

Лечение гипогонадизма у мужчин
Начиная лечить гипогонадизм, врач ставит ряд целей:
- устранение андрогенного дефицита (восстановление потенции, либидо, самочувствия и поведения);
- обеспечение вирилизации (рост волос на лице и теле по мужскому типу, изменение тембра голоса, телосложения, увеличение мышечной массы, увеличение полового члена и яичек, пигментация мошонки, развитие складчатости), по возможности обеспечение фертильности;
- потенциально — снижение сердечно-сосудистых рисков, профилактика остеопороза.
В зависимости от того, необходимо ли восстановить фертильность, выбор терапии происходит между гормональной заместительной терапией (ГЗТ) препаратами тестостерона, с одной стороны, и препаратами хорионического гонадотропина человека (ХГЧ), лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ) и гонадотропин-релизинг-гормона (ГРГ) — с другой.
Существует большое количество лекарственных форм тестостерона для внутримышечного, подкожного, трансдермального, перорального и буккального применения. Однако ГЗТ тестостероном ведет к уменьшению объема яичек и подавлению сперматогенеза.
Поэтому, если функция яичек сохранена и гипогонадизм имеет гипоталамическое или гипофизарное происхождение, используются либо препараты ХГЧ, ЛГ, ФСГ, либо пульсаторное введение ГРГ. Указанные гормоны увеличивают продукцию собственного тестостерона, что приводит к индукции сперматогенеза и восстановлению фертильности.
Пациент К. (39 лет) обратился к эндокринологу с жалобами на нарушение половой функции (снижение полового влечения, нарушение эрекции), общую слабость, повышенную утомляемость, одышку при физических нагрузках, эпизоды повышения артериального давления (максимально до 165/100 мм рт. ст.), избыточный вес, неэффективность физических нагрузок и диет. Сообщил, что соблюдает принципы рационального питания, регулярно посещает тренажерный зал. Вышеописанные жалобы беспокоят в течение последнего года. Самостоятельно не лечился, не обследовался.
Объективно при осмотре:
- рост — 183 см;
- вес — 127 кг;
- ИМТ — 37,9 кг/м2;
- окружность талии (ОТ) — 123 см;
- окружность бедер (ОБ) — 135 см;
- ОТ/ОБ — 0,91;
- АД — 145/90 мм рт. ст., ЧСС — 82 удара в мин.
Оволосение в подмышечных впадинах, на груди, передней брюшной стенке, в паховой области без особенностей. Двусторонняя ложная гинекомастия. Наружные половые органы сформированы правильно, без особенностей.
При использовании опросника ADAM положительные ответы на 8 из 10 вопросов, что свидетельствует о выраженности симптомов андрогенного дефицита у данного пациента.
Лабораторные показатели:
- общий холестерин — 6,4 ммоль/л (норма 3,1–5,2);
- ЛПНП — 3,8 ммоль/л (норма 0–3,3);
- триглицериды — 2,6 ммоль/л (норма — менее 2,3);
- общий тестостерон — 7,2 нмоль/л (норма 12,0–41,0);
- СССГ — 28,9 пмоль/л (норма 12,9–61,7);
- ЛГ — 4,7 Ед/л (норма 2,5–11,0);
- ТТГ — 1,8 мЕд/л (норма 0,25–4,0);
- пролактин — 243 МЕд/л (норма 50–610);
- эстрадиол — 164 пмоль/л (норма 20–240);
- общий ПСА — 0,6 нг/мл (норма 0–4).
По данным УЗИ предстательной железы, эхографических признаков патологии не выявлено.
Пациенту выставлен диагноз «нормогонадотропный гипогонадизм». Метаболический синдром: Абдоминальное ожирение (2‑й степени). Артериальная гипертензия. Дислипидемия.
Цели лечения:
Нормализация уровня тестостерона. Назначена пролонгированная форма тестостерона (тестостерона ундеканоат 1000 мг) внутримышечно по схеме с титрацией дозы до поддерживающей.
Снижение и удержание веса. Рекомендовано соблюдение принципов рационального питания с ограничением потребления жиров и легкоусваиваемых углеводов, поваренной соли, а также дополнительные аэробные нагрузки (активная ходьба в течение 1 часа в день).
При оценке результатов терапии спустя 10 месяцев пациент отмечал значительную положительную динамику общего самочувствия — улучшение эректильной функции (усиление полового влечения, увеличение частоты спонтанных эрекций), исчезновение жалоб на быструю утомляемость, подавленное настроение; стабилизацию уровня АД до 130/80 мм рт. ст. Объективно при осмотре снижение всех антропометрических показателей: вес — 99 кг, ИМТ — 29,5 кг/м2, ОТ — 88 см, ОБ — 109 см, ОТ/ОБ — 0,81. На фоне лечения также произошла нормализация всех гормональных и биохимических показателей. В дальнейшем терапию решено продолжить с контролем лабораторных показателей один раз в шесть месяцев.
Что нового?
По мере накопления информации о значении андрогенов для функционирования и здоровья мужского организма мужской гипогонадизм становится предметом особого внимания. В последние годы все больше научных исследований свидетельствуют в пользу применения заместительной терапии тестостероном у взрослых мужчин. Основная цель — достижение концентрации тестостерона в крови, максимально приближенной к физиологическим значениям у мужчин с нормальной функцией яичек [4].
С возрастом уровень половых гормонов снижается, проявляясь в конечном итоге состоянием возрастного дефицита тестостерона (андропаузы) у мужчин. Примерно с 30 лет и далее до конца жизни ежегодно мужчина теряет в среднем около 1,5–2,0 % свободного наиболее активного тестостерона. Считается, что мужчины, обладающие изначально более высоким уровнем тестостерона в молодости, имеют больше шансов как можно дольше не испытать проявлений возрастного андрогенного дефицита [5].
Существование возрастного андрогенного дефицита официально признано: по определению Международного общества по изучению проблем пожилых мужчин (ISSAM), Международной ассоциации андрологов (ISA) и Европейской ассоциации урологов (EAU), возрастной гипогонадизм (late-onset hypogonadism, LOH) определяют как клинический и биохимический синдром, возникающий в зрелом возрасте, характеризующийся типичными клиническими симптомами в сочетании с низким уровнем тестостерона в крови, что может приводить к существенному ухудшению качества жизни и отражаться неблагоприятным образом на функционировании многих органов и систем организма [6]. Снижение уровня половых гормонов — один из ключевых моментов старения и возраст-ассоциированных заболеваний.
Активно изучаются причины и связи гипогонадизма и развития сопутствующих заболеваний. Обнаружена высокая распространенность гипогонадизма у мужчин с ожирением (до 100 % при окружности талии более 102 см) [7, 8]. Низкий уровень тестостерона в плазме связан с проявлениями метаболического синдрома, сердечно-сосудистыми заболеваниями, инсулинорезистентностью и сахарным диабетом (СД) 2‑го типа [9–11]. Терапия тестостероном у мужчин с гипогонадизмом приводит к снижению объема жировой ткани [12].
В настоящее время правильно подобранная заместительная терапия половыми гормонами позиционируется как часть общей стратегии поддержания здоровья мужчин, включающей также рекомендации относительно образа жизни, диеты, физических упражнений, отказа от курения, когнитивной тренировки и безопасных уровней потребления алкоголя [13].
- Эндокринология. Национальное руководство. Краткое издание. Под ред. И. И. Дедова, Г. А. Мельниченко, 2011; 637–639.
- Darby E., Anawalt B. D. Male Hypogonadism: An update on diagnosis and treatment. Treat Endocrinol 2005; 4: 593–609.
- Endocrine Society Guidelines For The Diagnosis Of Hypogonadism. JCEM 2010; 95:2536.
- Nieschlag E., Behre H. M. Pharmacology and clinical uses of testosterone. In: Nieschlag E., Behre H. M., eds. Testosterone: Action, Deficiency, Substitution. 2nd ed. Berlin — Heidelberg: Springer — Verlag: 1998. — P.293–328.
- Lunenfeld B., et al. Recommendations on the diagnosis, treatment and monitoring of hypogonadism in men // Aging Male. 2015. Vol. 18, № 1. P. 5–15.
- Nieschlag E., et al. Investigation, treatment, and monitoring of late-onset hypogonadism in males: ISA, ISSAM, and EAU recommendations. // J. Androl. — 2006; 27 (2). — Р. 135–137.
- Dobs A., et al. Interrelationships among lipoprotein levels, sex hormones, anthropometric parameters, and age in hypogonadal men treated for 1 year with a permeation-enhanced testosterone transdermal system // J. Clin. Endocrinol. Metab., 2001; 86 (3): 1026–1033.
- Svartberg J., et al. Waist circumference and testosterone levels in community dwelling men. The Tromsї study // Europ. J. Epidemiol., 2004; 19 (7): 657–663.
- Hu G., et al. DECODE Study Group. рrevalence of the metabolic syndrome and its relation to all-cause and cardiovascular mortality in nondiabetic European men and women // Arch. Intern. Med., 2004; 164 (10): 1066–1076.
- Tsai E. C., et al. Low serum testosterone level as predictor of increased visceral fat in Japanese-American men // Int. J. Obes. Relat. Metab. Disord., 2000; 24: 485–491.
- Stellato R. K., et al. Testosterone, sex hormone-binding globulin, and the development of type 2 diabetes in middleaged men: prospective results from the Massachusetts male aging study // Diabetes Care, 2000; 23 (4): 490–494.
- Wang C., Swerdloff R. S. Androgen replacement therapy. Ann.Med. 1997. — 29. — P. 365–370.
- Калинченко С. Ю., Тюзиков И. А. Практическая андрология. М.: Практическая медицина, 2009. 400 с.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Классификация и методы лечения гипогонадизма у мужчин
Гипогонадизм у мужчин не является самостоятельным заболеванием, а патологическим синдромом (комплексом симптомов), который возникает от множества причин, проявлением различных болезней. Термин происходит от латинского hypo – ниже, недостаток, gonadis – половые железы, продуцирующие гормоны и определяющие половую принадлежность.
Чаще всего возникает гипогонадизм у мальчиков, который еще называют недостаточностью полового развития, но может сформироваться и у взрослых мужчин как следствие определенных факторов. Это – большая трагедия для представителей сильного пола, сопровождающаяся и утратой внешних половых признаков, и снижением сексуальных способностей, и серьезными расстройствами здоровья. Большой проблемой является и социальная дезадаптация больных, когда они становятся изгоями в коллективах, в обществе, а нередко и в семьях.
Патология имеет код по МКБ-10 (международной классификации болезней) Е29 – дисфункция яичек, подпункт Е29.1 – гипофункция яичек.
Классификация и причины развития гипогонадизма
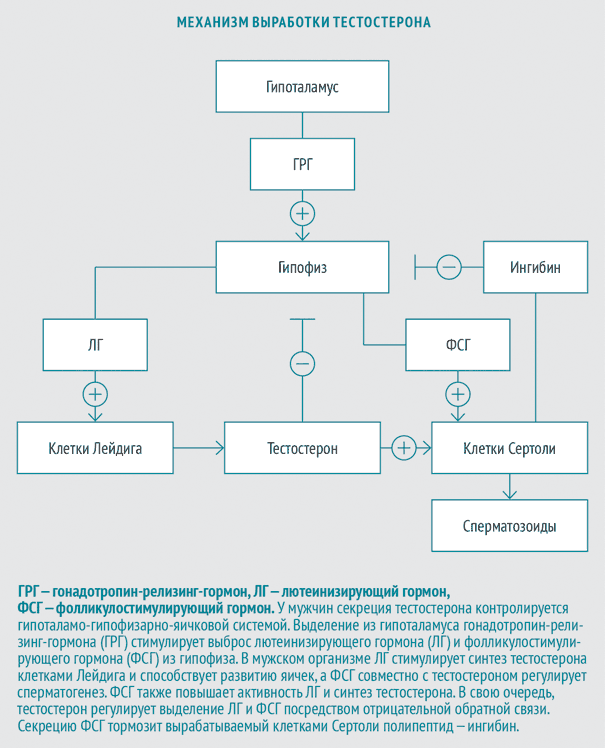
Чтобы понять механизм развития гипогенитализма, необходимо знать, как в норме устроена мужская гормональная система. Она состоит из 2-х звеньев: гонад (яичек), в которых вырабатываются андрогены (тестостерон, дигидротестостерон) и гипофиза , расположенного в основании мозга. Он вырабатывает гонадотропные гормоны: фолликулостимулирующий (ФСГ), лютеинизирующий (ЛГ) и пролактин. Андрогены также влияют на функцию гипофиза: чем их меньше, тем больше вырабатывается гонадотропинов, и наоборот.
Классификация патологии базируется на причинных факторах, лежащих в ее основе. Все виды гипогонадизма делят на 2 больших группы:
- Первичный
- Вторичный.
Первичный гипогенитализм (гипогонадизм)
Это – тестикулярный гипогенитализм (от лат. testiculos – яички), в его основе лежит снижение функции непосредственно половых желез . По причине этих нарушений различают 2 вида гипогенитализма:
- Врожденный, возникающий вследствие различных аномалий и генной патологии: анорхизм (отсутствие яичек), гипоплазия (недоразвитие), мужской гермафродитизм, хромосомные аномалии развития (синдром Клайнфельтера, Нунан, Шеришевского-Тернера).
- Приобретенный, когда ребенок родился нормальным, но на развитие гонад повлияли различные факторы: травмы, опухоли, инфекции, аутоиммунные процессы, вредные факторы окружающей среды (радиация, химические вещества). В этих случаях развивается гипергонадотропный гипогонадизм у мужчин, когда гипофиз усиливает стимуляцию яичек, увеличивая выработку гормонов.
- Возрастной, развивающийся на фоне снижения гормональной функции яичек в андропаузе, он является нормотропным, без нарушения гипофизарной функции.

Вторичный гипогонадизм
Это – гипогонадотропный гипогонадизм, не связанный с патологией яичек , развивается в результате недостаточной стимуляции их гипофизом при дефиците гонадотропных гормонов. Он также бывает 2-х видов:
- Врожденный, причиной которого являются наследственные болезни :
- гипофизарный нанизм – общее недоразвитие из-за снижения функции гипофиза;
- недостаточность выработки фолликулостимулирующего гормона (ФСГ);
- недостаточность выработки лютеинизирующего гормона (ЛГ) – синдром Паскуалини;
- гипофизарно-надпочечниковая недостаточность – синдром Меддока;
- врожденная опухоль основания мозга – краниофарингеома, сдавливающая гипофиз;
- аномалия головного мозга с недоразвитием гипофиза, нарушением зрения и обоняния – синдром Каллмана;
- идиопатический, возникающий при снижении выработки зародышем хорионического гонадотропина (ХГЧ) в результате различных неблагоприятных факторов, осложненной беременности.

- Приобретенный:
- в результате поражения гипофиза инфекцией, травмой, при аденоме гипофиза, после операции;
- гиперпролактинемический – при усиленной выработке пролактина при стрессе, приеме некоторых медикаментов;
- вследствие эндокринных заболеваний – щитовидной железы, диабета;
- при тяжелых заболеваниях внутренних органов, когда угнетается функция гипофиза;
- при длительном приеме анаболиков;
- при крипторхизме вследствие атрофии яичка.
Различают также гипогенитализм в зависимости от возраста :
- Эмбриональный, когда нарушения возникли во внутриутробном периоде.
- Препубертатный, когда гормональные сбои развились у ребенка до 12 лет.
- Постпубертатный, появляющийся у подростков и 12 лет и позже.
Проявления различных видов патологии
Клинические проявления гипогонадизма различаются в зависимости от возраста. До начала полового созревания мальчика или в препубертатном периоде отмечаются такие симптомы :
- евнухоидный внешний вид;
- карликовость;
- избыточный вес с распределением жира на бедрах, груди, животе;
- рыхлость тела, слабое развитие мышц;
- маленький пенис и яички;
- наличие гинекомастии;
- высокий тонкий голос;
- бледность кожи.

С наступлением полового созревания проявления данной патологии следующие:
- уменьшение роста волос подмышками, на лобке, лице;
- снижение половой функции, вплоть до полного исчезновения эрекции;
- снижение либидо;
- слабый оргазм или его отсутствие;
- небольшой размер и дряблость яичек;
- бледность кожи;
- вялость, апатия.
Общими симптомами для любого вида гипогенитализма, в любом возрасте являются:
- изменение конфигурации тела – узкие плечи и грудная клетка, широкие бедра;
- оволосение на лобке по женскому типу (горизонтальная линия роста волос);
- снижение мышечного тонуса;
- уменьшение в размерах предстательной железы;
- небольших размеров пенис;
- эмоциональные и вегетососудистые расстройства, развитие неврозов и депрессии;
- плохой сон, повышенная утомляемость, вялость, общая слабость.
Взрослые мужчины выглядят женоподобными: и форма тела, и поведение в той или иной степени напоминают женщину.
Иногда встречается так называемый субклинический гипогонадизм, когда симптоматика долгое время не выражена: и конфигурация тела, и размер гениталий, и половая активность могут быть нормальными. Такая патология чаще выявляется, когда супруги обращаются по поводу невозможности иметь детей.
При обследовании мужчины обнаруживают низкий уровень тестостерона. В итоге болезнь себя проявит позднее, если ее не лечить.
Диагностика
Уже при осмотре пациента врач ориентируется, какой комплекс исследований ему назначить. Например, при обнаружении варикоцеле или крипторхизма, водянки или опухоли яичек проводится общее обследование, и пациент направляется на оперативное лечение. После устранения этих причин часто андрогенная функция нормализуется.

Если же есть налицо внешние признаки гипогенитализма без видимой патологии гениталий, назначается специальное обследование, куда входят лабораторные и инструментальные методы.
Лабораторные анализы
В комплекс лабораторного исследования входят:
- анализ крови на содержание тестостерона;
- определение гонадотропинов в крови (лютеинизирующего, фолликулостимулирующего гормонов, пролактина);
- определение гонадолиберина – релизинг-гормона гипоталамуса, стимулирующего гипофиз;
- определение антимюллеровского эстрогеноподобного гормона (АМГ), у мужчин его концентрация очень низкая;
- определение 17-кетостероидов в моче – распавшихся андрогенов, выводимых почками с мочой;
- хромосомное, генетическое исследование для выявления наследственной патологии.
Принцип оценки результатов анализов таков: у всех пациентов снижен уровень тестостерона в сыворотке крови, а также снижены 17-кетостероиды в моче.
Среди дополнительных инструментальных методов назначают:
- УЗИ яичек, предстательной железы;
- компьютерная или магнитно-резонансная томография мозга, исследование состояния гипофиза;
- рентгенография костей;
- денситометрия (определение плотности костей).
При УЗИ и томографии можно выявить наличие кисты гипофиза, яичка и других опухолей, аномалий развития. Исследование состояния костной системы позволяет определить, на каком этапе находится половое созревание – по размеру участков зон окостенения. Обычно судят по сесамовидной кости на запястье, которая полностью завершает процесс окостенения к началу полового созревания, в норме это соответствует 12-14 годам. При этом учитывается этническое происхождение: у южан этот процесс может начаться в 10-11 лет, у жителей северных районов может запаздывать до 16 лет.
Методы лечения
Лечение гипогонадизма сложное и комплексное, оно включает медикаментозную терапию, нормализацию физического состояния, обмена и всех функций организма, сексуальную и психологическую реабилитацию, хирургические вмешательства, если это необходимо. Лечебный протокол составляется для каждого пациента индивидуально, в зависимости от его возраста и причины гормональной недостаточности, степени выраженности синдрома.
Медикаменты для гормональной коррекции
Гормональные препараты назначает врач эндокринолог, при этом проводится регулярное наблюдение за пациентом с участием врача уролога (андролога), с периодическим лабораторным контролем уровня тестостерона.
При первичном гипогенитализме проводится стимуляция выработки тестостерона с помощью таблеток или инъекций ЛГ, ФСГ, кломифена, ингибиторов ароматазы (летрозол, экземестан, анастрозол), назначают также хорионический гонадотропин (прегнил, хорагон, овитрель, профази). Взрослым мужчинам назначают препарат простатилен, который стимулирует гормональную функцию и сперматогенез, улучшает качество сперматозоидов.
Если возможности гормональной функции низкие, назначают заместительную терапию стероидами: тестостерон-депо, деластерил, омандрен в инъекциях, или внутрь стриант, андриол. В последние годы получил метод наружного их применения в виде мазей, гелей, пластыря (андрактим, андрогель, тестомакс), а также подкожные импланты тестостерона.
Гормональная терапия очень эффективна, но имеет ряд побочных эффектов: повышение уровня эритроцитов, сгущение крови, развитие гинекомастии, опухолей простаты. Ее с осторожностью назначают мужчинам после 40 лет, при этом дважды в год проводят УЗИ и анализ на ПСА (простатический специфический антиген).
Хирургические операции
Оперативное лечение направлено на устранение анатомической причины заболевания, коррекцию дефектов, восстановление нормальной конфигурации тела и гениталий. Выполняются следующие виды операций :
- устранение крипторхизма (низведение яичка в мошонку);
- устранение варикоцеле (перевязка вены или микрохирургическое восстановление кровотока);
- удаление водянки оболочек яичка;
- удаление опухоли в полости мошонки;
- пластика грудных желез (удаление гинекомастии);
- фаллопластика – увеличение размеров полового члена и фаллопротезирование – имплантация искусственного фаллоса;
- протезирование яичка;
- имплантация в мошонку функционирующей ткани донорского яичка.
Выполняются также различные пластические операции по изменению контуров тела, приближению их к мужскому типу — по желанию пациента: липосакция, липомоделирование, липоскульптура.

Коррекция общефизического состояния и сексуальная реабилитация
Большую роль играют меры по укреплению общего здоровья, куда входят:
- нормализация режима дня, полноценный отдых и сон;
- ежедневные дозированные физические нагрузки: ЛФК, утренняя гимнастика, ходьба пешком, спортивные игры, плавание;
- диета, исключающая мучное, кондитерские изделия, богатая белком, морепродуктами, клетчаткой, витаминами, с многократным приемом пищи в течение дня небольшими порциями;
- витаминно-минеральные комплексы (дуовит, велмен, суперум и другие);
- средства для стимуляции иммунитета (женьшень, элеутерококк, эхинацея, ликопид, рибомунил);
- лечение имеющихся сопутствующих заболеваний мочеполовой сферы и других органов.
Реабилитация сексуальных способностей мужчины без лекарств очень важна не только для поддержания его здоровья, но и для создания полноценной и комфортной жизни, обретения уверенности в себе, нормализации отношений с противоположным полом. Она включает различные способы механической, аудио- видео- и физиотерапии, психологическую коррекцию. Этими вопросами занимаются специалисты андролог, сексопатолог, психолог.
Осложнения
Гипогонадизм неизбежно приводит к развитию осложнений, которые различаются, в зависимости от времени его возникновения:
- во внутриутробном периоде недостаток гормонов способствует развитию аномалий половых органов, гермафродитизма, задержке развития центральной нервной системы;
- у мальчиков до полового созревания он приводит к уменьшению или отсутствию оволосения по мужскому типу, недоразвитию гениталий, появлению гинекомастии, непропорциональному физическому развитию;
- у половозрелых мужчин развиваются снижение половой функции, репродуктивных способностей – олиго- и азооспермии – мужскому бесплодию, когда у партнерши не может наступить беременность, а также к общим нарушениям здоровья: ожирению, раннему развитию атеросклероза и сердечно-сосудистой, эндокринной, костной патологии, психологическим расстройствам.
Прогноз для здоровья в случае выраженного и не леченного синдрома гипогенитализма является неблагоприятным именно из-за развития необратимых последствий, когда пациент выходит на инвалидность.
Доступные профилактические меры
В известной степени развитие врожденного гипогонадизма у мальчиков можно предупредить, эти меры входят в компетенцию его будущей мамы: правильное питание, отказ от вредных привычек и приема медикаментов без особой надобности.
Далее, нужно внимательно следить за состоянием здоровья мальчика, регулярно показывать его врачу детскому урологу, уберегать от простудных и инфекционных заболеваний, травм, вредного воздействия внешних факторов. В период начала полового развития здоровье особенно уязвимо, снижен иммунитет. Нужно уделять большое внимание образу жизни и питания ребенка, закаливать его, приобщать к спорту.
Взрослый мужчина также должен вести здоровый образ жизни, регулярно заниматься сексом, проходить своевременно медицинские осмотры. С началом мужского климакса следует обратиться к андрологу.
Заключение
Гипогенитализм – редкая, но очень серьезная патология, которую вылечить довольно трудно. Важно раннее обращение к врачу при малейших нарушениях внешнего и функционального характера, прохождение необходимых процедур диагностики и лечения, выполнение всех врачебных рекомендаций.