Дисфункция яичников в женском организме является одной из самых частых причин невозможности иметь детей, так как подобное состояние сопровождается гормональными расстройствами и нарушением процесса овуляции. На формирование патологического процесса оказывают влияния инфекционные и воспалительные заболевания органов женской репродуктивной сферы, включая половые инфекции, эндокринные нарушения, обусловленные расстройствами функции надпочечников, щитовидной железы, гипофиза, перенесенные аборты, частые стрессы и многие другие факторы.
План обследований при дисфункции яичников
Важно! На приеме у врача-гинеколога помимо опроса пациентки обязательно проводится анализ ее менструального календаря и гинекологический осмотр с бимануальным исследованием.
После этого гинеколог составляет индивидуальный план обследования, который может включать ряд лабораторных и инструментальных исследований:
- ультразвуковое исследование щитовидной железы, малого таза, молочных желез;
- КТ и МРТ головного мозга;
- ЭЭГ мозга;
- диагностическое выскабливание маточной полости и канала шейки матки;
- лапароскопия лечебно-диагностическая;
- лабораторные тесты – гормональный анализ крови, ПЦР.
Ультразвуковая диагностика
 При расстройствах функции яичников назначается УЗИ щитовидной железы и надпочечников, так как именно в них происходит выработка гормонов, регулирующих репродуктивную функцию в организме женщин. УЗИ-диагностика абсолютно безвредна и может выполняться любое необходимое количество раз.
При расстройствах функции яичников назначается УЗИ щитовидной железы и надпочечников, так как именно в них происходит выработка гормонов, регулирующих репродуктивную функцию в организме женщин. УЗИ-диагностика абсолютно безвредна и может выполняться любое необходимое количество раз.
Также обязательно проводится УЗИ матки с помощью вагинального или абдоминального датчика. При трансабдоминальном ультразвуковом исследовании приходить на процедуру необходимо с полным мочевым пузырем, поэтому за два часа до нее рекомендуется выпить 400-500 мл жидкости. Трансвагинальное УЗИ выполняется при опорожненном мочевом пузыре.
УЗИ молочных желез необходимо для исключения патологических процессов в них. Исследование обычно назначается в первой половине менструального цикла.
Диагностическое выскабливание и лапароскопия
По показаниям может быть назначено диагностическое выскабливание матки и шейки матки. Эта операция занимает около двадцати минут и позволяет получить материал для гистологического изучения в лаборатории. В качестве альтернативы такой процедуре может рассматриваться гистероскопия с прицельной биопсией – при помощи гистероскопа берется небольшой участок тканей с исследуемой области и отправляется на гистологическое исследование.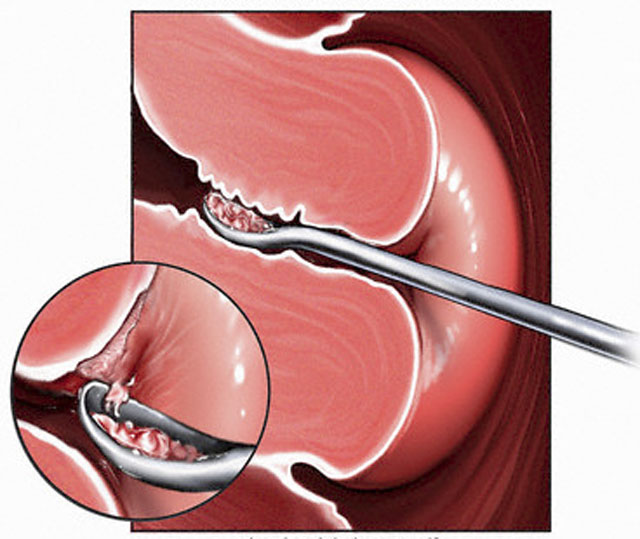
Для более детального осмотра органов малого таза может быть назначена лечебно-диагностическая лапароскопия. Операция является малотравматичной, так как все хирургические манипуляции выполняются через минимальные разрезы в передней брюшной стенке. Если при осмотре обнаруживается спаечный процесс или иные патологические изменения можно сразу осуществить их устранение.
Исследования головного мозга
Так как деятельность яичников регулируется гормонами, вырабатываемыми гипофизом, при нарушении овариальной функции необходимо обследовать головной мозг с целью исключения возможных патологий. В современной медицинской практике применяются методы компьютерной томографии и магнитно-резонансной томографии, отличающиеся высокой информативностью. Исследования практически не требуют специальной подготовки, но имеют противопоказания, о которых расскажет врач.
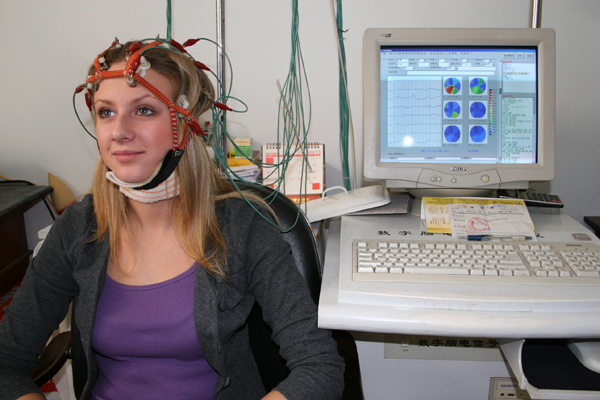 Также может быть назначена электроэнцефалография (ЭЭГ) мозга – метод, позволяющий изучить графические результаты регистрации биоэлектрических сигналов, испускаемых мозговыми клетками. С помощью этого исследования определяются функциональные нарушения отделов мозга, в частности, гипофиза.
Также может быть назначена электроэнцефалография (ЭЭГ) мозга – метод, позволяющий изучить графические результаты регистрации биоэлектрических сигналов, испускаемых мозговыми клетками. С помощью этого исследования определяются функциональные нарушения отделов мозга, в частности, гипофиза.
В ходе ЭЭГ на голову пациенту одевается особая шапочка с внутренними электродами, смазанными гелем. Шапочка подсоединяется к прибору для регистрации биоэлектрических сигналов, полученная информация поступает в компьютер, где обрабатывается и выдается графически. Некоторые современные модели энцефалографов оснащены дополнительной программой создания изображений распределения электрополей в различных отделах мозга.
Лабораторная диагностика
При дисфункции яичников лабораторная диагностика обычно включает:
- микроскопическое исследование и бакпосев влагалищного секрета;
- ПЦР-анализ для выявления половых инфекций;
- исследование мочи и крови на определение уровня женских половых гормонов;
- определение концентрации в крови гормонов надпочечников и тиреоидных гормонов.
Нормы
В норме при проведении ультразвукового исследования матки, грудных желез, щитовидной железы и надпочечников не должно визуализироваться никаких патологических изменений. То же самое касается КТ и МРТ головного мозга, а также ЭЭГ.
В лабораторных исследованиях влагалищного секрета у здоровых женщин не выявляется патогенная флора. ПЦР-анализ имеет отрицательный результат. При гормональном исследовании крови концентрация половых и тиреоидных гормонов, а также гормонов надпочечников находится в пределах нормальных значений. Те или иные отклонения могут являться основанием для постановки диагноза и назначения соответствующего лечения.
Чумаченко Ольга, медицинский обозреватель
8,903 просмотров всего, 1 просмотров сегодня
Диагностическое выскабливание — самая информативная процедура
Диагностическое выскабливание — общее название процедуры, выполняемой специальным инструментом по удалению верхнего слоя, выстилающего матку. Биоматериал после выскабливания направляют на лабораторный гистологический анализ.
Виды диагностического выскабливания матки и шейки матки
Матка — это женский мышечный орган, представляющий собой полость с входом через шейку матки. Шейка располагается во влагалище. В здоровой матке во время беременности развивается плод. Внутренняя стенка органа покрыта слизистой оболочкой, называемой в медицине эндометрием.
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/04/diagnosticheskoe-vyiskablivanie.jpg?fit=448%2C300&ssl=1?v=1572898744″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/04/diagnosticheskoe-vyiskablivanie.jpg?fit=821%2C550&ssl=1?v=1572898744″ src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/04/diagnosticheskoe-vyiskablivanie-821×550.jpg?resize=790%2C529″ alt=»диагностическое выскабливание» width=»790″ height=»529″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/04/diagnosticheskoe-vyiskablivanie.jpg?w=821&ssl=1 821w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/04/diagnosticheskoe-vyiskablivanie.jpg?w=448&ssl=1 448w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/04/diagnosticheskoe-vyiskablivanie.jpg?w=768&ssl=1 768w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/04/diagnosticheskoe-vyiskablivanie.jpg?w=1026&ssl=1 1026w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Эндометрий — важнейшая часть матки, ведь именно благодаря ему оплодотворенная яйцеклетка закрепляется и развивается в органе. В течение менструального цикла эндометрий меняет толщину, и если беременность не наступает, отслаивается выходя в виде менструальных выделений. В следующем цикле все повторяется.
При выскабливании гинеколог удаляет верхний слой эндометрия (функциональный слой), оставляя ростковый слой, необходимый для формирования новой слизистой оболочки. Также выскабливается канал шейки матки.
Гинеколог может назначить один из вариантов процедуры.
- Для диагностики патологий различной этиологии цервикального канала и полости матки выполняют раздельное диагностическое выскабливание (РДВ). В этом случае сначала гинеколог выскабливает канал шейки матки, потом саму полость матки.
- Для более расширенной диагностики, совместно с раздельным диагностическим выскабливанием проводят гистероскопию — РДВ+ ГС. В этом случае в полость матки вводится специальный прибор – гистероскоп, для осмотра стенок матки. Гистероскопия помогает в определении патологических новообразований в полости матки и в контроле результата выскабливания.
Чистка матки может проводиться кюреткой или вакуумно. Вакуум — более современный способ, но его нельзя отнести к диагностической методике. Так как вакуумная чистка не позволяет удалить новообразования и взять ткани слизистой для анализа. Этот метод подходит для аборта на ранних сроках.
Для чего проводят диагностическое выскабливание
Выскабливание может назначаться в следующих случаях:
- Чтобы сделать соскоб слизистой оболочки и направить материал для гистологического исследования – это позволяет выявить онкологию в матке, шейке матки;
- При необходимости удаления патологического образования в матке или канале шейки матки.
- Для подготовки к операции, связанной с миомой матки (новообразованием в толще органа), если планируется сохранить матку.
- При эндометрите, для подготовки органа к лечению.
Симптомы, при которых назначается выскабливание матки и цервикального канала
Диагностическое выскабливание необходимо при нарушении работы женских репродуктивных органов, когда УЗИ не информативно. При наличии определённых тревожных симптомов, диагностическое выскабливание назначается для выяснения их причин. Чаще всего поводом для проведения диагностического выскабливания становятся:
- кровянистые выделения из влагалища вне критических дней;
- обильные, болезненные и длительные месячные;
- выделения после наступления климакса;
- первичное или вторичное бесплодие;
- подготовка к экстракорпоральному оплодотворению;
- обнаруженные на УЗИ матки изменения в слизистой органа;
- замеченные на кольпоскопии изменения слизистой шейки матки;
- предоперационная диагностика перед удалением миомы, полипов и прочих новообразований на слизистой с сохранением матки;
- подозрение на остатки плодного яйца после самопроизвольного аборта;
- патология эндометрия.
Во время диагностического выскабливания доктор может:
- Удалить частички плодной оболочки, оставшейся после аборта или выкидыша (осложнение аборта);
- Удалить полипы матки. В настоящее время это единственный способ избавиться от этих новообразований. Оставлять полипы нельзя, так как они приводят к бесплодию, быстро растут и могут перерождаться в рак.
- Устранить эндометриозные разрастания — гиперплазию (утолщение). Гиперплазия эндометрия матки также лечится только этим способом.
- Остановить маточное кровотечение.
- Рассечь синехии – сращения стенок матки, препятствующие беременности. Процедура выполняется с гистероскопом.
- Взять образец ткани на цитологический анализ (лаборант рассматривает биоматериал в лаборатории и выявляет рак, дифференцирует доброкачественные опухоли).
Процедура диагностического выскабливания малотравматична и не требует длительного восстановления. Выполняется под наркозом, потому безболезненна.
После процедуры диагностического выскабливания, полученный образец ткани из полости матки отправляется на гистологический анализ. Цель гистологии – выявить ткани, поражённые раковыми клетками или с наличием предраковых изменений.
Подготовка к диагностическому выскабливанию
Назначают диагностическое выскабливание за несколько дней до начала очередных месячных, так как этот период наиболее благоприятен для уменьшения кровопотери и быстрого восстановления тканей матки.
Если диагностической выскабливание будет совмещено с гистероскопией, то лучшим периодом для его проведения будут первые дни после окончания очередной менструации, когда эндометрий очень тонкий и любые его изменения и новообразования можно будет легко обнаружить гистероскопом.
Перед выскабливанием пациентке предстоит ряд общих анализов — их обязательно нужно пройти. В числе обязательных тестов:
- анализ на свёртываемость крови;
- анализ на ИППП;
- бактериологический посев из влагалища;
- общий анализ крови.
За 2 дня до процедуры следует отказаться от половой жизни, прекратить использование средств интимной гигиены и вагинальных свечей.
Для безопасного действия наркоза за 8 часов до операции нужно не есть и не пить.
Как выполняется процедура
Пациентка располагается в кресле с опорами, наподобие того, что стоит в гинекологическом смотровом кабинете. Наркоз вводится внутривенно, он будет действовать 15 – 25 минут. Всё это время пациентка будет находиться во сне и не будет ничего чувствовать, а врачи приступят к процедуре диагностического выскабливания.
Во влагалище введут гинекологическое зеркало, которое обнажит шейку матки, которую затем зафиксируют специальными щипцами. Это нужно для закрепления матки, для избежания её возможного смещения. Специальной металлической палочкой, называемой зондом, измеряют полость матки, введя её вовнутрь через шеечный канал. После этого, канал начинают расширять. Это делают с помощью расширителей разного размера, которые поочерёдно вставляют в цервикальный канал пока он не расшириться до такой степени, что сможет легко пропустить инструмент для выскабливания, называемый кюреткой.
Форма кюретки напоминает форму небольшой ложки с остро заточенной стороной (прибор имеет длинную ручку). Кюретку вводят через расширенный канал в полость матки, где заточенной её стороной делают выскабливание. Соскоб собирается в стерильную баночку для дальнейшей его отправки на гистологию.
При комбинировании диагностического выскабливания с гистероскопией, в матку сначала вводят гистероскоп, с помощью которого стенки и полость матки внимательно осматриваются, затем проводят выскабливание. После процедуры опять вводят гистероскоп, чтобы ещё раз осмотреть матку изнутри, чтобы убедиться в тщательном проведении выскабливания.
После этого щипцы с шейки матки снимают и обрабатывают орган вместе с влагалищем антисептиком. На живот пациентке кладут лёд, для скорейшего сокращения матки и отправляют её в палату, через несколько часов, реже на следующий день, пациентку выписывают с назначением ей курса антибиотикотерапии.
Прием гинеколога
Гинекология – сфера медицины, которая занимается изучением полового и репродуктивного здоровья представительниц прекрасного пола, а также помогает женщинам в период вынашивания и рождения ребенка. Прием гинеколога — обязательная часть жизни каждой женщины.
Гинеколог назначает выскабливание матки: соглашаться или нет?
«Чистка» матки — не способ лечения гиперплазии эндометрия и хронического эндометрита
 Дмитрий Лубнин акушер-гинеколог, кандидат медицинских наук
Дмитрий Лубнин акушер-гинеколог, кандидат медицинских наук
«Меня почистили» или «Мне сделали чистку» — эти фразы я нередко слышу от своих пациенток, и звучат они для меня так же невыносимо, как движение пенопласта по стеклу. «Чисткой» у нас просторечно называют выскабливание матки — самую частую процедуру, выполняющуюся в гинекологии в подавляющем большинстве случаев без каких-либо показаний к ней.

Само это прижившееся название — «чистка» — уже отражает грубый, топорный и примитивный подход к решению проблемы. Кстати, термин плавно перешел из врачебного жаргона в лексикон многих женщин, которые даже считают, что им необходимо время от времени «проходить чистку» или «почиститься». Возможно, они вкладывают в это такой же смысл, как в пресловутые «чистки организма от шлаков», предполагая, что и в этом органе скапливается «грязь».
Прежде чем продолжить повествование, надо объяснить, о чем же конкретно идет речь.
После выскабливания матки: возможные риски
Выскабливание — амбулаторная медицинская процедура, выполняющаяся под внутривенным наркозом, во время которой с помощью специальной кюретки производится удаление (соскабливание) слизистой оболочки матки. Процедуру называют лечебно-диагностической, так как с ее помощью удаляется измененная болезнью ткань (если таковая есть), которую можно исследовать под микроскопом и поставить точный диагноз. Из предыдущего предложения понятно, что выскабливание проводят не только при наличии заболевания, но при подозрении на него, то есть с целью постановки диагноза.
Пока все понятно, логично и очевидно. Однако есть и другая сторона этой манипуляции. Процедура выполняется острой железной кюреткой, с помощью которой фактически «сдирается» слизистый слой матки, и происходит неизбежная травма самой матки. В результате существует риск нескольких серьезных осложнений: повреждение росткового слоя эндометрия (нарушающего его рост в дальнейшем), появление спаек в полости матки, развитие воспаления.
Кроме того, данная процедура способствует развитию такого заболевания, как аденомиоз (эндометриоз матки) — за счет нарушения границы между слоями матки, что способствует прорастанию эндометрия в мышцу матки. В итоге перенесенное выскабливание может привести к проблемам с зачатием или запустить развитие аденомиоза.
Совершенно очевидно, что такую процедуру надо делать строго по показаниям и серьезно оценивать соотношение «польза — риск». Но такое возможно где угодно, но только не у нас, и это очень печально.
Выскабливание «на всякий случай»
Я думаю, что более чем в 80% случаев выскабливание проводится напрасно, то есть либо совсем без показаний, либо в случаях, когда можно решить проблему медикаментозно или путем простой амбулаторной процедуры.
Вот ситуации, при которых вам могут предложить выполнить выскабливание.
- У вас длительно идут кровянистые выделения или случилось маточное кровотечение.
- На УЗИ у вас обнаружили полип эндометрия, гиперплазию эндометрия, аденомиоз, миому матки или хронический эндометрит.
- Вам планируют провести хирургическое лечение в отношении миомы матки.
- У вас есть подозрение на внематочную беременность.
- Вы пожаловались на то, что у вас обильные менструации, есть межменструальные кровянистые выделения или коричневые «мажущие» выделения до и/или после менструации.
В целом на «чистку» отправляют очень часто даже при отсутствии тех причин, которые я перечислил выше. Выскабливанием часто сопровождают любое хирургическое лечение в гинекологии. Его как бы все время стараются сделать «заодно», чтобы «на всякий случай проверить», все ли нормально. Так быть не должно, это слишком легкомысленное отношение к довольно травматичной процедуре.
Когда не соглашаться на выскабливание
Итак, инструкция, как избежать выскабливания.
- Если у вас нет обильного маточного кровотечения (как говорится, «льет по ногам»), а просто идут длительные кровянистые выделения и исключена беременность (маточная и внематочная), уточните у доктора возможность остановить кровотечение медикаментозно. Да, это возможно. На фоне приема препарата (сразу же предупрежу, что это гормональный препарат, но он безопасен) кровотечение может остановиться, и повторную оценку вашего состояния надо будет провести после очередной менструации. Во многих случаях проведенного лечения окажется достаточно, и ничего более делать не потребуется.
- Если во время УЗИ у вас нашли полип или гиперплазию эндометрия, не спешите соглашаться на выскабливание. Спросите доктора о возможности назначить вам препарат в этом цикле и после повторить УЗИ после окончания следующей менструации. Еесли полип или гиперплазия подтвердятся — увы, выскабливание под контролем гистероскопии делать надо. Но у вас есть очень большой шанс, что после менструации показаний для процедуры не будет.
Полип — это вырост на слизистой оболочке матки (похож на палец или гриб), чаще всего доброкачественный. Есть полипы, которые сами отторгаются во время менструации, и те, что растут из росткового слоя. Последние требуют удаления.
Гиперплазия — утолщение слизистой оболочки полости матки. Бывает двух видов: простая и сложная. Простая гиперплазия встречается чаще всего, она не опасная, для ее развития должна быть обязательная причина (функциональная киста в яичнике, синдром поликистозных яичников и еще несколько). Обычно достаточно 10 дней приема препарата, чтобы она прошла и более не повторялась.
Сложная гиперплазия — плохая гиперплазия, ошибка в структуре эндометрия, встречается обычно после 35 лет, чаще на фоне избыточной массы тела. Лечится вначале удалением слизистой (выскабливанием) и далее многомесячным курсом гормональных препаратов или установкой внутриматочной гормональной спирали «Мирена». Точный диагноз возможен только при гистологическом исследовании.
- Если вам предлагают сделать выскабливание только с диагностической целью перед операцией или для уточнения состояния слизистой оболочки, — попросите доктора начать с биопсии эндометрия (другое название — «пайпель-биопсия» или «аспирационная биопсия»). Это простая амбулаторная процедура, не требующая никакой анестезии. Тонкую трубочку заводят в полость матки и всасывают небольшое количество ткани, которую потом отправляют в лабораторию для исследования. Это достаточно информативный анализ.
Важно: материал, полученный в результате выскабливания или биопсии, — это только слизистая оболочка матки, никакой информации о других заболеваниях она не несет. Дело в том, что нередко выскабливание назначают с целью оценки миомы матки на предмет ее характеристик; так вот — никакой информации выскабливание не даст.
- Помните, практически все современные аппараты УЗИ позволяют оценить слизистую оболочки матки и выявить в ней признаки патологии. Если доктор при УЗИ пишет, что эндометрий не изменен, и у вас нет обильных менструаций, межменструальных кровянистых выделений, то вероятность, что у вас есть патология, требующая выскабливания, близка к нулю.
- В целом основными проявлениями патологии эндометрия (только на эту ткань направлено выскабливание) являются кровотечения, обильные менструации и межменструальные кровянистые выделения. Таким образом, если у вас этого нет, обсудите с доктором, насколько обосновано его желание сделать вам выскабливание.
- «Хронический эндометрит» — частый диагноз при УЗИ и в результатах гистологического заключения после выскабливания. Речь идет о хроническом воспалении слизистой оболочки матки. Однако общепризнанных критериев постановки этого диагноза по УЗИ в доказательной медицине нет. Простая гистология также не может достоверно подтвердить этот диагноз. Часто этот диагноз ставят там, где его нет, так как ориентируются на «лейкоциты».
Достоверный диагноз возможен только при проведении особого вида исследования — иммуногистохимии. Это исследование доступно не во всех лабораториях, да и материал для него можно получить путем биопсии, а не проводить выскабливание. Думаю, теперь понятно, что делать выскабливание для подтверждения диагноза «хронический эндометрит» не надо. В целом диагностика и лечение этого заболевания эндометрия имеют смысл только в рамках проблемы бесплодия и невынашивания беременности.
В каких ситуациях соглашаться на выскабливание?
- Сильное маточное кровотечение: да, выскабливание — это способ его остановки.
- Подозрение на внематочную беременность (трудности в постановке диагноза).
- Полип или гиперплазия эндометрия, которые не исчезли после менструации или проведенного медикаментозного лечения.
- Остатки плодных оболочек (после аборта, выкидыша, беременности).
- Любые кровянистые выделения после наступления менопаузы.
Теперь, я надеюсь, у вас есть надежная инструкция, как избежать, возможно, лишней для вас операции. Не бойтесь задавать вопросы доктору. Предлагайте альтернативы (биопсия эндометрия, медикаментозное лечение). Просите обосновать необходимость проведения именно выскабливания. Ответ «у нас так принято» принимать не стоит. Конечно, все это касается только тех ситуаций, при которых у вас нет угрозы для жизни и здоровья (обильное кровотечение).
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Раздельное диагностическое выскабливание полости матки и цервикального канала
Многим женщинам хотя бы один раз в жизни назначают раздельное диагностическое выскабливание полости матки и цервикального канала. Это одна из самых травматичных, но незаменимых процедур для диагностики опасных, в том числе онкологических заболеваний, а также метод безоперационного лечения — удаления полипов, гиперплазированного эндометрия, субмукозных миом матки.
Хороший специалист, особенно заручившийся гистероскопом, проведет все манипуляции максимально аккуратно, без последствий для здоровья. И посчитает, на какой день цикла лучше провести РДВ. Обычно плановые операции назначаются максимально близко к предполагаемому дню начала нового менструального цикла. То есть, при 28-дневном цикле, на 26-27 день. Чтобы не нарушить цикл.
РДВ — что это такое и техника выполнения, как делают с гистероскопией и без нее
Диагностические дилатация (расширение цервикального канала) и кюретаж (чистка матки) изначально были предназначены для выявления внутриматочной патологии эндометрия и оказания помощи при аномальном маточном кровотечении. Сейчас появились новые методы для оценки полости матки и диагностики патологий эндометрия. Например, пайпель или аспирационная биопсия. Но дилатация и кюретаж по-прежнему играют важную роль в медицинских центрах, где передовые технологии и оборудование не доступны, или когда другие диагностические методы не дают результатов.
Традиционно, дилатация шейки и кюретаж стенок полости матки проводятся вслепую. Диагностика может быть выполнена под контролем УЗИ или в сочетании с визуализацией с помощью гистероскопа.

Ход операции, что видит и чувствует женщина при выскабливании
Гинекологическое вмешательство проводится в стационарных условиях для обеспечения полной стерильности, в операционной. Женщина опорожняет мочевой пузырь. После, в своей палате раздевается, снимает нижнее белье, (обычно разрешают оставить только ночную рубашку). При входе в операционную ей надевают на голову нетканую шапочку, на тело — нетканую рубашку, на ноги нетканые бахилы.
Ложится на что-то вроде гинекологического кресла, но усовершенствованного. На одну руку устанавливается капельница, через которую будут подаваться препараты, обеспечивающие наркоз. А на другую — датчик для измерения артериального давления и пульса. Последнее необязательно.
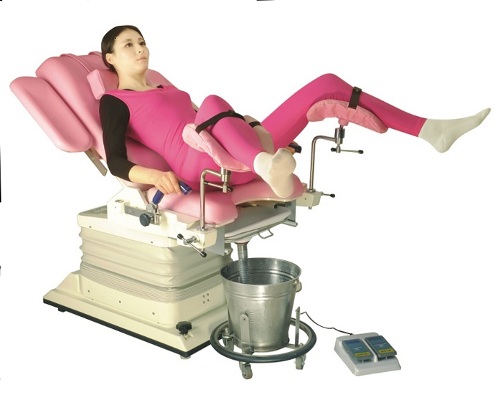
По правую руку встает анестезиолог и обычно начинает «заговаривать ей зубы». Это делается для того, чтобы снять волнение. В это время гинеколог, который будет делать выскабливание, проводит гинекологический осмотр для уточнения размера матки и ее расположения (наклона относительно шейки). Это самый неприятный момент, но не болезненный.
После того, как все собрались в операционной и готовы, через капельницу в вену пациентки поступает препарат. И в течение нескольких секунд она засыпает. Обычно этому предшествует ощущение тепла в горле.
После врач устанавливает во влагалище гинекологическое зеркало (расширитель), с помощью зонда измеряет длину матки и приступает к расширению шейки. Поочередно он вставляет в нее расширители Гегара, каждый раз большего диаметра. Таким образом осуществляется постепенность процесса. Цервикальный канал выскабливается кюреткой, материал забирается на гистологическое исследование.
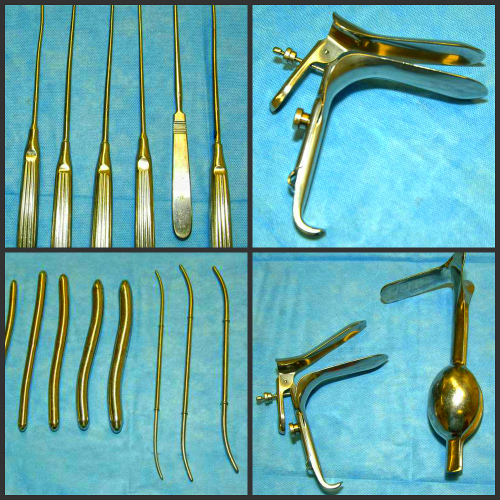
Далее, если это не простое выскабливание, а гистероскопия, в матку вводят жидкость, чтобы ее стенки можно было рассмотреть. Затем вводится гистероскоп. Врач с помощью него может заметить очаги аденомиоза (внутреннего эндометриоза), кстати, очень частая причина бесплодия, полипы, миомы, растущие в полость матки (субмукозные) и раковые опухоли.
Таким образом, РДВ превращается в ЛДВ, то есть процедуру не просто диагностическую, а лечебно-диагностическую.
Если проводится не гистероскопия, а исключительно РДВ, жидкость и гистероскоп в матку не вводятся. А ее стенки сразу выскабливаются кюреткой. Соскоб отправляется на гистологическое исследование. Оно обычно занимает 7-10 дней.
Вся процедура занимает обычно не более 20 минут. После капельницу убирают, и пациентка сразу же или практически сразу же начинает просыпаться. Далее, ее обычно оставляют на недолгое время на каталке возле реанимации, а после перевозят в палату.
Под нее стелят впитывающие пеленки, так как будет кровотечение.
В течение 3-4 часов после наркоза ощущаются головокружение, боли в животе (можно попросить медсестру уколоть обезболивающее), тошнота.
Когда все это прекратится, разрешается вставать.
Показания к раздельному лечебно-диагностическому выскабливанию матки и ц/канала
Мини-операция, которую еще называют абразией полости матки, проводится для оценки эндометрия и взятия материала для гистологического исследования. Раздельное диагностическое выскабливание также включает оценку эндоцервикса (слизистой оболочки шейки) и взятие биопсийного материала из эктоцервикса (нижней части шейки, выступающей во влагалище) и зоны трансформации (того места, где обычно располагается раковая опухоль).
Показания для фракционного выскабливания в гинекологии следующие.
- Аномальные маточные кровотечения:
- нерегулярные кровотечения;
- меноррагии (слишком обильные и продолжительные менструации);
- регулярная большая потеря крови (более 80 граммов за одни месячные) и крупные сгустки в выделениях.
- Подозрение на злокачественные или предраковые состояния (например, гиперплазия эндометрия) по УЗИ и симптоматике.
- Полип эндометрия по УЗИ или миома, растущая внутрь полости матки, то есть субмукозная).
- Удаление жидкости и гноя(пиометра, гематометра) в сочетании с гистологической оценкой полости матки и снятием стеноза шейки матки.
- Офисная или амбулаторная биопсия эндометрия не удалась из-за спазма шейки или гистологический результат сомнителен.
- Выскабливание цервикального канала требуется при атипичной находке при онкоцитологическом исследовании (атипия в мазке) и (или) кольпоскопическом исследовании.
РДВ нередко проводят одновременно с другими гинекологическими манипуляциями (например, гистероскопия, лапароскопия).
Оценка полости матки при дилатация и кюретаже, в случае использования врачом гистероскопа, намного точнее, чем при УЗИ. Нередко ультразвуковое исследование не дает полной картины состояния эндометрия из-за затенения от лейомиомы, малого таза, петель кишечника.
Дилатация и кюретаж также могут быть лечебной процедурой. Лечебно-диагностическое выскабливание матки проводится для:
- удаления остатков плацентарной ткани после неполного аборта, несостоявшегося аборта, септического аборта, искусственного прерывания беременности;
- остановки маточного кровотечения при отсутствии результата от гормональной терапии;
- диагностики гестационной трофобластической болезни и удаления всех продуктов беременности при пузырном заносе.
Противопоказания к внутриматочным манипуляциям
К абсолютным противопоказаниям к раздельному диагностическому выскабливанию (в том числе под контролем гистероскопии и УЗИ) относятся:
- наличие желанной маточной беременности;
- невозможность визуализации шейки;
- тяжелые пороки развития, аномалии шейки и (или) тела матки, влагалища.
Относительные противопоказания следующие:
- тяжелые цервикальные стенозы;
- врожденные аномалии матки;
- нарушение свертываемости крови;
- острая инфекция в области таза.
Эти противопоказания могут быть преодолены в некоторых случаях. Например, магнитно-резонансная томография определяет анатомию шейки матки или ее тела при определенных особенностях их строения, тем самым обеспечивает безопасное исследование эндоцервикса и эндометрия.
Осложнения и последствия РДВ
Осложнения могут возникнуть в процессе работы врачей. Возможные осложнения включают в себя следующее:
- сильное кровотечение;
- разрыв шейки;
- перфорация матки;
- инфицирование раневой поверхности;
- внутриматочные спайки (синехии);
- анестезиологические осложнения.
Травмы и разрывы шейки матки
Разрыв в основном происходит во время дилатации — расширения шейки. В арсенале врачей есть инструменты, которые сводят к минимуму данное осложнение. Кроме того, значительно улучшает картину использование в качестве подготовки к раскрытию матки препаратов простагландинов или ламинарий.
Перфорация матки гинекологическими инструментами
Перфорация — одно из наиболее распространенных осложнений дилатации и кюретажа. Риски особенно велики при беременности (аборте), после родов (удаление плацентарного полипа), при пороках развития матки. Перфорация матки — редкость в период климакса (менопаузы).
Если перфорация произошла тупым инструментом, врачебное наблюдение за состоянием пострадавшей требуется в течение нескольких часов, и все, что нужно. Если есть подозрение о перфорировании острым инструментом, например, кюреткой, требуется лапароскопическая операция. Возможно, наложение швов на рану. При сильном кровотечении проводится лапаротомия (операция с разрезом).
Инфекции, связанные с диагностической дилатацией и кюретажем — это редкость. Проблемы возможны, когда цервицит (воспалительный процесс на шейке) присутствует во время процедуры. Исследованием зафиксирована 5% частота бактериемии после выскабливания полости матки и единичные случаи сепсиса — заражения крови. Профилактическое назначение антибиотиков до РДВ обычно не проводится.
Внутриматочные cинехии (синдром Ашермана)
Выскабливание полости матки после родов или аборта может привести к травме эндометрия и последующему образованию внутриматочных спаек. Это называется синдромом Ашермана.
Внутриматочные синехии осложняют в будущем внутриматочные вмешательства, в том числе диагностические выскабливания, увеличивают риск перфорации.
Внутриматочные синехии — это одна из причин скудных и нерегулярных менструаций, бесплодия.
Обезболивание (внутривенная анестезия, «общий наркоз) при РДВ
Во избежание осложнений, так как чаще всего выскабливание проводится под общим наркозом (внутривенной седацией), пациенток просят ничего не есть за 8 часов до процедуры. И не пить за 2-4 часа до нее. Это обязательно, так как после введения препаратов может возникнуть рвота, а рвотные массы при попадании в дыхательные пути вызывают их закупорку и даже смерть от асфиксии.
В очень редких случаях при наркозе случается анафилактический шок — смертельно опасное состояние.
Если были введены большие дозы препаратов, через несколько недель после выскабливания могут сильнее выпадать волосы, болеть голова.
Подготовка к гистероскопии, выскабливанию, гистерорезектоскопии
При наличии показаний для проведения диагностической или лечебной процедуры, врач составляет с ваших слов анамнез, проводит гинекологический осмотр и выписывает направление. Но перед тем, как явиться в стационар, необходимо пройти следующие обследования и сдать анализы:
- УЗИ органов малого таза (обычно на основании его и дается направление на чистку матки);
- общий анализ мочи;
- общий анализ крови;
- коагулограмма;
- анализ крови на вирусные гепатиты B и С, ВИЧ, сифилис;
- анализ на группу крови и резус фактор;
- мазок из влагалища на степень чистоты.
В назначенный день женщина является в гинекологическое отделение, приемный покой (описываются российские реалии) с направлением от врача, результатами всех анализов, УЗИ, паспортом и страховым полисом. С собой обязательно берет впитывающие пеленки, гигиенические прокладки, кружку, ложку, тарелку, бутылочку воды (можно пить после выхода из наркоза при хорошем самочувствии), халат, ночнушку, тапочки.
Врач-гинеколог, который будет делать чистку, и анестезиолог проводят беседу с женщиной. Выясняют какие у нее есть хронические, острые заболевания, какие она применяет или в недавнем прошлом принимала лекарственные препараты, имеет ли на что-либо аллергию, курит ли, часто ли принимает алкоголь, наркотики, имелись ли сотрясения мозга и т. д. Все это необходимо, чтобы решить какой наркоз использовать (иногда принимается решение о местном обезболивании) и возможных противопоказаний для выполнения в настоящий момент процедуры.
Если у вас были необычные выделения из влагалища за 1-2 дня до этого, вы подозреваете у себя, например, молочницу, то предупредите об этом врача.
После беседы подписываются бумаги о согласии на операцию и наркоз. В некоторых случаях пациентку сразу же вызывают к медсестре, чтобы сделать профилактический укол антибиотика.
- За 6 часов до выскабливания, в случае внутривенной анестезии, нельзя пить молочные и кисломолочные напитки, соки с мякотью. Нежелательно в день процедуры курить.
- За 4 часа нельзя пить ничего, в том числе воду.
- Есть нельзя за 10-12 часов до операции. Еда и питье могут спровоцировать механическую асфиксию, если после наркоза возникнет рвота.
- Не нужно красить ногти, делать их наращивание.
- Не стоит пользоваться декоративной косметикой.
- Учтите, что за рулем вы не сможете уехать, так как влияние препаратов, в том числе затормаживание реакций, возможно примерно в течение суток.
- Заранее узнайте, нужно ли брать с собой компрессионные чулки. Иногда это требование анестезиологов.
Перед тем, как идти в операционную, для собственного удобства, положите себе под подушку трусики, пару прокладок, мобильный телефон (обязательно заранее зарядите), так как в первые 1-2 часа после наркоза вы будете лежать. На кровать постелите впитывающую пеленку.
Рекомендации гинекологов после ЛДВ и РДВ
- После выскабливания желательно 1-3 месяца воздержаться от беременности. Поэтому врачи назначают пероральные контрацептивы (противозачаточные гормональные таблетки), как самый надежный способ предохранения от беременности. Начинать прием таблеток можно прямо в день процедуры. Он и станет первым днем нового менструального цикла.
- Воздержаться от половой жизни на 2-4 недели. Это необходимо для того, чтобы случайно не занести в матку инфекцию.
- Возможно, врач также порекомендует использование вагинальных свечей с хлоргексидином («Гексикон») для профилактики воспалительного процесса. Антибиотики обычно назначаются при высоком риске развития воспалительного процесса. Если операция была выполнена не в плановом, а экстренном порядке, то антибактериальная терапия необходима. Параллельно с этим женщина принимает таблетки с флуконазолом (противогрибковое средство, лучше «Дифлюкан» — оригинальный препарат или «Флюкостат»), чтобы на фоне антибиотиков не начался кандидоз (молочница) — очень частое осложнение.
Срочно обратиться к врачу следует при:
- сильном кровотечении (когда прокладка полностью промокает за 1-2 часа);
- появлении в выделениях из влагалища крупных сгустков (свидетельствует о большой кровопотере, обильном кровотечении, иногда сгустки достигают размера кулака — это опасно развитием анемии);
- сильных болях в животе (бывает при перфорации);
- повышении температуры тела выше 38 градусов без признаков ОРВИ (симптомов острого респираторного вирусного заболевания — насморка, боли в горле, кашля).
Также внимания требует задержка менструации. Если критических дней нет через 5 недель после выскабливания, это может говорить об осложнениях — образовании внутриматочных синехий, гормональном дисбалансе или беременности. Забеременеть женщина может сразу же после чистки. Точнее, через 2 недели, когда у нее будет овуляция и возможно зачатие.
На видео врач-гинеколог рассказывает об особенностях кюретажа матки.
Дисфункция яичников
Дисфункция яичников – расстройство гормональной функции яичников вследствие воспалительного процесса или эндокринных расстройств, проявляющееся целым рядом патологических состояний. Характеризуется нарушениями менструального цикла: его чрезмерным удлинением (более 35 дней), либо укорочением (менее 21 дня), сопровождающимися последующим дисфункциональным маточным кровотечением. Также может проявляться симптомокомплексом предменструального синдрома. Может повлечь за собой развитие эндометриоза, миомы матки, мастопатии, рака молочных желез, бесплодия.
МКБ-10
- Симптомы дисфункции яичников
- Причины дисфункции яичников
- Диагностика дисфункции яичников
- Лечение дисфункции яичников
- Дисфункция яичников и планирование беременности
- Цены на лечение
Общие сведения
Под дисфункцией яичников понимается расстройство гормонообразующей функции яичников, ведущее к отсутствию овуляции и нарушению менструального цикла. Проявлениями дисфункции яичников служат дисфункциональные маточные кровотечения, т. е. кровотечения продолжительностью свыше 7 дней после задержки менструации дольше 35 дней, или частые, нерегулярные, беспорядочные менструации, приходящие через разные интервалы времени (но менее 21 дня).
Нормальный менструальный цикл длится от 21 до 35 дней с менструальным кровотечением продолжительностью 3-7 дней. Физиологическая норма кровопотери при менструации обычно не превышает 100-150 мл. Поэтому, любые отклонения в ритмичности, длительности менструального цикла и объеме кровопотери расцениваются как проявление дисфункции яичников.

Симптомы дисфункции яичников
Регуляцию деятельности яичников осуществляют гормоны передней доли гипофиза: лютеинизирующий (ЛГ), фолликулостимулирующий (ФСГ) и пролактин. Определенное соотношение данных гормонов на каждом этапе менструального цикла обеспечивает нормальный яичниковый цикл, во время которого происходит овуляция. Поэтому в основе дисфункции яичников лежат регуляторные нарушения со стороны гипоталамо-гипофизарной системы, приводящие к ановуляции (отсутствию овуляции) в процессе менструального цикла.
При дисфункции яичников отсутствие овуляции и фазы желтого тела вызывает различные менструальные расстройства, связанные с недостаточным уровнем прогестерона и избытком эстрогенов. О дисфункции яичников могут свидетельствовать:
- Нерегулярные менструации, их скудость или, напротив, интенсивность, кровотечения в межменструальные периоды;
- Невынашивание беременности или бесплодие в результате нарушения процессов созревания яйцеклетки и овуляции;
- Тянущие, схваткообразные или тупые боли внизу живота и в пояснице в предменструальные и менструальные дни, а также в дни предполагаемой овуляции;
- Тяжело протекающий предменструальный синдром, проявляющийся вялостью, плаксивостью апатией, либо, напротив, раздражительностью;
- Ациклические (дисфункциональные) маточные кровотечения: частые (с перерывом менее 21 дня), редкие (с перерывом свыше 35 дней), обильные (с кровопотерей более 150 мл), длительные (более недели);
- Аменорея – ненаступление менструации в срок более 6 месяцев.
Таким образом, каждый из симптомов дисфункции яичников по отдельности является серьезным поводом для консультации гинеколога и обследования, так как ведет к бесплодию и невынашиванию плода. Кроме того, дисфункция яичников может свидетельствовать о злокачественных опухолевых заболеваниях, внематочной беременности, а также послужить толчком к развитию, в особенности у женщин старше 40 лет, миомы матки, эндометриоза, мастопатии, рака молочной железы.
Причины дисфункции яичников
Причинами дисфункции яичников служат факторы, ведущие к нарушению гормональной функции яичников и менструального цикла:
- Воспалительные процессы в яичниках (оофорит), придатках (сальпингоофорит или аднексит) и матке – (эндометрит, цервицит). Эти заболевания могут возникать в результате несоблюдения гигиены половых органов, заноса возбудителей с кровотоком и лимфотоком из других органов брюшной полости и кишечника, переохлаждения, простуды, нарушения правильной техники спринцевания влагалища.
- Заболевания яичников и матки (опухоли яичников, аденомиоз, эндометриоз, фибромиома матки, рак шейки и тела матки).
- Наличие сопутствующих эндокринных расстройств, как приобретенных, так и врожденных: ожирения, сахарного диабета, болезней щитовидной железы и надпочечников. Гормональный дисбаланс, вызываемый в организме данными заболеваниями, отражается и на репродуктивной сфере, вызывая дисфункцию яичников.
- Нервное перенапряжение и истощение в результате стрессов, физического и психологического переутомления, нерационального режима труда и отдыха.
- Самопроизвольное и искусственное прерывание беременности. Особенно опасен медицинский аборт или миниаборт при первой беременности, когда перестройка нацеленного на вынашивание беременности организма, резко обрывается. Это может вызвать устойчивую дисфункцию яичников, в будущем грозящую бесплодием.
- Неправильное расположение в полости матки внутриматочной спирали. Постановка внутриматочной спирали проводится строго при отсутствии противопоказаний с последующими регулярными контрольными обследованиями.
- Внешние факторы: смена климата, излишняя инсоляция, лучевые повреждения, прием некоторых лекарственных препаратов.
Иногда бывает достаточно даже единичного нарушения менструального цикла для того, чтобы развилась стойкая дисфункция яичников.
Диагностика дисфункции яичников
Обследованием и лечением дисфункции яичников занимается специалист гинеколог-эндокринолог. При подозрении на дисфункцию яичников врач, прежде всего, исключит хирургическую патологию: внематочную беременность и опухолевые процессы, проведет анализ менструального календаря женщины, выслушает жалобы, проведет гинекологический осмотр и составит план дальнейшей диагностики. Комплекс диагностических процедур, направленный на выявлении причин дисфункции яичников, может включать в себя:
- Ультразвуковые исследования органов малого таза, УЗИ надпочечников и щитовидной железы;
- Микроскопию и бакпосев секрета влагалища на флору, ПЦР-диагностику для исключения половых инфекций (кандидоза, уреаплазмоза, микоплазмоза, хламидиоз, трихомоноза и др.);
- Определение уровня содержания половых гормонов (пролактина, фолликулостимулирующего и лютеинизирующего гормонов, прогестерона, эстрогенов) в моче и крови;
- Анализ крови на содержание гормонов надпочечников и щитовидной железы;
- Рентгенографическое исследование черепа, МРТ и КТ головного мозга – для исключения поражений гипофиза;
- ЭЭГ головного мозга – для исключения локальных патологических изменений в нем;
- Гистероскопию с прицельной биопсией шейки матки или диагностическое выскабливание полости и канала шейки матки для последующего гистологического исследования кусочков эндометрия;
Схема обследования пациентки, страдающей дисфункцией яичников, составляется индивидуально в каждой конкретной ситуации и не обязательно включает в себя все выше перечисленные процедуры. Успех коррекции дисфункции яичников во многом определяется степенью выраженности расстройств, поэтому любые нарушения менструального цикла должны насторожить женщину и заставить ее пройти диагностику. Пациенткам с хронической дисфункцией яичников во избежание серьезных осложнений рекомендуется динамическое наблюдение и обследование у гинеколога-эндокринолога не реже 2-4 раз в году, даже при отсутствии субъективных изменений в состоянии.
Лечение дисфункции яичников
Комплекс лечебных мероприятий при дисфункции яичников преследует следующие цели: коррекцию неотложных состояний (остановку кровотечения), устранение причины дисфункции яичников, восстановление гормональной функции яичников и нормализацию менструального цикла. Лечение дисфункции яичников может осуществляться стационарно либо амбулаторно (при легком течении дисфункции яичников). На этапе остановки кровотечения назначается гормональная гемостатическая терапия, а в случае ее неэффективности проводится раздельное выскабливание слизистой оболочки полости матки с лечебно-диагностической целью. В зависимости от результата гистологического анализа назначается дальнейшее лечение.
Дальнейшее лечение дисфункции яичников зависит от причин, вызвавших заболевание. При выявлении хронических воспалительных процессов проводят лечение вызвавших их инфекций, в том числе и передающихся половым путем. Коррекция эндокринных нарушений, вызвавших дисфункцию яичников, проводится назначением гормонотерапии. Для стимуляции иммунитета при дисфункции яичников показано назначение витаминных комплексов, гомеопатических препаратов, БАДов. Важное значение в общем лечении дисфункции яичников отводится нормализации режима и образа жизни, питания и физической активности, а также физиотерапии, рефлексотерапии и психотерапевтической помощи.
С целью дальнейшей профилактики повторных маточных кровотечений и восстановления регулярного менструального цикла при дисфункции яичников применяют терапию препаратами прогестерона с 16 по 26 день цикла. После этого курса в течение семи дней начинается менструация, и ее начало расценивается как начало нового цикла. В последующем назначаются гормональные комбинированные контрацептивы для нормализации менструального цикла. Женщинам, у которых ранее наблюдалась дисфункция яичников, установка внутриматочной спирали (ВМС) противопоказана.
Дисфункция яичников и планирование беременности
Подготовку и осуществление беременности при дисфункции яичников необходимо проводить под контролем и при помощи гинеколога-эндокринолога. Для этого необходимо пройти курс терапии, направленной на восстановление овуляторного менструального цикла. При дисфункции яичников с этой целью назначается гормональное лечение препаратами хорионического гонадотропина, кломифена, менотропина, которые применяются, начиная с 5 дня менструального цикла по 9 день включительно.
В течение курса приема назначенного препарата с помощью УЗИ-контроля фиксируется скорость и степень созревания фолликула. При достижении фолликулом необходимой степени зрелости и размера 18 мм и толщины эндометрия 8-10 мм пациентке вводится хорионический гонадотропин человека (ХГЧ), вызывающий овуляцию. Подобная стимуляционная терапия проводится обычно в течение еще трех последующих менструальных циклов. Затем еще в течение трех циклов применяются препараты прогестерона с 16 по 26 день менструального цикла. Контроль наступления овуляции осуществляется с помощью измерения базальной (ректальной температуры) и контрольными ультразвуковыми исследованиями.
Методы лечения дисфункции яичников, которые применяет современная гинекология, во многих случаях позволяют добиться стабилизации менструального цикла и регулярного наступления овуляции. Благодаря этому женщина может забеременеть и выносить ребенка. Если, несмотря на лечение, беременность не наступает, необходима консультация репродуктолога для решения вопроса о целесообразности искусственного оплодотворения с последующей подсадкой эмбрионов в полость матки. По показаниям для ЭКО могут использоваться донорская яйцеклетка или донорский эмбрион. Репродуктивные технологии также предусматривают криоконсервацию эмбрионов, не подвергшихся переносу в матку, для их использования при необходимости повторного ЭКО. У женщин с дисфункцией яичников ведение беременности должно проводиться с ранних сроков и с повышенным вниманием.
Женская репродуктивная система — это зеркало, в котором отражается общее здоровье организма, и она первой реагирует на возникающие патологические состояния нарушением менструальной и детородной функций. Ответ на вопрос: лечить или не лечить дисфункцию яичников в том случае, если общее самочувствие при этом страдает несильно – однозначен: лечить и как можно раньше! Дисфункция яичников иногда страшна не столько своими проявлениями, сколько отдаленными последствиями, среди которых самые частые — это бесплодие, мастопатия, миома матки, злокачественные новообразования половой системы и молочных желез, тяжелые эндокринные поражения.