ЭФГДС – это эндоскопический осмотр верхних отделов желудочно-кишечного тракта с помощью гастроскопа. При исследовании врач может определить,в каком состоянии находится слизистая пищевода, желудка и двенадцатиперстной кишки, выявить эрозии, новообразования, места кровотечений, язвы и т. д. Все эти данные позволят поставить или уточнить диагноз пациента.
ЭФГДС с взятием образцов может проводиться амбулаторно, пребывание в больнице бывает необходимым крайне редко. Процедура проводится в специальном эндоскопическом кабинете (кабинет ФГДС) после предварительной подготовки.
Для получения наиболее достоверных результатов и впоследствии правильного диагностирования, необходимо придерживаться специального питания перед проведением эндоскопического исследования.
Список того, что нельзя кушать перед процедурой:
- Острая пища и алкоголь (нужно исключить за 2 дня до старта);
- Соленья; грибы; мясо, мучные изделия, цельные крупы (исключить за сутки);
- Майонез, кетчуп, аджика и другие соусы;
- Фастфуд;
- Слишком холодную или горячую пищу;
- Копченые продукты.
Наиболее оптимальной и подходящей пищей будет в виде жидкого или кашицеобразного. Лучше всего употреблять в теплом виде. По способу приготовления рекомендуется пища на пару.
Таким образом, нужно исключить все продукты, которые могут раздражать слизистую оболочку, повышать кислотность желудка и тяжело усваиваться организмом. Предпочтение следует отдать легкой пище, содержащей в себе растительную клетчатку
Консультация с врачом-эндоскопистом перед исследованием желательна, так как он сможет дать пациенту рекомендации с учетом индивидуальных особенностей организма, что позволит избежать неблагоприятных последствий.
МЕСТНАЯ ПОДГОТОВКА К ПРОВЕДЕНИЮ ГАСТРОСКОПИИ ЖЕЛУДКА
Диагностика и лечение воспалительных процессов слизистой оболочки горла, гортани и пищевода, то есть пути, по которым будет осуществляться введение гастроскопа, должны быть здоровыми и не иметь отклонений. Таким образом, при наличии у пациента трещин, тонзиллита, ОРЗ проведение процедуры противопоказано до полного выздоровления.
Очищение желудка.
Проведение эндоскопического исследования желудка обычно осуществляется в первой половине дня натощак. Последний прием пищи должен быть не позднее 19-20 часов вечера. Если процедура назначена на вторую половину дня, то разрешается легкий завтрак не менее, чем за 8-9 часов до самой процедуры.
Применение местных анестезирующих средств на корень языка. Наиболее часто для этой цели используют спрей Лидокаина. Это позволит уменьшить дискомфортные ощущения пациента при проведении гастроскопии и подавить возможные рвотные рефлексы при вводе гастроскопа.
Сколько длится по времени гастроскопия?
Эта процедура не настолько болезненная, насколько неприятная. Ее проведение регламентируется международными протоколами эндоскопического обследования. Если пациент во время манипуляции находится в состоянии бодрствования (гастроскопия проходит с местной анестезией), он адекватен, выполняет все рекомендации врача, то она занимает с подготовкой 10 минут (сама манипуляция длится 3-4 минуты). Если исследование проводилось под наркозом или в состоянии медикаментозного сна, то пациент пробудет в кабинете 50-60 минут. Во время гастроскопии главный критерий эффективности – это не время осмотра, а степень тщательности осмотра.
КАК ДЕЛАЕТСЯ ГАСТРОСКОПИЯ?
Обследование проводит эндоскопист. Он поступательно продвигает гастроскоп, имеющий диаметр менее одного сантиметра и длину около одного метра, через рот и глотку в направлении пищевода, желудка и дуоденум (двенадцатиперстной кишки). Перед процедурой он обезболивает зев с тем, чтобы исследование было менее неприятным для обследуемого. В рот вводится загубник, который просят зажать. Загубник позволяет ввести гастроскоп беспрепятственно с одной стороны, с другой – защищает зубы от травмирования. По возможности просят исследуемого не глотать. Когда гастроскоп достигнет самой отдаленной точки, врач направляет в пищеварительный тракт воздух и воду, благодаря чему желудок расширяется, слизистая расправляется, а вода очищает линзу эндоскопа, так что изменения становятся лучше видимыми.В этот момент пациент может почувствовать некоторое напряжение в желудке. С подозрительных участков на слизистых оболочках верхних отделов пищеварительного тракта врач непосредственно с помощью щипцов берет пробы (биопсию) для того, чтобы сразу же после этого передать их на исследование. Взятие проб не вызывает никаких болей. В конце гастроскопии врач осторожно вытягивает гастроскоп обратно.
КАК ПРОХОДИТ ПРОЦЕДУРА ГАСТРОСКОПИИ ЖЕЛУДКА
- Пациента проводят в эндоскопический кабинет.
- В доступной форме ему предоставляют основную информацию о суть гастроскопии.
- Уточняют, насколько правильно он подготовлен к процедуре.
- Выясняют переносимость анестетиков.
- Предупреждают, что в течении 2х часов после гастроскопии пациент не должен принимать пищу.
- Перед исследованием врач орошает зев и начальные отделы глотки анестезирующим раствором.
- Пациенту помогают принять правильное положение, (предлагают лечь налевый (правый) боку с упором на правую (левую) руку, левая (правая) рука при этом отведена за спину).
- Под голову пациента подкладывают стерильные салфетки.
- Исследуемый наклоняет голову немного вперед, просят открыть рот и вставляют загубник для защиты зубов и самого эндоскопа.
- Обрабатывают конец эндоскопа гелем, который облегчает продвижение трубки, и аккуратно вводят в рот и дальше по пищеварительному тракту.
- По окончании процедуры гастроскоп выводят.
КАК ПРАВИЛЬНО ДЕЛАТЬ ПРОЦЕДУРУ ГАСТРОСКОПИИ
Чтобы процедура гастроскопии прошла правильно и продуктивно, надо помнить, что эффект от исследования зависит не только от квалификации врача, но и от подготовкии поведения самого пациента. Во время манипуляциидаже дискомфорта может не быть, есть пациент будет выполнять все инструкции доктора.
Помните о следующих рекомендациях при проведении гастроскопии:
- Необходимо правильно подготовиться к гастроскопии.
- Если есть зубные протезы и контактные линзы, их предложат снять (приготовьте емкость для них).
- Если пациент страдает сахарным диабетом, он должен поставить в известность врача.
- Вам помогут принять правильное положение – лежа на боку с опущенным подбородком. Сохраняйте это положение во время всей процедуры.
- Во время исследования надо вести себя спокойно. Помните, что врач рядом и всегда поможет, если в этом будет необходимость.
- Если гастроскоп введен через рот, надо дышать через нос. Если возникнет ощущения нехватки воздуха, надо сосредоточиться на дыхании и сделать несколько глубоких вдохов, мысленно их считая. Пациент должен помнить, что это ощущение удушья ложное. Эндоскоп совершенно не мешает дыханию.
- Пациенту будет выдано полотенце (одноразовая салфетка), так как во время процедуры он будет лишен возможности разговаривать и глотать слюну.
ЧЕРЕЗ КАКОЕ ВРЕМЯ МОЖНО ЕСТЬ И ПИТЬ ПОСЛЕ ГАСТРОСКОПИИ
После исследования до исчезновения чувства онемения нельзя есть и пить, поскольку в противном случае можно поперхнуться. Для того чтобы убедиться, что глоточный рефлекс восстановлен, попробуйте выпить несколько глотков воды через 1-2 часа. При отсутствии чувства дискомфорта можно пить и принимать пищу. Если во время гастроскопии были взяты образцы тканей, то пища должна приниматься в течение суток только охлажденная.
ФГДС (гастроскопия): подготовка к процедуре, показания и противопоказания

ФГДС, или гастроскопия, или фиброгастроскопия, или фиброгастродуоденоскопия – это высокоинформативный метод исследования, позволяющий оценить состояние слизистой оболочки пищевода, желудка и двенадцатиперстной кишки путем использования зонда, оборудованного видеокамерой и источником света. Наверняка читатель сталкивался с этой процедурой и если не проходил ее сам, то слышал о ней от друзей и знакомых. Из нашей статьи вы узнаете о показаниях и противопоказаниях к гастроскопии, о том, как к ней подготовится и о методике проведения данной процедуры.
Что «покажет» гастроскоп
 Гастроскопию по праву называют ведущим методом диагностики заболеваний верхних отделов пищеварительного тракта – пищевода, желудка и двенадцатиперстной кишки. Она покажет специалисту, который ее проводит, полную, а главное, достоверную картину состояния слизистой оболочки желудка, поможет выставить окончательный диагноз, взять образец тканей для последующего микроскопического исследования, а иногда и выполнить некоторые лечебные манипуляции – остановить кровотечение или удалить опухоль.
Гастроскопию по праву называют ведущим методом диагностики заболеваний верхних отделов пищеварительного тракта – пищевода, желудка и двенадцатиперстной кишки. Она покажет специалисту, который ее проводит, полную, а главное, достоверную картину состояния слизистой оболочки желудка, поможет выставить окончательный диагноз, взять образец тканей для последующего микроскопического исследования, а иногда и выполнить некоторые лечебные манипуляции – остановить кровотечение или удалить опухоль.
- Гибкая трубка гастроскопа и совершенная оптическая система позволяют врачу внимательно осмотреть слизистую оболочку вышеуказанных органов, а если необходимо, то сделать ее фото или провести видеосъемку процесса исследования. Таким образом, будут обнаружены существующие повреждения слизистой, оценены их размеры, глубина и характер.
- При диагностированном у пациента желудочно-кишечном кровотечении гастроскопия позволит установить его причину и даже устранить ее.
- В случае если больной проходит курс лечения от язвенной болезни, ФГДС поможет оценить его эффективность – сделав гастроскопию до начала терапии и после ее окончания, врач сравнит, как изменился язвенный дефект на слизистой и требуется ли продолжать лечение.
- При обнаружении в желудке доброкачественного новообразования, повторяя ФГДС через время, врач может отследить, как опухоль себя ведет – растет или нет, не перерождается ли в злокачественную.
Гастроскопия: показания
Врач рекомендует больному пройти ФГДС в плановом порядке, если подозревает у него одно или несколько следующих заболеваний:
 эзофагит;
эзофагит;- варикозное расширение вен пищевода;
- дивертикулы пищевода;
- нарушение проходимости пищевода и/или желудка;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- хронический гастрит, дуоденит;
- злокачественные или доброкачественные новообразования;
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ);
- дуоденогастральный рефлюкс.
Поскольку статью, как правило, читают не врачи, а пациенты, немного перефразируем вышенаписанное. Плановая гастроскопия показана, если больной предъявляет жалобы на:
- периодически возникающие или постоянные боли в эпигастрии (верхнем отделе живота, под ребрами, посередине), возникающие после приема пищи или же в ночные или предутренние часы, то есть, натощак;
- расстройства глотания;
- изжогу;
- отрыжку;
- повторяющуюся рвоту;
- вздутие живота;
- тяжесть в желудке после приема пищи;
- плохой аппетит;
- внезапное похудение в короткий срок.
 Показаниями к проведению экстренной (неотложной) гастроскопии являются:
Показаниями к проведению экстренной (неотложной) гастроскопии являются:
- желудочно-кишечные кровотечения;
- инородные тела желудка;
- подозрение на осложнения язвенной болезни желудка или другие острые хирургические заболевания.
Противопоказания к гастроскопии
На сегодняшний день все противопоказания к данной процедуре принято делить на 2 большие группы:
- абсолютные (то есть, заболевания, при которых о ФГДС следует не вспоминать в принципе);
- относительные (болезни, при которых проведение гастроскопии следует отложить до момента выздоровления, или же такие, при которых целесообразность исследования оценивает исключительно врач).
Абсолютными противопоказаниями являются:
- выраженное искривление позвоночника;
- ишемический или геморрагический инсульт;
- инфаркт миокарда в острой стадии;
- заболевания средостения, которые привели или могут привести к смещению пищевода (новообразования, аневризма аорты и другие);
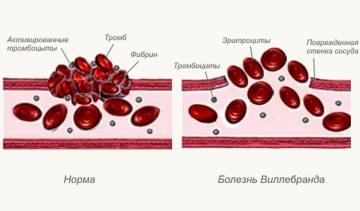
- патология свертывающей системы крови;
- значительное увеличение щитовидной железы;
- стеноз пищевода;
- бронхиальная астма в стадии обострения;
- категорический отказ больного от исследования.
 Относительными противопоказаниями являются:
Относительными противопоказаниями являются:
- острые воспалительные процессы в области глотки и гортани (в том числе миндалин);
- увеличение шейных лимфоузлов;
- гипертоническая болезнь 3й стадии;
- стенокардия;
- заболевания психической сферы (невозможность больным контролировать себя).
Стоит отметить, что деление противопоказаний на группы весьма условно: в случае необходимости экстренной ФГДС врач лично оценивает состояние больного и возможные риски и исследование проводится даже при наличии абсолютных противопоказаний (конечно, исключительно в условиях стационара, где имеется все необходимое для оказания больному медицинской помощи в случае развития у него осложнений).
Как подготовиться к исследованию
Правильная подготовка пациента к ФГДС является одним из важнейших факторов, позволяющих провести полноценное исследование с минимальным риском «сюрпризов». Плохая подготовка затрудняет проведение гастроскопии, снижая информативность процедуры, или делает ее абсолютно невозможной.
Подготовить больного к исследованию, подробно рассказать ему, что к чему, убедить соблюдать его рекомендации – прямая обязанность врача, выдающего направление на гастроскопию. Меры по подготовке к гастроскопии можно разделить на общие и местные.
Общая подготовка включает в себя следующие меры:
 позитивный психологический настрой (большинство пациентов до ужаса боятся этого исследования; врач должен убедить пациента в необходимости его проведения для последующего успешного лечения; особо эмоциональным и впечатлительным больным за несколько дней до гастроскопии могут быть назначены седативные средства или же транквилизаторы);
позитивный психологический настрой (большинство пациентов до ужаса боятся этого исследования; врач должен убедить пациента в необходимости его проведения для последующего успешного лечения; особо эмоциональным и впечатлительным больным за несколько дней до гастроскопии могут быть назначены седативные средства или же транквилизаторы);- выявление состояний, от которых зависит выбор препаратов для подготовки к процедуре (беременность, период лактации, аллергические реакции на местные анестетики (лидокаин или другие), глаукома (нельзя использовать атропин) и другие);
- при наличии у пациента нарушений из категории относительных противопоказаний – коррекция их (назначение антигипертензивных, антиаритмических и других препаратов).
- лечение воспалительных заболеваний горла и пищевода (фарингиты, тонзиллиты и другие) – пути следования гастроскопа;
- диета (в течение 48 часов до проведения гастроскопии пациенту запрещается употреблять жареную, трудно перевариваемую, вызывающую повышенное газообразование пищу, алкоголь); в течение 2х часов перед исследованием пациенту запрещено курить;
- очищение желудка от содержимого (процедура должна проводиться натощак; пациенту запрещается принимать пищу накануне позже 19:00; наличие пищи в желудке не только сделает исследование неинформативным, но и повлечет за собой казус – возникший во время введения гастроскопа рвотный позыв спровоцирует рвоту и выталкивание эндоскопа с рвотными массами; это не просто неприятно, но и весьма опасно – врач попросту не успеет аккуратно извлечь зонд, что может стать причиной повреждения им желудка, пищевода или гортани);
 использование дополнительных симптоматических средств (чтобы ускорить процесс переваривания пищи, выход ее из желудка в кишечник, пациенту могут быть рекомендованы ферментные препараты – Мезим, Креон, Панзинорм; в случае повышенного газообразования – за 5-10 минут до исследования Эспумизан; при заметном психоэмоциональном перенапряжении по поводу предстоящей процедуры – седативный препарат);
использование дополнительных симптоматических средств (чтобы ускорить процесс переваривания пищи, выход ее из желудка в кишечник, пациенту могут быть рекомендованы ферментные препараты – Мезим, Креон, Панзинорм; в случае повышенного газообразования – за 5-10 минут до исследования Эспумизан; при заметном психоэмоциональном перенапряжении по поводу предстоящей процедуры – седативный препарат);- применение местных анестетиков (для того, чтобы пациент во время введения зонда и проведения исследования в целом испытал минимум неприятных ощущений, горло его перед началом процедуры обрабатывают лидокаином или дикаином);
- если пациент пользуется съемными зубными протезами, непосредственно перед исследованием их необходимо снять.
Методика проведения процедуры
Плановое обследование проводят в утренние часы.
Итак, пациент находится в кабинете гастроскопии. Седатив ему дан, лидокаином горло обработано – обследуемый ощущает онемение тканей полости рта.
Пациенту предлагают расположиться на специальном столе в позе лежа на левом боку, с ровной спиной. Устанавливают в рот загубник (чтобы предупредить повреждение зубов и зонда), через который и вводят гибкую трубку гастроскопа. Врач просит больного сделать глотательное движение и в этот момент проталкивает зонд в пищевод. Этот момент наиболее неприятен для больного, поскольку у него срабатывает рвотный рефлекс.  Пациенту следует осознать, что все неприятные ощущения зависят исключительно от него: он должен попытаться максимально расслабиться, подавить рвотный рефлекс, дышать спокойно, глубоко, через нос и рот одновременно.
Пациенту следует осознать, что все неприятные ощущения зависят исключительно от него: он должен попытаться максимально расслабиться, подавить рвотный рефлекс, дышать спокойно, глубоко, через нос и рот одновременно.
Когда зонд попадает в пищевод, специалист начинает процесс осмотра: включает видеокамеру, расположенную на конце эндоскопа, и изучает строение слизистой на экране монитора. Чтобы исследовать каждый сантиметр слизистой, врач перемещает зонд вверх-вниз, вперед-назад, поворачивает его. Если есть необходимость, он делает фото тех или иных участков или даже снимает процесс исследования на видео.
При наличии показаний во время проведения ФГДС могут быть взяты образцы тканей для дальнейшего микроскопического или других видов исследования. Также, не доставая эндоскоп, врач может коагулировать кровоточащий сосуд, что приведет к остановке кровотечения, ввести необходимые лекарственные препараты (антибиотики, антисептики или другие) и даже удалить новообразование (например, полип).
Когда исследование завершается, врач аккуратно вынимает эндоскоп, помогает пациенту сесть и через 15-25 минут разрешает ему отправляться в палату (в сопровождении медперсонала).
Специалист записывает результаты исследования в карту пациента, который обсуждает их уже со своим лечащим врачом.
Гастроскопия под наркозом: возможно ли?
Да, в ряде случаев гастроскопия может быть проведена под общей анестезией, то есть, под наркозом. Такой метод предлагают многие частные клиники, к тому же он является предпочтительным для отдельных категорий пациентов – детей до 6 лет, особо эмоциональных взрослых или же по медицинским показаниям (например, людям, которые не могут контролировать свои движения).
Осложнения
 Современные аппараты для ФГДС позволяют проводить исследование с минимальным риском развития осложнений. Гибкая тонкая трубка не затрудняет дыхание.
Современные аппараты для ФГДС позволяют проводить исследование с минимальным риском развития осложнений. Гибкая тонкая трубка не затрудняет дыхание.
Иногда обследуемые предъявляют жалобы на неинтенсивную боль в горле – это является следствием микротравмы слизистой глотки при введении зонда и неопасно.
В редких случаях возможно прободение стенки пищевода или желудка трубкой гастроскопа. Как правило, это бывает при плохой видимости (если в желудке имеется содержимое), недостаточной анестезии (пациент резко дернулся), а также у пациентов пожилого и старческого возраста (в связи с особенностями строения стенки органов).
Также осложнением ФГДС является кровотечение. Возникает оно вследствие повреждения эндоскопом патологически измененной стенки органов (допустим, при варикозном расширении вен пищевода). Кроме того, кровотечение возникает после некоторых манипуляций, проводимых во время гастроскопии – биопсии, удаления инородных тел или полипов. В большинстве случаев останавливается оно без медицинского вмешательства, но если изначально врач обращает внимание на его немалый объем, то может сразу же провести эндоскопический гемостаз (остановить кровотечение).
Телеканал «Россия», видеосюжет на тему «Гастроскопия с удовольствием»:
Гастроскопия: показания, подготовка и проведение процедуры
Гастроскопия – это один из видов эндоскопического исследования пациента, представляющий собой визуальный осмотр стенок пищевода, желудка, двенадцатиперстной кишки при помощи особого инструмента с подсветкой и камерой – гастроскопа. Гибкая трубка этого аппарата вводится через рот и пищевод в полость желудка.Изображение полости органов передаётся на экран.
Показания к гастроскопии
Гастроскопию назначают взрослым и детям при подозрении на возможные заболевания пищеварительной системы либо в качестве диагностики, когда нужны дополнительные сведения о состоянии здоровья пациента. Частые боли в животе, изжога, отрыжка, горечь во рту, тошнота и рвота, постоянное чувство тяжести в желудке – всё это является показанием к проведению гастроскопии.
Также процедуру назначают:
- при подозрении на патологию пищевода, эзофагиты, рефлюксную болезнь
- при подозрении на язвенную болезнь,гастрит, новообразования
- при подозрении на воспаление слизистой оболочки пищевода, желудка и двенадцатиперстной кишки
- при подозрении на наличие инородного тела в пищеводе или желудке
- во время остановки кровотечения при язвенной болезни
- во время удаления полипов
- при проведении биопсии пищевода или желудка
- при беспричинном снижении веса
Список показаний к гастроскопии довольно обширен. Клинические проявления тех или иных болезней могут быть похожи, поэтому установить точную причину дискомфортных состояний поможет только гастроскопия.Диагностическая процедура назначается и как профилактика возможных патологий. Если у ближайших родственников есть заболевания желудочно-кишечного тракта, рекомендуется посетить гастроэнтеролога и пройти гастроскопию.
Записаться на процедуру гастроскопии
Противопоказания к гастроскопии
Гастроскопия является не самым сложным методом обследования, однако, к ней, как и к любым медицинским манипуляциям, существуют определенные противопоказания:
- инсульт или инфаркт в анамнезе
- тяжёлая сердечная и лёгочная недостаточность
- нарушение свёртываемости крови
- коматозное состояние
- судороги
- нарушение дыхания, одышка
- перфорации пищевода или желудка
- ожоги слизистой пищевода
- рубцовое сужение пищевода
- сильно выраженная деформация позвоночника
- пожилой возраст
С осторожностью процедуру гастроскопии предписывают пациентам с острыми воспалительными процессами в носоглотке, увеличенными шейными и загрудинными лимфоузлами, большими дивертикулами пищевода(деформациями стенки органа с«мешотчатым» выбуханием её слоев), а также детям в возрасте до 6 лет. Маленьким пациентам делают общий наркоз и проводят осмотр слизистой оболочки желудка тонким зондом (не более 4 мм в диаметре).
Подготовка к гастроскопии
Чтобы исследование доставило пациенту минимальный дискомфорт, а специалисту дало максимальную информацию для диагностики болезней пищевода и желудка, необходимо правильно подготовиться к процедуре. Прежде всего – сообщить врачу о наличии аллергии на медицинские препараты и проинформировать о постоянном приёме медикаментов.Также очень важно назвать имеющиеся хронические заболевания – проблемы с сердцем, лёгкими, кровью.
Следует заранее собрать анализы, без которых врач может отказать в исследовании:
- клинический анализ крови и мочи
- биохимический анализ крови
- определение группы крови и резус-фактора
- анализ на гепатиты В и С, ВИЧ
- коагулограмма (свёртываемость крови)
- ЭКГ
- дополнительные обследования при наличии заболеваний дыхательной системы
За 8 часов до проведения гастроскопии следует полностью исключить приём пищи. Ужин должен быть лёгким. Завтракать с утра запрещается. За 3 дня из меню исключаются острая, пряная и жирная пища, крепкий чай и кофе, алкоголь, орехи, шоколад, сдобная выпечка, цитрусовые, бобовые культуры, а также приём лекарственных средств (кроме жизненно важных, например, как при сахарном диабете) и любых средств народной медицины (чай из ромашки или мяты и др.). Перед процедурой желудок и кишечник должный быть «чистыми», чтобы обеспечит хорошую проходимость зонда. За несколько часов до процедуры запрещается курить, так как эта пагубная привычка может спровоцировать рвотные рефлексы. Непосредственно перед исследованием необходимо освободить мочевой пузырь.Если у пациента установлены протезы, то перед процедурой он должен их снять. Стоматологические конструкции мешают прохождению гастроскопа. Также придётся снять украшения, очки. В этот день не рекомендуется чистить зубы во время утреннего гигиенического туалета. Вещества, входящие в состав зубных паст, способны плохо отразиться на уровне кислотности желудочного сока. Рот можно прополоскать тёплой кипячёной водой.
Гастроскопия не противопоказана во время месячных. Желательно, чтобы пациентка предупредила о своём состоянии врачей, так как возможно появление сильной тошноты и ложных болей. Подобные симптомы будут мешать полноценному обследованию больной.
Пациентам с сахарным диабетом гастроскопию назначают с самого утра, чтобы через полчаса после её завершения они смогли принять лекарства и перекусить, во избежание комы.
Стоимость консультации при процедуре гастроскопии?
Наименование услуги Цена (руб.) Прием врача-терапевта первичный 1500 руб. Приём врача-терапевта повторный 1000 руб. Прием врача-гастроэнтеролога первичный 1500 руб. Прием врача-гастроэнтеролога повторный 1000 руб. Что взять с собой в медицинский кабинет на процедуру гастроскопии?
Современные медицинские кабинеты оснащены всем необходимым для проведения исследований, однако стоит захватить с собой одноразовую простынку и чистое полотенце. Простынку кладут на кушетку, а полотенце –к подбородку, так как изо рта во время процедуры будет стекать слюна.
Проведение процедуры гастроскопии
Гастроскопию проводят в специальном кабинете медицинского учреждения, чаще всего, с использованием местной анестезии. Иногда назначается общий наркоз. Чтобы снять рвотный рефлекс полость гортани и пищевода пациента подлежат обязательному орошению лекарственным средством. Действие препарата прекращается через 30-40 минут. Эндоскоп и все медицинские инструменты проходят обязательную многоступенчатую дезинфекцию в антибактериальных растворах. Это полностью исключает перенос инфекции!
Пациент ложится на кушетку, на левый бок, подгибая колени к груди. Рядом находится медсестра, которая помогает больному во время проведения процедуры. Врач аккуратно вводит зонд через ротовую полость в пищевод и желудок, а при необходимости – в кишку.При введении гибкой трубки нужно глубоко дышать и стараться расслабиться. Врач будет просить совершать глотательные движения. Не стоит пугаться подаваемого по трубке воздуха. Он необходим для расправления стенок пищевода и желудка.
Получаемое изображение транслируется на монитор. На основании увиденной картины устанавливается или опровергается диагноз. В острых случаях сразу же проводится биопсия или неотложные методы лечения – остановка кровотечения, удаление полипов. Полученная в результате обследования внутренних органов информация фиксируется и записывается на диск. Длительность обычной процедуры составляет примерно 15 минут. После произведения всех манипуляций гастроскоп аккуратно извлекается.
Во время гастроскопии пациент может испытывать небольшой дискомфорт – неприятное чувство инородного тела внутри себя. Некоторых беспокоят сильные рвотные позывы, которые можно остановить с помощью спокойного и глубокого дыхания.
После процедуры гастроскопии
Каждый человек по-своему переносит данную процедуру. Кто-то испытывает дискомфорт целый день, а кто-то уже через час чувствует себя совершенно нормально. У некоторых после гастроскопии болит горло или желудок. Эти побочные эффекты проходят в течение 24 часов.
Рекомендации пациенту после гастроскопии
После исследования, проведённого под наркозом нельзя употреблять спиртные напитки! Пищу и воду можно принимать через 1-2 час после гастроскопии.Еда и напитки не должны быть горячими. В ближайшие несколько дней предпочтение следует отдавать облегчённым блюдам мягкой консистенции без приправ и специй – кисломолочные продукты (мягкий творог, йогурт, ряженка), суп-крем, геркулесовая или манная каша.Также пациенту рекомендуется полежать примерно 30 минут после проведения исследования. В течение первых суток следует больше отдыхать и избегать физической активности, отказавшись от посещений тренажёрных залов и фитнесс-клубов. Желательно совершить небольшую пешую прогулку по парку.
Если при соблюдении всех правил режима дня и питания у пациента более трёх суток наблюдаются болезненные ощущения в области ЖКТ, запор или диарея следует известить об этом лечащего врача. Возможно, в процессе процедуры возникли некоторые осложнения.
Гастроскопия помогает врачам выявлять различные заболевания желудочно-кишечного тракта. По сравнению с другими методами обследования пациентов гастроскопия наиболее информативна. Серьёзные осложнения во время процедуры случаются крайне редко. Гастроскопию проводят даже маленьким детям и беременным женщинам.Правильная подготовка и настрой пациента облегчат проведение исследования, снизят неприятные ощущения, помогут установить диагноз или скорректировать схему лечения желудочно-кишечных заболеваний.
Записаться на процедуру гастроскопии
Где пройти процедуру гастроскопии в Москве?
В многопрофильном медицинском центре «ДокторСтолет» вы всегда можете пройти процедуру гастроскопии. Наш медицинский центр расположен между станциями метро «Коньково» и «Беляево» (ЮЗАО г. Москвы в районе станций метро «Беляево», «Коньково», Тёплый Стан», «Чертаново», «Ясенево», «Севастопольская», «Новые Черёмушки» и «Профсоюзная»). Здесь Вас ждет высококвалифицированный персонал и самое современное диагностическое оборудование. Приятно удивят наших клиентов и вполне демократичные цены.
Показания и противопоказания к эндоскопическим исследованиям органов пищеварения
С развитием эндоскопической техники расширились показания и сузились противопоказания для проведения эндоскопических исследований пищевода, желудка,
двенадцатиперстной и толстой кишки; появилась возможность осмотра проксимальной части тощей и дистальной части подвздошной кишки.
Эндоскопические исследования можно разделить:
1. По видам исследований:
эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ) ;
колоноскопия (в том числе с осмотром терминального отдела подвздошной кишки) ;
лапароскопия (в том числе лапароскопическая холангиография, панкреатоскопия) ;
сочетанная гастролапароскопия и колоиолапароскопия;
сочетанная эзофагоскопия и бронхоскопия;
эндоскопические исследования через свищи и дренажи;
2. По срокам проведения:
3. По цели и характеру исследования:
А. При плановых исследованиях — обкалывание язв, орошение лечебными препаратами, склерозирование вен и т. д. , удаление новообразований, 6ужирование, реканализация при опухолевых стенозах, установка эндоскопической гастростомы, удаление безоаров, эндоскопические вмешательства при ЭРПХГ.
Б. При экстренных исследованиях — орошение кровоостанавливающими препаратами, клеевые аппликации и т. д. , воздействие физических агентов (электрокоагуляция, аргоно-плазменная коагуляция, лазерная фотокоагуляция, коагуляция тепловым зондом, орошение хлорэтилом), методы механического воздействия (клипирование, лигирование), элекроэксцизия кровоточащих полипов, удаление инородных тел.
4. Интраоперационные эндоскопические исследования:
Интраоперационные эндоскопические исследования:
1. Уточнение диагноза и диагностика сочетанных поражений желудка и двенадцатиперстной кишки у больных с клинической картиной перфорации язв и
2. Исключение множественности поражений желудка и двенадцатиперстной кишки язвенным процессом.
3. При отрицательных результатах ревизии желудка у больных, оперируемых по поводу рака и/или рецидива рака желудка.
4. Осмотр большого дуоденального сосочка при подозрениях на его опухоль, которые могут возникнуть во время бужирования терминального отдела общего желчного протока и при пальпации двенадцатиперстной кишки.
5. Интраоперационная колоноинтестиноскопия (при невозможности определения во время оперативного вмешательства источника кровотечения и т. д. ).
6. Интраоперационная холедохоскопия.
5. Вспомогательные диагностические методы:
• взятие материала для цитологического исследования;
• биопсия (щипковая биопсия, петельная биопсия, «горячая» биопсия, пункционная, аспирационная) ;
• внутрижелудочная топографическая рН-метрия;
• хромоскопия (хромоэзофагоскопия, хромогастроскопия, хромодуоденоскопия, хромоколоноскопия).
Плановые исследования верхних отделов пищеварительного тракта проводятся:
1) в диагностических целях при подозрении на заболевание пищевода, желудка или двенадцатиперстной кишки;
2) при установленном диагнозе:
• для его подтверждения (в том числе для решения экспертных задач) ;
• для дифференциальной диагностики злокачественной или доброкачественной природы процесса;
•для определения распространенности процесса;
• для определения сочетанности поражения и сопутствующей патологии;
3) для оценки эффективности лечения (консервативного, хирургического) ;
4) для дифференциальной диагностики заболеваний и уточнения локализации
5) для проведения малоинвазивных хирургических вмешательств (полипэктомии, удаления лигатур и др. ) ;
6) для проведения лечебных манипуляций (местное воздействие лазером, орошения, обкалывания и др. ) ;
7) для проведения дополнительных диагностических исследований (эндоскопическая топографическая рН-метрия, хромогастроскопия и др. ).
Экстренная эзофагогастродуоденоскопия проводится для:
1. Выявления источников кровотечений в верхнем отделе желудочно-кишечного тракта.
2. Диагностики острых заболеваний желудка и двенадцатиперстной кишки и дифференциальной диагностики с болезнями других органов.
3. Дифференциальной диагностики паренхиматозных и механических желтух и выявления причин последних.
4. Дифференциальной диагностики функциональной и органической гастродуоденальной непроходимости у экстренных больных и ближайшем послеоперационном периоде.
5. Уточнения локализации инородных тел, извлечения их или определения дальнейшей тактики лечения больных.
Клиническими показаниями для проведения эндоскопического исследования верхних отделов желудочно-кишечного тракта являются:
1. Болевой абдоминальный синдром.
2. Синдром желудочной и/или кишечной диспепсии.
3. Хронические воспалительные заболевания желудочно-кишечного тракта в анамнезе.
4. Дисфагия неясного генеза.
5. Подпеченочная (механическая) желтуха.
6. Синдром нервно-эмоциональных расстройств.
7. Синдром нарушенного всасывания с упадком питания.
8. Подозрение на опухоль пищеварительного тракта.
9. Стриктуры пищевода.
10. Необходимость длительного или постоянного приема пациентом лекарственных средств, способных повреждать слизистую оболочку.
11. Инородные тела пищевода, желудка, кишечника.
12. Желудочно-кишечное кровотечение.
13. Синдром анемии.
14. Синдром портальной гипертензии.
15. Гепатолиенальный синдром (гепатоспленомегалия).
16. Синдром холестаза.
17. Синдром жидкости в брюшной полости.
18. Синдром кишечной непроходимости.
19. Проведение местного эндоскопического лечения.
Несмотря на то, что благодаря современному оборудованию, эндоскопические исследования являются безопасными, существенно расширяют наши диагностические и лечебные возможности, решение о целесообразности проведения процедуры необходимо принимать в каждом конкретном случае строго индивидуально.
До начала исследования нужно выяснить, есть ли противопоказания, которые могут быть абсолютными и относительными.
Необходимо подчеркнуть, что перечень противопоказаний постоянно сужается с развитием эндоскопической техники, оборудования и отчасти определяются соотношением, что приоритетнее: риск исследования или риск заболевания/состояния, по поводу которого планируется фиброгастродуоденоскопия. Если оно не будет вовремя диагностировано и, соответственно, не будет своевременно оказана квалифицированная помощь – это, в свою очередь, может привести к тяжким последствиям вплоть до летального исхода.
К абсолютным противопоказаниям для плановых эндоскопических исследований относятся:
1) Агональное состояние.
2) Острый инфаркт миокарда.
3) Острое нарушение мозгового кровообращения.
4) Бессознательное состояние (за исключением состояния наркоза).
5) Ситуации, когда исследование невозможно из-за резко выраженных анатомо-топографических изменений зоны пищевода (резко выраженная деформация шеи, большой зоб, большая аневризма аорты, высокие стриктуры пищевода и т. д. )
6) Легочная и сердечная недостаточность III стадии.
К относительным противопоказаниям для плановых эндоскопических исследований относятся:
1) Гипертоническая болезнь III стадии.
2) Хроническая коронарная недостаточность (обострение).
3) Аневризма грудного отдела аорты.
4) Общее тяжелое состояние больного.
5) Острые воспалительные заболевания носа, носоглотки, миндалин, верхних дыхательных путей.
6) Психические заболевания.
7) Заболевания крови (гемофилия и другие состояния, сопровождающиеся нарушением свертываемости крови).
Определение показаний и противопоказаний к эндоскопическому исследованию, особенно экстренному, находится в прямой зависимости от опыта врача эндоскописта, оснащенности необходимым оборудованием, возможности оказания необходимого пособия пациенту. Кроме того, абсолютное противопоказание для планового эндоскопического исследования при определенных ургентных условиях может стать относительным. Например, если у больного острым инфарктом миокарда развилось желудочно-кишечное кровотечение. В подобной ситуации риск от оперативного вмешагельства, равно как и от выжидательной тактики, несоизмеримо выше по сравнению с попыткой эндоскопической диагностики и остановки кровотечения.
Таким образом, абсолютным противопоказанием для экстренного эндоскопического исследования является агональное состояние больного. При определении показаний для эндоскопического исследования и вмешательства необходимо руководствоваться следующими принципами:
А) риск развития осложнений не должен превышать диагностическую и лечебную эффективность исследования;
Б) диагностические исследования должны иметь практическую значимость и играть существенную роль при определении тактики лечения.
ЭНДОСКОПИЧЕСКАЯ РЕТРОГРАДНАЯ ПАНКРЕАТОХОЛАНГИОГРАФИЯ
Показания к плановому исследованию:
1. Аденома или рак большого дуоденального сосочка.
2. Подозрение на заболевание поджелудочной железы, если характер патологического процесса невозможно установить другими исследованиями.
3. Первичный склерозирующий холангит.
4. Хронический обтурационный панкреатит, осложненный желтухой.
5. Рецидивирующие желтухи неясной этиологии и желтухи, сопровождающиеся высоким содержанием билирубина и щелочной фосфатазы.
6. Желчно-каменная болезнь с наличием в анамнезе желтухи.
7. Постхолецистэктомический синдром.
8. Заболевания внепеченочных желчных путей (подозрение на холедохолитиаз,
9. Оценка результатов операций на поджелудочной железе, большом дуоденальном сосочке, желчных протоках, наложения билиодигистивных анастомозов.
10. Оценка результатов эндоскопической папиллосфинктеротомии.
11. 1-й период подготовки к лапароскопической холецистэктомии при повышении билирубина, трансаминаз, щелочной фосфотазы на 10% и более от показателей нормы.
Показания к ургентному исследованию:
1. Хронические заболевания дуоденопанкреатобилиарной зоны, осложненные механической желтухой (рак двенадцатиперстной кишки, большого дуоденального сосочка, поджелудочной железы и внепеченочных желчных путей; аденома или стеноз большого дуоденального сосочка; тубулярный стеноз дистального отдела холедоха; стеноз гепатохоледоха; »забытые» и вновь образовавшиеся камни гепатикохоледоха после холецистэктомии; первичный холедохолитиаз; паразитарные заболевания желчных путей) ;
2. Острый холецистит, осложненный желтухой.
3. Острый панкреатит, осложненный желтухой.
4. Гнойный холангит.
5. Желтуха неясной этиологии.
6. Ранний послеоперационный период после операций на поджелудочной железе, на большом дуоденальном сосочке, желчных путях, осложненный гемобилией и желтухой.
7. Осложнения после лечебных пособий на большом дуоденальном сосочке, желчном и панкреатическом протоках.
Противопоказания к исследованию:
1. Противопоказания для проведения эндоскопического исследования верхних отделов желудочно-кишечного тракта.
2. Непереносимость препаратов, применяемых при исследовании (в первую очередь это касается непереносимости йодсодержащих препаратов).
ЭГДС и ФГДС: что лучше и в чем отличия двух, на первый взгляд, похожих процедур?

Неправильное питание, употребление в пищу некачественных продуктов, вредные привычки приводят к росту заболеваемости пищеварительной системы во всем мире. Большая часть населения планеты страдает от каких-либо нарушений функции желудочного тракта. Очень часто даже людей, не имеющих хронических заболеваний, беспокоит изжога, отрыжка, периодический дискомфорт в животе.
В конечном итоге таким лицам приходится обращаться к терапевту или гастроэнтерологу с целью обследования и лечения. При этом специалист назначает различные лабораторные и инструментальные исследования, названия и суть которых не понятны пациенту. Одним из таких исследований является гастроскопия. Нередко в направлении указывается название процедуры в виде аббревиатуры – ЭГДС или ФГДС. Ниже рассмотрим в нашей статье:
- что это такое и чем отличается ЭГДС (эзофагогастродуоденоскопия ) от ФГДС желудка;
- каким больным они показаны и противопоказаны;
- есть ли разница в технике проведения;
- как подготовиться к диагностической процедуре;
- что лучше;
- какие альтернативные исследования могут быть назначены врачом, если ЭГДС противопоказана.
Расшифровка понятий
 ЭГДС (гастроскопия, эзофагогастродуоденоскопия) – исследование верхних отделов пищеварительного тракта (пищевода, желудка, двенадцатиперстной кишки) с помощью специального прибора, который получил название эндоскоп. Оно позволяет осмотреть эту часть пищеварительной системы изнутри и с максимальной точностью поставить диагноз. Причем, современная эндоскопия не ограничивается только осмотром, при необходимости она сопровождается биопсией (забором образца тканей для морфологического исследования), проведением уреазного теста (выявление Н.pylory).
ЭГДС (гастроскопия, эзофагогастродуоденоскопия) – исследование верхних отделов пищеварительного тракта (пищевода, желудка, двенадцатиперстной кишки) с помощью специального прибора, который получил название эндоскоп. Оно позволяет осмотреть эту часть пищеварительной системы изнутри и с максимальной точностью поставить диагноз. Причем, современная эндоскопия не ограничивается только осмотром, при необходимости она сопровождается биопсией (забором образца тканей для морфологического исследования), проведением уреазного теста (выявление Н.pylory).Если сложное название этой диагностической процедуры «эзофагогастродуоденоскопия» разложить на составляющие части и перевести с греческого и латинского языка, то оно не будет выглядеть столь пугающе: oesophagus (эзофагус) – пищевод, gaster – желудок, duodenum – двенадцатиперстная кишка, skopeo – смотреть.
 Суть метода исследования
Суть метода исследованияНа различных этапах развития эндоскопии для ЭГДС применялись эндоскопы с разными техническими характеристиками и разрешающей способностью:
- жесткие;
- полужесткие;
- гибкие;
- фиброгастроскопы;
- видеоэндоскопы;
- ультразвуковые эндоскопы.
Последнее время в медицине используются только 3 последних.
Фиброгастроскоп представляет собой гибкий эндоскоп, оснащенный волоконной оптикой. В переводе с латинского языка: fibra – это волокно, gastro – желудок, skopeo – смотреть. Именно этот прибор применяется для ФГДС (ФЭГДС, фиброэзофагогастродуоденоскопия).
ФГДС — это метод гастроскопии, предоставляющий возможность осмотреть все те же верхние отделы желудочно-кишечного тракта с помощью фиброгастроскопа.
В чем разница?
Есть ли отличия между ЭГДС и ФГДС? Несмотря на то, что эти понятия подразумевают выполнение одной и той же процедуры, отличия все-таки есть.
- ЭГДС – это более широкое понятие, суть его заключается в проведении эндоскопического исследования пищевода, желудка, двенадцатиперстной кишки, с помощью любых эндоскопов (с прямой, боковой, косой оптикой, видео- и ультразвуковые эндоскопы).
- ФГДС выполняет ту же функцию, но с помощью фиброгастроскопа, что отражено в названии процедуры.
 Фиброгастроскоп
ФиброгастроскопПоказания, противопоказания, подготовка к этим двум исследованиям не имеют существенных отличий.
Показания
Гастроскопия (ЭГДС, ФГДС) – один из основных методов диагностики в гастроэнтерологии. Он доступен большинству лечебных учреждений и выступает в роли первоначального инструментального исследования при выявлении любых жалоб у человека, которые могут быть связаны с нарушением функции верхних отделов желудочно-кишечного тракта (за исключением нарушения глотания). Остановимся на основных показаниях к его проведению.

- Подозрение на патологию пищевода, желудка, двенадцатиперстной кишки и окружающих их структур: кровавая рвота или наличие черного дегтеобразного кала (для установления источника кровотечения); острые или хронические болевые ощущения в верхней части живота; диспепсия, особенно у лиц старше 45 лет (тошнота, отрыжка, изжога, вздутие живота, чувство переполнения после еды); анемия неясного генеза; уточнение локализации инородных тел.
- Оценка эффективности лечения при заболеваниях этих органов.
- Необходимость отличить друг от друга доброкачественный и злокачественный процесс (опухоль, очаги дисплазии) и определить его распространенность.
Противопоказания
Несмотря на информативность и относительную безопасность процедуры ее проведение разрешено не у всех больных. В некоторых случаях она может нанести вред здоровью пациента. Существуют абсолютные и относительные противопоказания к гастроскопии.
 Абсолютные противопоказания:
Абсолютные противопоказания:- заболевания пищевода, при которых невозможно провести через него эндоскоп;
- острая ишемия сердечной мышцы;
- инсульты;
- шок любого происхождения;
- острые инфекции;
- выраженная недостаточность функции дыхания и кровообращения;
- патология щитовидной железы, которая мешает проведению процедуры;
- подозрение на перфорацию органа.
Относительные противопоказания:
- беременность;
- психические расстройства;
- острые воспалительные процессы в верхних дыхательных путях;
- глаукома.
При наличии у человека состояний, выступающих в роли относительных противопоказаний к исследованию, оно может быть проведено, но только в крайних случаях, если без него не обойтись (при продолжающемся кровотечении, когда остановить его другими способами не удается).
Подготовка
 Объем подготовки к гастроскопии зависит от целей исследования (диагностика или лечение), общего состояния больных, наличия сопутствующей патологии. Она может быть направлена:
Объем подготовки к гастроскопии зависит от целей исследования (диагностика или лечение), общего состояния больных, наличия сопутствующей патологии. Она может быть направлена:- на устранение чрезмерного психического напряжения;
- уменьшение болевых ощущений;
- подавление желудочной секреции;
- нормализацию пищеварения при его расстройствах (диета, ферменты);
- снижение двигательной активности желудка и двенадцатиперстной кишки.
Как проводится эзофагогастродуоденоскопия?
Перед исследованием главное не бояться и попытаться расслабиться. Если выполнять все рекомендации врача, то неприятная процедура быстро закончится, так как для полного осмотра необходимо всего несколько минут.
 Гастроскопию проводят в положении больного лежа на левом боку. Для того, чтобы облегчить его выполнение, врач обрабатывает глотку пациента раствором анестетика в виде спрея (обычно для этого используется лидокаин). С целью предотвращения закусывания аппарата применяют загубник. Под визуальным контролем специалист вводит прибор в ротовую полость через отверстие загубника и далее продвигает его по пищеварительной трубке, осматривая ее различные отделы и при необходимости осуществляя забор тканей для анализа.
Гастроскопию проводят в положении больного лежа на левом боку. Для того, чтобы облегчить его выполнение, врач обрабатывает глотку пациента раствором анестетика в виде спрея (обычно для этого используется лидокаин). С целью предотвращения закусывания аппарата применяют загубник. Под визуальным контролем специалист вводит прибор в ротовую полость через отверстие загубника и далее продвигает его по пищеварительной трубке, осматривая ее различные отделы и при необходимости осуществляя забор тканей для анализа.При необходимости и после предварительной подготовки пациенту перед процедурой может вводиться наркоз или седация. Узнать о нюансах этой процедуры можно из этой статьи. Особенного подхода требует введение седативных препаратов ребенку. Поможет это сделать ФГДС для малыша более комфортным и информативным или подвергнет неоправданному риску мы разбираем в этой статье.
Что показывает исследование?
После окончания процедуры специалист делает заключение о состоянии органов, осмотренных с помощью эндоскопа. Это исследование позволяет:
 охарактеризовать состояние слизистой оболочки, выстилающей тот или иной отдел пищеварительной системы (цвет, блеск, поверхность, текстура, наличие складок);
охарактеризовать состояние слизистой оболочки, выстилающей тот или иной отдел пищеварительной системы (цвет, блеск, поверхность, текстура, наличие складок);- выявить видимые дефекты, повреждения, рубцы, свищи, опухолевидные образования;
- оценить двигательную активность органа;
- описать его содержимое (желудочный сок, слизь, кровь и др.);
- определить источник кровотечения.
С помощью ЭГДС (ФГДС) у больного могут быть выявлены различные заболевания органов пищеварения:
- онкологическая патология;
- эзофагит;
- варикозное расширение вен пищевода;
- ГЭРБ;
- гастропатия или гастрит (только по результатам биопсии);
- дуоденит;
- язвенное поражение желудка и двенадцатиперстной кишки;
- кровотечение.
Альтернативные методы
 Если по каким-либо причинам гастроскопия не может быть выполнена у больного, то частично заменить ее могут рентгенологические методы диагностики. При подозрении на поражение пищевода – преимущество отдается рентгенографии после введения в него контрастных веществ.
Если по каким-либо причинам гастроскопия не может быть выполнена у больного, то частично заменить ее могут рентгенологические методы диагностики. При подозрении на поражение пищевода – преимущество отдается рентгенографии после введения в него контрастных веществ.В случае локализации патологического процесса в области желудка или двенадцатиперстной кишки может назначаться рентгеноскопия, но такое бывает крайне редко. Также для диагностики патологии всего желудочно-кишечного тракта (в том числе и его верхней части) применяется видеокапсульная эндоскопия или компьютерная томография.
Заключение
Гастроскопия – важное, практически не заменимое исследование, применяющееся в гастроэнтерологии. Не нужно бояться этой процедуры, ведь если все сделать правильно, вы не столкнетесь с осложнениями. Зато исследование предоставит врачу важную информацию о состоянии пищевода, желудка и двенадцатиперстной кишки, что необходимо для постановки точного диагноза и выбора правильного метода лечения.
А приходилось ли Вам, уважаемые читатели, сталкиваться с ЭГДС или ФГДС?