Туберкулезные поражения кожи – группа клинических и морфологических различных заболеваний, обусловленных внедрением в кожу микобактерий туберкулеза. Для большинства из них характерным является хроническое рецидивирующее течение.
Эпидемиология. В последние годы в мире существенно возросли заболеваемость и смертность от туберкулеза. От туберкулеза в мире ежегодно погибает 3 миллиона человек. И каждый год регистрируется около 8 – 10 млн. новых случаев заболеваний, а инфицированы в масштабе планеты почти 2 млрд. человек.
В России восточнее Урала, где проживает лишь 20% населения находится около 40% всех зарегистрированных в сране больных туберкулезом. С ростом висцерального туберкулеза в последние годы увеличивается число больных туберкулезом кожи.
Этиология. Возбудителем туберкулеза является микобактерия, открытая Робертом Кохом в 1882г. Туберкулезная палочка кислотоустойчива, грамположительна, не имеет капсулы и не образует спор. Для ее окрашивания применяют метод Циля-Нильсона. Микобактерия туберкулеза – аэроб, растет на различных средах.
Для человека имеют патогенное значение 3 типа туберкулезной микобактерии: 1) человеческий (typushumanus), 2) бычий (typusbovinus), 3) птичий (typusavium). В очагах кожного туберкулеза обнаруживают в основном микобактерии человеческого типа.
Патогенез. Нормальная кожа является неблагоприятной средой для жизнедеятельности микобатерий туберкулеза, образно говоря: «кожа – могильщик микробов». Для возникновения tbs кожи имеют большое значение: 1) социальные факторы (условия быта, характер питания, производственные вредности); 2) гормональная дисфункция, состояние НС, расстройство обмена веществ (особенно витаминного, водного, минерального); 3) сосудистые нарушения; 4) состояние иммунитета и аллергии (чем слабее неспецифический иммунитет, тем сильнее аллергизация).
Туберкулезные микобактерии проникают в кожу эндогенным и экзогенным путями.
Эндогенный – наиболее частый путь распространения возбудителя туберкулеза в кожу. Он включает 1) Гематогенный путь – когда возбудитель tbs заносится в кожу из костей, легких и др. органов током крови. 2) Лимфогенныйпуть – когда возбудитель tbs заносится в кожу по лимфатическим путям. Эти пути еще называют метастатическим способом заражения, при котором возникают рассеянные формы туберкулезного поражения кожи. 3) Континуитатный путь – при нем распространение туберкулезного процесса происходит по протяжению, т.е. с соседних органов, пораженных специфическим процессом, на кожу. 4) Путь аутоинокуляции. При нем микобактерии Коха, выделяясь с мокротой, при заболеваниях легких, поражают слизистую оболочку полости рта или, выделяясь с мочой, при заболеваниях почек, поражают слизистую мочеиспускательного канала.
Экзогенный путь. При нем возбудитель попадает в кожу здорового человека через трещины, ссадины непосредственно от больного человека или от животного, или через какие-либо предметы.
Классификация туберкулеза кожи. Различают локализованные и диссеминированные формы.
Локализованные формы включают: 1) туберкулезную волчанку; 2) бородовчатый туберкулез кожи; 3) колликвативный туберкулез кожи (скрофулодерму); 4) язвенный туберкулез кожи и слизистых; 5) индуративную эритему Базена; 6) туберкулезный шанкр.
К диссеминированным формам относят: 1) папуло-некротический туберкулез кожи; 2) лихеноидный tbs кожи (лишай золотушных); 3) милиарный tbs.
Для диссеминированных форм заболевания характерна большая распространенность очагов поражения. При них не всегда выявляются микобактерии Коха, но реакция на туберкулин всегда положительная. Это инфекционно-аллергический процесс.
Диагностика туберкулеза кожи основывается на данных анамнеза, клинической картины, положительных результатах туберкулиновых проб, данных гистологических исследований и наличии сопутствующих поражений туберкулезом других органов.
Лечение туберкулеза кожи должно быть комплексным, непрерывным длительным. Этиотропная терапия. К ней относятся препараты ГИНК – гидразиды изоникотиновой кислоты: фтивазид, тубазид, метазид, салюзид, ларусан, ИНХА – 17, а также стрептомицин, ПАСК.
Патогенетическая терапия. Она включает витаминотерапию, десенсибилизирующую и гормональную терапию, физиотерапевтическое лечение, климатолечение и лечебное питание.
Принципы диагностики.характерная клиническая картина;
данные анамнеза (туберкулез в анамнезе, контакты с больными туберкулезом, неблагоприятное социальное положение);туберкулиновые пробы;гистологические исследования;посев патологического отделяемого на питательные среды (Левенштейна-Йенсена или Финна II);ПЦР;наличие сопутствующего поражения туберкулезной этиологии.
NB! Лечение должно быть комплексным и длительным!

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.


Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Туберкулез кожи: формы и лечение
Обычно диагноз туберкулез кожи ставится запоздно. Развивается инфекция долго, как и лечится. Заболевание возникает, когда в подкожной клетчатке и в тканях кожи заселяются микробактерии. Туберкулез кожи имеет различные формы, которые сопровождаются разными симптомами. Поэтому необходимо точно знать, как выглядит туберкулез разных форм. В случае проявления хоть одного симптома, нужно сразу провести диагностику. Лечится болезнь противотуберкулезными препаратами и средствами для восстановления иммунитета.
Бактерии могут проникнуть в кожные ткани из внешней среды либо из сформированных колоний в других органах человеческого организма. Наличие микробактерий определяется путем поиска белка туберкулина. Такой туберкулез проявляется настолько медлительно, что не каждый дерматолог может выявить инфекцию раньше, чем через 5 лет после заражения. Позднее диагностирование делает лечение сложным, результаты которого не всегда сразу эффективные. Узнав все возможные симптомы проявления туберкулеза, нужно как можно скорее проводить лечение.
Пути заражения туберкулезом кожи

Существует три основных способа, как микробактерии могут попасть в организм. Каждый способ заражения имеет свои особенности, поэтому профилактика должна быть разносторонней.
Наиболее редкими являются случаи попадания бактерий из внешней среды. У детей и подростков возможны нарушения защитных свойств кожи, а если организм ослаблен, возбудитель с легкостью попадает в организм. Такое инфицирование вызывает первичный или бородавчатый туберкулез.
Если очаг бактерий находится в других органах человека, они могут попасть к кожным тканям, путем выделения продуктов, содержащих инфекцию. Туберкулез легких может вывести инфекцию к подкожным тканям с выделением мокроты. Туберкулез кишечника – с калом. Такое заражение возможно при активном протекании другого туберкулеза, когда зараженные продукты организма имеют контакт с кожей.
Естественное распространение по организму. Для того, чтобы бактерии из других органов попали на кожу не обязательно должны быть выделения, которые соприкасаются с внешним слоем кожи. Заражение может происходить изнутри. Лимфоузлы, суставы, кости находятся близко к коже, таким образом, зараженные участки передают инфекцию на подкожную клетчатку. Также инфекция может распространиться кровеносными сосудами.
На развитие и распространение микробактерий сильно влияет их количество и болезнетворность, а также иммунитет человека. Кожа должна быть достаточно снабжена кислородом и естественной кислотной средой. Такие особенности создают неблагоприятные условия для развития микробов.
Факторы, влияющие на развитие инфекции
Болезнь протекает быстро и разрушительно, если организм ослаблен и имеет разные патологии. Развитию туберкулеза кожи способствует:
- пониженный иммунитет;
- наличие аллергических заболеваний;
- ослабление организма после вирусных и инфекционных заболеваний;
- сосудистые и соматические заболевания;
- эндокринные заболевания;
- неполноценное питание;
- масштабные психологические травмы;
- физические травмы;
- ослабление организма после цитостатической или кортикостероидной терапии;
- неблагоприятные условия внешней среды.
Клинические формы туберкулеза кожи
Форма заболевания зависит от развития патологии вслед иммунных реакций. Каждый организм имеет свою чувствительность к раздражителю. Также форма зависит от способа заражения. В зависимости от пути попадания микробов в кожные ткани, выделяют две формы туберкулеза:
- первичный;
- вторичный.
Каждая из форм имеет свои группы, которые имеют свои симптомы и способ лечения. Также форма зависит от индивидуальных и возрастных особенностей организма:
- Дети обычно склонны к заражению волчанкой.
- Мужчины обычно склонны к бородавчатой форме.
- Женщины обычно склонны к эритеме Базена.
Первичный туберкулез

Такая форма встречается нечасто. Связанно это с вакцинацией при рождении. Редко болезнь можно заметить у детей до 10 лет. Заметить первичную форму легко, но только, когда она сопровождается язвами. Это происходит спустя месяц после заражения. Такая язва называется туберкулезным шанкром. Вокруг нее образуется светло-коричневая папула. В таком случае увеличиваются лимфоузлы. Заживление шанкров – длительный процесс, который сопровождается рецидивами. На месте заживленных язв образуются рубцы и шрамы. Первичная форма может вызвать диссеминированный туберкулез кожи, а также вторичную форму.
Вторичный туберкулез
К такой форму склонны люди, которые ранее заражены туберкулезной палочкой. Вторичная форма может иметь локализированный или диссеминированный вид. Последнее время все чаще встречается диссеминированная форма. Наиболее распространенным типом болезни является волчанка. То есть, вторичный туберкулез являет собой последствия непрямого заражения микробактериями, которые вызывают воспаление подкожных и кожных клеток. Поэтому лечение болезни должно проводиться разносторонне.
Обычная вульгарная волчанка

Совсем недавно самой распространенной формой кожного туберкулеза была волчанка. Сейчас более активно развиваются диссеминированные формы. Бактерии транспортируются к коже из лимфатических узлов с потоком крови и лимфы. Глубоко под кожей образуются люпомы, которые медленно поднимаются вверх и образуют выступы на коже. Люпомы имеют склонность сливаться. Их легко отличить от других воспалений, их поверхность гладкая и блестит. Вульгарная волчанка также имеет разные формы развития:
- волчанка слизистых оболочек;
- опухолевая волчанка;
- плоская волчанка;
- псориатическая волчанка;
- чешуйчатая волчанка (эксфолиативная);
- саркоидоподобная волчанка.
Колликвативный туберкулез
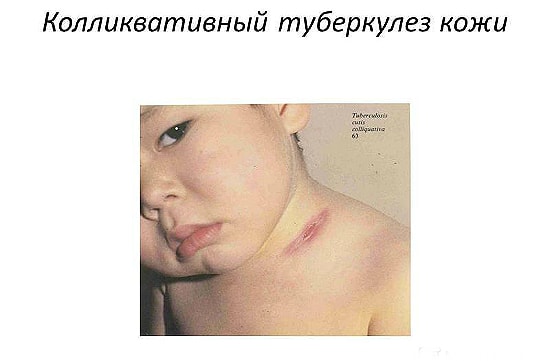
Другое название заболевания – скрофулодерма. Инфекции больше подвержены женщины. Проявление локализированное, наиболее часто образуется в области шеи. Развитие начинается с района лимфоузлов, поскольку МБТ (микробактерии туберкулеза) поступают к коже эндогенно с потоком лимфы.
Первым проявлением инфекции являются безболезненные узелки на коже. Они быстро срастаются в один крупный и твердый узел. Когда болезнь уже набрала оборотов, узел размягчается, и начинается обильное гноевыделение. Кожа в области шеи обрела синюшность. После лечения, на месте узла остается глубокий и заметный рубец. Шрам не сплошной и гладкий, а с множеством перетяжек. Кожный колликвативный туберкулез – опасное заболевание, ведь поражает тонкую кожу шеи, особенно в районе лимфоузлов, что может повредить работу органов и кровеносных путей в области.
Бородавчатый туберкулез
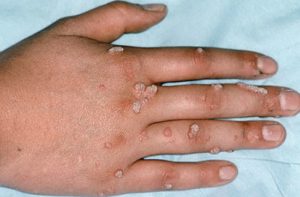
К такой форме более склонны дети и мужчины. Чаще всего заражение происходит при контакте и зараженными людьми или животными. Особенно, если пострадавший уже подвергся заражению инфекцией ранее. Первым признаком является бугорок, размером как горошина или даже больше. Первая локализация – кисти и пальцы, нижняя часть голени, места сгиба стоп и пальцы. Цвет может быть от сине-красного до бурого.
Бугорок распространяется медленно, наращивая массивные наслоения поврежденной кожи и мелкие бородавки. Когда туберкулез полностью развился, можно определить каждую из зон поражения:
- периферия;
- средняя зона;
- центр.
Милиарно-язвенный туберкулез
Форма является несильно распространенной, из-за особенностей появления. Возникает патология у ослабленного организма на фоне заражения кишечника, легких или почек. Инфекция попадает на кожу в биологических продуктах выделения организма: мокрота, слюна, моча, кал. В связи с этим, повреждение имеет локальный характер в местах выделения веществ.
Признаками являются небольшие красные бугорки. Они быстро соединяются и формируют целые очаги пораженных участков кожи.
Также существует острый милиарный туберкулез. Форма является также эндогенной. Высыпи темно-красных узелков и папул могут быть как на конечностях, так и на туловище.
Лихеноидный туберкулез
Дети, организм которых ослаблен, могут подвергаться такой форме, как лихеноидный туберкулез кожи. Симметрично расположенные бугорки на туловище или конечностях, являются не грубыми, но площадь высыпи немалая.
Слой чешуйки бугорков тонкий, серо-розового цвета. Такой тип заболевания также называют золотушный лишай. Высыпь похожа на красный лишай, поэтому важно сразу обратиться к врачу. После заживления остаются небольшие рубцы с пигментацией кожи, но не всегда.
Развитие лишая имеет долгий хронический характер. Его течение является доброкачественным, из неудобств может быть только несильный зуд. Папулы и пустулы лучше не сдирать, так инфекция распространится быстрее, и увеличится шанс проявления шрамов после выздоровления.
Папулонекротический туберкулез
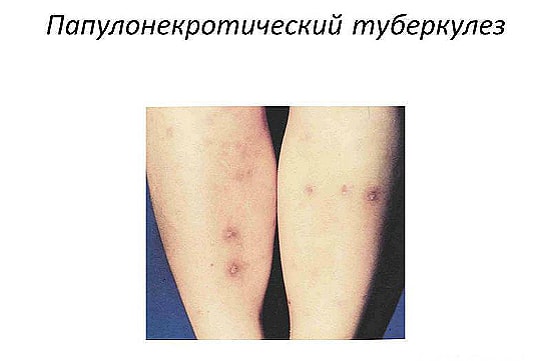
Патология может возникнуть у женщин с низким иммунитетом. Кожа поражается обычно в нижней части тела от ягодиц до голени. Иногда может проявляться на локтях.
Ранки появляются в виде твердых папул, размером до 2 мм. Поверхность папул сначала гладкая, ровная полушарием. Затем на вершине появляется корочка. Удалив корочку, можно наблюдать мелкие язвочки. После заживления остаются округлые углубленные шрамы.
Эритема Базена
Заболевание является довольно проблем, из-за размера отростков. На формирование и развитие значительной мерой влияют аллергические реакции организма. Чаще всего возникает у девушек подросткового и немного старше возрастов.
Твердоватые узелки расположены глубоко в коже. Размер узла может быть несколько сантиметров. Наиболее распространенным является их появление на голени. В редких случаях, из узелков могут образоваться язвочки.
Туберкулез Левандовского
Розацеоподобный туберкулез клеток кожи развивается подобно аллергическому васкулиту. Локальное действие патологии проявляется на лице. Форма является нераспространенной, из-за чего опыт лечения небольшой, но успешный.
Эритемы могут быть ширинок 5 мм. Кожа становится немного синюшной, а места повреждения красными. После заживления, вместо эритем образуются рубцы атрофического характера.
Диагностика и лечение кожного туберкулеза

Для полной диагностики необходимо пройти несколько обследований. Диагноз ставится на основании данных:
- анамнеза (данные с расспроса пациента);
- общего обследования пациента;
- анализа для определения отдельных форм болезни.
Когда у врача есть подозрения на кожный туберкулез, он проводит ряд исследований, на определение формы болезни:
- микроскопический анализ мазка с образования на коже;
- бак посев выделяемых жидкостей;
- тестирование бактерий на чувствительность к противотуберкулезным препаратам (туберкулиновый тест);
- при необходимости гистологический анализ.
Сам туберкулез кожи и его симптомы проявляются не сразу. Зараженные бактерии могут находиться в организме длительное время, не повреждая кожных тканей. Поэтому при первых признаках важно срочно обратиться к врачу. Процесс лечения поэтапный и длится много времени. Лекарства являются сильного действия, поэтому лечение разбито на этапы, чтобы не проявлялась невосприимчивость к элементам препаратов.
Курс лечения начинается с препаратов типа изониазид или рифампицин. Второй этап включает в себя прием препаратов типа таблеток этамбунол, пиразинамид или других. Также может применяться локальное лечение покраснений и язв. Для этого используются препараты наружного применения типа натриевой соли и других. Вместе с приемом медикаментов нужно проходить специальные терапии, которые восстанавливают иммунитет, физиотерапию и назначается диета.
Курс лечения может иметь длительность до 1 года в зависимости от формы и степени поражения. Но МБТ могут проявиться со временем опять, поэтому после лечения проводится еще длительный курс предотвращения рецидива болезни. Следующие 3 года после выздоровления необходимо также проходить процедуры. Примерно через 5 лет после постановления на учет в диспансере проводится окончательный анализ. Гистологические исследования подтверждают отсутствие возбудителей. В таком случае проводится снятие с учета, и человек считается здоровым.
Туберкулез кожи
Поражения кожи туберкулезными микобактериями встречаются не часто. И, тем не менее, плохо диагностируются. Как самостоятельные заболевания наблюдаются достаточно редко, считаются необычными. Развиваются чаще всего на фоне уже существующего процесса. Из очага во внутренних органах человека или с подлежащих тканей микобактерии переходят на кожу (и слизистые оболочки) лимфогенным (гематогенным) путями. Если диагноз кожный туберкулез поставлен корректно, высока вероятность, что заражение туберкулезом затронуло и другие органы.
Нарушение физиологической целостности кожного покрова, ослабление иммунитета вместе с сенсибилизацией (повышенной чувствительностью) благоприятствуют распространению туберкулеза. Кожа человека из-за своих свойств является неблагоприятной средой для жизнедеятельности аэробов, подобных туберкулезным микобактериям.
Возникновению туберкулеза благоприятствуют, в данном случае, патогенетические нарушения в человеческом организме: иммунные и сосудистые, гормональные и обменные. Инфекционные болезни, подрывающие иммунитет и наделяющие сенсибилизацией, нередко становятся предшественниками туберкулеза. Уязвимы в этом плане дети, переболевшие гриппом, коклюшем и корью.
Туберкулез кожи проявляется вследствие сочетания патогенности возбудителя, массивного поражения и слабости иммунной реакции организма человека.
Различают разнообразные по клиническим особенностям, морфологии и конечному исходу поражения кожных покровов.
Первичный туберкулез кожных покровов и подкожных слоев
Микобактерии потенциально способны проникать в кожные покровы через свежие царапины и порезы. Особенно уязвимы открытые, незащищенные участки кожи. Страдают обычно участки ног от колен и ниже, ступни, лицо. Верхние конечности редко подвергаются заражению.
Возникающий дефект кожи первоначально самостоятельно заживает. Но через некоторое, достаточно продолжительное время на месте пореза или небольшой царапины возникает небольшое изъязвление. Болезненность при этом отсутствует. Одновременно поверхностные лимфоузлы становятся мягче и увеличиваются в окружности.
Диагностически при наличии заметных лимфоузлов и подозрении на туберкулез следует осматривать любые имеющиеся повреждения на коже. Особенно первичные рубцы и царапины. Специфическое туберкулезное образование обычно маленького размера, представляет собой небольшое утолщение, вокруг которого располагаются крошечные пятна желтоватого цвета.

Но вполне может иметь вид гладкого рубца с неровными, четкими краями. В случае если инфекция на этом участке развивалась месяцы, прежде чем увеличение и размягчение лимфоузлов обратило на себя внимание.
Небольшие желтые участки вокруг утолщения трансформируются в четкие по форме углубления. Такое явление часто наблюдается после вакцинации: БЦЖ, по сути, провоцирует намеренное инфицирование кожи с помощью ослабленных штаммов.
При очаговом туберкулезе кожи существуют абсцессы двух видов.
- Первый — абсцесс, проявляющийся непосредственно под поверхностью кожи в виде неглубокого мягкого вздутия. Он быстро прорывается, при этом формируется маленькая язва с неровным краем. В различных частях тела возможно одновременное образование нескольких абсцессов.
- Второй вид возникает в месте введения иглы для внутримышечной инъекции. Располагается глубже и преимущественно в местах, традиционных для инъекционных процедур — на ягодицах, на внешней стороне бедра.
Кожные поражения при вторичном туберкулезе
Формы туберкулезных кожных заболеваний подразделяются на очаговые (или локализованные) и диссеминированные. Выделяют следующие часто встречающиеся очаги в форме:
- узловой эритемы,
- туберкулезной волчанки,
- скрофулодермы,
- веррукозного (бородавчатого) туберкулеза,
- туберкулидов.
В группу диссеминированных видов объединены туберкулезы милиарные, папулонекротические, так называемые лишаи золотушных.
Бородавчатый кожный туберкулез
Наблюдается у лиц с иммунной устойчивостью к туберкулезной болезни. Обычно им страдают контингенты, по роду занятий контактирующие с патогенным материалом или с болеющими людьми с активными формами. Это медицинский персонал, врачи, ветеринары, патологоанатомы, мясники и т.д. Патология в данном случае вызывается суперинфекцией. У детей она может возникать как следствие кожной травмы.
Бородавочные образования появляются на незащищенных одеждой участках — тыльной стороне кистей и пальцев рук. Лимфоузлы при этом существенно не увеличены. Сначала появляется плотный сине — красный, похожий на трупный бугорок до 1 см. Затем он разрастается, превращаясь в плоскую бляшку с ороговевшими наслоениями и бородавчатыми разрастаниями.
Сформированный очаг веррукозного туберкулеза имеет возвышающиеся одна над другой области: характерного цвета каемку, бородавчатые трещины, корки и атрофический участок с бугорчатым дном в центре.
Для бородавчатых разрастаний характерны подкожные абсцессы. При давлении на них появляются специфические гнойные выделения. Вокруг главного очага образуются свежие бляшки, имеющие тенденцию к слиянию.

Тест на туберкулин положительный почти в ста процентах случаев. Клиническое состояние взрослых больных обычно хорошее. После лечения на месте очагов инфекции остаются рубцовые видоизменения кожи, новых бородавок на этих участках не образуется. У детей возможно нарушение состояния из-за лимфангита и лимфаденита. Образование новых бугорков по периметру старого очага у них возможно.
Течение болезни длительное, имеющее хронический характер. Но прогноз излечения благоприятный. Кроме стандартного консервативного лечения, применяется лучевая терапия, токи высокой частоты для остановки патологического разрастания тканей (диатермокоагуляция).
Узловая эритема
Обычно она является следствием реакции на туберкулин в результате первичного инфицирования. Чаще поражает женщин. В клинической картине заболевания присутствуют лихорадка с повышением температуры, болезненность при пальпации суставов, особенно крупных. Симптоматика схожа с картиной ревматизма.
Эритемы обычно локализуются выше лодыжек, но пониже коленных суставов. Имеют вид красных высыпаний, болезненных на ощупь и слегка выступающих из-под кожи. Узловые образования имеют размер до 20 мм и нечеткие края. Возможны повторяющиеся сыпи с интервалами в неделю.
Туберкулиновый тест при узловой форме эритемы положительный. Введение обычной дозы туберкулина может вызывать местную кожную и даже общую реакцию с лихорадочным состоянием.
Химиотерапия в случае туберкулезной эритемы эффективна, узлы быстро рассасываются.
Милиарная форма заболевания наблюдается редко. Не всегда она связана с генерализованным милиарным туберкулезом. Чаще ее диагностируют у больных с ВИЧ — инфекцией, осложненной туберкулезом. Милиарные эритемные узлы, в свою очередь, имеют вид многочисленных точек, подкожных абсцессов и папул с перетеканием в пустулы.
Колликвативная скрофулодерма
Колликвативный кожный туберкулез характерен почти исключительно для детского и подросткового периода. Первичное одиночное поражение встречается редко. Более распространено развитие вторичной скрофулодермы, когда инфекция распространяется из пораженных туберкулезом лимфоузлов, костей или суставов.
Образования локализуются с боков шеи, в челюстной зоне, в подмышечных впадинах или возле ушных раковин. Часто этот вид сочетается с туберкулезом глаз, легких, костей, а также с другими кожными поражениями кожи: волчанкой, бородавчатым туберкулезом.
Болезнь носит тяжелый характер. Проявляется образованием поверхностных язв из расположенных в глубине кожи узлов. Язвы покрыты творожистым некрозом вследствие непрерывного абсцесса и фистулообразования узлов. На месте очага обычно остается обезображивающий рубец.
Диагностика проводится на основе имеющихся симптомов, рентгенологического, гистологического исследований, пробы Пирке.
Дифференцируют с актиномикозом (его гуммозно-узловатой формой), сифилитическими гуммами, язвенной пиодермией. Первичную скрофулодерму с локализацией на голенях различают с эритемой Базена.
Лечение осложняется язвенными поражениями. Характерно хроническое течение с ремиссиями и обострениями. Чем дальше зашел язвенный процесс, тем сложнее прийти к полному выздоровлению. И, наоборот, при более легком течении лечебная терапия более успешна.
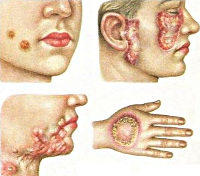
Туберкулезная волчанка
Очень часто встречающаяся форма. Иногда заболеванием страдают всю жизнь, заразившись в детстве. Имеет хроническое прогрессирующее течение с тенденцией к расплавлению тканей. В настоящее время диагностируются случаи заражения волчанкой у взрослых. Нередко диагноз может не устанавливаться в течение нескольких лет.
По данным медицинских источников, около 10% больных волчанкой имеют основным заболеванием туберкулез легких, до 20% — туберкулез костной системы. Травмы кожи активно способствуют активизации дремлющей в организме, латентной инфекции.
Обыкновенная туберкулезная волчанка локализуются на голове и шее, также на щеках и спинке носа. Некоторые образования изъязвляются и после рубцевания становятся причиной поверхностной деформации лица.
Для заболевания характерно образование люпом — бугорков коричнево — красного цвета с разными оттенками и размером от 1 до 7 мм. При надавливании на волчаночный очаг предметным стеклом люпома начинает просвечиваться в виде желеобразных желто — бурых узелков. Этот характерный признак, получивший название яблочного желе, является весьма важным в диагностическом выявлении волчанки.

Для люпом свойственно постепенное слияние и образование опухолеподобных очагов и обширных язв. Волчаночные инфильтраты преобразуются в атрофические рубцы. На месте сформированных рубцов могут вновь появиться узелки туберкулезной волчанки. И это является ее патогномоничным симптомом, позволяющим однозначно определить болезнь и поставить диагноз.
Часто язвенная деструкция захватывает глубокие подлежащие слои ткани — хрящи, суставы и кости. Образуются обезображивающие келоидные рубцы. Деформируются ушные мочки и раковины, ротовое отверстие, веки. Разрушение носовой перегородки приводит к тому, что нос начинает напоминать клюв птицы.
Туберкулезная волчанка довольно часто сопровождается воспалением, называемым рожей. У длительно страдающих лицевой волчанкой возможно развитие саркомы — кожного рака — самого опасного осложнения.
Бугорки волчанки состоят из эпителиоидных клеток, окружаемых лимфоцитами. Казеоз выражен слабо или его не наблюдается вообще. Туберкулиновый тест редко бывает отрицательным, хотя микобактерии туберкулеза выявляются с трудом и в небольшом количестве. Эпидермис вторично изменен гиперкератозом и папилломатозом. В районе рубцов присутствует волчаночный инфильтрат, который и провоцирует частый рецидив люпом.
Волчанка диагностируется на основе клинических проявлений. Анализируются также свойства люпом, характер течения процесса и образующиеся рубцы. В диагностический комплекс входят гистологические исследования с кожными туберкулиновыми пробами.
Протекание болезни зависит от состояния организма, его защитных сил и реактивности. В некоторых случаях очаг поражения не прогрессирует многие годы, даже если лечение не применяется. В то же время возможно патологическое течение процесса с захватыванием новых участков кожи на фоне сопутствующих заболеваний и неэффективной терапии.
Дифференциальная диагностика проводится с туберкулоидной формой лепры, актиномикозом, бугорковым сифилисом и некоторыми другими заболеваниями.
Туберкулиды
Представляют собой синевато — красные, с четкими границами, слегка болезненные округлые уплотнения в коже. Проявляются туберкулиды в основном на икрах ног. Образования хорошо поддаются химиотерапии.
Тест на туберкулин в этом случае так же почти всегда положительный.
Диссеминированные виды туберкулеза кожи
Лишай золотушных (туберкулез лихеноидный)
Очень редко встречающаяся форма первично развившейся инфекции. Диагностируется иногда у детей или подростков с активным процессом в лимфоузлах, легких, позвоночнике. Активное лечение волчанки может так же стать причиной возникновения лишая золотушных.
Кожные образования состоят из групповых мелких плоских или в виде конуса безболезненных папул. Высыпания симметрично расположены на лице, ягодицах, или на слизистой губ. Внешне напоминают экзему. Иногда спонтанно исчезают, но затем вновь появляются.
Состояние больного в основном удовлетворительное. После излечения туберкулеза кожных рецидивов не наблюдается. На месте папул остаются маленькие пигментные пятнышки или точечные рубцы.
Лихеноидный туберкулез дифференцируют с сифилитическим лишаем, который сопровождается похожими высыпаниями.
Папулонекротический туберкулез
В основе его лежит аллергический васкулит как реакция на действие токсинов микобактерий туберкулеза.
Высыпания носят приступообразный характер. Поражают лицо, ушные раковины, ягодицы или разгибательные поверхности конечностей. Диаметр узелков — до 3 мм. В центре видны некротические корочки, которые превращаются постепенно в округлые язвы. В конечной стадии развития представляют собой рубчики с фиолетовым ободом.
Нередко сочетается с туберкулезом легких и лимфоузлов. Заболевание обостряется сезонно. Рецидивы возникают зимой или ранней весной. Туберкулиновые пробы положительны.
Диагностика проводится на основе оценки вида рубчиков, локализации сыпи, гистологических исследований.
Диссеминированная волчанка лица
От обычной туберкулезной волчанки отличается центрально расположенным очагом некроза в виде пустулы, быстрым течением болезни. Очаги не сливаются и после излечения превращаются в рубчики либо пигментные пятна. Страдают ею чаще молодые женщины.
Индуративная (плотная) эритема Базена
Туберкулез кожи, симптомы которого очень распространены. Варикозно расширенные вены, переохлаждение конечностей и пребывание на ногах являются факторами, провоцирующими заболевание. Индуративный туберкулез часто сопутствует туберкулезу легких, лимфоузлов, скрофулодерме, папулонекрозной инфекции.

Эритема возникает как гиперэргическая реакция на жизнедеятельность МБТ при выраженном иммунитете. Проявляется плотными глубокими и не слишком болезненными инфильтратами, расположенными на голенях, ягодицах, изредка на слизистых носоглотки. В случае заживления остаются пигментированные рубцы. В холодное время года возможны рецидивы заболевания.
Наибольшую трудность представляет дифференцирование индуративного туберкулеза со скрофулодермой и узловой эритемой.
Лечение и профилактика
Туберкулезное поражение кожи — это всегда проявление общего туберкулезного процесса. Поэтому его лечение мало отличается от комплексной терапии туберкулеза химиотерапевтическими препаратами. Целью лечения является, прежде всего, воздействие на возбудителя — нарушение его жизнедеятельности, роста и размножения. Для получения результата требуется использование нескольких разнонаправленных препаратов.
Успех в лечении зависит в равной степени как от эффективности лекарственной терапии, так и от состояния организма пациента, реактивности его иммунитета. Важное место в излечении больных туберкулезом кожи занимают препараты — иммунокорректоры, антигистаминные средства, гипосенсибилизирующие.
Наружное лечение очагов туберкулеза заключается в использовании препаратов — мазей антибактериального и репаративного действия. В некоторых случаях показаны дополнительное физиотерапевтическое лечение и лазеротерапия.
Стойкий клинический эффект излечения от туберкулеза кожи достигается только путем регулярного выполнения профилактических мер. Туберкулезная волчанка требует периодических поддерживающих двухмесячных курсов в течение трех лет. Больные скрофулодермой должны систематически наблюдаться 5 лет после излечения.
Санаторное лечение так же способствует улучшению качества жизни и предупреждению рецидивов болезни на долгие годы.
Туберкулез кожи
Туберкулез кожи – тяжелое инфекционное заболевание, имеющее длительное течение с частыми рецидивами, обусловленное заселением кожи и подкожной клетчатки микобактериями туберкулеза. Симптомы этого состояния крайне разнообразны, по этой причине некоторые исследователи считают, что микобактерии являются причиной целой группы дерматологических патологий. Диагностика включает в себя дерматологический осмотр, определение наличия антител к возбудителю туберкулеза в крови, исследование отделяемого кожных поражений. Лечение проводится традиционными противотуберкулезными препаратами, а также поддерживающими и иммуностимулирующими средствами.
МКБ-10
- Причины
- Патогенез
- Симптомы туберкулеза кожи
- Диагностика
- Лечение туберкулеза кожи
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Туберкулез кожи – крайне разноплановая по своим проявлениям, течению и прогнозу патология, вызванная микобактериями, которые проникают в кожу из внешней среды или уже существующих очагов в других органах. Различные формы туберкулеза (легких, костей, кожи) знакомы человеку с древнейших времен. Однако о причинах этого заболевания было известно мало, пока в 1882 году Роберт Кох не открыл микобактерии туберкулеза, а потом и выделил из них белок туберкулин, использующийся для диагностики этой патологии и поныне. Вскоре после работ Р. Коха начался взрывоподобный прогресс в вопросах изучения туберкулеза, его диагностики и лечения.
Туберкулез кожи в меньшей степени, чем легочная форма заболевания, является социальной проблемой современности. Хотя в ряде стран отмечается медленный рост распространенности этой патологии. Основная проблема заключается еще и в том, что далеко не каждый врач-дерматолог может своевременно и правильно диагностировать туберкулез кожи. Этому способствует медленное развитие проявлений и их значительная вариабельность – большинству больных диагноз ставится не ранее, чем через 4-5 лет после начала заболевания. Поздняя диагностика накладывает свой отпечаток и на лечение, которое становится длительным, сложным и имеет спорные и изменчивые результаты.

Причины
Причиной любого туберкулезного поражения являются микобактерии — Mycobacterium tuberculosis, имеющие несколько подвидов. Вызывать туберкулез кожи при этом способны человеческая, бычья и (по некоторым данным) птичья разновидности возбудителя. Заболевание встречается реже относительно других форм туберкулезного поражения, так как кожа здорового человека представляет собой неблагоприятную для развития микобактерий среду. Точно неизвестно, почему именно возбудитель оказывается способным колонизировать кожу и подкожную клетчатку – предполагается влияние эндокринных, иммунологических и других нарушений. Подмечено, что снижение или отсутствие инсоляции (воздействия на кожу ультрафиолетовых лучей солнечного света) резко повышает риск развития туберкулеза кожи.
Попадать в ткани кожи микобактерии могут многими путями, все они делятся на эндогенный и экзогенный способы заражения. Для развития туберкулеза кожи эндогенного характера необходимо наличие инфекционного процесса в других органах – легких, костях, кишечнике. В этом случае возбудитель может гемато- или лимфогенным путем проникать в кожу и вызывать заболевание. При экзогенном способе заражения микобактерии попадают на кожу из внешней среды – такой путь считается намного более редким. В основном, от экзогенного туберкулеза кожи страдают мясники, ветеринары, иногда – врачи-фтизиатры.
Патогенез
После попадания микобактерий в ткани кожи начинается их размножение с развитием характерного гранулематозного воспаления. Глубина расположения очагов, их размер, количество, локализация при туберкулезе кожи очень сильно варьируют при различных формах заболевания. В некоторых случаях основную роль в патогенезе заболевания играет аллергический компонент, в таком случае говорят о наличии гиперергического туберкулеза кожи. Как правило, подобная форма отличается обилием неспецифических проявлений, характерных для аллергических и аутоиммунных васкулитов. Аллергический компонент в большей или меньшей степени выражен почти в трети всех случаев туберкулеза кожи.
Симптомы туберкулеза кожи
Существует множество клинических форм туберкулеза кожи, которые очень сильно различаются между собой. Это дает повод некоторым специалистам утверждать, что микобактерии вызывают не одну патологию разных типов, а несколько различных заболеваний. Такое множество форм дополнительно затрудняет диагностику данного состояния.
Первичный туберкулез кожи (туберкулезный шанкр) – наиболее часто встречается у детей, имеет экзогенную природу заражения. Характеризуется развитием на коже папулы красновато-коричневого цвета примерно через 3-5 недель после попадания возбудителя в ткани. Со временем папула изъязвляется, однако остается такой же безболезненной. После формирования поверхностной язвы возникает регионарный лимфаденит, сохраняющийся примерно на протяжении месяца. Затем наступает этап разрешения и заживления, однако возможны и осложнения в виде диссеминированного туберкулеза кожи или вторичной инфекции.
Острый милиарный туберкулез кожи – такая форма имеет эндогенную природу и возникает преимущественно у больных с тяжелыми формами диссеминированного туберкулеза, при которых возбудитель распространяется по организму гематогенным путем. Симптомы такого поражения – развитие на туловище и конечностях симметричных высыпаний в виде мелких красновато-бурых узелков, везикул, папул.
Туберкулезная волчанка – самая распространенная форма туберкулеза кожи. Этот тип поражения характеризуется развитием нескольких бугорков (люпом) диаметром 2-3 миллиметра, они располагаются в дерме и покрыты (при отсутствии изъязвлений) эпидермисом. Излюбленная локализация образований – лицо, кожа ушных раковин, шеи, но иногда может поражаться и туловище, а также слизистые оболочки рта и носа. Люпомы безболезненны, имеют мягкую консистенцию, при надавливании предметным стеклом приобретают желтую окраску. Со временем они могут разрешаться, оставляя после себя рубцовую ткань или же стать причиной длительно незаживающих язв. Такой тип туберкулеза кожи имеет длительное рецидивирующее течение с обострениями в холодное время года, в некоторых случаях люпомы могут срастаться между собой, формируя плоские поражения.
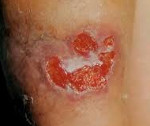
Колликвативный туберкулез кожи (скрофулодерма) – эта форма относится к эндогенным типам заболевания и в основном поражает детей, имеющих туберкулезное поражение лимфатических узлов. Кожа в проекции пораженных узлов (в основном это шея, нижняя челюсть, подмышки) приобретает сначала синюшный оттенок, затем на ее поверхности формируется несколько язв с обилием некротизированной ткани. Как правило, язвы безболезненны, но после своего заживления они оставляют выраженные шрамы.
Бородавчатый туберкулез кожи – является экзогенной формой патологии, в основном им страдают мясники, патологоанатомы, ветеринары и другие лица, которые имеют контакт с зараженным материалом. Практически всегда поражается кожа рук, кистей и пальцев. Начинается заболевание с формирования мелких высыпаний, окруженных воспалительной каймой. Вскоре после этого они начинают разрастаться и сливаться между собой, формируя один крупный очаг поражения. Заболевание может длиться на протяжении многих месяцев, при разрешении очага образуются заметные рубцы и шрамы.
Милиарно-язвенный туберкулез кожи – это довольно редкая форма патологии, которая возникает у сильно ослабленных больных на фоне туберкулезного поражения легких, почек или кишечника. При этом заражение кожи происходит при попадании на нее биологических жидкостей (мочи, слюны, мокроты), содержащих большое количество микобактерий. По этой причине в основном поражаются участки кожных покровов, окружающих рот, анальное отверстие, половые органы. Сначала развиваются мелкие бугорки красного цвета, которые быстро изъязвляются, сливаются между собой и формируя сплошные очаги поражения.
Папулонекротический туберкулез кожи – форма заболевания, характеризующаяся сильно развитым аллергическим компонентом и васкулитом, в основном поражает подростков. Его проявлениями являются развитие эритемы на разгибательных поверхностях кожи конечностей и ягодицах, после чего, в центре покраснения появляется небольшая язвочка. После ее разрешения остается четкий рубец с ровными краями.
Уплотненный туберкулез кожи (эритема Базена) – так же, как и в предыдущем случае, в патогенезе заболевания значительную роль играют аллергические процессы и гиподермальный васкулит. В основном поражает молодых девушек, развивается на коже голеней. Имеет вид нескольких глубоко расположенных узлов плотной консистенции, диаметром 1-5 сантиметров. Иногда они могут изъязвляться, кроме того, нередко узлы становятся причиной регионарного лимфаденита.
Во фтизиатрии существует также еще множество более редких форм туберкулеза кожи – индуративная, лихеноидная и ряд других. Но подавляющее большинство из них является осложнением туберкулезного поражения внутренних органов.
Диагностика
В современной дерматологии диагностика туберкулеза кожи представляет собой значительную проблему по причине большого количества форм заболевания и, как следствие, разнообразия симптомов. Для выявления данной патологии используют дерматологический осмотр, определение антител к туберкулезу в крови и наличия микобактерий в очагах поражения кожи. При осмотре обращают внимание на внешний вид больного, характер высыпаний, длительность их развития и другие факторы. Однако даже присутствие подозрительных образований на кожных покровах не дает полной уверенности в наличии туберкулеза кожи.
Определение титра антител к бактериям туберкулеза является быстрым и эффективным методом диагностики, однако в ряде случаев и он может давать ошибочные результаты. Например, ложноположительные результаты может дать недавняя вакцинация БЦЖ, а ложноотрицательные часто бывают у ослабленных больных или же лиц, которые имеют экзогенные формы туберкулеза кожи. Намного более надежным методом является определение наличия микобактерий в отделяемом язв или пунктате из папул или бугорков. Сегодня для этого используют метод полимеразной цепной реакции (ПЦР), которая позволяет за считанные часы выявить даже мельчайшие количества ДНК возбудителя в исследуемом материале. Также информативны тесты in vitro на туберкулез.
Лечение туберкулеза кожи
Терапия туберкулеза кожи включает в себя все стандартные мероприятия и препараты, которые используются при иных формах туберкулезного поражения. В первую очередь, это противотуберкулезные препараты (изониазид, рифампицин, ПАСК, канамицин), дозировка которых рассчитывается врачом индивидуально. Для уменьшения побочных эффектов от их применения дополнительно назначают препараты кальция, витамины группы В, витамин Е и другие поддерживающие препараты. Учитывая тот факт, что в развитии туберкулеза кожи немаловажную роль играет снижение активности иммунитета, целесообразно назначение иммуностимулирующих средств.
Для лечения туберкулеза кожи используют также физиотерапевтические мероприятия. Особенно полезно применение ультрафиолетового облучения кожи, которое значительно ускоряет выздоровление больного и снижает вероятность осложнений. Среди других методов физиотерапии при туберкулезе кожи часто применяют электрофорез. Важно в целом усиливать сопротивляемость организма инфекции, что достигается правильным ил лечебным питанием, улучшением условий жизни, избавлением от вредных привычек.
Прогноз и профилактика
При наличии туберкулеза кожи экзогенного происхождения прогноз при правильном лечении, как правило, благоприятный. Рецидивы могут наблюдаться только при нарушении плана лечения или же (в редких случаях) заражении лекарственно-устойчивой формой микобактерии. При эндогенных формах заболевания прогноз во многом зависит от характера поражения внутренних органов, состояния иммунитета, возраста и ряда других показателей.
Профилактика туберкулеза кожи среди лиц, имеющих риск контакта с зараженными материалами, сводится к выполнению правил техники безопасности (использование перчаток, очков, масок). Если имеется туберкулезное поражение легких или других внутренних органов, то лучшей профилактикой поражения кожи будет разумная терапия основного заболевания.
Туберкулез
Краткое описание
Туберкулез — системное, инфекционно-гранулематозное заболевание, вызываемое микобактерией туберкулеза и характеризующееся первично-хроническим волнообразным течением, полиорганностью поражения и разнообразием клинических симптомов. Основной путь заражения — аэрогенный. Инфицирование может происходить при прямом контакте с больным, который рассеивает микобактерии при кашле, чихании, с капельками слюны при разговоре. Туберкулез считается профессиональным заболеванием медицинского персонала противотуберкулезных учреждений, где имеется контакт с больными людьми или секционным материалом. Для признания связи заболевания с профессией требуется наличие 3 условий: контакт в процессе работы с больными открытой формой туберкулеза или инфицированным материалом; начало заболевания в период этого контакта или после его окончания; отсутствие бытового контакта с туберкулезными больными.
Этиология
Возбудитель туберкулеза — кислотоустойчивые микобактерии (палочка Коха), представляющие собой тонкие, неподвижные палочки, гомогенные или зернистые, с закругленными концами. Возбудитель весьма устойчив к воздействию факторов внешней среды, может длительное время сохранять жизнеспособность в уличной пыли. При кипячении быстро погибает. Под влиянием антибактериальных средств микобактерии туберкулеза могут приобретать лекарственную устойчивость.
Патогенез
Различают 2 периода туберкулезной инфекции: первичный и вторичный. Первичный период характеризуется туберкулезом, развившимся в интактном организме, никогда не встречавшемся с инфекцией. Локальные изменения в месте внедрения микобактерий обусловлены прежде всего реакцией полинуклеарных клеток, которая сменяется более совершенной формой защитной реакции с участием макрофагов, осуществляющих фагоцитоз и разрушение микроорганизмов. Результат взаимодействия макрофагов и микобактерий определяется состоянием иммунитета, а также рядом других факторов, в том числе обусловливающих переваривающую способность макрофагов. При эффективном фагоцитозе происходит формирование воспалительного очага — туберкулезной гранулемы (первичный аффект). В ответ на образование первичного аффекта развивается специфический процесс в регионарных лимфатических узлах, формируется первичный туберкулезный комплекс. Вторичный период туберкулеза развивается на фоне ранее бывшего инфицирования в более зрелом возрасте в результате реактивации постпервичных остаточных изменений во внутригрудных лимфатических узлах, легких и других органах. Сохранение в остаточных очагах персистирующих микобактерий не только поддерживает приобретенный иммунитет, но и одновременно создает риск эндогенной реактивации туберкулезного процесса. Решающее значение в патогенезе вторичных форм имеют различные расслабляющие факторы (голод, различные заболевания внутренних органов, алкоголизм, стрессы, длительный прием некоторых лекарственных средств и др.). Возможно также развитие вторичного туберкулеза вследствие повторного заражения микобактериями. Но при этом необходимым условием развития патологического процесса является совокупность ряда условий и факторов риска, снижающих иммунитет. Из сформировавшихся зон поражения микобактерии могут распространяться с током лимфы или крови в непораженные участки и различные органы.
Клиника
Существует несколько форм туберкулеза. Они различаются в основном по локализации и клинико-рентгенологическим признакам. Формы могут переходить одна в другую, являясь стадиями одного патологического процесса.
Туберкулезу легких свойственно большое многообразие клинических симптомов, которые варьируют в широких пределах по выраженности и тяжести. Обычно отмечают прямую зависимость между выраженностью клинических симптомов и изменениями в легких, но возможно и их несоответствие: тяжелый туберкулезный процесс и маловыраженная клиническая симптоматика или незначительные изменения и достаточно яркая клиническая картина.
По тяжести локальных изменений можно выделить деструктивные формы туберкулеза легких (казеозная пневмония, кавернозный и фиброзно-кавернозный туберкулез); распространенный туберкулез без распада (милиарный, диссеминированный, инфильтративный туберкулез); малые формы туберкулеза (очаговый туберкулез, ограниченные инфильтраты, небольшие туберкулемы). Наиболее выражена клиническая симптоматика у больных с деструктивными и распространенными формами туберкулеза, при малых формах обычно отмечают малосимптомное течение заболевания.
В клинической картине туберкулеза органов дыхания в основном выделяют синдром воспалительной интоксикации и бронхолегочные симптомы, обусловленные специфическим воспалительным процессом в легких. Синдром воспалительной интоксикации включает в себя такие клинические проявления, как повышение температуры тела, потливость и ночные поты, ознобы, повышенная утомляемость, слабость, снижение или отсутствие аппетита, потеря массы тела, тахикардия.
Бронхолегочные симптомы — кашель, выделение мокроты, боль в грудной клетке, кровохарканье и легочное кровотечение, одышка. Начало заболевания туберкулезом органов дыхания может быть острым и постепенным, а течение — волнообразным, с периодами обострения и затихания процесса.
У большинства больных туберкулез развивается постепенно, с малозаметных симптомов. При объективном исследовании можно определить притупление перкуторного звука в области туберкулезных изменений.
При аускультации выслушиваются бронхиальное или жесткое дыхание, сухие или влажные хрипы. При наличии кашля с выделением мокроты и особенно кровохарканья необходимо в первую очередь исследовать мокроту методом микроскопии на микобактерии туберкулеза.
Результативность возрастает при исследовании мокроты, собранной в течение суток 3 дня подряд. Мазок, приготовленный из мокроты, окрашивают по Цилю—Нельсону и просматривают под микроскопом.
Возможно также люминоскопическое исследование мазка, окрашенного ауромином. Выявление микобактерий туберкулеза в 2 из 3 исследованных мазков подтверждает диагноз туберкулеза легких.
Одновременно с микроскопией обязательно проводят посев мокроты на питательные среды. При наличии роста культуры определяют чувствительность микобактерий к противотуберкулезным препаратам.
Для установления клинической формы туберкулеза делают рентгенограмму грудной клетки в прямой и боковой проекциях.
Профилактика
Необходимо проводить комплекс санитарно-гигиенических и противоэпидемических мероприятий. Они должны включать: диспансеризацию медицинского персонала специализированных лечебных учреждений, поддержание постоянства его состава; соблюдение противоэпидемического режима, правильное размещение больных туберкулезом, достаточную аэрацию и влажную уборку в палатах и подсобных помещениях, текущую дезинфекцию, облучение помещений кварцевыми лампами, обеззараживание мокроты; подбор для работы в противотуберкулезных учреждениях здоровых людей старше 25 лет без клинических проявлений туберкулеза, но положительно реагирующих на туберкулин; контроль за проведением специфической профилактики.
Лечение
Лечение туберкулеза комплексное и длительное. Комплексность заключается в сочетании лечебного режима, диеты и лекарственного лечения. Длительное лечение обусловлено медленным размножением туберкулезных палочек и их способностью длительно находиться в неактивном состоянии.
Основной целью лечебной программы является клиническое излечение больных с обратимыми формами туберкулеза. При отсутствии вероятности достичь этого при далеко зашедших, запущенных процессах происходят стабилизация и прекращение бактериовыделения.
В качестве этиотропной терапии используют противотуберкулезные химиотерапевтические средства (изониазид, рифампицин, пиразинамид, этамбутол и др.).
Их выбор зависит от формы и фазы болезни. Существуют различные режимы лекарственного лечения, все они предусматривают применение не менее 2 препаратов.
Патогенетическая фармакотерапия направлена на нормализацию и мобилизацию защитных механизмов. Большое значение имеет диетотерапия, так как больные туберкулезом страдают нарушениями обмена веществ и витаминного баланса.
Для предупреждения или снятия воспалительных, токсических и аллергических явлений применяют глюкокортикостероиды. По показаниям назначают иммуномодуляторы.
Из физиотерапевтических методов используют ультразвук, электрофорез, УВЧ-терапию, лазерную терапию, массаж и лечебную физкультуру.
Внимание! Описаное лечение не гарантирует положительного результата. Для более надежной информации ОБЯЗАТЕЛЬНО проконсультируйтесь у специалиста.