Что такое болезнь Иценко — Кушинга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ворожцова Е. И., эндокринолога со стажем в 15 лет.

Определение болезни. Причины заболевания
Болезнь Иценко — Кушинга (БИК) — тяжёлое многосистемное заболевание гипоталомо-гипофизарного происхождения, клинические проявления которого обусловлены гиперсекрецией гормонов коры надпочечников. [1] Является АКТГ-зависимой формой гиперкортицизма (заболевания, связанного с избыточным выделением гормонов корой надпочечников).
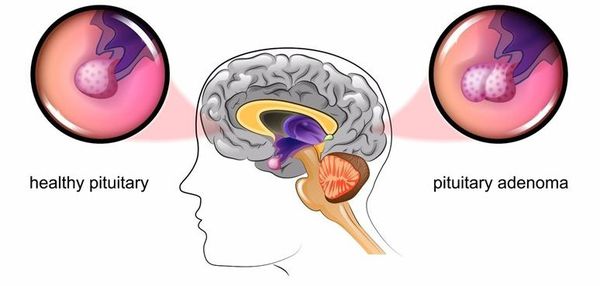
Основная причина заболевания — кортикотрофная микроаденома (доброкачественная опухоль) гипофиза. Возникновение последней может быть связано со множеством факторов. Часто заболевание развивается после травмы головного мозга, беременности, родов, нейроинфекции.
Болезнь Иценко — Кушинга является редким заболеванием, частота встречаемости которого составляет 2-3 новых случая в год на один миллион населения. [2]
Симптомы болезни Иценко — Кушинга
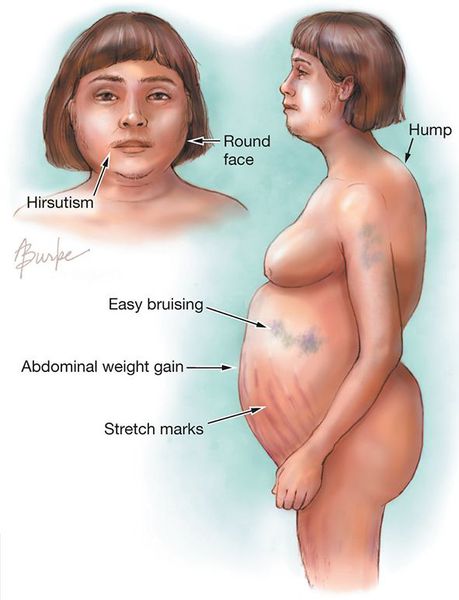
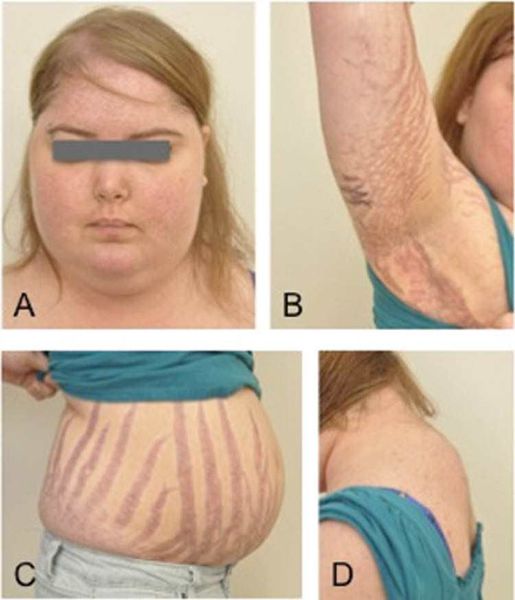
Клинические признаки данной болезни обусловлены гиперсекрецией кортикостероидов. В большинстве случаев первым клиническим признаком является ожирение, которое развивается на лице, шее, туловище и животе, при этом конечности становятся тонкими. Позднее проявляются кожные изменения — истончение кожи, трудно заживающие раны, яркие стрии (растяжки), гиперпигментация кожи, гирсутизм (избыточное появление волос на лице и теле).
Также важным и частым симптомом является мышечная слабость, развитие остеопороза.
Артериальная гипертензия при БИК носит постоянный и умеренный характер, в редких случаях артериальное давление остаётся в норме. Это связано с тем, что глюкокортикоиды (гормоны, вырабатываемые корой надпочечников) повышают сосудистый тонус и чувствительность адренорецепторов к катехоламинам (природным веществам, контролирующим межклеточное взаимодействие в организме).
Более чем у половины больных возникают нарушения психики. Наиболее частые из них: эмоциональная неустойчивость, депрессия, раздражительность, панические атаки, расстройство сна.
Нарушения менструального цикла (редкие, скудные менструации или их отсутствие) встречается у 70-80% пациенток, также довольно часто встречается бесплодие. У мужчин при БИК снижается половое влечение и возникает эректильная дисфункция.
Болезнь Иценко — Кушинга сопровождается иммунодефицитом, который проявляется в виде рецидивирующей инфекции (чаще всего возникает хронический пиелонефрит).
Частота клинических проявлений БИК: [3]
- лунообразное лицо — 90%;
- нарушенная толерантность к глюкозе — 85%;
- абдоминальный тип ожирения и гипертензия — 80%;
- гипогонадизм (недостаток тестостерона) — 75%;
- гирсутизм — 70%;
- остеопороз и мышечная слабость — 65%;
- стрии — 60%;
- отёк суставов, акне и отложение жира в области VII шейного позвонка — 55%;
- боли в спине — 50%;
- нарушения психики — 45%;
- ухудшение заживления ран — 35%;
- полиурия (избыточное мочеобразование), полидипсия (чрезмерная жажда) — 30%;
- кифоз (искривление позвоночника) — 25%;
- мочекаменная болезнь и полицитемия (увеличение концентрации эритроцитов в крови) — 20%.
Патогенез болезни Иценко — Кушинга
Патогенез данного заболевания носит многоступенчатый характер.
В кортикотрофах гипофиза возникают характерные рецепторно-пострецепторные дефекты, в дальнейшем приводящие к трансформации нормальных кортикотрофов в опухолевые с гиперпродукцией адрено-кортикотропного гормона и последующим развитием гиперкортицизма. [4]
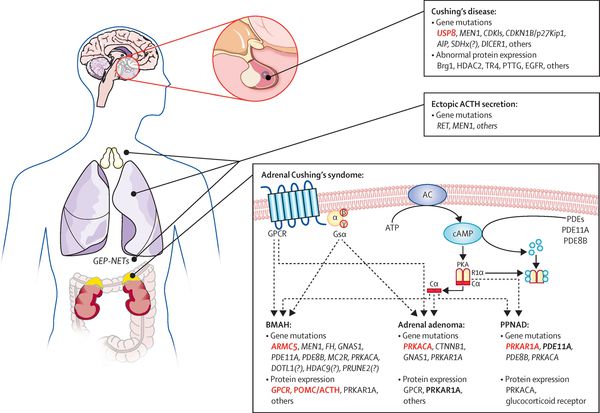
На трансформацию нормальных кортикотрофов в опухолевые влияют гормоны гипоталамуса и местные ростовые факторы:
- эпидермальный фактор роста (стимулирует рост клеток эпителия);
- цитокины (отвечают за межклеточное взаимодействие);
- грелин (нарушает углеводный обмен); [14]
- сосудистый эндотелиальный фактор роста (способствует росту клеток эндотелия).
Хронически повышенная концентрация АКТГ приводит к повышенной секреции кортизола, который и обуславливает характерную клиническую картину БИК.
Классификация и стадии развития болезни Иценко — Кушинга
Классификация БИК по степени тяжести: [5]
- лёгкая форма — симптомы выражены в умеренной степени;
- средняя форма — симптомы явно выражены, осложнения отсутствуют;
- тяжёлая форма — при наличии всех симптомов БИК возникают различные осложнения.
Классификация БИК по течению:
- торпидное (патологические изменения формируются постепенно, на протяжении 3-10 лет);
- прогрессирующее (нарастание симптомов и осложнений заболевания происходит в течение 6-12 месяцев от начала заболевания);
- циклическое (клинические проявления возникают периодически, непостоянно).
Осложнения болезни Иценко — Кушинга
- Сосудистая исердечная недостаточность. Данное осложнение развивается у половины пациентов после 40 лет. Данная патология может привести к смерти. В большинстве случаев это происходит по причине тромбоэмболии лёгочной артерии, острой сердечной недостаточности и отёка легких.
- Патологические остеопоретические переломы. Наиболее часто встречаются переломы позвоночника, рёбер, трубчатых костей.
- Хроническая почечная недостаточность. У 25-30% больных снижается клубочковая фильтрация и канальцевая реабсорбция (обратное поглощение жидкости).
- Стероидный сахарный диабет. Данное осложнение наблюдается у 10-15% пациентов с данным заболеванием.
- Атрофия мыщц, в результате которой появляется выраженная слабость. У больных возникают трудности не только при передвижении, но и в момент вставания.
- Нарушения зрения (катаракта, экзофтальм, нарушение полей зрения).
- Психические расстройства. Наиболее часто встречается бессонница, депрессия, панические атаки, параноидальные состояния, истерия.
Диагностика болезни Иценко — Кушинга
Диагноз «Болезнь Иценко — Кушинга» можно установить на основании характерных жалоб, клинических проявлений, гормонально-биохимических изменений и данных инструментальных исследований.
Исключительно важными гормональными показателями для данной патологии будут АКТГ и кортизол. Уровень АКТГ повышается и колеблется в пределах от 80 до 150 пг/мл. [7] Повышение уровня кортизола в крови не всегда является информативным, так как увеличение данного показателя может быть обусловлено рядом других причин (стрессы, алкоголизм, беременность, эндогенная депрессия, семейная резистентность (споротивляемость) к глюкокортикоидам и т. д.). В связи с этим разработаны методы исследования уровня свободного кортизола в суточной моче или слюне. Наиболее информативным является исследование свободного кортизола в слюне в 23:00. [6]
Для доказательства гиперкортицизма используется малый дексаметазоновый тест. При БИК данная проба будет отрицательной, так как подавление кортизола при приёме 1 мг дексаметазона не происходит. [7]
Биохимический анализ крови способен выявить многочиселнные измения:
- повышение в сыворотке крови уровня холестерина, хлора, натрия и глобулинов;
- снижение в крови концентрации калия, фосфатов и альбуминов;
- снижение активности щелочной фосфатазы.
После подтверждённого гиперкортицизма необходимо проведение инструментальных методов исследования (МРТ гипофиза, КТ надпочечников).
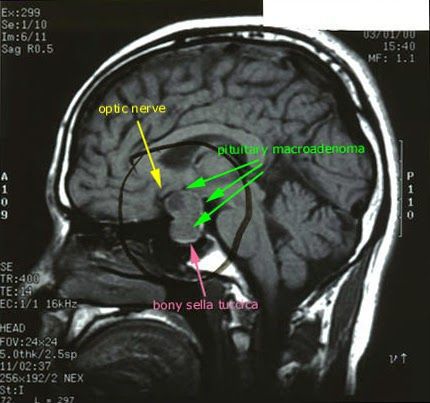
При БИК в 80-85% случаев выявляют микроаденому гипофиза (опухоль до 10 мм), у остальных 15-20% — макроаденому (доброкачественное новообразование от 10 мм). [7]
Лечение болезни Иценко — Кушинга
Медикаментозная терапия
В настоящее время эффективных лекарственных препаратов для лечения данной патологии не существует. В связи этим они используются либо при наличии противопоказаний для оперативного лечения, либо как вспомогательная терапия. Применяются следующие медикаменты:
- нейромодуляторы — блокируют образование АКТГ аденомой гипофиза (каберголин, бромкриптин, соматостатин); [8]
- препараты, блокирующие синтез стероидов в надпочечниках (кетоконазол, аминоглютетимид, митотан, метирапон);
- антагонисты глюкокортикоидов (мифепристон). [9]
Кроме препаратов данных групп пациентам назначается симптоматическая терапия для снижения симптомов гиперкортицизма и улучшения качества жизни пациента:
- гипотензивная терапия (ингибиторы АПФ, антагонисты кальция, диуретики, бета-адреноблокаторы);
- антирезорбтивная терапия при развитии стероидного остеопороза;
- препараты, корректирующие нарушения углеводного обмена (метформин, препараты сульфанилмочевины, инсулин);
- терапия, направленная на коррекцию дислипидемии;
- антиангинальная терапия.
Оперативная терапия
- Транссфеноидальная аденомэктомия в настоящее время считается наиболее эффективным и безопасным способом лечения БИК. [7] Противопоказаниями для данного вида лечения служат супраселлярный рост аденомы с прорастанием в боковые желудочки, тяжёлые сопутствующие заболевания, определяющие общий плохой послеоперационный прогноз. К осложнениям транссфеноидальной аденомэктомии относятся: ликворея (потеря спиномозговой жидкости), пансинусит (воспаление всех пазух носовой полости), несахарный диабет, приходящий гипокортицизм.
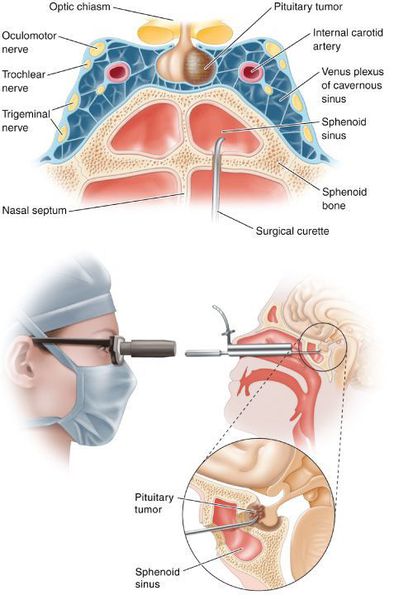
- Двусторонняя адреналэктомия используется при неэффективности аденомэктомии и радиохирургии. [10]
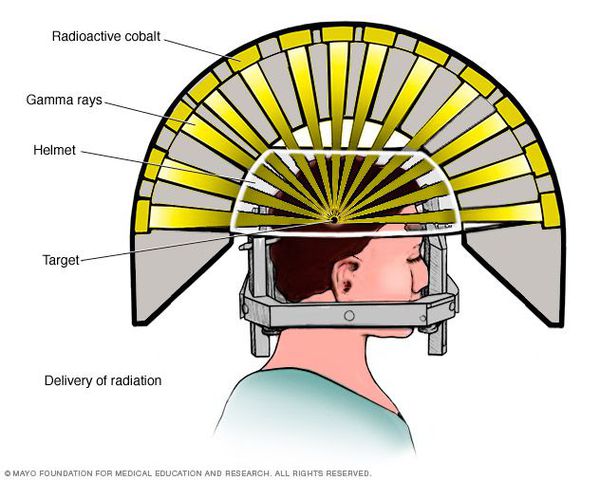
Радиохирургия
- Операция с помощью гамма-ножа. Во время проведения хирургического вмешательства луч радиации, направленный непосредственно в аденому гипофиза, разрушает её клетки. Данный метод лечения предотвращает рост опухоли при помощи однократной дозы радиации. Процедура длится около двух-трёх часов. Она не затрагивает окружающие структуры мозга, производится с точностью до 0,5 мм. Осложнения данной терапии — гиперемия (увеличение притока крови) в зоне облучения, алопеция (выпадение волос).
- Протонотерапия. [11] Данный вид лечения использует протонную энергию, которая генерируется в ядерных ускорителях. Протоны повреждают ДНК клеток, вследствие чего они погибают. Протоновый пучок фокусируют непосредственно на аденому, не повреждая окружающие ткани. Голова пациента фиксируется в специальной маске, которая изготавливается для каждого индивидуально. Во время процедуры облучения врач контролирует состояние больного, а операторы дистанционно наблюдают за пучком. Данный вид лечения обычно хорошо переносится пациентами. Улучшение самочувствия наблюдается уже через 1-1,5 месяца.
- Мегавольтное тормозное излучение медицинских ускорителей позволяет проникать электронам на большие расстояния. Данный вид терапии часто даёт хорошие результаты, но, одновременно с этим, усложняет дозиметрию (расчёты ионизирующих излучений), что может привести к опасным радиационным авариям.
Прогноз. Профилактика
Прогноз БИК зависит от нескольких показателей: формы и длительности заболевания, наличия осложнений, состояния иммунитета и других факторов.
Полное выздоровление и восстановление трудоспособности возможно при лёгкой форме болезни и небольшом стаже заболевания.
При средней и тяжёлой формах БИК трудоспособность крайне снижена или отсутствует. После проведённой двусторонней адреналэктомии развивается хроническая надпочечниковая недостаточность, которая диктует пожизненный приём глюко- и минералкортикоидов.
В целом любое лечение, как правило, приводит к улучшению качества жизни больного, однако она остаётся ниже, чем у лиц без данной патологии.
Болезнь Иценко — Кушинга — тяжёлое хроническое заболевание, которое при отсутствии своевременного лечения может стать причиной летального исхода. Смертность при данной патологии составляет 0,7%.
Пятилетняя выживаемость при БИК без проведения лечения составляет 50%, но заметно улучшается даже если проводить только паллиативное лечение (при двухсторонней адреналэктомии выживаемость увеличивается до 86%). [13]
Первичной профилактики БИК не существует. Вторичная профилактика заболевания направлена на предотвращение рецидива болезни.
Болезнь Иценко-Кушинга: причины возникновения, клиническая картина, диагностика и принципы лечения
Болезнь Иценко-Кушинга – гипоталамо-гипофизарное заболевание, характеризующееся избыточной секрецией кортикотропина с последующей двусторонней гиперплазией надпочечников и их гиперфункцией (гиперкортицизмом).
Синдром Иценко-Кушинга – ряд заболеваний коры надпочечников, сопровождающихся их гиперфункцией.
Этиология болезни Иценко-Кушинга окончательно не установлена, в большинстве случаев выявляется базофильная аденома гипофиза (в 90% — микроаденома, в 10% — макроаденома) или гиперплазия базофильных клеток гипофиза, продуцирующих кортикотропин, возникающие на фоне действия предрасполагающих факторов: ЧМТ, энцефалитов, арахноидитов, родов и беременности. В основе синдрома Иценко-Кушинга – опухоль коры надпочечников (кортикостерома, кортикобластома, юношеская дисплазия коры надпочечников).
Патогенез болезни Иценко-Кушинга:
Ослабление нейромедиаторного гипоталамического контроля за секрецией кортиколиберина ® нарушение суточного ритма секреции кортиколиберина и механизма обратной регуляции его продукции ® постоянно повышенная секреция кортиколиберина ® аденома или гиперплазия гипофиза ® гиперсекреция кортикотропина ® двусторонняя гиперплазия коры надпочечников ® повышение секреции кортикостероидных гормонов ® гиперкортицизм, сопровождающийся развитием следующих синдромов: а) диспластическое ожирение б) энцефалопатия в) вторичный иммунодефицит г) трофические нарушения кожи д) симптоматический сахарный диабет е) системный остеопороз ж) нарушения половой функции з) миопатия и) артериальная гипертензия
Клиническая картина болезни (синдрома) Иценко-Кушинга:
1. Субъективно жалобы на:
— нарушение сна, головные боли, выраженную общую слабость, слабость мышц
— появление красных полос растяжения на коже живота, груди, бедер
— сухость кожи, выпадение волос на голове, избыточное оволосение на лице и теле
— снижение либидо и потенции у мужчин, нарушение менструального цикла у женщин
— боли в костях позвоночника
— жажду (при развитии сахарного диабета)
2. Объективно при осмотре:
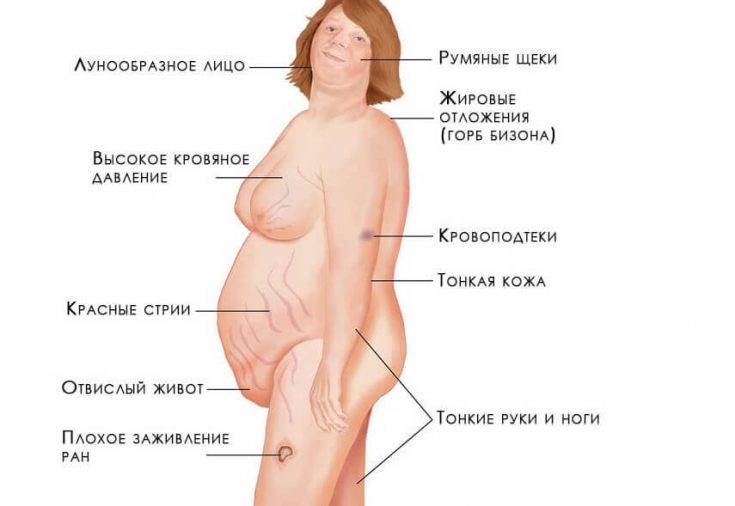
— диспластическое перераспределение подкожной жировой клетчатки с избыточным отложением в области плечевого пояса, груди, живота, шейного отдела позвоночника («климактерический горбик»), лица («лунообразное» круглое лицо), при этом руки и ноги остаются относительно тонкими, ягодицы уплощенными
— сухость, истонченность, «мраморность» кожи, гнойничковые высыпания различной локализации
— лицо багрово-красное, у женщин избыточный рост волос на лице («усы», «борода», «бакенбарды»), угревая и гнойничковая сыпь
— стрии (широкие полосы растяжения красновато-фиолетового, багрового цвета) в подмышечных впадинах, в области грудных желез, бедер, нижних и боковых отделов живота
— петехии и кровоподтеки на коже плеч, предплечий, на передней поверхности голеней
— выпадение волос на голове у женщин и мужчин; избыточный рост волос у женщин в области бедер, голеней
— уменьшение выраженности вторичных половых признаков у мужчин, гинекомастия
— снижение тонуса и силы мышц, их атрофия
Сердечно-сосудистая система: артериальная гипертензия (из-за избытка ГКС + гипернатриемии из-за гиперальдостеронизма) с головными болями, головокружениями, зрительными нарушениями; признаки стероидной кардиопатии (ослабление I тона на верхушке, негромкий систолический шум над всеми точками аускультации)
Дыхательная система: предрасположенность к бронхитам, пневмониям (из-за вторичного иммунодефицита)
Пищеварительная система: частые гингивиты, кариес, хронический гастрит с повышением секреторной функции, иногда – «стероидные» язвы желудка и ДПК
Мочевыделительная система: возможно развитие мочекаменной болезни (из-за гиперкальциемии и гиперкальциурии), хронического пиелонефрита.
Половая система: у женщин – частые кольпиты, гипоплазия матки, аменорея; у мужчин – гинекомастия, изменение консистенции и уменьшение размеров яичек, предстательной железы, импотенция.
Костно-суставная система: стероидный остеопороз с поражением в первую очередь позвоночника (боли, патологические переломы, снижение роста).
Выделяют быстро прогрессирующее течение заболевания (стремительное нарастание синдромов гиперкортицизма от 3 до 6 мес) и торпидное течение (сравнительно медленное развитие гиперфункции коры надпочечников).
Осложнения болезни (синдрома) Иценко-Кушинга: декомпенсация сердечной деятельности, остеопороз с множественными компрессионными переломами тел позвонков и переломами ребер, нагноительные процессы с возможным развитием септикопиемии, тяжелые пиелонефрит с развитием ХПН, стероидный психоз и др.
Диагностика болезни (синдрома) Иценко-Кушинга:
1. Лабораторные данные:
а) OAK: повышение уровня гемоглобина, эритроцитоз, лейкоцитоз со сдвигом влево, нейтрофиллез, лимфопения, эозинопения, увеличение СОЭ.
б) ОАМ: глюкозурия, протеинурия, лейкоцитурия
в) БАК: гипокалиемия, гипернатриемия, гиперфосфатемия, повышение уровня общего и ионизированного кальция, активности щелочной фосфатазы, умеренная гиперхолестеринемия, повышение содержания β-липопротеинов, триглицеридов, снижение общего количества белка, высокий протромбиновый индекс
г) иммунограмма крови: уменьшение концентрации IgM и IgG, снижение фагоцитарной активности нейтрофилов, абсолютного числа Т-лимфоцитов, содержания сывороточного и лейкоцитарного интерферона
д) исследование уровня гормонов в крови: гипоталамо-гипофизарная система — повышение секреции кортиколиберина, кортикотропина; гипофизарно-надпочечниковая система – повышение в крови кортизола, кортикостерона утром (в 7-9 ч) и вечером (в 22-24 ч), т.е. извращение суточного ритма секреции ГКС, повышение суточной экскреции с мочой 17-ОКС, 17-КС, дегидроэпиандростерона; гипофизарно-гонадная система: снижение содержания в крови гонадотропинов, тестостерона у мужчин, снижение эстрадиола, повышение тестостерона — у женщин; кальцийрегулирующие гормоны — повышение содержания в крови паратгормона, снижение кальцитонина
е) функциональные тесты:
1) большая проба с дексаметазоном: препарат принимают по 2 мг через 6 часов двое суток, затем определяют суточную экскрецию с мочой свободного кортизола и 17-ОКС и сравнивают результаты с величинами до пробы; при болезни Иценко-Кушинга экскреция свободного кортизола и 17-ОКС с мочой
снижается по сравнению с исходной на 50% и более (по принципу обратной связи); при синдроме Иценко-Кушинга экскреция свободного кортизола и 17-ОКС не снижается (т.к. кортикостерома способна автономно секретировать кортизол)
2) проба со стимуляцией коры надпочечников синактеном-депо (АКТГ):
— малый тест: в 8 ч утра вводят 250 мкг синактена в/м и через 30 и 60 мин определяют содержание кортизола и 17-ОКС в крови; в норме и при болезни Иценко-Кушинга содержание в крови кортизола и 17-ОКС возрастает в 2 и более раз, при синдроме – нет
— большой тест – проводится при отсутствии ответа на малый тест: в 8 ч утра вводят 1 мг синактена в/м внутримышечно и определяют содержание в крови кортизола и 17-ОКС через 1, 4, 6, 8, 24 ч; при болезни Иценко-Кушинга величины этих показателей увеличиваются, при синдроме — нет.
2. Инструментальные исследования:
а) ЭКГ: признаки гипокалиемии, гипертрофии миокарда левого желудочка
б) УЗИ, КТ или МРТ надпочечников: диффузное или диффузно-узелковое увеличение надпочечников (более 3 см по высоте).
в) УЗИ почек и органов брюшной полости: признаки хронического пиелонефрита, жирового гепатоза, липоматоза поджелудочной железы, конкременты в почках.
г) визуализация гипофиза с помощью краниографии (остеопороз костей черепа и спинки турецкого седла, признаки внутричерепной гипертензии, увеличение размеров турецкого седла), КТ / МРТ (аденома гипофиза)
д) нейрофтальмологическое исследование: сужение полей зрения (при наличии аденомы гипофиза), явления застоя на глазном дне, гипертоническая ангиопатия
е) рентгенологическое исследование костей: остеопороз костей аксиального скелета, периферических отделов, асептический некроз головок бедренных костей у отдельных больных; при тяжелой форме болезни — компрессионные переломы тел позвонков грудного и поясничного отделов позвоночника
Лечение болезни Иценко-Кушинга:
1. Патогенетическая терапия с целью нормализации нарушенных гипофизарно-надпочечниковых взаимоотношений:
а) лучевая терапия: гамма-терапия (фракционная методика облучения в дозе 1,5-1,8 Гр 5-6 раз в неделю до суммарной дозы 40-50 Гр) и протонное облучение гипофиза (суммарная доза 80-100 Гр)
б) хирургическое лечение: трансфеноидальная (при наличии микроаденомы гипофиза) или трансфронтальная (при наличии макроаденомы гипофиза) аденомэктомия; двусторонняя адреналэктомия (показана при тяжелой форме болезни и прогрессировании осложнений гиперкортицизма); деструкция надпочечников путем введения в них контрастного вещества или этанола + последующая пожизненная заместительная терапия кортикостероидами
в) медикаментозная терапия:
1. препараты, подавляющие секрецию кортикотропина: парлодел (бромэргокриптин) — начальная доза 0,5-1,0 мг/сут, постепенно ее повышают до 5,0-7,5 мг/сут в течение 10-15 дней, затем поддерживающая доза 2,5-5,0 мг 6-24 мес; перитол (ципрогептадин) 8-24 мг/сут; ГАМК; аминалон (гамма-аминомасляная кислота)
2. блокаторы стероидогенеза в надпочечниках: хлодитан 2-4 г/сут до нормализации функции надпочечников, затем поддерживающая доза 1-2 г/сут в течение 6-12 мес (блокирует биосинтез кортикостероидов и вызывает деструкцию коры надпочечников); аминоглютетимид 0,75-1,5 г/сут (блокирует биосинтез кортикостероидов)
2. Симптоматическая терапия: гипотензивные препараты (оптимально адельфан – резерпин + апрессин; адельфан-эзидрекс – адельфан + гипотиазид, трирезид К – резерпин + апрессин + гипотиазид + калия хлорид); лечение стероидной кардиопатии и гипокалиемии (препараты калия, калиевая диета, анаболические стероидные средства); лечение стероидного сахарного диабета (диета № 9, пероральные гипогликемизирующие средства); лечение остеопороза (препараты кальция с кальцитонином, препараты витамина D)
При синдроме Иценко-Кушинга показано оперативное удаление пораженного надпочечника с последующей временной заместительной терапией до восстановления функции другого надпочечника.
Болезнь Иценко—Кушинга. Клиническая картина
У больных кожа тонкая, сухая, на лице, в области груди и спины багрово-цианотичной окраски. Отчетливо вырисовывается венозный рисунок на груди и конечностях. Наблюдается акроцианоз. На коже живота, внутренних поверхностях плеч, бедер, в области грудных желез появляются широкие стрии красно-фиолетового цвета. Нередко отмечается гиперпигментация кожи, чаще в местах трения. На спине, груди и лице появляются гнойничковые высыпания, гипертрихоз. Волосы на голове часто выпадают, причем облысение у женщин отмечается по мужскому типу. Имеется повышенная наклонность к фурункулезу и развитию рожистого воспаления.
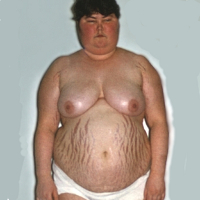
Отмечается избыточное отложение жира в области шеи, туловища, живота и лица, которое приобретает вид «полнолуния». В области верхних грудных позвонков имеются жировые отложения в виде горбика. Конечности тонкие, теряют свою нормальную форму.
Ожирение различной степени при болезни Иценко—Кушинга наблюдается более чем в 92 % случаев. У больных с отсутствием ожирения выражено перераспределение подкожно-жировой клетчатки с преимущественным расположением в области груди и живота.
Артериальная гипертензия является одним из ранних и постоянных симптомов при болезни Иценко—Кушинга. Повышается как систолическое, так и диастолическое давление. Часто повышение артериального давления в течение длительного времени является единственным симптомом заболевания. Изменения сердечно-сосудистой системы нередко являются ведущими в клинике основного заболевания и являются причиной инвалидности и большинства летальных исходов.
Нередко синдром артериальной гипертензии осложняется поражением сосудов сетчатки глаз, сердца, почек, как при гипертонической болезни. У больных с БИК, как правило, наблюдаются явления сердечно-сосудистой недостаточности с тахикардией, аритмией, одышкой, отеками, увеличением печени. Метаболические и электролитные сдвиги, преобладание в сердечной мышце процессов распада белка и гипокалиемия способствуют у больных с гипертензией быстрому развитию недостаточности кровообращения.
У большинства больных обнаруживаются различные ЭКГ-признаки метаболических нарушений в сердечной мышце, отмечается электролитно-стероидная кардиопатия.
Остеопоротическое поражение скелета встречается более чем у 80 % больных БИК и является одним из более поздних и тяжелых проявлений заболевания. Если болезнь начинается в детском возрасте, то отмечается отставание в росте, так как кортизол тормозит развитие эпифизарных хрящей. Степень развития остеопороза в ряде случаев определяет тяжесть состояния больных, а переломы костей и выраженный болевой синдром нередко являются причиной мучительных страданий. Аналогичные изменения костной системы в ряде случаев возникают и как осложнение терапии глюкокортикоидами неэндокринных заболеваний. Чаще всего поражаются грудной и поясничный отделы позвоночника, ребра, грудина, кости черепа. В более тяжелых случаях остеопороз развивается в плоских и трубчатых костях. Выраженные остеопоротические изменения в позвоночнике сопровождаются снижением высоты позвонков и их компрессионными переломами (рис. 19), которые могут возникать даже при незначительной физической нагрузке или травме и нередко без видимых причин.
Образование трофических язв, гнойничковых поражений кожи, развитие хронического пиелонефрита, сепсиса происходит потому, что кортикостероиды подавляют специфический иммунитет. Это приводит к развитию вторичного иммунодефицита. При заболевании уменьшается общее количество лимфоцитов, снижается их интерфероновая активность, сокращается число Т- и В-клеток в крови и селезенке, наблюдается инволюция лимфоидной ткани.
У больных нарушается углеводный обмен, часто проявляющийся понижением толерантности к глюкозе; отмечаются глюкозурия, гипергликемия и сахарный диабет. Диабетический тип кривой при пробе на толерантность к глюкозе выявляется у половины больных, а явный сахарный диабет — в 10-20 % от общего числа больных. Гипергликемия при болезни Иценко—Кушинга развивается на фоне повышенного уровня кортизола, глюкагона, соматостатина и относительной недостаточности инсулина. Гликозилированный гемоглобин А как показатель нарушения углеводного обмена повышен у большинства больных с болезнью Иценко—Кушинга и является одним из самых ранних тестов в диагностике диабета. Стероидный диабет, вызванный избытком глюкокортикоидов, отличается от сахарного диабета резистентностью к инсулину, очень редким проявлением кетоацидоза и сравнительно легко регулируется диетой и назначением бигуанидов.
Половые расстройства — один из ранних и постоянных симптомов БИК. Они связаны со снижением гонадотропной функции гипофиза и повышением секреции тестостерона надпочечниками. У женщин наблюдаются нарушения менструального цикла в виде опсоменореи и аменореи.
Если начало заболевания относится к периоду полового созревания, то менструация либо не наступает, либо наступает позднее. Нередко возникает вторичное бесплодие. В то же время некоторые больные имеют овуляторный менструальный цикл, может возникать беременность. К нарушениям половой функции часто присоединяются угревая сыпь, гирсутизм, выражающийся в росте волос на верхней губе, подбородке, груди, спине, конечностях, по белой линии живота, иногда развивается вирильный тип телосложения. Сочетание беременности и БИК является нежелательным как для здоровья матери, так и для плода. Часто возникают спонтанные прерывания беременности в ранние сроки и преждевременные роды. После исчезновения признаков гиперкортицизма беременность и роды протекают более благополучно.
У больных с болезнью Иценко—Кушинга, которым удалены надпочечники, при адекватной заместительной терапии беременность и роды не вызывают больших осложнений. Дети, наблюдаемые в течение двух десятилетий, не имеют каких-либо отклонений. Беременность у больных, перенесших облучение гипофиза, рекомендуется не ранее чем спустя 2 года. Довольно часто после беременности, абортов и родов возникают рецидивы болезни. У мужчин нередко отмечаются импотенция и снижение полового влечения. Гиперпигментация кожных покровов на шее, локтях, животе встречается при БИК в 10 % случаев. Избыточное отложение меланина в коже является клиническим показателем повышения секреции адренокортикотропного и меланотропного гормона.
Это заболевание часто сопровождается эмоциональными сдвигами и нарушениями психики. Они отличаются большим разнообразием — от нарушения настроения до выраженных психозов. Иногда острый психоз требует специального лечения в условиях психосоматических стационаров. Лечение основного заболевания обычно приводит к нормализации психической деятельности.
Повышение секреции АКТГ и его фрагментов, уровня серотонина влияют на процесс запоминания, участвуют в патогенезе некоторых нарушений поведения, снижения познавательной функции. Были найдены корреляции между степенью выраженности психических расстройств и содержанием в крови АКТГ и кортизола.
Болезнь Иценко—Кушинга может быть легкой, средней тяжести и тяжелой. Легкая форма характеризуется умеренной выраженностью симптомов заболевания. Некоторые симптомы (остеопороз, нарушение менструальной функции) могут отсутствовать. Для заболевания средней тяжести характерна выраженность всех симптомов, но отсутствие осложнений. При тяжелой форме наряду с развитием всех симптомов заболевания наблюдаются различные осложнения: сердечно-легочная недостаточность, гипертоническая почка, патологические переломы костей, переход стероидного диабета в истинный, прогрессирующая мышечная слабость, связанная с атрофией мышц и гипокалиемией, тяжелые психические расстройства.
Течение болезни Иценко—Кушинга может быть прогрессирующим и торпидным. Прогрессирующее течение характеризуется быстрым (в течение нескольких месяцев) развитием и дальнейшим нарастанием всех симптомов и их осложнений. Больные быстро теряют трудоспособность. При торпидном течении происходит постепенное развитие заболевания.
Болезнь и синдром Иценко-Кушинга

Общие сведения
Болезнь и синдром Иценко-Кушинга (кушингоид, гиперкортицизм) – это тяжелое состояние, для которого характерно нарушение регуляторных механизмов, контролирующих гипоталамо-гипофизарно-надпочечниковую систему. Впервые признаки этого заболевания описал в 1924 году невропатолог из СССР Николай Иценко. Он высказал предположение, что причиной болезни являются изменения гипоталамуса. Именно гипоталамус определяет взаимодействие нервной и эндокринной систем.
Американский нейрохирург Харвей Кушинг определил наличие связи этого заболевания с опухолью гипофиза. В настоящее время ученые доказали правоту обоих медиков. Они подтвердили, что болезнь Кушинга является следствием сбоев в функционировании гипоталамо-гипофизарной системы. Это заболевание является достаточно редким и чаще всего диагностируется у женщин в возрасте 25-40 лет. Представительниц прекрасного пола болеют этим недугом в пять раз чаще, чем мужчины.
Болезнь и синдром Кушинга не отличаются по своим клиническим проявлениям. Синдром Кушинга (или синдром гиперкортицизма) диагностируется при опухоли надпочечника либо эктопированной опухоли ряда органов, продуцирующих глюкокортикоиды. При этом синдроме на организм длительное время влияет чрезмерное количество гормонов коры надпочечников.
Патогенез
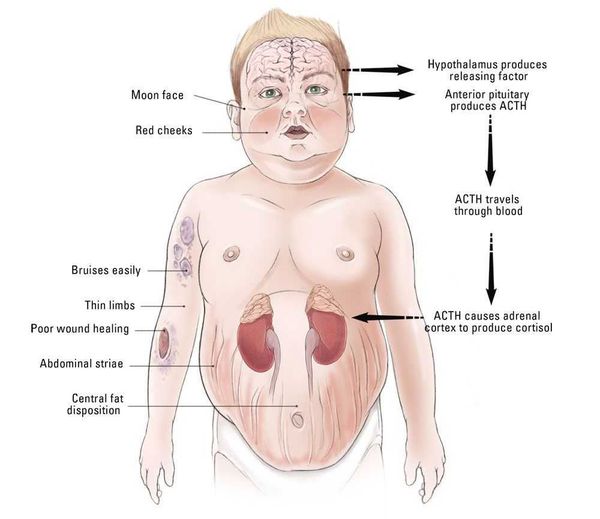
Развитие болезни связано с нарушением гипоталамо-гипофизарно-надпочечниковых связей — в процессе ее прогрессирования нарушается обратная связь между этими органами. Нервные импульсы поступают в гипоталамус и провоцируют его клетки вырабатывать чрезмерное количество тех веществ, которые активизируют высвобождение адренокортикотропного гормона (АКТГ) в гипофизе. Вследствие такой стимуляции гипофизом выбрасывается в кровь большое количество адренокортикотропного гормона. Далее этот гормон воздействует на надпочечники, провоцируя их вырабатывать гормоны — кортикостероиды. Слишком большое количество кортикостероидов приводит к нарушению обменных процессов. Это явление называется «гиперкортицизм».
У людей с болезнью Иценко-Кушинга размеры гипофиза увеличены – развивается аденома или опухоль. Если болезнь развивается, со временем надпочечники также увеличиваются.
Чрезмерная выработка кортизола приводит к тем патологическим изменениям, которые характерны для этого заболевания. Если кортизола в организме продуцируется слишком много, это приводит к катаболическому влиянию на белковые структуры и матрицы тканей и структур. Речь идет о костной и мышечной ткани (оказывается влияние на миокард, а также гладкие мышцы), внутренние органы. Постепенно появляются выраженные атрофические и дистрофические изменения.
В таком состоянии в организме нарушен и углеводный обмен. Так как происходит стойкая стимуляция глюконеогенеза и гликогенолиза в печени и мышцах, развивается гипергликемия (стероидный диабет).
Гиперкортицизм приводит к изменениям жирового обмена. В одних местах тела происходит чрезмерное накопление жировых отложений, а в других – жировая клетчатка атрофируется. Объясняется этот тем, что разные жировые участки имеют разную чувствительность к глюкокортикоидам.
Еще одна важная составляющая патогенеза синдрома Кушинга – это электролитные расстройства (гипернатриемия, гипокалиемия). Их развитие связано с воздействием чрезмерного количества альдостерона на почки. Такие электролитные нарушения приводят к развитию артериальной гипертензии и кардиомиопатии, что, в свою очередь, ведет к сердечной недостаточности и аритмии.
Глюкокортикоиды негативно воздействуют на иммунный статус, что приводит к склонности к инфекциям.
Гиперкортицизм может развиваться и в процессе лечения разных заболеваний, когда человек принимает глюкокортикоиды – гормоны коры надпочечников — при условии передозировки.
Нередко чрезмерная продукция кортизола отмечается в случае ожирения, алкогольной интоксикации хронического типа, беременности и ряде психических и неврологических заболеваний. В таком случае диагностируется «функциональный гиперкортицизм» или «Псевдо-Кушинга синдром». В таком случае опухоли отсутствуют, но симптоматика такая же, как и при истинном заболевании.
Классификация
В процессе диагностики определяется эндогенный и экзогенный гиперкортицизм.
- Эндогенный синдром Кушинга– следствие слишком активной выработки надпочечниками глюкокортикоидов.
- Экзогенный синдром Кушинга – следствие приема глюкокортикостероидных лекарств в слишком больших дозах с целью заместительной терапии. Эта форма болезни может развиваться вне зависимости от формы лекарств: это могут быть как таблетки или растворы для инъекций, так и местные средства.
В свою очередь выделяются следующие формы эндогенного гиперкортицизма:
- АКТГ-независимый, то есть первичный. Его также подразделяют на несколько разных типов.
- АКТГ-зависимый, то есть вторичный. В таком случае чрезмерное количество АКТГ синтезирует гипофиз либо, в более редких случаях, опухоль, которая располагается вне гипофиза. Реже всего речь идет об эктопической секреции КРГ.
АКТГ-независимый гиперкортицизм связан с такими явлениями:
- Автономные опухоли надпочечников— это аденомы, как правило, одиночные, реже – множественные. Те опухоли, которые происходят из пучковой зоны, продуцируют только гормон кортизол. Другие типы опухолей – смешанные или опухоли из сетчатой зоны – кроме кортизола, синтезируют и андрогены. При избытке в организме кортизола вследствие ингибирования секреции КРГ и АКТГ атрофируются ткани коры надпочечников – как пораженной, так и здоровой железы . Иногда также появляются множественные узлы коры надпочечника.
- Макронодулярная гиперплазия надпочечников – эта форма связана с эктопическими рецепторами в коре надпочечников, которые реагируют на стимуляцию нетипичными раздражителями. Чаще всего это желудочный ингибиторный пептид, который выделяется после приема пищи в пищеварительном тракте. Но стимулирующие факторы могут быть и другими — вазопрессин, катехоламины, ТТГ, ЛГ, ХГЧ, ФСГ, большие концентрации эстрогенов, пролактина.
- Микронодулярная гиперплазия надпочечников – семейная форма и спорадическая форма, когда гиперплазию коры надпочечников провоцируют иммуноглобулины. Как и при других формах независимого гиперкортицизма может происходить атрофия ткани надпочечника между узелками.
Причины
Чаще всего кушингоидный синдром развивается при наличии базофильной или хромофобной аденомы гипофиза, которая выделяет адренокортикотропный гормон. Если развивается опухоль гипофиза, у больного появляется аденокарцинома или микроаденома.
В некоторых случаях развитие болезни Иценко-Кушинга связано с недавним инфекционным поражением ЦНС вследствие перенесенного энцефалита, арахноидита, ЧМТ, менингита, интоксикации.
Синдром Кушинга у женщин может быть связан с резкими гормональными скачками и перестройками. Иногда у женщин симптомы заболевания проявляются после беременности, родов, в период менструальной паузы.
Но в целом эксперты до сих пор ведут работу над тем, чтобы четко определить причины, вызывающие кушингоидный синдром.
Симптомы Иценко-Кушинга
И кортизол, и другие глюкокортикоиды являются в организме физиологическими регуляторами. Они снижают синтез белков и способствуют их распаду, увеличивают выработку глюкозы и стимулируют липолиз, оказывают влияние на иммунную систему.
Поэтому симптомы болезни Иценко-Кушинга связаны с чрезмерной продукций кортикостероидов, в частности ГКС. Происходит поражение большинства систем и органов, и при этом развивается характерный для болезни Иценко-Кушинга комплекс симптомов.
Определяются следующие характерные симптомы болезни Кушинга у человека:
- Диспластическое ожирение – этот признак появляется раньше всего и встречается наиболее часто. Жировые отложения под кожей перераспределяются так, что жир откладывается в плечах, над шейными позвонками, над ключицами, на животе. При этом конечности остаются сравнительно тонкими. Кушингоидное лицо округляется и приобретает багровый цвет (матронизм). Это – так называемый кушингоидный тип ожирения.
- Трофические изменения кожных покровов– кожа становится тонкой, очень сухой, имеет багрово-цианотичный оттенок. В тех местах, где откладывается чрезмерное количество жира, появляются растяжки фиолетового цвета. Появление стрий связано с тем, что кожа истончается и при этом активизируется катаболизм белков. Если человек получает незначительную травму, у него сразу появляются гематомы ввиду усиленной ломкости капилляров. В местах, где возникает сильное трение – на шее, локтях, подмышками – появляется гиперпигментация. У женщин часто появляются признаки гирсутизма – рост волос по мужскому признаку, а также гипертрихоз груди.
- Вторичный гипогонадизм – это ранний признак болезни. Симптомы синдрома Иценко-Кушинга проявляются нарушениями месячного цикла (развивается аменорея и опсоменорея). Эти симптомы у женщин могут в итоге привести к бесплодию. У мужчин ухудшается потенция, развивается гинекомастия. Если заболевание развивается в детстве, то у мальчиков в подростковом возрасте половой член и яички остаются недоразвитыми. У девочек же проявляется первичная аменорея и нормально не развиваются молочные железы. При этом в плазме крови больного понижается уровень гонадотропинов, эстрогенов, тестостерона.
- Миопатия– мышцы гипотрофируются, этот процесс затрагивает верхние и нижние конечности, переднюю брюшную стенку. Соответственно, ноги и руки становятся тонкими, а живот – увеличивается за счет отвисания и жировых отложений.
- Артериальная гипертензия– это проявление характерно для большинства таких больных. Вследствие регулярных проблем с артериальным давлением нарушается метаболизм миокарда, развивается сердечная недостаточность. В ходе электрокардиографии могут определяться признаки гипертрофии левого желудочка.
- Вторичный иммунодефицит – выражается в появлении акне и грибковых поражений на коже, а также поражений ногтей. У таких больных долго заживают раны, появляются трофические язвына голенях, развивается хронический пиелонефрит. Проявляются и многочисленные изменения вегетативной нервной системы, что приводит к развитию синдрома вегетативной дистонии с многочисленными и разнообразными проявлениями, в том числе и выраженными психозами.
- Нарушение обмена углеводов – нарушается толерантность к глюкозе, проявляется диабет второго типа с гиперинсулинемией, инсулинорезистентностью, отсутствием склонности к кетоацидозу и благоприятным течением.
- Изменения костей – если болезнь проявляется в детском возрасте, темпы роста малыша замедляются, либо он останавливается полностью. Задерживается и развитие скелета. Между реальным возрастом ребенка и возрастом его костей может отмечаться разница до 5 лет. Одним из самых тяжелых проявлений гиперкортицизма считается стероидный остеопороз, при котором происходит деминерализация костей и подавляется синтез белкового матрикса. В таком случае часто проявляются боли в позвоночнике, происходят переломы позвонков и ребер.
Симптомы синдрома Иценко-Кушинга
Итак, основные симптомы этого заболевания являются следующими:
- ожирение особого типа;
- истончение кожных покровов;
- слабость и атрофия мышц;
- гипертензия, проблемы с сердцем, отеки;
- нарушение месячного цикла, дисфункция половых желез;
- нервные расстройства;
- высокая частота инфекционных болезней;
- плохо заживающие раны;
- остеопороз, переломы.
Анализы и диагностика
Если человек отмечает у себя проявления части из описанных выше признаков, ему необходимо незамедлительно обращаться к эндокринологу.
Чтобы установить диагноз, врач изначально проводит осмотр, после чего назначает пациенту проведение необходимого комплекса исследований:
- Лабораторное исследование крови и мочи на содержание гормонов. Обязательно необходимо определить уровень кортикостероидов и АКТГ.
- Проводятся также гормональные пробы. Для этого изначально пациент сдает кровь для определения уровня гормонов, после чего принимает препарат (Синактен, Дексаметазони др.) и спустя определенное время снова сдает кровь.
- Биохимический анализ крови – позволяет определить наличие нарушений в организме, а также выявить сахарный диабет.
- Проводится рентген черепа и области турецкого седла, чтобы определить размеры гипофиза пациента.
- Компьютерная и магнитно-резонансная томография – проводят с целью подробного изучения особенностей гипофиза и структур мозга.
- Рентген костей скелета – проводят, чтобы определить наличие остеопороза и патологических переломов.
Лечение синдрома Иценко-Кушинга
 После установления диагноза врач назначает комплексное лечение синдрома Кушинга. Лечение, в зависимости от индивидуальных особенностей течения заболевания, может быть следующим:
После установления диагноза врач назначает комплексное лечение синдрома Кушинга. Лечение, в зависимости от индивидуальных особенностей течения заболевания, может быть следующим:
- Медикаментозное– назначают препараты, которые блокируют чрезмерную продукцию АКТГ или кортикостероидов.
- Лучевая терапия– ее проведение дает возможность снизить активность гипофиза.
- Хирургическое – врач принимает решение об удалении опухоли гипофиза. Проводят традиционную операцию либо используют криохирургию – разрушение опухоли влиянием низких температур (используют жидкий азот). Если болезнь развивается очень активно, проводят удаление одного или обоих надпочечников.
Как правило, в процессе терапии заболевания сочетается несколько разных методов.
Болезнь Иценко — Кушинга
Болезнь Иценко-Кушинга – нейроэндокринное расстройство, развивающееся вследствие поражения гипоталамо-гипофизарной системы, гиперсекреции АКТГ и вторичной гиперфункции коры надпочечников. Симптомокомплекс, характеризующий болезнь Иценко-Кушинга, включает ожирение, гипертонию, сахарный диабет, остеопороз, снижение функции половых желез, сухость кожных покровов, стрии на теле, гирсутизм и др. С диагностической целью проводится определение ряда биохимических показателей крови, гормонов (АКТГ, кортизола, 17-ОКС и др.), краниограмма, КТ гипофиза и надпочечников, сцинтиграфия надпочечников, проба Лиддла. В лечении болезни Иценко-Кушинга применяется медикаментозная терапия, рентгенотерпия, хирургические методы (адреналэктомия, удаление опухоли гипофиза).
- Причины болезни Иценко-Кушинга
- Формы клинического течения болезни Иценко-Кушинга
- Симптомы болезни Иценко-Кушинга
- Диагностика болезни Иценко-Кушинга
- Лечение болезни Иценко-Кушинга
- Прогноз и профилактика болезни Иценко-Кушинга
- Цены на лечение
Общие сведения
В эндокринологии различают болезнь и синдром Иценко-Кушинга (первичный гиперкортицизм). Оба заболевания проявляются общим симптомокомплексом, однако имеют различную этиологию. В основе синдрома Иценко-Кушинга лежит гиперпродукция глюкокортикоидов гиперпластическими опухолями коры надпочечников (кортикостеромой, глюкостеромой, аденокарциномой) либо гиперкортицизм, обусловленный длительным введением экзогенных глюкокортикоидных гормонов. В некоторых случаях, при эктопированных кортикотропиномах, исходящих из клеток АПУД-системы (липидоклеточной опухоли яичника, раке легкого, раке поджелудочной железы, кишечника, тимуса, щитовидной железы и др.), развивается, так называемый эктопированный АКТГ-синдром с аналогичными клиническими проявлениями.
При болезни Иценко-Кушинга первичное поражение локализуется на уровне гипоталамо-гипофизарной системы, а периферические эндокринные железы вовлекаются в патогенез заболевания вторично. Болезнь Иценко-Кушинга развивается у женщин в 3-8 раз чаще, чем у мужчин; болеют преимущественно женщины детородного возраста (25-40 лет). Течение болезни Иценко-Кушинга характеризуется тяжелыми нейроэндокринными нарушениями: расстройством углеводного и минерального обмена, симптомокомплексом неврологических, сердечно-сосудистых, пищеварительных, почечных расстройств.

Причины болезни Иценко-Кушинга
Развитие болезни Иценко-Кушинга в большинстве случаев связано с наличием базофильной или хромофобной аденомы гипофиза, секретирующей адренокортикотропный гормон. При опухолевом поражении гипофиза у пациентов выявляется микроаденома, макроаденома, аденокарцинома. В некоторых случаях отмечается связь начала заболевания с предшествующими инфекционными поражениями ЦНС (энцефалитом, арахноидитом, менингитом), черепно-мозговыми травмами, интоксикациями. У женщин болезнь Иценко-Кушинга может развиваться на фоне гормональной перестройки, обусловленной беременностью, родами, климаксом.
Основу патогенеза болезни Иценко-Кушинга составляет нарушение гипоталамо-гипофизарно-надпочечниковых взаимоотношений. Снижение тормозящего влияния дофаминовых медиаторов на секрецию КРГ (кортикотропного рилизинг-гормона) приводит к гиперпродукции АКТГ (адренокортикотропного гормона).
Повышенный синтез АКТГ вызывает каскад надпочечниковых и вненадпочечниковых эффектов. В надпочечниках увеличивается синтез глюкокортикоидов, андрогенов, в меньшей степени – минералокортикоидов. Повышение уровня глюкокортикоидов оказывает катаболический эффект на белково-углеводный обмен, что сопровождается атрофией мышечной и соединительной ткани, гипергликемией, относительной недостаточностью инсулина и инсулинорезистентностью с последующим развитием стероидного сахарного диабета. Нарушение жирового обмена вызывает развитие ожирения.
Усиление минералокортикоидной активности при болезни Иценко-Кушинга активизирует ренин-ангиотензин-альдостероновую систему, способствуя тем самым развитию гипокалиемии и артериальной гипертензии. Катаболическое влияние на костную ткань сопровождается вымыванием и снижением реабсорбции кальция в желудочно-кишечном тракте и развитием остеопороза. Андрогенные свойства стероидов вызывают нарушение функции яичников.
Формы клинического течения болезни Иценко-Кушинга
Тяжесть течения болезни Иценко-Кушинга может быть легкой, средней или тяжелой. Легкая степень заболевания сопровождается умеренно-выраженными симптомами: менструальная функция может быть сохранена, остеопороз иногда отсутствует. При средней степени тяжести болезни Иценко-Кушинга симптоматика выражена ярко, однако осложнения не развиваются. Тяжелая форма заболевания характеризуется развитием осложнений: атрофии мышц, гипокалиемии, гипертонической почки, тяжелых психических расстройств и т. д.
По скорости развития патологических изменений различают прогрессирующее и торпидное течение болезни Иценко-Кушинга. Прогрессирующее течение характеризуется быстрым (в течение 6-12 месяцев) нарастанием симптомов и осложнений заболевания; при торпидном течении патологические изменения формируются постепенно, на протяжении 3-10 лет.
Симптомы болезни Иценко-Кушинга
При болезни Иценко-Кушинга развиваются нарушения жирового обмена, изменения со стороны костной, нервно-мышечной, сердечно-сосудистой, дыхательной, половой, пищеварительной системы, психики.
Пациенты с болезнью Иценко-Кушинга отличаются кушингоидной внешностью, обусловленной отложением жировой ткани в типичных местах: на лице, шее, плечах, молочных железах, спине, животе. Лицо имеет лунообразную форму, образуется жировой «климактерический горбик» в области VII шейного позвонка, увеличивается объем грудной клетки и живота; при этом конечности остаются относительно худыми. Кожа становится сухой, шелушащейся, с выраженным багрово-мраморным рисунком, стриями в области молочных желез, плеч, живота, внутрикожными кровоизлияниями. Нередко отмечается возникновение акне или фурункулов.
Эндокринные нарушения у женщин с болезнью Иценко-Кушинга выражаются нарушением менструального цикла, иногда – аменореей. Отмечается избыточное оволосение тела (гирсутизм), рост волос на лице и выпадение волос на голове. У мужчин наблюдается уменьшение и выпадение волос на лице и на теле; снижение полового влечения, импотенция. Начало болезни Иценко-Кушинга в детском возрасте, может приводить к задержке полового развития вследствие снижения секреции гонадотропных гормонов.
Изменения со стороны костной системы, являющиеся следствием остеопороза, проявляются болями, деформацией и переломами костей, у детей – задержкой роста и дифференцировки скелета. Сердечно-сосудистые нарушения при болезни Иценко-Кушинга могут включать артериальную гипертензию, тахикардию, электролитно-стероидную кардиопатию, развитие хронической сердечной недостаточности. Пациенты с болезнью Иценко-Кушинга подвержены частой заболеваемости бронхитом, пневмонией, туберкулезом.
Поражение пищеварительной системы сопровождается появлением изжоги, болей в эпигастрии, развитием хронического гиперацидного гастрита, стероидного сахарного диабета, «стероидных» язв желудка и 12-перстной кишки, желудочно-кишечными кровотечениями. Вследствие поражения почек и мочевыводящих путей могут возникать хронический пиелонефрит, мочекаменная болезнь, нефросклероз, почечная недостаточность вплоть до уремии.
Неврологические нарушения при болезни Иценко-Кушинга могут выражаться в развитии болевого, амиотрофического, стволово-мозжечкового и пирамидного синдромов. Если болевой и амиотрофический синдромы потенциально обратимы под воздействием адекватной терапии болезни Иценко-Кушинга, то стволово-мозжечковый и пирамидный синдромы являются необратимыми. При стволово-мозжечковом синдроме развиваются атаксия, нистагм, патологические рефлексы. Пирамидный синдром характеризуется сухожильной гиперрефлексией, центральным поражением лицевого и подъязычного нервов с соответствующей симптоматикой.
При болезни Иценко-Кушинга могут иметь место психические расстройства по типу неврастенического, астеноадинамического, эпилептиформного, депрессивного, ипохондрического синдромов. Характерно снижение памяти и интеллекта, вялость, уменьшение величины эмоциональных колебаний; пациентов могут посещать навязчивые суицидальные мысли.
Диагностика болезни Иценко-Кушинга
Разработка диагностической и лечебной тактики при болезни Иценко-Кушинга требует тесного сотрудничества эндокринолога, невролога, кардиолога, гастроэнтеролога, уролога, гинеколога.
При болезни Иценко-Кушинга отмечаются типичные изменения биохимических показателей крови: гиперхолестеринемия, гиперглобулинемия, гиперхлоремия, гипернатриемия, гипокалиемия, гипофосфатемия, гипоальбуминемия, снижение активности щелочной фосфатазы. При развитии стероидного сахарного диабета регистрируются глюкозурия и гипергликемия. Исследование гормонов крови выявляет повышение уровня кортизола, АКТГ, ренина; в моче обнаруживаются эритроциты, белок, зернистые и гиалиновые цилиндры, увеличивается выделение 17-КС, 17-ОКС, кортизола.
С целью дифференциальной диагностики болезни и синдрома Иценко-Кушинга выполняются диагностические пробы с дексаметазоном и метопироном (проба Лиддла). Повышение экскреции 17-ОКС с мочой после приема метопирона или снижение экскреции 17-ОКС более чем на 50% после введения дексаметазона указывает на болезнь Иценко-Кушинга, тогда как отсутствие изменений экскреции 17-ОКС свидетельствует в пользу синдрома Иценко-Кушинга.
С помощью рентгенографии черепа (турецкого седла) выявляются макроаденомы гипофиза; при КТ и МРТ головного мозга с введением контраста – микроаденомы (в 50-75% случаев). При рентгенографии позвоночника обнаруживаются выраженные признаки остеопороза.
Исследование надпочечников (УЗИ надпочечников, МРТ надпочечников, КТ, сцинтиграфия) при болезни Иценко-Кушинга выявляет двустороннюю гиперплазию надпочечников. В то же время, несимметричное одностороннее увеличение надпочечника указывает на глюкостерому. Дифференциальная диагностика болезни Иценко-Кушинга проводится с аналогичным синдромом, гипоталамическим синдромом пубертатного периода, ожирением.
Лечение болезни Иценко-Кушинга
При болезни Иценко-Кушинга требуется устранить гипоталамические сдвиги, нормализовать секрецию АКТГ и кортикостероидов, восстановить нарушенный обмен веществ. Для лечения заболевания может применяться медикаментозная терапия, гамма-, рентгенотерапия, протонотерапия гипоталамо-гипофизарной области, хирургическое лечение, а также сочетание различных методов.
Медикаментозная терапия применяется в начальных стадиях болезни Иценко-Кушинга. С целью блокады функции гипофиза назначается резерпин, бромокриптин. Кроме препаратов центрального действия, подавляющих секрецию АКТГ, в терапии болезни Иценко-Кушинга могут применяться блокаторы синтеза стероидных гормонов в надпочечниках. Проводится симптоматическая терапия, направленная на коррекцию белкового, минерального, углеводного, электролитного обмена.
Гамма-, рентгено- и протонотерапия обычно проводятся пациентам, у которых отсутствуют рентгенологические данные за опухоль гипофиза. Одним из методов лучевой терапии является стереотаксическая имплантация в гипофиз радиоактивных изотопов. Обычно через несколько месяцев после лучевой терапии наступает клиническая ремиссия, которая сопровождается снижением массы тела, АД, нормализаций менструального цикла, уменьшением поражения костной и мышечной систем. Облучение области гипофиза может сочетаться с односторонней адреналэктомией или направленной деструкцией гиперплазированного вещества надпочечника.
При тяжелой форме болезни Иценко-Кушинга может быть показано двустороннее удаление надпочечников (двусторонняя адреналэктомия), требующее в дальнейшем пожизненной ЗТ глюкокортикоидами и минералокортикоидами. В случае выявления аденомы гипофиза производится эндоскопическое трансназальное или транскраниальное удаление опухоли, транссфеноидальная криодеструкция. После аденомэктомии ремиссия наступает в 70-80% случаев, примерно у 20% может возникать рецидив опухоли гипофиза.
Прогноз и профилактика болезни Иценко-Кушинга
Прогноз болезни Иценко-Кушинга определяется длительностью, тяжестью заболевания, возрастом больного. При раннем лечении и легкой форме заболевания у молодых пациентов возможно полное выздоровление. Длительное течение болезни Иценко-Кушинга, даже при устранении первопричины, приводит к стойким изменениям в костной, сердечно-сосудистой, мочевыводящей системах, что нарушает трудоспособность и отягощает прогноз. Запущенные формы болезни Иценко — Кушинга заканчиваются летальным исходом в связи с присоединением септических осложнений, почечной недостаточности.
Пациенты с болезни Иценко-Кушинга должны наблюдаться эндокринологом, кардиологом, неврологом, гинекологом-эндокринологом; избегать чрезмерных физических и психо-эмоциональных нагрузок, работы в ночную смену. Предупреждение развития болезни Иценко-Кушинга сводится к общепрофилактическим мерам – профилактике ЧМТ, интоксикаций, нейроинфекций и т. д.













