Общие сведения
Гемолитическая болезнь новорожденных (сокр. ГБН) проявляется в виде патологического состояния новорожденных детей, причиной которого становится массивный распад красных телец крови – гемолиз эритроцитов с развитием желтухи. Провоцирует нарушения иммунологический конфликт между компонентами крови матери и плода, вызванный несовместимостью групп крови либо резус-фактора.
Впервые это явление было описано во французской литературе еще в 1609 году и только в 1932 Луису Даймонду и Кеннету Блэкфену удалось доказать, что водянка плода, тяжёлая форма анемии и желтуха – проявления одного заболевания, и связано оно с гемолизом эритроцитов. Поэтому они его назвали неонатальный эритробластоз.
Филипп Левин в 1941 году установил причину – резус-несовместимость родителей будущего ребенка. Но на сегодня по международной классификации 10-го пересмотра болезней ей присвоен код P55 и название «Гемолитическая болезнь плода и новорожденного», а также P55.9 при неуточненной гемолитической болезни плода и новорожденного.
Патогенез
В основе развития гемолитической болезни плода лежит гемолиз, вызванный иммунологическим конфликтом: из-за разницы групп крови либо резус-факторов составляющие крови плода воспринимаются организмом матери как чужеродные агенты – антигены, в ответ на это запускается процесс выработки антител, которые способны уничтожать резус-положительные эритроциты плода и проникать сквозь гемоплацентарный барьер. Повреждения также затрагивают печень, селезенку и органы кроветворения, включая костный мозг. Происходит продуцирование незрелых форм эритроцитов и выброс их в периферический кровоток — эритробластоз.
Такая атака на составляющие крови ребенка в первые часы после его рождения вызывает массированный внутрисосудистый гемолиз красных кровяных телец – эритроцитов, что приводит к накоплению в тканях ребенка билирубина, токсичного для головного мозга.
Классификация
В зависимости от клинической картины, гемолитическая болезнь плода бывает:
- Отечной формы – считается самым тяжелым патологическим состоянием, которое встречается достаточно редко и сопровождается развитием распространенных отеков, тяжелой анемии, кислородного голодания, сердечной недостаточности и даже может привести к смерти.
- Анемической формы – клиническая картина которой, развивается в первые дни после рождения ребенка в виде прогрессирования анемии и вызванной ею бледности кожи, а также увеличения внутренних органов (селезенки и печени).
- Желтушной формы – наиболее часто встречаемой и вызывающей у новорожденного желтуху, анемию и гепатоспленомегалию.
По тяжести течения заболевания эритробластоз бывает легкой, средне тяжелой и тяжелой формы. Тяжелая клиническая картина более характерна для недоношенных детей.
Причины
Главным провоцирующим фактором эритробластоза считается резус-конфликт и несовместимость компонентов крови матери и ребенка.
В зависимости от типа конфликта выделяют эритробластоз, спровоцированный:
- Резус-фактором – возникает у 99% женщин с резус-отрицательным фактором, он может не сказаться на здоровье ребенка и проявиться только в виде физиологической желтухи, вызванной незрелостью ферментов печени и её «самоликвидации» через 2-3 недели после рождения.
- По группе крови по системе АВО – встречается достаточно часто, вызван наследованием плода от отца антигенов эритроцитов А или В, когда группа крови матери — О (I). Гемолитическая болезнь новорожденных по группе крови не несет угрозы жизни новорожденного, не вызывает анемии, но провоцирует тяжелые симптомы желтухи и требует лечения.
- По другим антигенным системам (Duffy, Kidd, Lutheran, MNS и пр.) – патология встречается крайне редко.
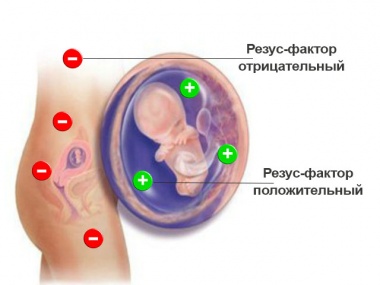
Наиболее частая причина гемолитической болезни новорожденных
Симптомы
Гемолитическая болезнь плода относится к тяжелым детским заболеваниям, которая может даже привести к летальному исходу.
Симптомы отечной формы эритробластоза
- распространённые отеки (лицо чересчур округлой формы, жидкость накапливается даже в плевральной и брюшной полости, в сердечной сумке);
- тяжелая анемия, которая может сохраняться в течение нескольких месяцев;
- сердечная недостаточность;
- кислородное голодание;
- угнетение рефлексов;
- сниженный тонус мышц;
- бледность кожных покровов, наличие воскового оттенка и желтизны;
- увеличенная печень и селезенка.
Симптомы анемической формы
- вялость;
- плохой аппетит;
- умеренно повышенный уровень билирубин;
- постепенное прогрессирование анемии;
- увеличение размеров селезенки и печени;
- бледные слизистые оболочки и кожные покровы.
Симптомы желтушной формы
- желтуха примерно на двенадцатые стуки жизни ребенка;
- гепатоспленомегалия;
- незначительная отечность;
- рефлексы снижены;
- поведение вялое и адинамичное;
- повышенный билирубин в анализах крови, что вызывает интоксикацию — вялость, срыгивания, рвоту, патологическое зевание, сниженный мышечный тонус;
- анемия (уровень гемоглобина не превышает 160 г/л).
Длительная билирубиновая интоксикация мозга может привести к “ядерной желтухе”, проявляющейся в виде мышечного гипертонуса, ригидности затылочных мышц, резкого «мозгового» крика, гиперестезии, выбухания большого родничка, подергивания мышц, судорог, положительного симптома заходящего солнца, нистагма, нарушения дыхания.
Анализы и диагностика
При постановке диагноза помимо изучения клинических проявлений, анамнеза и жалоб, важна презентация результатов различных пренатальных и постнатальных исследований:
- установление резус-фактора и группы крови отца и матери ребенка;
- исследование титра материнских противорезусных антител;
- проведение трансабдоминального амниоцентеза;
- УЗИ.
Для подтверждения гемолитической болезни новорожденных по группе крови необходимо определение уровня билирубина.
Лечение гемолитической болезни новорожденных
Медикаментозное лечение эритробластоза направлено на связывание и выведение из организма новорожденного токсичных продуктов распада эритроцитов и предполагает введение таких препаратов как:
- энтеросорбенты;
- глюкоза;
- белковые препараты;
- индукторы микросомальных ферментов печени;
- глюкортикоиды;
- витаминотерпия группы В, С и Е.
При сгущении желчи лечение может проводиться с использованием желчегонных средств — аллохола, 12,5% раствора сернокислой магнезии внутрь, 2% и 6% для проведения электрофореза в области печени.
Доктора

Брязгунова Елена Николаевна

Балакирева Елена Александровна

Солтановская Наталья Викторовна
Лекарства
- Глюкоза 5% — средство для парентерального питания, заменитель плазмы крови, имеет дезинтоксикационное и гидратирующее действие. Вводят внутривенно капельно в дозе, установленной лечащим врачом.
- Фенобарбитал – снотворное средство, обладающее противосудорожным и седативным эффектом. Играет важную роль в активации конъюгационной системы печени.
- Холестирамин – препарат для адсорбции билирубина в кишечнике с гипохолестеринемическим эффектом. Для новорожденных достаточно суточной дозы 1,5 г на 1 кг массы тела.
- Аллохол– желчегонный препарат, способен усиливать секреторную функцию печени и ЖКТ. Имеет побочные эффекты в виде диареи и аллергических реакций.
Процедуры и операции
Первые мероприятия при рождении ребенка с гемолитической болезнью сводятся к заменному переливанию крови. Помимо этого может быть назначено:
- гемосорбция;
- плазмаферез;
- фототерапиядля устранения билирубина из подкожного жира.
Профилактика
Для специфической профилактики резус-конфликта в передродовой и послеродовой периоды вводят анти- Rh0(D) иммуноглобулин в дозе 300 мкг внутримышечно единоразово на 28 неделе беременности и вторую инъекцию обязательно в течение 72 часов после рождения резус-положительного ребенка.
Кроме того необходима инъекция, если женщина во время первой беременности сделала аборт или произошел выкидыш, пережила операцию при внематочной беременности, ведь это может вызвать повышенную концентрацию антител (сенсибилизацию) против антигенов крови в организме женщины с отрицательным резусом.
Неспецифическая профилактика сводится к правильному переливанию крови, которое должно учитывать как резус-фактор, так и группу крови.
Чтобы предупредить развитие тяжелой гемолитической болезни новорожденного беременную женщину с отрицательным резусом госпитализируют за 2-3 неделе до назначенной даты родов и вызывают их искусственно, так как после 36 недель беременности происходит активизация перехода антител от матери к плоду через плацентарный барьер.
Прикладывать ребенка к груди разрешается только 12-21-ый день, когда в молоке матери исчезли антитела к антигенам резус-фактора. До этого рекомендовано использование донорского грудного молока.
Осложнения и последствия гемолитической болезни новорожденного
Гемолитическая болезнь новорожденных может вызывать тяжелые последствия:
- детский церебральный паралич;
- задержка психического развития и речи;
- потеря слуха и/или зрения;
- реактивный гепатит;
- вегетативная дистония и психастенический упадок;
- инвалидизацию или гибель новорожденного, а также внутриутробную смерть плода.
Благодаря современной медицине предупредить тяжелые последствия удается в более чем 70% случаев.
Список источников
- Сидельников В.М., Антонов А.Г. «Гемолитическая болезнь плода и новорожденного». М., Издательство «ТриадаХ», 2004 Г.- 192с.
- Liumbmno G.M., D’alessandro A., Rea F., Piccinini V. et al. The role of antenatal immunoprophylaxis in the prevention of maternal foetal anti Rh (D) alloimmunisation// Blood Transfus. — 2010. — Vol. 8. — P. 8—16.

Образование: Окончила Николаевский национальный университет им. В. А. Сухомлинского, получила диплом специалиста с отличием по специальности «Эмбриолог, цитолог, гистолог». Также, окончила магистратуру по специальности «Физиология человека и животных, преподаватель биологии». С отличием пройден курс по дисциплине «Фармакология».
Опыт работы: Работала старшим лаборантом кафедры Физиологии и биохимии Николаевского национального университета им. В. А. Сухомлинского в 2010 — 2011 гг.
ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ НОВОРОЖДЕННЫХ (ГБН)

У семи из десяти появившихся на свет детей врачи родильных домов выявляют желтушность кожи. Одни малыши уже рождаются с желтухой, а другие желтеют спустя часы или даже дни после рождения.
В 90% случаев все заканчивается благополучно: подтверждается диагноз физиологической желтухи новорожденных. Но в 10% случаев врачи вынуждены констатировать факт наличия у младенца врожденного или приобретенного, часто тяжелого заболевания, ставшего причиной окрашивания кожи и слизистых оболочек в желтый цвет. Одним из таких заболеваний является гемолитическая болезнь новорожденных.
ПОНЯТИЕ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННЫХ (ГБН)
Гемолитическая болезнь плода и новорожденного – это врожденное заболевание, которое может заявить о себе и когда младенец еще находится в утробе матери, и когда он уже появился на свет.
По своей сути это иммунологическое противостояние двух родственных организмов – организма матери и организма ребенка. Причина этого конфликта, как ни парадоксально, – несовместимость крови матери с кровью плода, в результате которой разрушаются эритроциты ребенка.
Механизм развития ГБН
Оболочка эритроцита человека «заселена» различными антигенами (АГ), их более 100 видов. Ученые сгруппировали все АГ в эритроцитарные системы, которых известно уже более 14 (АВ0, Rh, Кид, Келл, Даффи и др.).
В систему резус (Rh) входят АГ, ответственные за резусную принадлежность крови: Rh (+) или Rh (-). В систему АВ0 – АГ, определяющие групповую принадлежность крови человека: В и А. Антигены обеих этих систем способны и готовы при встрече с соответствующими антителами (АТ) мгновенно запустить иммунный ответ. В крови в норме АТ к АГ своих родных эритроцитов отсутствуют.
Что же происходит при гемолитической болезни плода и новорожденного? В кровь ребенка через плаценту из крови матери проникают АТ, подходящие, как ключ к замку, к антигенам эритроцитов плода. Их встреча дает старт иммунной реакции, результат которой – гемолиз (разрушение) эритроцитов ребенка. Но откуда в крови матери взялись АТ к эритроцитарным АГ ребенка?
ПРИЧИНЫ РАЗВИТИЯ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ
Гемолитическая болезнь: причины при конфликте по системе резус
Эта форма ГБН развивается в том случае, если сенсибилизированная женщина с Rh (-) кровью беременна плодом с Rh (+) кровью.
Что означает термин «сенсибилизированная»? Это означает, что в кровь женщины уже хотя бы однажды попадали Rh (+) эритроциты, например, при предыдущих беременностях Rh (+) плодом, закончившихся родами, абортом или выкидышем. Эритроциты плода проникают через плаценту в кровеносное русло матери и во время беременности (особенно активно на 37–40 неделях), и во время родов. Сенсибилизация могла произойти при переливании крови, пересадке органов.
В таблице представлена вероятность развития Rh-конфликта между матерью и плодом.
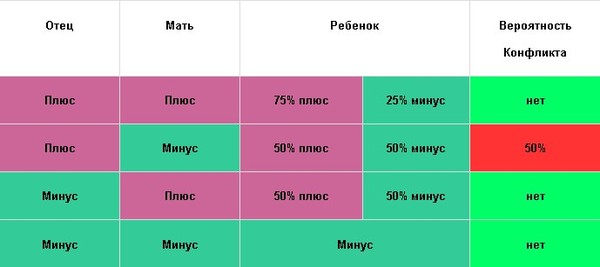 На первое «знакомство» с чужими эритроцитами организм матери реагирует выработкой соответствующих антител. С этого момента антитела циркулируют в крови матери и «ждут новой встречи» с чужеродными Rh (+) эритроцитами. И если первая встреча антител с антигенами могла закончиться вполне благополучно, то вторая и все последующие будут представлять собой агрессивное, обостряющееся с каждым разом противостояние, поражающее ребенка.
На первое «знакомство» с чужими эритроцитами организм матери реагирует выработкой соответствующих антител. С этого момента антитела циркулируют в крови матери и «ждут новой встречи» с чужеродными Rh (+) эритроцитами. И если первая встреча антител с антигенами могла закончиться вполне благополучно, то вторая и все последующие будут представлять собой агрессивное, обостряющееся с каждым разом противостояние, поражающее ребенка.
Гемолитическая болезнь: причины при конфликте по системе АВ0
Конфликт по системе АВ0 встречается гораздо чаще резус-конфликта, но протекает, как правило, легче последнего.

В таблице: агглютиногены – это групповые антигены (в эритроцитах), агглютинины – групповые антитела (в плазме крови). Кровь каждой группы – это определенный набор АГ и АТ. Заметьте, если в крови присутствуют антигены А, то всегда отсутствуют антитела α, а если есть В, то нет β. Почему? Потому что их встреча запускает иммунную реакцию агглютинации (склеивания) эритроцитов с последующим их разрушением. Это и есть конфликт по системе АВ0, при котором развивается гемолитическая болезнь крови новорожденных.
Сенсибилизация женщины по АВ0-системе может произойти как при беременности, так и до нее, например, при насыщенности пищевого рациона животными белками, при вакцинации, при инфекционном заболевании.
В таблице представлена вероятность развития конфликта между матерью и плодом по группе крови.

ФОРМЫ ГБН И ИХ КЛИНИЧЕСКИЕ ОСОБЕННОСТИ
По тяжести течения в 50% случаев гемолитическая болезнь крови новорожденных протекает легко, в 25–30% случаев ее течение расценивается как средней тяжести, в 20–30% – как тяжелое.
По виду конфликта бывают ГБН по системе резус, по АВ0 системе и по антигенам, относящимся к другим эритроцитарным системам. Клинические формы гемолитической болезни новорожденных во многом определяются видом возникшего конфликта.
Водянка плода
Если имеет место Rh-конфликт, и на 20–29 неделях беременности антитела массово атакуют незрелый плод, развивается водянка плода.
При этой форме гемолитической болезни новорожденных малыш рождается без желтухи, но с выраженными отеками тела и всех внутренних органов. У ребенка имеют место признаки незрелости, снижен тонус мышц, слабые рефлексы, он мало двигается. Кожа бледная, на ней могут быть кровоизлияния. Регистрируются расстройства дыхания и признаки острой сердечной недостаточности.
В анализе крови – тяжелая анемия и очень низкое содержание общего белка.
Если антитела начинают атаковать малыша после 29-й недели, то клиническая форма ГБН и то, будет она врожденной или приобретенной, зависят от того, в каком количестве и когда (внутриутробно и (или) в родах) материнские антитела проникли к малышу.
Желтушная форма
 Эта форма – результат массивного попадания Rh-антител матери к ребенку с 37-й недели до родов (врожденная) и во время родов (приобретенная). Отличительная особенность самой частой (90% всех случаев) желтушной формы – раннее (в первые часы или сутки) появление желтухи. Она достигает своего максимума ко 2–4 дню, сопровождается нетяжелой анемией, некоторой отечностью тканей, увеличением печени и селезенки. Чем раньше появляется желтуха, тем тяжелей течение болезни.
Эта форма – результат массивного попадания Rh-антител матери к ребенку с 37-й недели до родов (врожденная) и во время родов (приобретенная). Отличительная особенность самой частой (90% всех случаев) желтушной формы – раннее (в первые часы или сутки) появление желтухи. Она достигает своего максимума ко 2–4 дню, сопровождается нетяжелой анемией, некоторой отечностью тканей, увеличением печени и селезенки. Чем раньше появляется желтуха, тем тяжелей течение болезни.
Анемическая форма
Эту форму диагностирую у 10% всех детей с гемолитической болезнью, причина ее – длительное воздействие на плод, начиная с 29-й недели, небольших «порций» Rh-антител. Ребенок рождается очень бледным, желтухи или нет, или она очень слабо выражена. Отмечаются постепенно нарастающие признаки билирубиновой интоксикации (адинамия, вялость, «плохие» рефлексы).
Отечная форма
Если после 29-й недели беременности Rh-антитела начинают массовую атаку плода, развивается отечная форма ГБН. Клинические проявления ее схожи с симптомами водянки плода.
ГБН по системе АВ0: клинические особенности:
- поздно (на 2–3 день) появляется желтухи;
- редко увеличиваются печень и селезенка;
- крайне редко развиваются врожденная желтушная и отечная формы;
- часто имеют место приобретенные желтушно-анемические формы;
- близится к нулю частота развития грозных осложнений.
Почему АВ0-конфликт реже, чем Rh-конфликт, выливается в манифестную тяжелую форму ГБН?
- Для АВ0-сенсибилизации женщины необходимо, чтобы в ее кровь попало гораздо больше крови плода, чем при Rh-сенсибилизации.
- В отличие от Rh-антигенов групповые АГ помимо эритроцитов содержатся во всех других тканях плода, в плаценте и в околоплодных водах. При встрече с материнскими АТ иммунный «удар» приходится не только на эритроциты, а распределяется на все эти ткани.
- В организме матери имеются собственные групповые антитела, способные справиться с попавшими в кровь эритроцитами плода.
ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ: ПОСЛЕДСТВИЯ И ОСЛОЖНЕНИЯ
- Синдром диссеминированного внутрисосудистого свертывания или ДВС-синдром развивается вследствие резкого повышения свертываемости крови. В мелких и крупных сосудах образуются тромбы, возникают инфаркты и некрозы органов, кровоизлияния в органы. Причина – массивное поступление в кровь тканевого тромбопластина из подвергшихся гемолизу эритроцитов.
- Гипогликемия – снижение уровня глюкозы в крови.
- Билирубиновая энцефалопатия – результат ядерной желтухи, при которой чрезвычайно токсичный непрямой билирубин «пропитывает» структуры головного, разрушая тем самым нейроны. Проявляется это неврологической симптоматикой и формированием впоследствии билирубиновой энцефалопатии (параличи, глухота и др.).
- Синдром сгущения желчи, при котором желчевыводящие протоки закупориваются слизистыми и желчными пробками.
- Вторичные поражения сердечной мышцы, печени, почек.
- Вторичный иммунодефицит – развивается из-за поражения компонентов иммунной системы непрямым билирубином и иммунными комплексами.
ПРЕ- И ПОСТНАТАЛЬНАЯ ДИАГНОСТИКА ГБН
Пренатальная диагностика направлена на выявление женщин с высоким риском развития у плода гемолитической болезни, последствия которой не менее опасны, чем она сама.
Поэтому акушер-гинеколог тщательно и прицельно в плане ГБН расспрашивает пациентку, выясняет необходимые подробности анамнеза (аборты, число беременностей и пр.). На протяжении всей беременности у женщин из группы риска по ГБН врачи контролируют титр антител в крови и в околоплодных водах, проводят УЗИ плода и плаценты, КТГ плода, доплерометрию.
Постнатальная диагностика подразумевает выявление среди новорожденных тех, у кого высок риск развития ГБН и тех, у кого уже имеет место ГБН. Для этого неонатолог регулярно осматривает всех новорожденных на предмет желтухи, отеков и других признаков болезни.
Лабораторные исследования – это контроль уровня билирубина и глюкозы в крови ребенка в динамике, определение группы крови и резус-фактора, иммунологические исследования на наличие антител в крови ребенка, в крови и молоке матери.
ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ НОВОРОЖДЕННЫХ: ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
При гемолитической болезни новорожденных лечение может быть оперативным и консервативным. При выборе лечебной тактики врачи руководствуются тяжестью состояния малыша и уровнем гипербилирубинемии.
Оперативное лечение – это операция заменного переливания крови. Назначается при наличии у новорожденного признаков тяжелой ГБН, отягощенного анамнеза, при появлении симптомов интоксикации билирубином. Применяются гемосорбция и плазмаферез.
Консервативное лечение – это в первую очередь фототерапия, облучение специальной лампой, лучи которой токсичный билирубин делают нетоксичным.
Назначаемая инфузионная терапия (альбумин, физиологический раствор, раствор глюкозы) направлена на снятие билирубиновой интоксикации и скорейшее выведение билирубина из организма.
Применяются медикаментозные средства (зиксорин и др.), активирующие ферментную систему печени. Используются адсорбенты (карболен, агар-агар и др.), желчегонные (посредством электрофореза), витамины (Е, АТФ,А), стабилизирующие клеточные мембраны, гепатопротекторы (эссенциале и др.), антигеморрагические средства (адроксон и др.).
Залужанская Елена, педиатр
16,925 просмотров всего, 10 просмотров сегодня
Гемолитическая болезнь новорожденных
. или: Эритробластоз плода и новорожденного
- Новорожденные
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
- Дополнительно
Симптомы гемолитической болезни новорожденных
Клинические симптомы зависят от формы заболевания.
- Отечная форма (или водянка плода) встречается редко.
- Считается самой тяжелой формой среди других.
- Как правило, начинает развиваться еще внутриутробно.
- Часто возникают выкидыши на ранних сроках беременности.
- Иногда плод погибает на поздних сроках или рождается в очень тяжелом состоянии с распространенными отеками, тяжелой анемией (снижение гемоглобина (красящее вещество крови, переносящее кислород) и красных кровяных клеток в единице объема крови), кислородным голоданием, сердечной недостаточностью.
- Кожные покровы такого новорожденного бледные, воскового цвета. Лицо округлой формы. Тонус мышц резко снижен, рефлексы угнетены.
- Значительно увеличена печень и селезенка (гепатоспленомегалия). Живот большой, бочкообразный.
- Характерны распространенные отеки тканей, иногда с выпотом (накопление жидкости, которая вышла из мелких сосудов) в брюшную полость, полости вокруг сердца (перикардиальная) и легких (плевральная). Это возникает из-за повышенной проницаемости капилляров (самые тонкие сосуды в организме) и снижения общего белка в крови (гипопротеинемия).
- Анемическая форма – это наиболее благоприятная форма по течению.
- Клинические симптомы появляются в первые дни жизни ребенка.
- Постепенно прогрессирует анемия, бледность кожи и слизистых, увеличение печени и селезенки в размерах.
- Общее состояние страдает незначительно.
- Желтушная форма – наиболее часто встречаемая форма. Основными ее симптомами являются:
- желтуха (желтое окрашивание тканей организма вследствие избыточного накопления в крови билирубина (желчного пигмента) и продуктов его обмена);
- анемия (снижение гемоглобина (красящее вещество крови, переносящее кислород) и красных кровяных клеток в единице объема крови);
- гепатоспленомегалия (увеличение печени и селезенки в размерах).
- Желтуха развивается в первые 24 часа после рождения ребенка, реже — на вторые сутки, имеет прогрессирующее течение.
- Кожа такого больного имеет желтый цвет с апельсиновым оттенком.
- Видимые слизистые оболочки и склеры желтеют.
- Чем раньше появляется желтуха, тем тяжелее протекает болезнь.
- По мере увеличения уровня билирубина в крови дети становятся вялыми, сонливыми; у них снижаются рефлексы и мышечный тонус.
- На 3-4 сутки уровень непрямого билирубина (желчного пигмента, образовавшегося в результате распада гемоглобина и не успевшего пройти через печень) достигает критического значения (более 300 мкмоль/л).
- Появляются симптомы ядерной желтухи (поражение подкорковых ядер мозга непрямым билирубином):
- двигательное беспокойство;
- ригидность мышц затылка (резкое повышение тонуса мышц);
- опистотонус (судорожная поза с резким выгибанием спины, с запрокидыванием головы назад (напоминает дугу с опорой лишь на затылок и пятки), вытягиванием ног, сгибанием рук, кистей, стоп и пальцев);
- симптом “ заходящего солнца” (движение глазных яблок направлено книзу, при этом радужная оболочка прикрывается нижним веком). Все это сопровождается писком и сильным криком (“ мозговой” пронзительный крик).
- К концу недели на фоне массивного распада красных кровяных клеток уменьшается выделение желчи в кишечник (синдром сгущения желчи) и появляются признаки холестаза (застоя желчи): кожа приобретает зеленовато-грязный оттенок, кал обесцвечивается, моча темнеет, в крови повышается уровень прямого билирубина (билирубин, который прошел через печень и обезвредился).
Формы
Причины
Причиной гемолитической болезни новорожденных является несовместимость крови матери и плода чаще всего по резус-фактору, реже — по групповым антигенам (системы АВО) и лишь в небольшом проценте случаев — по другим антигенам.
- Резус-конфликт возникает, если у резус-отрицательной женщины развивающийся плод имеет резус-положительную кровь.
- Иммунный конфликт по системе АВО развивается при О(I)-группе крови у матери и А(II) или В(III) у плода.
- Ребенок рождается больным только в том случае, если мать была до этого сенсибилизирована (имеет уже повышенную чувствительность к компонентам крови, с которыми сталкивалась ранее).
- Резус-отрицательная женщина может быть сенсибилизирована в результате переливания Rh-положительной крови даже в раннем детстве; при выкидыше, особенно при искусственном аборте.
- Самой частой причиной сенсибилизации (повышение чувствительности организма к воздействию какого-либо фактора окружающей или внутренней среды) являются роды. Поэтому первый ребенок находится в значительно более благоприятном положении, нежели последующие дети.
- При развитии конфликта по системе АВО количество предыдущих беременностей значения не имеет, так как в обычной жизни сенсибилизация (повышенная чувствительность к чужеродным для организма агентам) к антигенам А и В возникает очень часто (например, с пищей, при вакцинации, некоторых инфекциях).
- Значительную роль в развитии гемолитической болезни играет плацента (особый орган, осуществляющий связь между организмом матери и ребенка во время беременности). При нарушении ее барьерной функции облегчается переход красных клеток крови плода в кровоток матери и антител матери к плоду.
- Вместе с эритроцитами в организм матери попадают чужеродные белки (резус-фактор, антигены А и В).
- Они вызывают образование резус-антител или иммунных антител (анти-А или анти-В), которые проникают через плаценту в кровоток плода.
- Антигены и антитела соединяются на поверхности эритроцитов, образуют комплексы, которые их и разрушают (гемолиз эритроцитов плода и новорожденного).
- В результате патологического распада красных кровяных клеток в крови плода увеличивается уровень непрямого (неконъюгированного) билирубина, развивается анемия.
- Неконъюгированный билирубин обладает токсическим действием на клетки головного мозга, вызывая в них значительные изменения вплоть до некроза.
- При определенной концентрации (свыше 340 мкмоль/л у доношенных и свыше 200 мкмоль/л у глубоко недоношенных детей) он может проникать через гематоэнцефалический барьер (физиологический барьер между кровеносной системой и центральной нервной системой) и повреждать подкорковые ядра головного мозга и кору, что приводит к развитию ядерной желтухи.
- Данный процесс усугубляется при снижении уровня альбумина (белок крови), глюкозы, при применении некоторых лекарственных препаратов, таких как стероидные гормоны, антибиотики, салицилаты, сульфаниламиды.
- В результате токсического повреждения клеток печени в крови появляется прямой билирубин (обезвреженный печенью).
- В желчных протоках возникает холестаз (застой желчи), нарушается выделение желчи в кишечник.
- При анемии (снижение гемоглобина (красящее вещество крови, переносящее кислород) и красных кровяных клеток в единице объема крови) вследствие гемолиза эритроцитов возникают новые очаги кроветворения.
- В крови появляются эритробласты (молодые формы эритроцитов).
Врач педиатр поможет при лечении заболевания
Диагностика
Необходима антенатальная (дородовая) диагностика возможного иммунного конфликта.
- Акушерско-гинекологический и соматический анамнез: наличие выкидышей, мертворожденных, умерших детей в первые сутки после рождения от желтухи, переливание крови без учета резус-фактора.
- Определение резуса и группы крови матери и отца. Если плод резус-положительный, а женщина резус-отрицательна, то она входит в группу риска. В случае брака мужчины, гомозиготного (в наследственном наборе которого пары хромосом несут одну и ту же форму данного гена) по резус-фактору, и резус-отрицательной женщины все дети будут носителями положительного резус-фактора. Однако у гетерозитного (то есть с неоднородным генотипом (наследственной основой)) отца половина потомков наследует отрицательный резус-фактор. Также в группу риска входят женщины с I группой крови.
- Определение титра противорезусных антител в динамике у резус-отрицательной женщины (во время беременности не менее трех раз).
- Трасабдоминальный амниоцентез на 34 неделе беременности (прокол плодного пузыря через брюшную стенку для извлечения околоплодных вод с диагностической целью) в случае установления риска иммунного конфликта. Определяют оптическую плотность билирубина, антитела в околоплодной жидкости.
- УЗИ во время беременности. При развивающейся гемолитической болезни плода отмечается утолщение плаценты, ее ускоренный рост из-за отека, многоводие (избыточное накопление околоплодных вод), увеличение размеров живота плода из-за увеличенной печени и селезенки.
- Постнатальная (послеродовая) диагностика гемолитической болезни новорожденных основывается на:
- клинических проявлениях заболевания при рождении или вскоре после него:
- желтуха: кожа и видимые слизистые желтого цвета, кал обесцвечен, потемнение мочи;
- анемия: бледность кожных покровов;
- увеличение печени и селезенки (гепатоспленомегалия);
- признаки ядерной желтухи: ригидность мышц затылка (резкое повышение тонуса мышц), опистотонус (судорожная поза с резким выгибанием спины, с запрокидыванием головы назад (напоминает дугу с опорой лишь на затылок и пятки), вытягиванием ног, сгибанием рук, кистей, стоп и пальцев);
- симптом “ заходящего солнца” (движение глазных яблок направлено книзу, при этом радужная оболочка прикрывается нижним веком);
- лабораторных данных:
- снижение уровня гемоглобина ниже 150 г/л;
- снижение количества эритроцитов;
- увеличение количества эритробластов и ретикулоцитов (молодых предшественников эритроцитов);
- увеличение уровня билирубина в крови пупочного канатика более 70 мкмоль/л, в остальной крови – 310-340 мкмоль/л. Повышение билирубина в крови новорожденного при гемолитической болезни с каждым часом на 18 мкмоль/л;
- моча темного цвета, дает положительную реакцию на билирубин;
- важно исследование неполных антител с помощью пробы Кумбса.
- клинических проявлениях заболевания при рождении или вскоре после него:
Лечение гемолитической болезни новорожденных
- В тяжелых случаях гемолитической болезни новорожденного прибегают к:
- заменному переливанию крови (кровопускание с последующим переливанием крови донора);
- гемосорбции (пропускание крови в специальном аппарате через сорбенты (активированный уголь или ионообменные смолы), которые способны поглощать токсические вещества));
- плазмаферезу (забор с помощью специального аппарата определенного количества крови и удаление из нее жидкой части — плазмы, в которой и содержатся токсические вещества).
- Заменное переливание крови позволяет вывести непрямой (токсичный билирубин, не прошедший через печень) билирубин и антитела матери из крови ребенка, а также пополнить дефицит эритроцитов. Используют резус-отрицательную кровь той же группы, что и кровь ребенка.
- В настоящее время в связи с опасностью передачи ВИЧ, гепатитов переливают не цельную кровь, а резус-отрицательную эритроцитарную массу (это эритроциты, остающиеся после удаления большей части плазмы из консервированной крови) со свежезамороженной плазмой (жидкий компонент крови).
- Если гемолитическая болезнь новорожденных обусловлена групповой несовместимостью, то используют эритроцитарную массу 0(I) группы, а плазму либо AB(IV) группы, либо одногруппную в объеме 180-200 мл/кг. Этого достаточно для замены около 95% крови новорожденного.
- Показания к заменному переливанию крови в первые сутки жизни у доношенных новорожденных следующие:
- концентрация непрямого билирубина в пуповинной крови более 60 мкмоль/л;
- прирост концентрации непрямого (несвязанного) билирубина за час более 6-10 мкмоль/л;
- концентрация неконъюгированного билирубина в периферической крови более 340 мкмоль/л;
- гемоглобин менее 100 г/л.
- Новорожденным, родившимся в крайне тяжелом состоянии, сразу начинают вводить глюкокортикоиды в течение недели.
- При легкой форме данного заболевания либо после оперативного лечения применяют консервативные методы:
- внутривенное вливание белковых препаратов, глюкозы;
- назначение индукторов микросомальных ферментов печени;
- витамины С, Е, группы В, кокарбоксилаза, которые улучшают работу печени и нормализуют обменные процессы в организме.
- При синдроме сгущения желчи назначают внутрь желчегонные средства. При выраженной анемии производят трансфузии (переливание) эритроцитарной массы или отмытых эритроцитов.
- Одновременно назначают фототерапию (облучение тела новорожденного с помощью флюоресцентной лампы белым или синим светом). Происходит фотоокисление непрямого билирубина, который находится в коже, с образованием водорастворимых веществ, выводящихся с мочой и калом.
Осложнения и последствия
При тяжелом течении данного заболевания прогноз плохой. Часто возникает:
- перинатальная (с 28 недели беременности до 7 суток после рождения) гибель плода;
- инвалидность;
- церебральный паралич – симптомокомплекс двигательных нарушений, сопровождающийся изменением тонуса мышц (чаще повышение тонуса);
- полная утрата слуха (тугоухость);
- слепота;
- задержка психомоторного развития;
- реактивный гепатит (воспаление печени) на фоне застоя желчи;
- психовегетативный синдром — нарушение психики (появляется тревога, депрессия) на фоне данного заболевания.
Профилактика гемолитической болезни новорожденных
Профилактика делится на специфическую и неспецифическую.
- Неспецифическая заключается в правильном переливании крови с обязательным учетом группы крови и резус-фактора и сохранении беременностей.
- Специфическая профилактика заключается во введении иммуноглобулина анти-Д в первые 24-48 часов после родов (в случае, если мама резус-отрицательна, а плод резус положительный) или аборта.
- Если во время беременности нарастает титр антител, то прибегают к:
- методам детоксикации с использованием гемосорбции (пропускание крови в специальном аппарате через сорбенты (активированный уголь или ионообменные смолы), которые способны поглощать токсические вещества);
- 3-4-кратному внутриутробному заменному переливанию крови на сроке беременности 27 недель отмытыми эритроцитами 0(I) группы резус-отрицательной крови с последующим родоразрешением, начиная с 29-й недели беременности.
Дополнительно
Эритроциты плода могут отличаться по своим свойствам от эритроцитов матери.
- Если такие эритроциты проникнут через плаценту (главный орган, который осуществляет связь организма матери и плода), они становятся чужеродными агентами (антигенами), и в ответ на них в организме матери вырабатываются антитела (белки крови, которые образуются вследствие введения в организм иных веществ, в том числе бактерий, вирусов, токсинов).
- Проникновение этих антител в организм плода может вызвать:
- гемолиз (распад эритроцитов);
- анемию (снижение гемоглобина (красящее вещество крови, переносящее кислород) и красных кровяных клеток в единице объема крови);
- крайне опасную желтуху (желтое окрашивание тканей организма вследствие избыточного накопления в крови билирубина (желчного пигмента) и продуктов его обмена).
Гемолитическая болезнь новорожденного
• Определение • Этиология • Патогенез • Клиническая картина • Диагностика • Лечение • Профилактика • Прогноз
Гемолитическая болезнь новорожденного (ГБН) — заболевание, в основе которого лежит разрушение эритроцитов вследствие иммунологического конфликта крови матери и плода.
Этиология. Заболевание развивается при резус-несовместимости крови матери и плода или несоответствии по группам крови системы АВО, реже — по другим системам крови. Резус- конфликт возникает при беременности резус-отрицательной женщины резус-положительным плодом. АВО-иммуноконфликт наблюдается при О (I) группе крови у матери и А (II) или В (III) у плода.
Для рождения больного ребенка необходима предшествующая сенсибилизация матери. Резус-отрицательная женщина может быть сенсибилизирована переливаниями крови (метод и время значения не имеют), предыдущими беременностями, в том числе и при их прерывании.
При развитии ГБН по системе АВО предыдущие беременности не имеют значения, так как сенсибилизация женщины развивается еще до беременности, например при вакцинации.
Несоответствие крови плода и матери не всегда приводит к развитию заболевания. При нормально протекающей беременности плацента выполняет барьерную функцию и непроницаема для антител. Нарушение целостности плацентарного барьера при гестозах беременности и заболеваниях матери уже при первой беременности может привести к рождению ребенка с ГБН.
Патогенез. Резус-фактор, антиген А или В эритроцитов плода, попадая через плаценту в кровь матери, вызывают образование антител. Антитела проникают через плацентарный барьер и фиксируются на эритроцитах ребенка (рис. 26). Разрушение эритроцитов приводит к развитию гипербилиру- бинемии и анемии. Образовавшийся вследствие распада эритроцитов неконъюгированный (свободный) билирубин (НБ) в обычных условиях превращается в печени в конъюгированный (связанный) билирубин и выделяется в кишечник. Если скорость разрушения эритроцитов превышает способность печени обезвреживать токсичный НБ, он накапливается в кровеносном русле и приводит к развитию желтухи. НБ является нейротоксичным ядом и, достигая критического уровня (свыше 310-340 мкмоль/л у доношенных и свыше 200 мкмоль/л у недоношенных), проходит через гематоэнцефалический барьер

Рис. 26. Схема развития ГБН и повреждает подкорковые ядра и кору головного мозга, что приводит к развитию билирубиновой энцефалопатии (ядерной желтухи). Кроме того, он вызывает повреждение других органов: печени, сердца, легких.
Клиническая картина. Различают три формы заболевания: отечную (2%), желтушную (88%) и анемическую (10%).
Отечная форма — самая тяжелая. Плод погибает внутриутробно или рождается недоношенным. Дети маложизнеспособны. Отмечаются выраженные отеки всех тканей, бледность кожных покровов и слизистых оболочек. В серозных полостях выявляют скопление транссудата. Быстро присоединяются признаки сердечно-легочной недостаточности. Печень и селезенка резко увеличены, плотные (рис. 27 на цв. вкл.). В анализе крови — значительное снижение гемоглобина и эритроцитов. Плацента обычно увеличена, отечна.
Желтушная форма заболевания встречается наиболее часто. Основными ее симптомами являются ранняя желтуха, анемия, увеличение печени и селезенки, в тяжелых случаях — геморрагический синдром и поражение ЦНС. Желтуха появляется сразу после рождения или к концу первых суток. Она достигает максимума на 2-3-й день жизни. Нарастание содержания билирубина приводит к развитию симптомов билирубиновой интоксикации: вялости, сонливости, угнетению физиологических рефлексов, снижению тонуса мышц. На 3^1-е сутки после рождения уровень билирубина может достигнуть критических цифр. Появляются симптомы ядерной желтухи: ригидность затылочных мышц, тонические судороги, напряжение большого родничка, пронзительный крик, симптом «заходящего солнца». Иногда развиваются лихорадка центрального происхождения, расстройства дыхания и нарушения сердечной деятельности. Моча ребенка окрашивается в интенсивный темный цвет, окраска стула не изменяется.
Иногда к концу 1-й недели у больных может нарушиться выделение желчи в кишечник — развивается холестаз (синдром сгущения желчи). Кожа приобретает зеленоватый оттенок, кал обесцвечивается, моча темнеет, в крови повышается содержание прямого билирубина.
Анемическая форма по течению наиболее доброкачественная. Клинически проявляется сразу после рождения или в течение 1-3-й недель жизни. Отмечаются бледность кожных покровов, иногда с легкой иктеричностью, небольшое увеличение печени, реже селезенки. Дети вялые, плохо сосут грудь.
В крови выявляется снижение гемоглобина и эритроцитов с увеличением незрелых форм. Уровень билирубина повышен незначительно.
Диагностика. В настоящее время разработаны методы антенатальной диагностики ГБН, при которых учитывают несовместимость крови по эритроцитарным антигенам, собирают анамнез матери (предшествующие прерывания беременности, выкидыши, рождение больных детей, гемотрансфузии без учета резус-фактора). Определяют в динамике титр проти- ворезусных и групповых антител в крови беременной женщины, проводят ультразвуковое сканирование и исследование околоплодных вод.
После рождения ребенка определяют группу крови и резус- принадлежность, при необходимости — билирубин в пуповинной крови и последующий почасовой его прирост, гемоглобин пуповинной и периферической крови; выраженность иммунологической реакции (пробу Кумбса, которая позволяет определить эритроциты новорожденного, связанные с антителами); выявляют ранние клинические симптомы заболевания.
Лечение. Направлено на борьбу с гипербилирубинемией, выведение антител и ликвидацию анемии. Различают лечение консервативное и оперативное.
К оперативному лечению относятся заменное переливание крови (ЗПК) и гемосорбция. ЗПК проводится при тяжелых формах заболевания. Для него обычно используют резус- отрицательную кровь той же группы, что и кровь ребенка (из расчета 150 мл/кг). За время операции заменяется около 70% крови больного. При выраженной анемии применяют эритроцитарную массу. В случае АВО-несовместимости для ЗПК используют О (I) группу крови или эритроцитарную массу О (I) группы, а также сухую плазму, совместимую с группой крови ребенка. При необходимости заменное переливание крови повторяют.
Перед операцией сестра готовит оснащение, подогревает кровь, аспирирует содержимое из желудка ребенка, делает очистительную клизму и пеленает его в стерильное белье, оставляя открытой переднюю стенку живота. Ребенка укладывают на подготовленные грелки (или в кувез) и следят за температурой и основными жизненными функциями. После операции дети подлежат интенсивному наблюдению.
В случае желтушных форм ГБН могут использоваться гемосорбция и плазмаферез (удаление билирубина из крови или плазмы при пропускании их через сорбент).
В первые 3-5 дней новорожденных кормят донорским молоком, так как физическая нагрузка может усилить гемолиз эритроцитов. Наличие антител в молоке не является противопоказанием к вскармливанию грудным молоком, поскольку в желудочно-кишечном тракте антитела разрушаются. Ребенка прикладывают к груди после снижения содержания билирубина в крови и уменьшения желтухи.
Профилактика. Состоит из строгого учета резус- принадлежности крови реципиента и донора при переливании крови, предупреждения нежелательной беременности, широкого комплекса социальных мер охраны здоровья женщин. Основным специфическим методом профилактики является введение женщине с резус-отрицательной кровью иммуноглобулина анти-D, тормозящего образование антител. Иммуноглобулин вводят после рождения здорового резус-положитель- ного ребенка, а также после прерывания беременности.
При нарастании титра антител у беременной проводят детоксикационную, гормональную, антигистаминную терапию, назначают витамины. Производится пересадка кожного лоскута от мужа с целью фиксации антител на антигенах трансплантата. При угрожающем титре антител применяют УФО крови, гемосорбцию, плазмаферез, а также прерывание беременности.
Прогноз. После гемолитической желтухи у детей могут наблюдаться разнообразные отклонения в психоневрологическом статусе. Среди детей, пораженных ГБН, выше общая заболеваемость, чаще отмечаются неадекватные реакции на профилактические прививки, психовегетативные нарушения, хронические поражения гепатобилиарной системы.
Контрольные вопросы и задания
1. Назовите обязанности сестры при плановой подготовке к реанимации в палате интенсивной терапии. 2. Перечислите основные принципы оказания помощи при асфиксии. 3. Укажите последовательность мероприятий при выведении ребенка из асфиксии. 4. В чем заключается профилактика вторичной асфиксии? 5. Перечислите наиболее часто встречаемые родовые травмы. 6. Как отличить родовую опухоль от кефалоге- матомы? Какова тактика сестры? 7. Какие клинические проявления характерны для повреждения ЦНС? 8. Как обеспечить лечение и уход ребенку с повреждением ЦНС? 9. Опишите желтушную форму ГБН. Почему развивается и чем опасна ядерная желтуха? 10. Как диагностируют ГБН? 11. Назовите принципы лечения ГБН и роль сестры в выхаживании детей.
Что такое ГБН (гемолитическая болезнь новорожденных), причины и лечение
 Гемолитическая болезнь новорожденных является одной из наиболее часто встречаемых причин возникновения жизнеугрожающих желтух и анемий у новорожденных. Данный диагноз на территории Российской Федерации встречается у 0.83% новорожденных. Даже в наше время, когда это заболевание досконально изучено, летальность при возникновении ядерной желтухи на фоне ГБН, составляет 2.5%.
Гемолитическая болезнь новорожденных является одной из наиболее часто встречаемых причин возникновения жизнеугрожающих желтух и анемий у новорожденных. Данный диагноз на территории Российской Федерации встречается у 0.83% новорожденных. Даже в наше время, когда это заболевание досконально изучено, летальность при возникновении ядерной желтухи на фоне ГБН, составляет 2.5%.
Чтобы предупредить развитие тяжелых осложнений, все беременные в обязательном порядке должны наблюдаться у врача. Повышенное внимание уделяется женщинам с Rh- кровью, 1-ой группой крови и ГБH в прошлых родах.
ГБН – что это такое
Для возникновения конфликта несовместимости, необходимо присутствие в материнской крови высоко специфичных антител, работающих против отсутствующих у нее эритроцитарных Д-антигенов (Rh-фактора). Несочетаемость по резусной системе развивается у трети пациентов с ГБН и носит название Rh-эритробластоза.
Гемолитическая болезнь возникает также из-за несочетаемости материнской и плодной крови по АBO системе. Конфликтность по антителам к группам крови носит название АBO-эритробластоза и встречается у двух третей пациентов.
Как наследуется Д-антиген
Для того, чтобы возникла гемолитическая болезнь, материнская кровь должна быть резусно-отрицательной, а отцовская, иметь резус+.
Rh+ мужчина может иметь гомозиготный (ДД) или гетерозиготный (Дд) набор генов резус системы.
У гомозиготного мужчины, все дети будут иметь + резус (стопроцентная наследуемость Д-антигена).
У гетерозиготного мужчины – семьдесят пять процентов детей будут резус + и двадцать пять процентов —.
Гемолитическая болезнь новорожденных по резусной системе
По наличию Rh-фактора, всех пациентов разделяют на резус + и -.
Rh или Д-антиген является липопротеином со сложной структурой антигенов. Он располагается только на внутренней поверхности эритроцитарной мембраны. Присутствие Д-антигенов на эритроцитарных мембранах свидетельствует о том, что кровь пациента резус +. У резус отрицательных людей, Д-антигена нет.
Д-антиген могут содержать только эритроцитарные мембраны, в других клетках и тканях организма его быть не может. Также, у человека не существует собственных, естественных антител к резусу -антигену.
Процессы дифференцировки Д-антигена начинаются у плода на пятой неделе развития. Максимальная активность резус фактора наблюдается к пятому-шестому месяцу. Иммунизация резусно-отрицательной крови матери (образование анти-О-антител) происходит при попадании в Rh- кровь Rh+ эритроцитов.
Однако, для образования иммунного ответа необходимо несколько антигенных стимулов. То есть, изоиммунизация (образование анти-О-антител) при первой беременности возможна только в 2% случаев.
Как правило, после рождения от резуса – матери резус + ребенка, организм матери первично сенсибилизируется. Это происходит в результате процесса микро-трансфузии в отрицательную кровь матери, положительных эритроцитов ребенка.
Усиливают микро-трансфузию аборты, отслойка плаценты, гестозы беременности, воспалительные болезни, сопровождающиеся нарушением плацентарной проницаемости и т.д. Все эти факторы усиливают проникновение в материнскую кровь Rh+ эритроцитов и увеличивают образование направленных против них анти-О-антител.
Поражение плода развивается при проникновении в кровь плода достаточного количества анти-О-антител, вызывающих гемолиз (разрушение) эритроцитов .
Каждая следующая беременность, усиливает материнскую специфическую иммунную реакцию и усиливает риск появления гемолитической болезни новорожденного по Rh.
При 1-ой беременности резусный конфликт возможен, если женщина уже иммунизирована в результате переливания ей резус- или АВО-несовместимой крови.
Гемолитическая болезнь новорожденных является результатом иммуноагрессивной реакции организма матери на собственный плод.
Как происходит гемолиз
После повреждения эритроцитов антителами, они распадаются в печени и селезенке.
Первичный гемолиз является внесосудистым. Вследствие этого процесса, гемоглобин из распавшихся эритроцитов не поступает в кровоток, а трансформируется тканевыми макрофагами в желчный пигмент – билирубин.
ГБН при резус конфликте. Причины
Риск развития несочетаемости по Rh возрастает с каждой следующей беременностью.
Возникновению ГБН способствует наличие у женщины:
- одного или нескольких абортов;
- самопроизвольных прерываний (выкидышей);
- беременности и родов Rh+ плодом;
- переливаний крови;
- отслойки плаценты, гестозов и тяжелых инфекционно-воспалительных патологий в анамнезе матери;
- инфицировании околоплодных вод;
- трансплантаций органов и тканей;
- ГБН во время предыдущих родов.
Гемолитическая болезнь новорожденных по группе крови
Для развития групповой несочетаемости, у матери должна быть группа 0 (1-я группа крови), а у малыша вторая (A) или третья (B) группа.
Наиболее часто несовместимость возникает у матерей с первой (0) и плодом с второй (A) группой. Антиген B и в-агглютинины третьей группы обладают значительно меньшей антигенной активностью, чем антиген A и а-агглютинины.












