Примерно у 40 % беременных женщин и 20 % не беременных во время посещения гинеколога выявляется кандидозный вагинит. Это одна из разновидностей молочницы, при которой возбудителем выступает Candida albicans, которая поражает слизистую оболочку влагалища и вульву. Отсюда второе название патологии – кандидозный кольпит.
Рассмотрим, какие причины могут спровоцировать бурный рост грибков Candida и как можно предотвратить заболевание. Также дадим информацию по основным симптомам, методам лечения; подскажем, к какому врачу обратиться и к каким видам диагностических мероприятий готовиться.
Механизм развития кандидозного вагинита
Слизистые оболочки рта, влагалища и прямой кишки у здорового человека населены дрожжеподобными грибками рода Candida. Обычно их количество незначительно, потому присутствие незаметно для окружающих людей и самого носителя. Однако из-за некоторых факторов колония грибков увеличивается, или некоторые экземпляры становятся опасными. В этом случае и развивается кандидоз. При увеличении числа грибков во влагалище развивается кандидозный вульвовагинит, реже – кандидозный вагинит.
Причины заболевания разнообразны, к ним относят:
- длительную терапию антибиотиками, особенно самовольную;
- применение гормональных контрацептивов;
- эндокринные нарушения;
- ослабление иммунитета вследствие тяжелого инфекционного заболевания;
- частую смену половых партнеров.
В некоторых случаях вторичными провоцирующими факторами могут выступать алкогольные напитки, курение, нарушения в питании. Также кандидозный вагинит возможен и при беременности – заболевание всегда вызывается снижением количества лактобактерий, а это, в свою очередь, может быть вызвано самыми разнообразными факторами, в том числе и вынашиванием ребенка.
Размножаясь, грибки Candida поражают слизистую оболочку влагалища, в которой начинаются воспалительные процессы. В особо тяжелых случаях вовлекаются вульва, а также шейка матки. Иногда на фоне ослабления барьерных функций влагалища вагинит может быть осложнен и другими возбудителями, в этом случае врачи говорят о смешанной форме болезни.
Симптомы кандидозного вагинита
Интенсивность признаков заболевания будет зависеть от его формы. Всего их две: острая и хроническая. При первой симптомы боле яркие, при второй могут отсутствовать или причинять незначительное беспокойство.

Чаще всего женщины жалуются на:
- жжение в области половых губ и вульвы;
- боль во время секса;
- выделения белого цвета и творожистой консистенции;
- неприятный запах от гениталий;
- боль при мочеиспускании.
При осмотре гинеколог выявляет отечность слизистой, ее покраснение. Также будет отчетливо видно характерный белый налет, полностью покрывающий стенки влагалища или формирующийся очагами разного размера.
Также возможно повышение температуры тела, раздражительность, воспаление прилегающих к влагалищу лимфоузлов. При хроническом кандидозном вагините женщины могут не ощущать никаких неприятных симптомов долгое время, но будут являться переносчиками болезни и заражать мужчин.
Методы диагностики
Опытный гинеколог может без труда поставить диагноз на основании внешних признаков и данных анамнеза пациентки. Однако для исключения других патологий и более точной тактики лечения потребуется сдать ряд анализов:
- бактериологический анализ мазка;
- общий и биохимический анализ крови;
- анализ мочи.
Хороший результат может дать тестирование с КОН, с помощью которого можно с высокой точностью выявить мицелий возбудителя.
УЗИ при кандидозном вагините не делают. Исключение ситуации, когда врач подозревает развитие осложнений в соседних органах – матке, мочевом пузыре. В этом случае к ультразвуковому исследованию могут добавляться МРТ, КТ и другие виды обследований, которые кажутся врачу целесообразными.
При частых рецидивирующих вспышках кандидоза придется провериться на наличие ряда заболеваний – сахарного диабета, ВИЧ и других патологий, которые могут ослабить иммунную систему человека и вызвать снижение барьерной функции половых органов.
Особенности терапии кандидозного вагинита
Тактика лечения подбирается гинекологом индивидуально, с учетом имеющихся хронических заболеваний, степени поражения слизистой грибками кандида и других факторов
Терапия кандидозного вагинита у женщин может иметь три направления:
- борьба с заболеванием, спровоцировавшим кандидозный вагинит;
- подавление численности грибков;
- общее укрепление организма.
Выбор препарата зависит от тяжести течения заболевания. Кроме того, гинеколог должен учитываться, что все микроорганизмы со временем вырабатывают устойчивость к действию лекарств, поэтому дозировка должна быть подобрана так, чтобы уничтожить грибки и не навредить пациентке.
Терапия легкого течения
Если симптоматика выражена не ярко, а патологический процесс не охватил обширные участки слизистой влагалища, гинеколог рекомендует средства местного применения. Например, может назначаться Ломексин в капсулах (одну во влагалище). Другие лекарственные средства местного применения и схемы лечения ими указаны в таблице.
| Препарат | Форма | Дозировка | Продолжительность лечения |
| Миконазол | Свечи 100 мг | 1 свеча интервагинально в день | 1 неделя |
| Свечи 200 мг | 3 дня | ||
| Клотримазол | Крем 1 % | 1 нанесение в день | 2 недели |
| Тиоконазол | Мазь 6,5 % | 5 г | Однократно |
| Бутоконазол | Крем 2 % | 1 раз в день | 3 дня |
| Нистатин | Влагалищные таблетки | 100 000 ЕД 1 раз в день | 2 недели |
Перечисленные в таблице препараты могут иметь побочные эффекты и подходяти не всем женщинам. Не лечитесь самостоятельно, обратитесь к гинекологу, чтобы он подобрал оптимальный препарат и сказал, по какой схеме лечиться.

Терапия тяжелого течения
Если женщина поздно обратилась к врачу и кандидозный вагинит прогрессирует, а воспалительный процесс перебросился на соседние органы и ткани – одними местными средствами не обойтись. Врач начинает комбинированное лечение, состоящее из системных и местных противогрибковых препаратов. Схемы и виды различные, например, может рекомендоваться такая терапия:
- флуканазола 150 мг (внутрь однократно);
- Ломексина 1000 мг во влагалище.
Тяжелое течение заболевания почти всегда осложняется активизацией различных бактерий. Поэтому дополнительно могут назначаться антибиотики широкого спектра действия в индивидуальной дозировке. Также принимаются меры для стабилизации фона лактобактерий во влагалище и общего укрепления иммунной системы организма. Могут назначаться витаминно-минеральные комплексы, проводиться физиотерапия.
Внимание! Во время лечения кандидозного вагинита необходимо прекратить интимную жизнь и воздержаться от употребления алкогольных напитков.
Терапия должна сопровождаться регулярными лабораторными исследованиями, в ходе которых выявляется численность и наличие возбудителей. Это позволяет врачу менять препараты и дозировки, именно поэтому самостоятельное лечение в домашних условиях
Терапия рецидивирующего течения
При хроническом кандидозном вагините может случаться до четырех обострений за год. В этом случае нужна особенно тщательная диагностика, направленная на выявление провоцирующих кандидоз заболеваний.
Для лечения могут назначаться:
- Полижинкас 1 таблетка на ночь, продолжительность курса до 15 дней.
- Ломексин в капсулах.
- Дифлюкан внутрь в установленные врачом дни.
При выявлении сахарного диабета или других эндокринных и иммунных нарушений принимаются меры по их коррекции. В случае обнаружения гормонального сбоя назначаются соответствующие препараты. В противном случае говорить о сколько-нибудь эффективном лечении невозможно – удастся лишь снизить интенсивность таких симптомов, как зуд и жжение во влагалище.
Профилактика кандидозного вагинита
Полностью исключить вероятность развития подобного заболевания не получится – в основе механизма его развития лежит множество причин, предугадать все невозможно. Тем не менее с помощью нашей краткой памятки можно существенно снизить риск развития кандидоза во влагалище.
- следить за сбалансированностью рациона 9причиной вагинита может быть даже вегетарианство);
- избавиться от вредных привычек;
- избегать случайных связей или частой смены половых партнёров;
- не принимать самостоятельно антибиотики, не нарушать установленную врачом схему лечения;
- с осторожностью пользоваться гормональными контрацептивами;
- следить за интимной гигиеной;
- ограничить количество сахара в пище;
- не носить синтетическое белье;
- применять водорастворимые смазки при половом акте.
Также важно исключить спринцевания, если они не назначены врачом. Особенно осторожной нужно быть при лечении чего-либо с помощью народных методов.
Популярные статьи:
- Гормональные изменения в период менопаузы и необходимые для женщин анализы
- Вагинит лечение народными средствами
- 7 народных рецептов для лечения воспаления яичников
Обобщим материал
Кандидозный вагинит можно вылечить, если вовремя обратиться к врачу. Поводом для беспокойства должны стать творожистые выделения, сопровождающиеся судом и неприятный запах от гениталий. Лечение подбирается с учетом течения заболевания и может длиться до трех недель. Чтобы не допустить развития кандидоза нужно сохранить нашу памятку и соблюдать указанные в ней правила.
Прочитали: 2 578
Добавить комментарий Отменить ответ
Анализы и диагностика















Размещенные на сайте материалы могут содержать информацию, предназначенную для пользователей старше 18 лет, согласно закону №436-ФЗ от 29.12.2010 года «О защите детей от информации, причиняющей вред их здоровью и развитию». 18+.
Информация, опубликованная на сайте, предназначена только для ознакомления и не заменит квалифицированную медицинскую помощь. Обязательно проконсультируйтесь с врачом!
Оставляя сообщения и комментарии на сайте, вы соглашаетесь на обработку ваших данных — Соглашение об обработке персональных данных
Кандидозный кольпит
95% женщин сталкивались ранее, а может, сталкиваются сейчас с такой малоприятной проблемой как молочница. Это заболевание имеет грамотное медицинское название – кандидозный кольпит или вагинит. Что это такое, каковы причины развития заболевания и как его распознать вы узнаете ниже.

Что это такое кандидозный вагинит
Начнем с самого начала. Кольпит (вагинит) – это воспаление слизистой оболочки влагалища. На возникновение воспаления влияют такие патологические факторы, как:
- бактерии;
- вирусы;
- грибы.
В принципе, кандидозный кольпит (вагинит) — это форма вагинита, которая возникает под действием грибов рода Candida.
В норме на слизистой оболочки влагалища женщины живут очень полезные лактобактерии, которые защищают ее от различных инфекций. Но благодаря тем или иным обстоятельствам их защитные свойства ослабевают и на слизистую влагалища начинают прикрепляться вредные грибы. Так начинается кандидозный вагинит.

Грибы рода Candida, как и лактобактерии, являются частью флоры слизистой оболочки влагалища. Когда защитные силы организма ослабевают, число лактобактерий уменьшается и кандиды начинают превалировать.
По длительности заболевания различают:
- острый кандидозный вагинит (мучения с ним дляться до двух месяцев);
- рецидивирующий (проблема возникает более четырех раз за год, характеризуется частыми рецидивами);
- хронический кандидозный кольпит (болезнь длится более 2-х месяцев).
Кольпит может развиться как у женщин, так и у мужчин.
Причины, вызывающие заболевание
- ослабление защитных сил организма после каких-либо перенесенных заболеваний или наличие постоянной инфекции в организме;
- заболевания эндокринной системы, связанные с гормональным дисбалансом: заболевания щитовидной железы, поджелудочной железы (сахарный диабет), надпочечниковая недостаточность.
- наличие хронических инфекций передаваемых половым путем;
- частая смена половых партнеров и незащищенный половой акт (во время секса без презерватива передается большое количество бактерий обоим партнерам);
- перенесенные операционные вмешательства;
- самопроизвольный и бесконтрольный прием антибиотиков и оральных контрацептивов. Эти препараты, представленные в огромном количестве в аптеках, должны быть грамотно подобраны врачом и подходить именно вам.
- туберкулез;
- не сбалансированное и не регулярное питание, так же нарушения обмена веществ;
- нарушение ритмов сна и бодрствования;
- переутомление физическое и эмоциональное;
- из-за смены женского гормонального фона при беременности и после родов. Кандидозный кольпит при беременности особенно опасен и требует немедленного обращения к врачу.
Кандидозный вагинит симптомы у женщин
Симптомы кандидозного вагинита не отличаются от молочницы, так как это одно и то же заболевание!
Первый и самый главный симптом болезни — наличие запаха рыбы из интимных мест. Обнаружив его, женщина, даже без помощи врача может понять, что она больна.
Так же среди первых симптомов кандидозного кольпита можно выделить:
- крайне неприятные болевые ощущения во влагалище;
- дискомфорт и сухость во время и после полового акта;
- выраженные жжение, зуд, боль во влагалище;
- обильные (и не очень) выделения из вагины (белого цвета);
- творожистая или более жидкая консистенция выделений;
- отечная и болезненная слизистая влагалища;
- затрудненное мочеиспускание с болью во время процесса и острым чувством жжения.
Кроме того, у женщины могут воспалиться и увеличиться паховые лимфатические узлы.

Все эти изменения в повседневной жизни доставляют женщине огромные неудобства, которые, в последующем, могут сопровождаться потерей аппетита, бессонными ночами и нервными расстройствами (психозами).
С частыми рецидивами и осложнениями кандидозного вагинита женщина может сталкиваться после родов. Это связано с тем, что защитные силы организма только что родившей женщины значительно снижены.
При неправильной интимной гигиене попадание патогенной микрофлоры из кишечника во влагалище женщины так же вызывает развитие кандидозного вагинита.
Самый разгар кандидозного вагинита приходится на предменструальный период, а к началу менструации симптомы заболевания обычно утихают.
Симптомы кандидозного вагинита могут отличаться в зависимости от его формы:
- При острой форме — все перечисленные симптомы развиваются очень стремительно. Заболевание протекает активно, но при адекватно подобранном лечении в течение месяца проходит без следа.
- При развитии хронической формы симптомы болезни затихают, но через какой — то промежуток времени появляются заново. Дополнительно ко всем вышеперечисленным симптомам присоединяются сильные боли внизу живота при половом сношении (и после него), при физических нагрузках или водных процедурах.
Если не обратить внимание на первые проявления вагинита — дискомфорт, запах, зуд, выделения – и не начать борьбу с ним, болезнь перейдет дальше, затронув даже глубокие внутренние половые органы женщины. Это обязательно отразится на женском здоровье в последующем. Женщинам необходимо регулярно посещать гинеколога особенно при проявлении первых признаков заболевания.
Чем раньше доктор установит вам диагноз, тем раньше вы почувствуете облегчение от надоедающих симптомов.
Кандидозный балонопостит у мужчин
Кандидозный кольпит, который развивается у мужчин, имеет название кандидозный баланопостит. Это также достаточно частое явление. Грибы рода Кандида живут у мужчин на слизистой полового члена – головке, крайней плоти. И, так же как и у женщин, под действием неблагоприятных факторов они начинают усиленно размножатся. В результате этого симптомы кандидозного балонопостита не заставят себя долго ждать — головка полового члена и крайняя плоть воспаляться и покроются белесым крупчатым налетом.
Балонопостит развивается со своими специфическими симптомами, локализующимися на головке полового члена и крайней плоти. Это:
- сильный и приносящий огромный дискомфорт зуд;
- покраснение и выраженный отек;
- налет белого или сероватого цвета.
Кроме того мужчины чувствуют очень неприятные и болезненные ощущения при эрекции и во время интимного процесса.
Если патологический процесс сильно запущен, у мужчин поражается уретра и начинается учащенное мочеиспускание, ощущается острая боль и нестерпимое жжение во время процесса мочеиспускания. Так же в моче мужчины могут наблюдать густые белые выделения с патологическими вкраплениями в виде белых нитей.
Диагностика заболевания
Современные методы диагностики позволяют доктору очень легко и быстро поставить правильный диагноз.
На приеме врач-гинеколог осматривает состояние слизистой оболочки женщины, берет мазок с пораженного участка и отправляет его в лабораторию. В лаборатории этот мазок смотрят под микроскопом и обнаруживают мицелий гриба. Чтобы понять, что это именно мицелий гриба рода candida, делают его культурологический посев на питательную среду. Если мицелий даст рост, то врач может с уверенностью выставить точный диагноз.
Точная диагностика кандидозного кольпита возможна, когда колонии грибка достаточно подрастут. Тогда на них воздействуют различными противогрибковыми препаратами и определяют, от какого из них мицелий перестал расти. Это идеальный способ подбора персонального лекарства.
Лечение кандидозного кольпита
После сбора анамнеза (жалоб), изучения симптомов, лабораторных исследований и подтверждения диагноза «кандидозный кольпит» назначается лечение медикаментозными препаратами.
Если после проведенного исследования у человека были определены грибы рода Candida, но у пациента отсутствуют какие-либо клинические проявления болезни, значит, он является носителем грибковой инфекции, и никакого лечения проводить не нужно.
Лекарственные препараты для борьбы с кандидозным кольпитом делятся на две большие группы:
- Противогрибковые препараты местного действия. К ним относятся мази для наружного применения, эффективные свечи (содержащие кетоконазол, клотримазол, натамицин). Лекарственные препараты этой группы действуют конкретно на очаг воспаления, поэтому они могут помочь только при неосложненном кандидозном вагините;
- Противогрибковые препараты системного действия. Применяются в виде таблеток или растворов для инъекций (примеры: нистатин, клотримазол, флуканозол). Лекарственные препараты этой группы нужно применять при рецидивирующем и хроническом кандидозном кольпите, потому что они всасываются в кровь и разносятся ко всем проблемным зонам организма.
После лечения противогрибковыми препаратами следует принимать препараты, которые улучшат микрофлору слизистых оболочек, так называемые эубиотики. Примерами эубиотиков являются бифидумбактерин, ацилакт. Продолжительность их приема десять дней.
Так же стоит дополнительно пропить комплекс поливитаминов для поддержания хорошего настроения и сил в холодное время года.
Народная медицина со своими многочисленными рецептами может лишь уменьшить проявления заболевания на некоторое время. Но вскоре болезнь вернется с новыми силами и принесет еще больше тревоги и беспокойства в вашу жизнь.
Профилактика рецидивов
После лечения и стабилизации состояние требуется не допустить рецидивов, для этого нужно вылечить все имеющиеся очаги хронической инфекции.
Чтобы не допустить появления столь неприятной болезни важно знать, что ни в коем случае нельзя:
- пренебрегать правилами интимной гигиены (ежедневный душ);
- спринцеваться;
- носить тесное, плохо пропускающее воздух нижние белье;
- постоянно носить ежедневные прокладки;
- продолжительное время (более 2-3 часов) пользоваться тампонами;
- более трех часов пользоваться прокладками (в дни менструации женщины).
Кроме того постарайтесь:
- при соблюдении привил интимной гигиены вместо мыла использовать специальные интимные гели;
- при покупке выбирайте удобное нижнее белье из натуральных тканей;
- соблюдать простые правила правильного питания: прекратить прием легкоусвояемых углеводов, копченого, соленого.
Соблюдение этих простых правил поможет вам избежать кандидозного вагинита в будущем.
Вульвовагинальный кандидоз
 Вульвовагинальным кандидозом (ВВК) называют инфекционное урогенитальное заболевание, поражающее слизистую влагалища, вульвы, промежности, уретры.
Вульвовагинальным кандидозом (ВВК) называют инфекционное урогенитальное заболевание, поражающее слизистую влагалища, вульвы, промежности, уретры.
Воспалительный процесс вызывают грибки Кандида. По частоте случаев проявление ВВК стоит на 2 месте после бактериального вагиноза.
Больше половины женщин на планете раз в жизни отмечали у себя признаки вульвовагинального кандидоза. Чтобы снизить вероятность заболевания нужно принимать антибиотики только по назначению врача, поддерживать иммунитет, скорректировать рацион, выбрать правильные средства контрацепции, соблюдать личную гигиену.
В медицине выделяют 2 формы болезни при вульвовагинальном кандидозе – острую и хроническую. Возбудителем заболевания чаще становятся грибки семейства Candida (C. albicans, C. krusei, С. pseudotropicalis, C. parapsilosis C. glabrata), но в последнее время растет количество заболеваний, вызванных грибками Saccharomyces cerevisae, Torulopsis glabrata и др.
Причины вульвовагинального кандидоза
В норме дрожжеподобные грибки присутствует в микрофлоре каждого человека. При сопутствующих факторах грибки активно размножаются, начинается молочница.
Основные причины, способствующие повышению активности грибка:
- беременность, сахарный диабет;
- неправильно выбранное нижнее белье (синтетика, обтягивающее);
- длительный прием антибиотиков, стероидов, оральных контрацептивов;
- злоупотребление ношением прокладок;
- пренебрежение гигиеной или чрезмерная чистоплотность.
Симптомы ВВК
Диагностировать вульвовагинальный кандидоз должен врач, но и самостоятельно женщина может предположить наличие болезни, если заметит характерный для молочницы симптом из перечисленных ниже:
- сильное жжение, зуд половых органов, ухудшение состояния после полового акта, водных процедур, при менструации, во время долгой ходьбы;
- выделения творожистой консистенции серо-белого цвета;
- отечность и гиперемия слизистой половых органов, кровоточащие ранки.
Заметив у себя несколько симптомов, нужно обращаться к врачу. Если вовремя не начать лечить вульвовагинальный кандидоз, это может привести к инфекциям в органах малого таза и мочевыделительной системы, стенозу влагалища, преждевременным родам, рождению детей с малым весом и пр.
Диагностические исследования
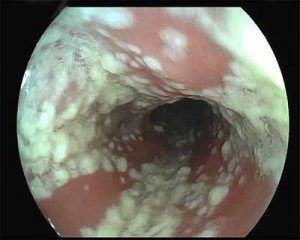 Чтобы правильно подобрать лечение, врач должен убедиться, что у пациентки вульвовагинальный кандидоз, или определить другое заболевание, имеющее схожие симптомы (выделения, зуд, повреждения слизистой и пр.).
Чтобы правильно подобрать лечение, врач должен убедиться, что у пациентки вульвовагинальный кандидоз, или определить другое заболевание, имеющее схожие симптомы (выделения, зуд, повреждения слизистой и пр.).
Врач будет опираться на результаты физикального обследования, жалобы пациентки, данные лабораторных анализов. В лаборатории проводят микробиологическую и иммунофлуоресцентную диагностику, серологические и иммунологические исследования. Как правило, микоз половым путем не передается, но в случае диагностики у мужчины кандидозного баланопостита лечат обоих партнеров.
Лечение вульвовагинального кандидоза
Лечение ВВК в острой форме обычно не вызывает трудностей. Врач назначает подходящие антифунгицидные препараты из группы азолов, на время лечения нужно отказаться от антибиотиков, глюкокортикоидов, гормонов.
Для успешного лечения вредные привычки нужно исключить, скорректировать диету, комплексно воздействовать на очаги, пораженные грибком. Помимо лечебных препаратов, даются рекомендации по гигиене, выбору нижнего белья. Народные рецепты можно использовать, как вспомогательные средства для лечения кандидоза. Это могут быть отвары, компрессы, ванночки, спринцевания растворами лекарственных трав. Дозировку и длительность определяет врач.
Если болезнь протекает в хронической форме с регулярными рецидивами, лечение предстоит сложное. Пациенту будут назначены противогрибковые препараты, вспомогательная терапия. Врач выбирает локальное средство, исходя из результатов анализов, возраста пациента, сопутствующих болезней.
Выбор медикаментов предстоит сделать из следующих препаратов:
- крем бутоконазол 2% вводится однократно во влагалище в количестве 5 мг;
- свечи кетоконазол 400 мг назначаются на 3-5 дней;
- таблетки флуконазол – 150 мг 1 раз;
- таблетки итраконазол 200 мг употребляются дважды в день, курс – 3 дня;
- вагинальная свеча сертаконазол 300 мг – однократно;
- клотримазол в разных формах (влагалищные таблетки по 100 м назначают на неделю, таблетки по 200 мг – на 3 дня, таблетку 500 мг – однократно, а крем 1% вводят во влагалище в течение недели-двух);
- свечи миконазол назначают по 100 мг на неделю или по 200 мг на 3 дня;
- свечи нистатин назначают на 2 недели ежедневного применения;
- мазь тиоконазол 6,5% наносят однократно интравагинально.
Несмотря на высокую эффективность местных противогрибковых препаратов, у многих пациенток спустя 3 месяца вульвовагинальный кандидоз проявляется вновь.
Причиной рецидива могут быть антибиотики, которые при длительном применении способны изменить микрофлору влагалища. Также риск вновь заболеть ВВК больше у тех пациентов, которые применяют гормональные контрацептивы либо вынашивают ребенка.
Рост уровня эстрогенов влечет за собой повышение гликогена, что создает благоприятные условия для размножения грибков. По этой же причине влагалищным кандидозом часто болеют женщины с сахарным диабетом – на его фоне иммунитет снижается, гликоген растет.
Другой фактор, из-за которого рецидивирует молочница – увеличение видов грибков, вызывающих заболевания. Так, разновидности C. glabrata, С. pseudotropicalis , C. parapsilosis менее чувствительны к традиционной терапии, чем С. albicans. Сложность выбора препарата объясняется пренебрежением рекомендованной схемой лечения. Если пациентка завершает курс терапии раньше, чем наступило полное излечение, грибки рецидивируют, получают устойчивость к некоторым лекарствам.
Важно учесть, если при острой форме болезни может быть достаточно местных противогрибковых средств, то хронический вульвовагинальный кандидоз лечится комплексно – сочетанием местных, системных и противорецидивных препаратов. Дополнительно назначаются иммуномодулирующие средства, а также нацеленные на нормализацию микрофлоры.
Для лечения хронической формы молочницы назначают местные препараты из группы азолов примерно на 2 недели. Параллельно пациентам выписывается системный противогрибковый препарат (таблетки итраконазол дважды в день по 200 мг на 3 дня, таблетки флуконазол 1 раз в день по 150 мг на 3 дня и пр.).
Профилактика кандидоза
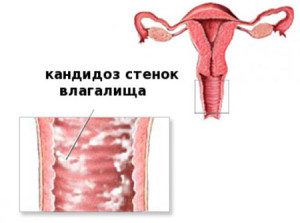 Чтобы предупредить рецидивы вульвовагинального кандидоза, врач может назначить таблетки итраконазол 200 мг, флуконазол 150 мг и другие препараты, перечисленные ниже. Понадобится выпить 1 таблетку в 1 день менструации. Повторять в течение полугода. Дополнительную помощь окажут местные препараты, которые применяют 1 раз в неделю на протяжении этого же срока.
Чтобы предупредить рецидивы вульвовагинального кандидоза, врач может назначить таблетки итраконазол 200 мг, флуконазол 150 мг и другие препараты, перечисленные ниже. Понадобится выпить 1 таблетку в 1 день менструации. Повторять в течение полугода. Дополнительную помощь окажут местные препараты, которые применяют 1 раз в неделю на протяжении этого же срока.
Среди популярных противогрибковых таблеток можно выделить следующие:
- леворин 500 тыс. ЕД. Принимается по назначению врача до 4 раз в сутки, курс 10-12 дней;
- нистатин 500 тыс. ЕД. Принимается по рекомендованной врачом схеме до 5 раз в сутки, длительность терапии 10-14 дней. Чтобы увеличить эффективность лекарства параллельно используют интравагинальные свечи нистатин;
- амфоглюкамин 200 тыс. ЕД. Принимается дважды в день, курс 10-14 дней.
Среди эффективных препаратов локального действия выделяют:
- препараты из группы имидазолов (клотримазол, гинезол, миконазол, бифоназол, изоконазол, гиналгин) – по 1 свече или 1 дозе крема внутрь влагалища перед сном, курс — 10 дней;
- полижинакс (полимиксин, неомицин, нистатин) по 1 свече во влагалище на ночь, длительность курса — 12 дней;
- тержинан (неомицин, тернидазол, нистатин) – по 1 свече на ночь, курс – 10 дней;
- пимафукорт (неомицин, амицин, гидрокортизон) – мазь или крем вводится во влагалище 2-4 раза в день, курс – 2 недели;
- бетадин – по 1 свече на ночь, курс длится до 2 недель;
- мератин-комби (неомицин, орнидазол, нистатин) — по 1 свече интравагинально на ночь, длительность терапии — 10 дней.
Важным условием успешного лечения молочницы является окончание курса терапии только после того, как врач убедится, что возбудитель заболевания побежден. Во время лечения острой формы кандидоза через неделю после дня окончания назначенного курса терапии проводится контроль состояния здоровья пациентки.
Во время оценки эффективности лечения кандидоза в хронической форме нужно контролировать состояние здоровья 3 месяца подряд, обращаясь к врачу в 1 день после менструации.
Врач возьмет мазок из влагалища на исследование отделяемого под микроскопом, назначит посев для определения патогенных микроорганизмов и их чувствительности к лекарственным препаратам.
Кандидозный вагинит
Время чтения: мин.

| Название услуги | Цена |
|---|---|
| Акция! Первичная консультация репродуктолога и УЗИ | 0 руб. |
| Повторная консультация репродуктолога | 1 900 руб. |
| Первичная консультация репродуктолога, к.м.н. Осиной Е.А. | 10 000 руб. |
| Терапия препаратом Пимафуцин супп.вагин.100мг №3 | 370 руб. |
| Терапия препаратом Тержинан свечи вагинальные №10 | 580 руб. |
| ВПЧ скрининг (15+КВМ) – вагинальный соскоб | 1 200 руб. |
| ВПЧ скрининг (21+КВМ) – вагинальный соскоб | 3 000 руб. |
| ВПЧ скрининг (4+КВМ) – вагинальный соскоб | 800 руб. |
| Выявление возбудителей ИППП (7+КВМ) – вагинальный соскоб | 1 100 руб. |
| Скрининг микрофлоры урогенитального тракта (13+КВМ) – вагинальный соскоб | 1 800 руб. |
| Фемофлор-17+КВМ — вагинальный соскоб | 2 500 руб. |
| Фемофлор-7+КВМ — вагинальный соскоб | 1 200 руб. |
| Фемофлор-9+КВМ — вагинальный соскоб | 1 500 руб. |
| Программа «Здоровье женщин после 40» | 31 770 руб. |
Лечение молочницы и вагинита
Чем отличается вагинит от молочницы? Описывая типичные проявления вагинита, можно заметить, что они сходны с теми проявлениями, с которыми женщина сталкивается в процессе заболевания молочницей.
Вагинит вызванный грибами рода кандида: что это?
Молочница – это заболевание исключительно грибковой этиологии, в то время как вагинит могут вызывать как специфические, так и неспецифические возбудители, в том числе и грибок Кандида, его еще можно назвать дрожжевой вагинит. При молочнице активно размножается грибок внутри влагалища, кроме того, серьезно страдает влагалищная микрофлора. Влагалищная слизистая и оболочки вокруг нее оказываются значительно повреждены грибком.
Что касается кандидозного вагинита, то здесь воспаляется влагалищная слизистая, существенно сокращается количество лактобактерий внутри влагалища, которые заменяются условно-патогенными микроорганизмами. Но проявления вагинита могут варьироваться, поскольку они зависят от того, какой конкретно у них был возбудитель.
Таким образом, кандидоз, вагинит и молочница – это сходные понятия касательно нарушений в женской половой сфере, но небольшое различие между вагинитом и молочницей все же имеется. Кандидоз и молочница – понятия абсолютно тождественные.
Кандидозный вагинит по МКБ
Чем лечить кандидозный вагинит (МКБ-10)? Во-первых, стоит отметить, что согласно данной классификации номер болезни будет 77.1. Он характеризуется как кандидоз вульвы и вагины. Препаратами, применяемыми для лечения патологии, стали Ваготил, Вагиферон и Дифлюкан, а также Клион-Д. МКБ-10 представляет обширный список средств, а это лишь некоторые из них. Конкретное средство должно подбираться совместно с врачом, который наблюдает женщину.
Что такое кандидозный вагинит?
Кандидозный вагинит – это воспаление влагалищной слизистой под влиянием активности грибков из рода Кандида. Провоцирующими факторами, способными вызвать появление такого заболевания, становятся следующие:
- Ношение тесного нижнего белья и неправильное использование средств, призванных обеспечить контрацепцию;
- Терапия стероидными гормонами;
- Терапия антибиотиками локального и общего действия;
- Использование в лечении цитостатиков и рентгенотерапии;
- Наличие в организме состояний, которые могут спровоцировать падение защитных сил организма, например, стрессы, тонзиллиты, ангина или бронхит, дисбактериоз в кишечнике;
- Травмы половых органов женщины либо врожденные аномалии их развития;
- Нарушения эндрокринного характера, например, гипотиреоз или сахарный диабет.
Активность кандид: вагинит (симптоматика)
Типичными проявлениями кандидозного вагинита считаются густые, белые выделения из влагалища; неприятный запах после осуществленного полового акта; зуд и жжение в полости влагалища, которое становится интенсивнее в ночное время суток или за неделю до наступления менструации; зуд и чувство жжения, распирания после полового акта либо после принятия душа.
Такие симптомы могут утихать и постепенно снова нарастать, но их проявление особенно заметно во время протекания беременности и перед менструацией. Но это также зависит от индивидуальных особенностей женского организма.
Лечение молочницы (вагинита)
Кандидозный вагинит: лечение – как оно должно проводиться? Прежде всего, доктор должен провести гинекологический осмотр. Опытный врач сразу предположит, что пациентка столкнулась именно с кандидозным вагинитом. Однако, предположений в таком случае недостаточно. Подтвердить диагноз поможет микроскопическое изучение мазка, взятого из влагалища. После того как диагноз подтвердился и доктор получил результаты бакпосева, будет назначен необходимый антибиотик, исходя из чувствительности условно-патогенных микроорганизмов к тому или иному антибиотику.
Если женщина принимает антибиотик и видит, что симптоматика кандидозного вагинита исчезла уже на второй – третий день такого лечения, ни в коем случае нельзя прекращать прием. Курс лечения обязательно нужно довести до конца.
Лечению должен подвергнуться также и сексуальный партнер женщины. Это нужно для того, чтобы в случае наличия у него сходной проблемы он впоследствии снова не заразил вылечившуюся женщину и не страдал от проявлений болезни сам. Нужно лечение партнера сочетать с полным половым покоем. Оба партнера должны категорически отказаться от употребления алкоголя в данный период.
Как вылечить кандидозный вагинит навсегда?
Основой лечения против кандидозного вагинита также принято считать повышение собственного иммунитета. Нужно заняться одновременной коррекцией влагалищной и кишечной микрофлоры. Почему? Дело в том, что именно микрофлора в нормальном состоянии не дает болезнетворным и патогенным микроорганизмам проникнуть в тело человека и начать вести там пагубную жизнедеятельность.
Эффективным препаратом против болезни признан Метронидазол. Он не просто угнетает возбудителя, но и увеличивает продуцирование организмом интерферона. Также активно назначаются производные тинидазола, такие как орнидазол, тинидазол и теонитразол.
Флуконазол при вагините
Флуконазол при вагините также является отличным решением и помогает справиться даже с длительным и вялотекущим кандидозным вагинитом. Иногда достаточно принято препарат всего один раз, чтобы полностью купировать симптоматику болезни и уничтожить ее возбудителя. Часто также применяются препараты комплексного действия, например, Тержинан и Полижинакс, они применяются локально.
Дрожжевой вагинит при молочнице
Такой вагинит чаще называют бактериальным и он склонен появляться именно тогда, когда женщина больна молочницей. При этом воспаляется влагалищная слизистая вследствие того, что свою деятельность на ней ведут разного рода грибки. Это приводит к возникновению постоянного дискомфорта, раздражительности и нервозности у женщины. В таком случае нужно срочно обратиться к врачу за консультацией. Он скажет, что делать дальше и как правильно себя вести. Безусловно, дело не обойдется без назначения соответствующих анализов и забора мазка.
Вагиноз, кольпит и молочница: признаки похожи — болезни разные
Самые распространённые инфекционные заболевания влагалища — бактериальный вагиноз, кольпит и кандидоз (молочница). Все они вызваны активностью патогенных микроорганизмов, но механизм возникновения каждого заболевания и особенности протекания различны. Соответственно различаются и способы лечения. Вот почему самостоятельная постановка диагноза и самолечение практически всегда приводят к переходу патологии в разряд хронических.
Что такое вагиноз, вагинит (кольпит) и молочница
Бактериальный вагиноз (гарднереллёз) — это невоспалительное заболевание, которое выражается в изменении состава микрофлоры влагалища, вследствие чего уменьшается количество полезных молочнокислых бактерий и увеличивается удельный вес патогенной и условно-патогенной флоры. Клетки лейкоцитов при вагинозе отсутствуют, потому что воспаления не происходит.
вагиноз, кольпит и молочница
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vaginoz-vaginit.jpg?fit=448%2C300&ssl=1?v=1572898692″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vaginoz-vaginit.jpg?fit=821%2C550&ssl=1?v=1572898692″ src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vaginoz-vaginit-821×550.jpg?resize=790%2C529″ alt=»вагиноз, вагинит» width=»790″ height=»529″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vaginoz-vaginit.jpg?w=821&ssl=1 821w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vaginoz-vaginit.jpg?w=448&ssl=1 448w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vaginoz-vaginit.jpg?w=768&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/vaginoz-vaginit.jpg?w=1049&ssl=1 1049w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Женщины, заболев бактериальным вагинозом, отмечают увеличение объема выделений из влагалища, которые приобретают резкий отвратительный запах «тухлой рыбы». Но в отличие от венерических заболеваний, в этом случае отсутствуют зуд, жжение и воспаление. Из-за его причины — изменение флоры — болезнь называют дисбактериозом влагалища.
Вагинит (кольпит) — это воспаление слизистых стенок влагалища, вызванное изменением соотношения полезной и болезнетворной микрофлоры в пользу патогенных бактерий.
Признаки бактериального вагинита проявляются ярко не всегда, а вот гинеколог во время осмотра увидит, что слизистая влагалища красная с локальными кровоизлияниями.
Со временем кольпит распространяется и на наружные половые органов, вызывая вульвит — воспаление вульвы со всеми вытекающими отсюда последствиями.
Молочница (кандидоз) — это инфекционное воспалительное заболевание, вызванное деятельностью дрожжеподобного грибка Candida. Споры этого грибка присутствуют в составе нормальной микрофлоры здорового человека, но при ослаблении иммунитета в большом количестве начинает развиваться патогенный штамм.
Продукты жизнедеятельности бактерий — выделения в виде творога, за что болезнь и получила название — молочница.
Чем отличаются симптомы вагиноза, вагинита и молочницы
Сравним признаки кольпита, кандидоза и гарднереллеза:
Зуд и жжение в области половых органов
Имеют неприятный «рыбный» запах
Могут быть как гнойные выделения, так и сухость влагалища
Белые творожистые выделения
Покраснение и отёк тканей
Наличие болезнетворных бактерий
Причины появления вагиноза, вагинита и молочницы
Все три заболевания объединяет то, что спровоцировать развитие инфекции может не только незащищённый половой акт). Также часто болезнь связана с изменением гормонального фона, падением иммунитета и др. причинами.
Суть процесса такова: каждая женщина, достигшая половозрелого возраста, имеет уникальный состав микрофлоры. Он непостоянен — биофлору формируют различные факторы, в том числе овуляция, ОРВИ, стресс, приём гормональных контрацептивов, ношение облегающих брюк из плотной ткани и пр. Все эти процессы вызывают изменение условий, необходимых для жизнедеятельности тех или иных бактерий. Например, при ношении синтетических трусиков, прекращается доступ воздуха к половым органам, а температура воздуха и влажность увеличиваются. В итоге погибают анаэробные (нуждающиеся в воздухе) полезные бактерии, а такие, как кандида стремительно развиваются.
Получить молочницу за час нахождения во влажном купальнике на солнце — плевое дело.
В микрофлоре здоровой женщины преобладают полезные молочнокислые бактерии (лакто-, бифидобактерии). Когда количественный и качественный состав микрофлоры сдвигается, полезные бактерии уступают место болезнетворным анаэробным (способным жить при отсутствии кислорода) и факультативно-анаэробным (на которые кислород не оказывает разрушительного воздействия).
Естественный уровень кислотности 3.8-4.2 рН возрастает, в связи с чем молочнокислые бактерии гибнут (распадаются), выделяя аммиак. Вот почему для вагинита и вагиноза характерен неприятный запах выделений.
Кольпит (вагинит) чаще всего возникает на фоне заражения ЗППП. Это его отличает от вагиноза и молочницы. Кандидоз (молочница) возникает и без вступления в сексуальные отношения. Его вполне можно подцепить в бассейне или бане, если сесть на скамью, не подстелив полотенце. Молочница проявляет себя при ношении неопреновых шорт во время занятий фитнесом, облегающих брюк из плотной ткани, занятиях спортом в непредназначенной для этого одежды. Это заболевание обостряется в подростковом возрасте, когда происходят бурные гормональные изменения. Редко когда кандидоз передаётся непосредственно половым путём.
Особенности вагиноза и его отличие от вагинита и молочницы
Вагиноз встречается у молодых и неопытных девушек, которые только вступили в сексуальные отношения. Причин для этого несколько: может возникнуть аллергия на латекс, влагалище может быть травмировано во время полового акта, потому что из-за чувства страха и новизны вырабатывает недостаточно смазки и т.д. Встречается вагиноз и тех, кто ещё не вступал в половые отношения.
Отличие вагиноза от молочницы и вагинита в том, что при вагинозе не воспаляются влагалищные стенки. В остальном пути заражения у вагинита, вагиноза и молочницы примерно одинаковые:
- Агрессивная гигиена едкими средствами — мылом, растворами (бактерии кишечника переносятся от ануса во влагалище, при спринцевании вымывается полезная микрофлора).
- Отсутствие нормальной гигиены (бактерии скапливаются в вульве , вызывая воспаление).
- Неконтролируемый приём антибиотиков (антибиотики унничтожают все без разбора, в том числе и полезную флору, меняют состав микрофлоры).
- Гормональные сбои. Низкий уровень одного из гормонов негативно влияет на структуру слизистой — она истончается, ослабевают её защитные функции. Вагиноз у беременных по этой причине наблюдается очень часто.
- Частая смена половых партнёров, незащищённый секс — это обмен микрофлорой, причём не всегда благоприятной.
- Диарея и понос — 1/2 пациенток с вагинозом страдает расстройством желудка.
- Местная аллергия — иногда изменение бактериального фона происходит как реакция на тампон, прокладку, синтетическое бельё.
- Использование гормональных средств контрацепции или внутриматочной спирали с самостоятельным подбором. Гормоны должны выписываться на основании результатов анализов на половые гормоны .
- Воспаление мочеполовой системы — молочница — спутница миомы матки , вагиноз — цистита.
- Сахарный диабет (при диабете нарушается выработка гликогена, которым питаются молочнокислые бактерии)
Состав мазка на микрофлору: норма и патология
Чтобы выявить состав флоры, нужно сдать мазок у гинеколога . Мазок на флору берётся из уретры (U), с шейки матки (C) и стенки влагалища (V).
У здоровой женщины состав микрофлоры будет выглядеть так:
- Плоский эпителий . Если он выстилает стенки влагалища пластами, это говорит о вагините, потому что в норме клеток плоского эпителия должно быть в единичных цифрах. Если клеток плоского эпителия нет вообще, это указывает на атрофический вагинит.
- Лейкоциты . Они призваны обезвреживать возбудителя инфекции, поэтому характерны для воспаления. Лейкоциты отсутствуют только при вагинозе.
- Грамположительные палочки (окрашивающиеся в синий цвет во время теста Грамма). Это лактобактерии и палочки Дедерлейна, поддерживающие оптимальный щелочной баланс во влагалище. Они питаются гликогеном — полисахарид, дающий жизнь полезным микроорганизмам. При распаде гликогена образуется молочная кислота, которая не даёт размножаться болезнетворным бактериям. При снижении иммунитета грамположительные палочки снижаются в количественном соотношении и не в состоянии оказывать сопротивление инфекциям. Чем больше грамположительных палочек в составе — тем лучше.
- Слизь . Она нужна для поддержания влажной среды слизистой поверхности влагалища. Слизь выделяют железы канала шейки матки. В норме объём выделяемой слизи равен количеству впитываемой (примерно 5 мл), и увеличение нормы говорит о воспалении шейки матки.
- Ключевые клетки . Это клетка плоского эпителия, окружённая бактериями. Такое случается только при нарушении микрофлоры влагалища.












