
Воспаление кишечника – очень широкая группа заболеваний, проявляющаяся нарушениями пищеварения и целым рядом сопутствующих симптомов. Могут включать тонкий и толстый кишечник, а часто касаются всей нижней части желудочно-кишечного тракта.
При остром воспалительном состоянии, длящемся в течение длительного времени, появляются признаки общего ослабления организма.
Воспаление кишечника наиболее часто возникает после употребления токсических веществ, как правило, токсинов, бактерий, грибов или химических веществ. Выделяется также воспаление кишечника, связанное с другими причинами – аутоиммунологического основания.
Причины воспалительных заболеваний кишечника
Воспаление кишечника может включать в себя весь нижний отрезок желудочно-кишечного тракта.

Причины такого состояния являются сложными, и к ним относятся:
- диетические ошибки;
- отравления (тяжелые металлы, несъедобные грибы);
- вирусные и бактериальные инфекции;
- приём определенных медикаментов;
- пищевые аллергены;
- воспалительные заболевания иммунологического основания;
- паразиты желудочно-кишечного тракта;
- лекарства.
Воспаление слизистой оболочки тонкой кишки часто связано с:
- вредными физическими и химическими факторами, находящимися в таких веществах, как алкоголь;
- обильное потребление тяжелой для пищеварения пищи;
- употребление большого количества слишком холодной или слишком горячей пищи, острых блюд и т.д.
Токсичные воспаление кишечника – это реакция слизистой оболочки кишечника на токсин, например, ботулинический токсин. Однако, чаще речь идёт о пестицидах, которые, если используются в избытке или с нарушением правил, вызывают отравления.
Причины воспаления кишечника – это также:
- острое воспаление желудочно-кишечного тракта после отравления грибами
- употребление пищи, содержащей большое количество токсинов стафилококка
Симптомы и диагностика воспаления кишечника
Воспалительные заболевания кишечника могут локализоваться в стенке тонкой или толстой кишки, по всей длине или в определенном участке.
Воспаление толстого кишечника будет иметь следующие симптомы:
- боли в животе;
- диарея – иногда с выделений слизи и крови;
- лихорадка или о лихорадочное состояние;
- нарушение всасывания питательных веществ, витаминов, минеральных солей, а также симптомы их дефицита.
Воспаление кишечника диагностируется на основании интервью врача и специальных исследований, например, колоноскопического исследования с получением гистологического образца воспаленной ткани или радиологического исследования кишечника.
Иногда диагностировать воспаление кишечника удаётся только во время хирургической операции. По-прежнему трудным и мало распространенным тестом является виртуальная колоноскопия , которая выполняется путём заглатывания капсулы, оснащенном видеокамерой.
Инфекционные воспаления кишечника
Наиболее распространенной инфекционной причиной воспаления кишечника является вирусное заражение желудочно-кишечного тракта. Болезнь, чаще всего, вызывает ротавирус, реже через астровирус, норовирус и аденовирус.
В просторечии такое состояние называют желудочным гриппом (англ. gastric flu), хотя его причиной не является вирус гриппа. Симптомы со стороны желудочно-кишечного тракта (тошнота, рвота, сильная диарея), как правило, сопровождаются лихорадкой.
Эти вирусы распространяют пищевым путём, в их распространения большую роль играет отсутствие базовой гигиены во время приготовления пищи.
Лечение заключается в недопущении обезвоживания. Кроме того, применяются препараты, являющиеся антагонистами допамина, в целях предотвращения рвоты, и антидиарейные лекарства, но это симптоматическое лечение. Организм, как правило, самостоятельно справляется с вирусом в течение нескольких дней.
Наиболее частым осложнением вирусного воспаления желудочно-кишечного тракта является обезвоживание. У 1% больных развивается синдром Рейтера (конъюнктивит, уретрит и воспаление суставов).
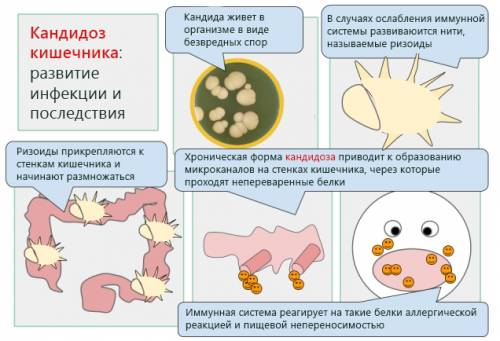 Кандидоз кишечника.
Кандидоз кишечника.
Реже причиной острых воспалительных заболеваний кишечника являются бактерий. Здесь преобладают бактерии рода Salmonella, Shigella и патогенные штаммы E.coli. Заражение, как правило, связано с размножением бактерий в пище или воде.
В отличие от вирусных, бактериальные воспаления возникают, главным образом, летом, что связано с влиянием высоких температур и неправильным хранением продуктов питания.
Важной группой воспалений кишечника являются сальмонеллёзы. Это инфекции, вызванные бактериями Salmonella. Помимо острой диареи, они могут вызывать местные абсцессы, менингит, воспаление кости или эндокардит. Также могут протекать совершенно бессимптомно.
Заражение обычно происходит через продукты питания – в первую очередь, яйца и мясо птицы. Симптомы обычно появляются через 24-48 часов после заражения. Это резкие боли в животе, понос и рвота. Болезнь диагностируется на основании выявления бактерий в крови, кале и жидкостях организма.
Лечение симптоматическое, заключается в восполнении потерь жидкости и электролитов. Можно также принимать лекарства, приостанавливающие спазмы кишечника, устраняя тем самым понос. В некоторых случаях (но не всегда!) нужно давать антибиотики. Если возникнут серьёзные осложнения, лечение заключается в применении антибиотиков, удалении (дренаже) абсцессов или вырезании (резекции) инфицированных тканей.
Специфической формой бактериального воспаления желудочно-кишечного тракта является, так называемая, диарея путешественников. Это острая инфекция, связанная с заражением патогенной формой бактерий E.coli, реже значение имеет вирусный или смешанный фактор. Это заболевание связано со слабым соблюдением правил гигиены в развивающихся странах, где организмы людей из развитых стран не справляются с атакой богатой флоры.
Лечение инфекционного воспаления кишечника
Инфекционные воспаления кишечника характеризуются острым течением и резким нарастанием симптомов, в том числе диареей и рвотой, которые ведут к быстрому обезвоживанию организма.
В семидесятые годы начали применять оральную регидратацию для лечения диареи с тяжелым протеканием. Это привело к снижению смертности в два раза среди детей в развивающихся странах.
Это базовая терапия всех вирусных и бактериальных острых воспалений желудочно-кишечного тракта. Больному вводят водный раствор, содержащий натрий, калий, угольную кислоту и простые углеводы (сахар или сахарозу).
Всасывание глюкозы в организме связано с поглощением электролитов, поэтому использование сладких жидкостей является ключевым фактором для эффективной доставки ионов натрия и калия, которые стремительно вымываются из организма в ходе отравления.

При легком обезвоживании достаточно лечения в домашних условиях, больному необходимо обеспечить покой, не подвергать воздействию высоких температур, физической нагрузке, стрессу и т.д. В тяжелых случаях необходима госпитализация, больному назначают жидкости внутривенно, принимая во внимание нарушения водно-электролитного баланса и кислотно-щелочного равновесия.
Иммунные воспаления кишечника
Воспаления кишечника иммунологического основания возникают вследствие неправильной реакции слизистой оболочки кишечника на безвредный антиген. У людей с определенной генетической предрасположенностью это может вызвать чрезмерную иммунную реакцию, приводящую к воспалению .
Существуют три типа такого воспаления:
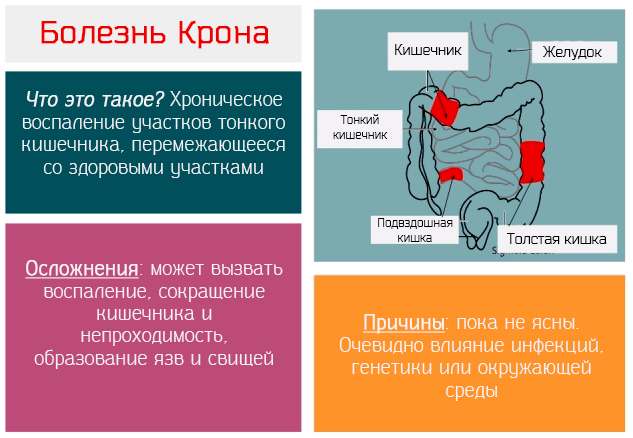
Болезнь Крона
Болезнь Крона (англ. Crohn’s disease) – это воспаление слизистой оболочки желудочно-кишечного тракта. Как правило, ограничивается подвздошной кишкой, но может распространиться на весь желудочно-кишечный тракт – от полости рта до ануса. Характерной особенностью является чередование участков желудочно-кишечного тракта, охваченных воспалением, со здоровыми участками.
На её развитие влияют генетические и экологические факторы. Болезнь имеет хроническое течение. В части случаев наблюдается чередование периодов обострений и ремиссии, в других – постоянное воспаление, вызывающее значительное ослабление и затрудняющее ведение нормальной жизни.
Болезнь Крона проявляется болями в животе (как правило, после завтрака), диареей, нарушением аппетита, повышенной температурой, кровянистым стулом; эта болезнь может вызвать появление абсцессов, фурункулов и свищей, а также вторичные инфекции стенок кишечника.
Не существует эффективного лечения болезни Крона. Применяются кортикостероиды и иммунодепрессанты, которые у некоторых людей также вызывают воспаления. Больным рекомендуется изменить образ жизни, регулярное питание, отказ от курения табака и употребления алкоголя.
Больные должны избегать какой-либо инфекции, нестероидных противовоспалительных препаратов, сильных эмоций, которые могут усилить развитие заболевания. Важной частью лечения является правильное питание пациента. Адекватное питание не только может привести к ремиссии болезни, но и предотвратить возможные дефициты питательных веществ.
Иногда в ходе болезни развивается непроходимость кишечника или обильное кровоизлияние, которые требуют безотлагательного оперативного лечения. Выполняется хирургическая резекция части тонкой кишки или расширение просвета тонкой кишки. Если кровотечение или тяжелая язва образуются в толстом кишечнике, выполняется удаление определенного участка толстой кишки и соединение относительно здоровых частей. В некоторых случаях требуется даже удаление всей толстой и прямой кишки, а также создание илеостомии, то есть вывод тонкой кишки на поверхность живота.
В дополнение к сужению просвета кишечника и кровоизлиянию, частым осложнением болезни Крона является формирование свищей между элементами желудочно-кишечного тракта, а также из кишечника в другие органы (мочевой пузырь). Свищи обнаруживаются у 40% больных!
Язвенный колит
Неспецифический язвенный колит касается, в основном. конечного участка толстой кишки. Это диффузное, воспалительное заболевания слизистой оболочки, которое может привести к образованию язвы. Это заболевание чаще встречается в развитых странах (возможно, это только следствием более ранней диагностики), у людей белой расы, в молодом возрасте.
Как и при болезни Крона, этиология неизвестна. Считается, что существует группа генов, предрасполагающих к развитию заболевания. Были зафиксированы случаи семейного язвенного колита, а также выявлены некоторые гены, подозреваемые в формировании такой склонности.
Подозревают также, что на развитие язвенного колита влияют нарушения в структуре флоры толстой кишки, хотя направление причинно-следственной связи не до конца ясно, возможно, что это заболевание вызывает изменения в структуре имеющихся в кишечнике бактерий.
В развитие болезни вклад может внести негигиеничный стиль жизни, курение табака, употребление алкоголя и сильный стресс.
Как правило, первыми симптомами язвенного колита являются диарея и свежая кровь в кале. В некоторых случаях активного воспаления больной может ходить в туалет каждый час с большим количеством крови. Если заболевание ограничивается прямой кишкой и не включает в себя толстый кишечник, это может привести к запорам, единственным симптомом может быть тогда кровь в стуле.
Большинство пациентов чувствуют себя хорошо, в более тяжелых случаях происходит ослабление организма, снижения веса, и даже могут появиться признаки обезвоживания, лихорадка, тахикардия, отёки, болезненность в брюшной полости.
В морфологическом исследовании обнаруживаются признаки воспалительного процесса: лейкоцитоз, тромбоцитемия и повышенная ЭПР.
По сравнению с болезнью Крона, в ходе язвенного колита существует более высокий риск развития рака и перфорации кишечника. Но, общее состояние здоровья больных лучше, болезнь не приводит к такому истощению организма. Значительно реже отмечаются случаи сужения просвета кишечника и самопроизвольного возникновения свищей. Чаще – кровотечения.
Целиакия
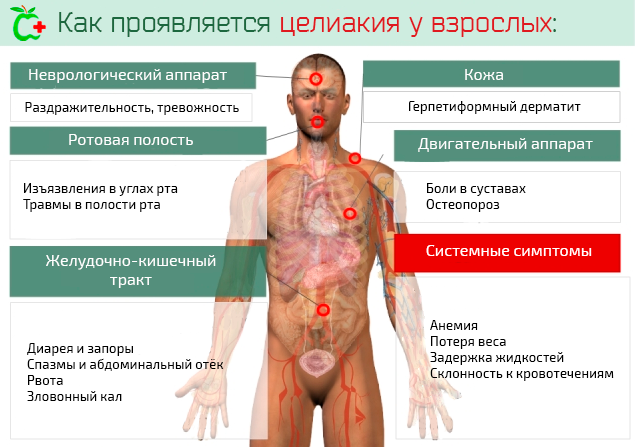
Другой вид хронического воспаления кишечника – целиакия (англ. celiac disease) . Это хроническая болезнь, в ходе которого развивается воспаление кишечника в ответ на присутствие глютена, то есть белка большинства зерновых продуктов.
Целиакия связана с генетическими отклонениями. Целиакия имеет тенденцию к сосуществованию с некоторыми другими заболеваниями иммунологического характера, такими как аутоиммунные заболевания щитовидной железы, а также генетическими синдромами (синдром Дауна, Тернера, Вильямса).
Целиакия проявляется сильными расстройствами пищеварения в ответ на приём пищи, содержащей глютен. Могут появиться кожные симптомы заболевания – герпетиформынй дерматит, анемия, неврологические симптомы (эпилепсия, мигрень, депрессия, атаксия), а также нарушений развития у детей (задержка созревания, более медленный рост).
Целиакию не следует недооценивать . Кроме того, что несоблюдение диеты приводит к ухудшению самочувствия и замедлению развития, если не лечить болезнь, она может привести к тяжелым осложнениям, таким как лимфома тонкого кишечника, раку пищевода, тонкой кишки или горла.
Лечение сводится к соблюдению диеты без глютена, то есть исключение пищи на основе пшеницы, ячменя и ржи. Некоторые споры вызывают продукты из овса. Сам овес не содержит овса, но во время производства в конечный продукт попадают небольшие примеси других зерновых культур. После перехода на безглютеновую диету симптомы должны исчезнуть в течение нескольких дней.
Профилактика воспалительных заболеваний кишечника
В повседневной жизни необходимо соблюдать элементарные правила гигиены. Прежде всего, не употреблять в пищу продукты неизвестного происхождения, хранящихся в неподходящих условиях.
Особое внимание следует обращать на еду в ресторанах, на сезонные продукты, на пищу в местах отдыха, не имеющей определенной марки. Следует минимизировать потребление острых приправ. Такие ситуации часто случаются во время поездок в экзотических стран.

У маленьких детей рекомендуется применение вакцин против ротавируса, которые даются в устной форме в течение первых месяцев жизни. Они защищают детей в первые годы жизни, будучи одновременно достаточно безопасными вакцинами.
Особое внимание уделите гигиене питания в экзотических странах, где подход к гигиене на кухне может немного отличаться от наших стандартов. С этой точки зрения особенно плохой славой пользуются блюда, которые подаются в некоторых африканских странах, Индии и Юго-Восточной Азии. Во время поездки воспаление кишечника может быть особенно обременительным, а в тропическом климате быстро привести к обезвоживанию.
Воспаление кишечника. Как и чем лечить заболевание?

Общая симптоматика воспалительных изменений в кишечнике
В большинстве случаев воспаление подает о себе признаки, которые беспокоят больного и заставляют обращаться в лечебное учреждение. Симптомы воспаления кишечника:
- Боль в области живота. Зачастую пациенты не могут точно указать локализацию боли, но характеризуют ее как сдавливающую или распирающую, не подозревая, что у них воспалился кишечник. Как правило, таблетки такую боль купируют лишь на незначительный период времени. Состояние напоминает синдром раздраженного кишечника.
- Появление тошноты после еды (зачастую этот признак указывает на воспаление тонкого кишечника или двенадцатиперстной кишки).
- Рвота после еды, указывающая на воспаление в верхних частях.
- Вздутие живота. Этот признак указывает на недостаточность ферментов, которые участвуют в процессе пищеварения.
- Расстройства стула (либо длительные запоры, либо частая диарея).
- Потеря веса, говорящая о недостаточности всасывания жизненно важных веществ стенками кишечника.
- Малокровие, возникающее из-за невозможности пораженным органом «забрать» нужное количество железа из поступающей в организм пищи.
- Повышенная температура (от высокой до субфебрильной) – классический признак нагноительных процессов в организме.
Воспалительные заболевания кишечника по характеру течения подразделяют на острые (болезнь протекает тяжело, сроком до одного месяца) и хронические (течение заболевания может быть вялым с периодами обострения, длится такой период до одного года). По локализации нагноительного процесса недуг подразделяют на следующие заболевания:
- энтерит – воспалительный процесс, локализующийся в кишечнике, захватывающий как отдельную его часть, так и весь орган;
- дуоденит – воспаление двенадцатиперстной кишки; болезнь в большинстве случаев начинается с первого отдела, где желудок переходит в кишечник;
- мезаденит – воспаление лимфатических узлов, которое может провоцировать патологии слизистой; в большинстве случаев нагноение возникает из-за проникновения вирусов и инфекций;
- колит – воспаление слизистой оболочки толстого кишечника; в большинстве случаев воспаление затрагивает весь орган, но бывает и нагноение в отдельных его частях.
Причины воспалительных заболеваний
Патология может провоцироваться целым рядом причин. Наиболее распространенные из них:
-
Инфекции – воспаление вызывается простейшими, вирусами или бактериями. Наиболее часто у больных обнаруживают ротавирус, сальмонеллы, кишечную палочку, амебную дизентерию.

- Глистные инвазии (чаще всего эта причина встречается у детей).
- Аутоиммунные нарушения, при которых клетки слизистой оболочки кишечника воспринимаются организмом как чужеродные, поэтому начинается выработка антител, которые и являются причиной воспаления ЖКТ.
- Врожденные дефекты пищеварения. Например, недостаток некоторых ферментов у родителей может генетически передаваться и обнаружиться у ребенка.
- Неправильное питание – злоупотребление жареной пищей, специями, кислыми соусами, копченой и жирной пищей.
- Алкоголизм и табакокурение.
- Нарушение баланса кишечной микрофлоры, препараты, «убивающие» полезную микрофлору.
- проктита (участок воспаления локализуется в области прямой кишки);
- проктосигмоидита (сочетанного воспаления сигмовидной и прямой кишки);
- левостороннего колита (воспаления сигмовидной и ободочной кишок);
- панколита (всеобщего поражения толстой кишки);
- молниеносного колита (воспаление кишечника с быстрой некротизацией участков).
- частые приступы диареи;
- судороги и боль в области живота;
- снижение аппетита;
- примесь крови в кале;
- тошнота, рвота;
- резкая потеря веса;
- появление язв.
- Клинический анализ крови. В результате анализа крови можно установить увеличенную скорость оседания эритроцитов – классический симптом для воспалительных заболеваний. Также определяется избыточное количество лейкоцитов.
- Копрограмма – исследование каловых масс, позволяющее установить количество пищевых ферментов и оценить качество работы желудка.
- Бактериологический анализ кала – исследование на бактерии. С помощью этого анализа удается не только выявить те или иные болезнетворные бактерии, но и определить их чувствительность к антибиотикам.
- Фиброэзофагогастродуоденоскопия – многофункциональное исследование с помощью оптоволоконной системы (трубки с камерой и встроенным освещением), которое позволяет оценить состояние слизистой оболочки двенадцатиперстной кишки и желудка. При необходимости во время проведения анализа врачи могут взять частичку тканей на биопсию.
- Колоноскопия – анализ, сходный с ФЭГДС, однако система вводится через задний проход и оценивается слизистая оболочка толстой кишки. Можно диагностировать воспаления и оценить их.
- Видеокапсульная эндоскопия – самый современный метод исследования, во время которого пациент проглатывает капсулу, проходящую через все отделы кишечника. Информация, воспринимаемая капсулой, передается на специальный компьютер посредством радиоволн и обрабатывается программой. Таким образом врачи получают все данные о состоянии желудочно-кишечного тракта пациента.
- Как называются воспалительные процессы кишечника
- Причины воспалённого кишечника
- Симптомы заболеваний кишечника
- Диагностика
- Лечение кишечника в домашних условиях
- Медикаментозное лечение
- Терапия народными средствами
- Сбор трав
- Овсяной отвар
- Настой из овса на молоке
- Семена льна при воспалении кишечника
- Как снять воспаление прополисом
- Диета при воспалении кишечника
- Примерное меню на неделю
- дуоденит – воспалительный процесс локализуется в двенадцатипёрстной кишке;
- энтерит – патологические изменения диагностируют в небольшом отсеке или всём тонком кишечнике;
- илеит – очаг воспаления находится в подвздошной кишке;
- колит – заболевание охватывает все отделы кишечника;
- тифлит – воспаление слепой кишки;
- проктит – воспалительный процесс в зоне слизистой оболочки прямой кишки;
- язвенный колит – воспаление толстого кишечника;
- криптит – воспаляются анальные пазухи прямой кишки.
- проникновение в органы ЖКТ бактерий и вирусов – холерный эмбрион, золотистый стафилококк, кишечная палочка;
- аутоиммунные процессы;
- глистные инвазии, заражение грибами и простейшими;
- атеросклероз – очаги воспаления возникают из-за нарушения кровоснабжения стенок кишечника;
- генетический фактор;
- изменение кишечной флоры.
- тошнота, рвота после еды;
- резкая потеря веса, анемии, бледность кожных покровов, частые приступы головокружения из-за нарушения процесса всасывания питательных элементов;
- метеоризм, вздутие по причине недостаточного выделения ферментов;
- при патологических процессах в толстом кишечнике возникают проблемы со стулом – диарея сменяется запором;
- волосы и кожа становятся сухими, появляются заеды, дёсна начинают кровоточить;
- при колите в каловых массах появляются примеси крови и слизи, при энтерите фекалии имеют жидкую, пенистую консистенцию.
- копрограмма – позволяет выявить наличие патологий в нижних отделах кишечника;
- исследование каловых масс на наличие примесей крови;
- биохимия для исключения наличия злокачественных опухолей;
- клинический анализ крови – на наличие воспалительного процесса указывает высокий уровень СОЭ и лейкоцитов;
- бактериологический анализ кала.
- Аминосалицилаты – Месаламин, Натриевый олсалазин. Уменьшают проявление воспалительного процесса, продлевают стадию ремиссии.
- Противовоспалительные препараты в виде свечей и клизм – Салофальк, в педиатрии используют Ректодельт. Позволяют быстро устранить неприятные симптомы за счёт быстрого всасывания.
- Кортикостероиды в виде таблеток и свечей – Преднизолон, Будесонид. Позволяют быстро купировать проявления острой формы воспалительного процесса. Несмотря на свою эффективность, имеют много побочных эффектов, поэтому принимать их можно не более 5 дней.
- Ингибиторы ФНО – Ремикейд. Назначают при аутоиммунных патологиях.
- Иммуномодуляторы – Иммунал, Виферон. Принимать их нужно 2–3 месяца.
- Таблетки с противовоспалительным и антибактериальным действием – Метронидазол, Мезавант, Салозинал. Помогают избавиться от патогенных микроорганизмов.
- Противомикробные и противогрибковые препараты – Ципрофлоксацин, Фталазол, Левомицетин, Нистатин.
- Противогельминтные средства – Вермокс, Декарис. Назначают при глистных инвазиях.
- Ферментные препараты – Мезим, Креон. Помогают улучшить переваривание и всасывание пищи.
- Сорбенты – Смекта, Полисорб. Очищают кишечник от токсичных веществ.
- Несколько раз промыть 180 г овсяных зёрен.
- Залить подготовленное сырьё 1 л тёплой воды.
- Час томить смесь на слабом огне.
- Кастрюлю укутать, настаивать 5 часов.
- фастфуд, жирные, острые, дареные блюда;
- свежий белый или ржаной хлеб – можно употреблять только вчерашние хлебобулочные изделия;
- каши из цельного зерна, ячневая и пшеничная крупа;
- макаронные изделия – допускается добавлять в минимальном количестве в супы;
- бобовые овощи;
- молоко, сливки, в стадии обострения нельзя пить и кисломолочные напитки;
- жирное мясо, рыба, колбасные изделия;
- консервы, соусы, газированные напитки;
- овощи и фрукты в сыром виде.
- тонкий;
- толстый.
- Инфекционные заболевания вирусной, бактериальной, грибковой этиологии. Сюда можно отнести заражение протозойными инфекциями и сальмонеллезом.
- Глистная инвазия.
- Неправильное питание: постоянное переедание, злоупотребление жареными блюдами, жирными, копчеными и острыми продуктами. Недостаточное потребление витаминов и минералов, преобладание в рационе фастфуда.
- Развитие дисбактериоза кишечника в результате приема препаратов или проникновения инфекций.
- Атеросклероз сосудов стенок кишечника, который нарушает кровообращение и вызывает некроз тканей.
- Генетическая предрасположенность к недостаточной выработке ферментов, необходимых для нормального пищеварения.
- Аутоиммунные болезни, в том числе различные аллергии.
- Вредные привычки: употребление алкоголя в больших количествах, курение.
- Образ жизни – сидячая работа, пассивный отдых, отсутствие физических упражнений, состояние стресса.
- нарушение ферментации;
- болезни сосудов кишечника;
- аллергические реакции;
- болезнь Уиппла;
- дисбактериоз.
- энтероколит;
- язвенный колит;
- болезнь Крона;
- дивертикулез;
- синдром раздраженного кишечника;
- опухолевые процессы, в том числе полипы;
- рак толстой кишки.
- обострение под воздействием провоцирующих факторов;
- ремиссия, наступающая в результате лечения или работы иммунной системы.
- жидкий стул – самый распространенный признак кишечной инфекции;
- повышение температуры, общая слабость – характерный симптом интоксикации;
- болевой синдром, локализующийся в области живота, говорит о воспалении слизистой оболочки тонкой кишки и спазмах гладкой мускулатуры;
- урчание, вздутие живота, дискомфорт в области пупка;
- тошнота, сопровождающаяся рвотой – признак отравления или инфекции;
- присутствие крови в каловых массах – свидетельствует о внутреннем кровотечении в результате изъязвления стенок тонкого кишечника;
- отсутствие аппетита;
- потеря веса, тревожный признак, характерен для онкологических заболеваний.
- схваткообразная тупая боль в области живота, спазмы;
- ректальные кровотечения, возникающие при язвах на стенках толстой кишки;
- постоянное чувство усталости;
- малокровие;
- присутствие слизи в кале;
- боли в суставах;
- снижение массы тела;
- повышенное газообразование;
- снижение аппетита;
- признаки обезвоживания при диарее.
- рак;
- кишечная непроходимость;
- свищ;
- разрывы сосудов и стенок кишечника.
- кишечные инфекции лечатся антибактериальными или противопротозойными препаратами, курс лечения и дозировку должен определять врач;
- воспалительные процессы лечат противовоспалительными средствами (кортикостероидами, аминосалициталами);
- параллельно применяются препараты для укрепления иммунитета;
- при нарушении микрофлоры кишечника используют препаратами, содержащие полезные бактерии или способствующие их выработке.
- спазмолитики – Но-шпа, расслабляет гладкую мускулатуру, обезболивает, значительно улучшает состояние больного;
- пеногасители – Эспумизан, применяется при вздутии живота, уменьшают газообразование, способствуют уменьшению пузырьков, облегчают их выход наружу;
- пробиотики и пребиотики – применяют для восстановления микрофлоры и улучшения перистальтики кишечника, что также способствует устранению боли.
- не вызывает рвотный рефлекс, как при лечении некоторыми пероральными средствами;
- не оказывает негативное воздействие на слизистую желудка;
- облегчают акт дефекации;
- устраняют ректальные кровотечения.
- Натальсид;
- Метилурациловые;
- Салофальк;
- С прополисом;
- Ультрапрокт;
- Индометациновые.
- Отвар из ромашки аптечной. Оказывает противовоспалительное, антибактериальное и успокаивающее действие. Для приготовления надо 1 ст. л. сухой ромашки заварить 1 ст. кипятка и настоять 15 минут. Пить как чай 2 раза в день.
- Мятный чай. Оказывает спазмолитическое, успокоительное действие, устраняет метеоризм. Достаточно 1 ст. л. сырья заварить стаканом кипятка и настоять 30 минут. Пьют без сахара два раза в день.
- Чай с чабрецом. Обладает противовоспалительным действием, выводит токсины из организма, купирует боль. Пьют в течение дня без сахара, предварительно остудив до теплого состояния.
- Шалфей. Применяют при диарее, рвоте и тошноте. Отвар из шалфея способствует заживлению язв, содержит дубильные вещества. Отвар готовят из 1 ст. л. шалфея и 3 ст. кипятка, настаивают в течение 20-30 минут и пьют трижды в сутки.
- Касторовое масло. Наиболее распространенный способ избавиться от запора. Стимулирует перистальтику кишечника, снимает воспаление. Можно приобрести в аптеке в капсулах.
- Трава сены также обладает слабительным действием и способствует очищению кишечника от шлаков и токсинов. Применять надо умеренно.
- диареей;
- слабостью;
- рвотой.
- Панкреатин – это ферментный препарат поджелудочной железы, улучшающий пищеварение;
- Эспумизан – пеногаситель, уменьшающий газообразование и вздутие живота;
- Пробиотики – при нарушении микрофлоры на фоне беременности.
- котлеты, фрикадельки из диетических сортов мяса и рыбы, приготовленные на пару;
- суфле из мяса курицы или горбуши;
- протертые супы, приготовленные на овощном или вторичном мясном бульоне;
- паровой омлет или яйца всмятку;
- обезжиренный творог, запеканка из творога;
- мелкозернистые каши, приготовленные на воде или молоке с низким процентом жирности;
- сухарики или вчерашний хлеб;
- галетное печенье;
- фруктовые кисели, желе, компоты, отвар из шиповника.
- свежий белый хлеб, сдоба;
- макароны, рис, пшено;
- бобовые культуры и блюда из них;
- жирное молоко и молочные продукты;
- мясо и рыба повышенной жирности;
- колбаса, копчености, соленья, маринады;
- овощи и фрукты в сыром виде;
- любые пряности, острые приправы и соусы;
- газированные и алкогольные напитки.
- Тонкая кишка формируется из двенадцатиперстной, тощей, подвздошной кишки. Представляет собой длинную, постепенно суживающуюся трубку;
- Толстая кишка образуется из ободочной и прямой кишки.
- Внешний – связан с поступившим извне материалом из отделов желудочно-кишечного тракта (инфекция, паразиты, токсины, несоблюдение норм питания, самолечение антибиотиками, различными лекарственными формами в виде свечей и лечебных клизм);

- Внутренний — связан со сбоем в работе систем организма, от которых зависит ряд процессов в кишечнике (наследственность, иммунные процессы, нарушенное кровоснабжение участков кишечника);
- Психогенный – связан с неврозами и неврозоподобными состояниями, проявляющимися в виде болезней кишечника.
- Боль, связанная с изменением состояния кишечника, может быть вызвана изменениями внутрикишечного давления в тонкой и толстой кишках, при растяжении просвета или сокращении мускулатуры, а также нарушениями кровоснабжения.;
- Явления тошноты и рвоты;
- Диарея (понос) — частое или однократное выделение жидких каловых масс. Это связанно с нарушением всасывания воды и электролитов в кишечнике.
- Метеоризм – образование газовых пузырей, в объемах превышающих норму;
- Синдром нарушения всасывания проявляется нарастающим дефицитом в организме пластических веществ, витаминов и микроэлементов;
- Синдром нарушенного пищеварения есть результат плохого переваривания пищевых веществ из-за понижения продукции или активности ферментов и желчных кислот. Такие признаки, как сухая кожа, тусклые и ломкие ногти, волосы, образование трещин в уголках рта и на языке, при данном синдроме практически отсутствуют. Что является отличием синдрома нарушенного пищеварения от синдрома нарушенного всасывания.
- Кровотечения, связанные с нарушением целостности слизистой оболочки и других оболочек кишечной стенки.
- По локализации воспалительного процесса:
- Дуоденит;
- Колит;
- Сигмоидит;
- Тифлит;
- Проктит;
- По характеру течения воспалительного процесса:
- Острое воспаление;
- Хроническое воспаление.
- По факторам, вызывающим воспалительный процесс:
- Инфекционные;
- Неинфекционные;
- Неизвестной этиологии (причины).
- Пищевые токсины;
- Раздражающая пища и напитки;
- Механическое повреждение;
- Хронический дуоденит вызывается бактерией Helicobacter pylori. Его возникновение провоцируют: некоторые болезни ЖКТ (гастрит и язва желудка, гепатит, холецистит), паразитарные инвазии, ишемия кишечника.
- Метеоризм;
- Тошнота, рвота;
- Диарея;
- Боль в верхней и средней части живота;
- Тяжесть в животе.
- Острый колит проявляется периодической болью в животе, сопровождается неустойчивым стулом, в котором обнаруживается слизь и кровяные примеси. Возникает боль, повышается температура.
- При отсутствии своевременного и полноценного лечения острый процесс превращается в хронический. Он проявляется:
- Спастической болью;
- Тошнотой;
- Слабостью;
- Отсутствием аппетита;
- Метеоризмом и вздутием.
- Язвенный колит – поражение может быть в любом сегменте толстой кишки, с постоянным вовлечением в процесс прямой кишки. При возникновении язв, в местах их локализации процесс воспаления проникает глубже в слои кишечной стенки. Основной симптом — боль в нижней части живота, возникающая приступами, с последующей дефекацией с кровью. Приступы дефекации могут быть до 30 раз в сутки.
- Спастический колит характеризуется каловыми выделениями в виде плотносгруппированного маленького комка.
- Острая боль в левой части живота, пульсирующая боль, отдающая в левую ногу и в поясницу;
- Вздутие;
- Частый жидкий стул с резким запахом, гной в кале;
- Постоянная тошнота;
- Повышенная температура тела, признаки отравления.
- Кровяные примеси в кале;
- Быстрая утомляемость и слабость;
- Нерегулярная дефекация;
- Метеоризм;
- Боли внизу живота.
- Боль в паху и прямой кишке;
- Кровь и гной в каловой массе;
- Повышенная температура;
- Диарея или запор.
- Периодические боли заднего прохода;
- Запор;
- Присутствие слизи в каловых массах.
- Правила личной гигиены (чистые руки, обработка продуктов питания);
- Правила питания;
- Здоровый образ жизни.
- Жирных продуктов;
- Молочных продуктов;
- Копченых продуктов;
- Соленых и маринованных продуктов;
- Супов с капустой;
- Острых специй;
- Газированных напитков и кваса, алкоголя;
- Сладостей.
- Отваров из овощей и растений, содержащих дубильные вещества;
- Нежирная говядина и курица на пару;
- Нежирный творог и сыр;
- Блюда из нежирной рыбы.
- Противомикробные (антибиотики);

- Противовоспалительные (сульфасалазин и др.);
- Сорбирующие (активированный уголь и др.);
- Солевые растворы в виде инъекций и пероральных форм;
- Ферментные (Панкреатин);
- Спазмолитические (дротаверин и др.);
- Прокинетики (нормализующие перистальтику);
- Препараты, для лечения метеоризма (симетикон и др.);
- Цитостатики и глюкокортикоиды;
- Противопаразитарные препараты;
- Пробиотики другие лекарства, восстанавливающие микрофлору;
- Регенерирующие средства в виде свечей (свечи на основе масла облепихи).
- Противовоспалительное (шалфей, тысячелистник, ромашка);
- Противопаразитарное (трава полыни);
- Спазмолитическое (ромашка);
- Регенерирующее (зверобой);
- Дубящее (кора дуба);
- Слабительное (семена льна);
- Обволакивающее воздействия (лен, картофельный сок).
Рассмотрим симптомы наиболее распространенных и тяжелых поражений – язвенного колита и болезни Крона.
Язвенный колит
Язвенный колит представляет собой хроническое воспаление отделов толстого кишечника или всего органа. Заболевание обычно развивается очень медленно, поэтому обнаруживается уже в хронической форме. На фоне язвенного колита у пациентов возникают кровоточащие язвы, переходящие на прямую кишку. Язвенный колит может протекать в форме:
Наиболее тяжелая форма у взрослых – панколит, молниеносный колит встречается довольно редко, однако именно эта форма заболевания дает наибольшую летальность.
Болезнь Крона
Тяжелое заболевание кишечника, сопровождающееся некрозом и гранулематозом, именуется болезнью Крона. Патологические поражения распространяются не только на слизистую оболочку кишечника, но и на ткани, лежащие глубже. В запущенных случаях патологический процесс может привести к образованию свищей, последующему рубцеванию тканей, возникновению спаек. Болезнь Крона становится причиной сильнейших болей и частого поноса. Это происходит из-за нарушения всасываемости питательных веществ.
Клиническая картина болезни Крона разнообразна – от самого легкого течения до тяжелого состояния. Симптомы появляются как внезапно, так и постепенно. Болезнь Крона можно заподозрить по следующим признакам:

Диагностика заболевания
Обычно уже после сбора анамнеза врач может поставить предварительный диагноз – «воспаление кишечника», однако для уточнения картины недуга и точной постановки диагноза необходимо провести некоторые дополнительные исследования.
Лечение воспаления кишечника
Выбор терапии, чем лечить воспаление кишечника, основывается на выяснении причины воспаления. В зависимости от того, что вызвало воспаление, подбирается основной комплекс препаратов и определяется стратегия, как лечить недуг наиболее действенными медикаментами.
Чтобы снять воспаление кишечника, чаще всего применяют антибиотики (Сумамед, Клацид, Флемоксин Солютаб, Флагил), иммунодепрессанты, противоглистные средства (Альбендазол, Пиперазин, Празиквантел) и свечи с метилурацилом.
Немаловажным фактором при лечении воспалительных заболеваний является соблюдение диеты. Больным запрещается употреблять в пищу жирное мясо, копчености, жареную пищу, соленые и кислые продукты. Пища готовится на пару, пациентам советуют придерживаться диеты № 5, как при гастрите и язве желудка. Питаться лучше в домашних условиях, нежели закусывать фаст-фудами. По рекомендации врача возможно пить травы, снимающие воспаление.
Для выведения токсинов больным назначают сорбенты, связывающие вредные вещества и обеспечивающие нормальную работу кишечника. При недостатке ферментов рекомендуют такие лекарства: Мезим, Панкреатин, Пангрол и Креон. Для снятия спазмов традиционно назначают спазмолитики – Но-шпу, Тримедат, Спазмомен или Мебеверин.
Как лечить воспаление кишечника
Воспаление кишечника у взрослых и детей сопровождается рядом неприятных признаков, устранить которые могут медикаментозные препараты и народные средства. А правильное питание поможет закрепить и усилить терапевтическое действие лекарственных средств.
Воспаленный кишечник доставляет большой дискомфорт
Как называются воспалительные процессы кишечника
Воспаление кишечника – собирательный термин, которым называют любые патологические процессы, происходящие в слизистых различных отделах органа. При любой форме заболевания ухудшается процесс всасывания питательных элементов, что негативно отражается на состоянии здоровья в целом. Болезни могут протекать в острой или хронической форме.
Виды патологии:
Выделяют болезнь Крона – аутоиммунная патология, при которой может воспалиться любой участок желудочно-кишечного тракта.
Дуоденит воспаление двенадцатипёрстной кишки
Причины воспалённого кишечника
Причины развития воспалительного процесса могут быть инфекционного и неинфекционного происхождения. Чаще всего заболевания развиваются на фоне несбалансированного питания, увлечения вредной пищей, нездорового образа жизни. Спровоцировать развитие патологии может длительные приём сильнодействующих лекарственных средств, отравление солями тяжёлых металлов, аллергия, облучение кишечника.
Основные причины воспаления кишечника:
Проблемы с ЖКТ часто возникаю у женщин во время беременности – это связано с изменениями гормонального фона. 
Золотистый стафилококк при попадании в кишечник вызывает нарушения в его работе
Симптомы заболеваний кишечника
Признаки воспаления кишечника редко проявляются внезапно, чаще всего заболевание развивается медленно, без ярко выраженных симптомов. Основной признак воспалительного процесса – болевой синдром. Если боль локализуется в районе пупка, то это свидетельствует о проблемах с тонким кишечником, боль внизу живота появляется при проблемах в толстом кишечнике, неприятные ощущения в области заднего прохода сигнализируют о патологиях прямой кишки.
Признаки воспаления:

Тошнота после приема пищи может свидетельствовать о проблемах в кишечнике
Воспалительный процесс сопровождается повышением температуры тела, учащением пульса, слабостью, мышечной, суставной и головной болью, общим ухудшением самочувствия. При язвенных патологиях боль усиливается в ночное время, при воспалении толстого кишечника неприятные ощущения возникают под утро.
Диагностика
Если появились признаки воспаления желудочного кишечного тракта, необходимо посетить гастроэнтеролога. При первичном осмотре врач производит сбор анамнеза для установки предварительного диагноза – фиксирует основные жалобы пациента, наличие врождённых и хронических патологий, проводит внешний осмотр и пальпацию брюшной полости. Методы диагностики одинаковы для взрослого и ребёнка, но маленьким детям и беременным женщинам стараются не назначать исследования, которые связаны с облучением.
Клинические анализы:

Анализ каловых масс поможет выявить причину воспаления кишечника
Помимо анализов, пациенту назначают инструментальную диагностику – гастроскопию, ректороманоскопия, колоноскопия, биопсия, эндоскопия. Методы позволяют выявить месторасположения и степень патологических изменений.
Лечение кишечника в домашних условиях
Как лечить воспаление, расскажет врач. Терапия направлена на устранение причин, купирование симптомов. Для устранения воспалительных процессов применяют различные группы лекарственных препаратов в комплексе с диетическим питанием и народными средствами.
Важно!Заниматься самолечением воспаления кишечника нельзя – без своевременной диагностики и правильной терапии возникнут осложнения, устранять которые придётся хирургическими методами.
Медикаментозное лечение
Выбор лекарственных средств зависит от формы и степени тяжести патологии, наличия сопутствующих заболеваний. Чтобы полностью вылечить болезнь, потребуется много сил и времени.
Какие медикаменты используют в лечении:

Салофальк действенный противовоспалительный препарат
Обязательно пациентам назначают препараты для купирования диспепсических проявлений заболевания. Эспумизан поможет справиться с метеоризмом, Лоперамид и Нифуроксазид предназначены для борьбы с диареей, при запорах назначают Бисакодил, Кафиол. После приёма антибиотиков нужно восстановить кишечную микрофлору при помощи пребиотиков и пробиотиков – Лактусан, Линекс.
Терапия народными средствами
Для устранения проявлений заболевания, в качестве вспомогательной терапии, используют отвары и настои из противовоспалительных трав, которые принимают внутрь, или используют для клизм, помогают улучшить самочувствие и продукты пчеловодства.
Сбор трав
При энтерите поможет сбор из 30 г чистотела, 60 г соцветий ромашки, 60 г зверобоя. Для приготовления настоя необходимо 1 ст. л. смеси заварить 240 мл кипятка, оставить в закрытой ёмкости на 10 часов. Принимать по 120 мл лекарства трижды в день за полчаса до еды. Продолжительность терапии – 10 дней.

Отвар из трав нормализует состояние кишечника
Овсяной отвар
Помогает справиться с расстройствами желудочно-кишечного тракта отвар овса.
Как приготовить:

Нормализовать желудочно-кишечный тракт поможет отвар овса
Пить по 120 мл целебного напитка утром и вечером за 40 минут до приёма пищи.
Продолжительность лечения – 2–3 недели.
Настой из овса на молоке
Если болит кишечник у ребёнка, то необходимо 150 г вымытых овсяных зёрен залить 400 мл горячего молока, перелить в термос, оставить до полного остывания. Перед сном давать по 120 мл напитка, продолжать лечение 3–4 дня.

Овес с молоком хорошо подходят для лечения кишечника ребенку
Семена льна при воспалении кишечника
Льняное семя содержит полезную слизь, которая обволакивает стенки кишечника – исчезает боль, нормализуется стул. Заварить 300 мл кипятка 10 г сырья, оставить на 10 минут, хорошо взболтать, процедить. Пить по 110 мл лекарства каждый день перед завтраком.

Семена льна очень полезны для кишечника
Как снять воспаление прополисом
Для приготовления лекарства нужно 50 г прополиса залить 500 мл водки, убрать на неделю в тёмное место, каждый день интенсивно взбалтывать. За полчаса до каждого приёма пищи разводить 10 капель настойки в 100 мл тёплой воды, продолжительность терапии – 10–15 дней.
Достаточно ежедневно употреблять по 50–100 мл качественного мёда, чтобы улучшить состояние при патологиях кишечника, уменьшить вероятность их появления.

Настойка с прополисом восстановит работу кишечника
Диета при воспалении кишечника
Без диеты справиться с воспалениями органов ЖКТ практически невозможно. Основу рациона должны составлять сезонные овощи, фрукты, кисломолочная продукция, мясо и рыбы нежирных сортов. Продукты должны быть отварными, тушёными или приготовленными на пару, иметь комфортную температуру.
Запрещённые продукты:

Нельзя есть острую пищу при воспалении кишечника
Лечебное питание подразумевает сокращение количество углеводов и жиров, увеличение количества белков. Необходимо соблюдать питьевой режим – употреблять в сутки не менее 2,5 л чистой негазированной воды. Количество соли не должно превышать 8 г в день.
Примерное меню на неделю
| День | Завтрак | Обед | Ужин |
| 1 | Отварной рис, зелёный чай с мёдом | Постный овощной суп, куриные паровые котлеты, гречневая каша, чай | Суфле из рыбы, тушёные овощи компот или кисель |
| 2 | Паровой омлет, отварная телятина, несладкий чай | Суп с вермишелью, отварная рыба, небольшое количество нежирного твёрдого сыра, отвар из плодов шиповника | Овощное рагу, отварная курица, пресные сухарики |
| 3 | Овсянка на обезжиренном молоке, отварные яйца, чай | Куриный бульон, отварная рыба, рис | Паровые куриные тефтели, гречневая каша |
| 4 | Творог с мёдом, тост из ржаного хлеба с сыром | Овощной суп, отварное мясо, тушёные овощи | Паровые котлеты, отварные овощи, суфле из фруктов |
| 5 | Манная каша с фруктами, компот из сухофруктов | Овощной суп с курицей, паровой омлет, мятный чай | Рыбные котлеты, овощи отварные или тушёные, кисель |
Важно питаться дробно, помимо трёх основных приёмов пищи необходимо делать 2–3 перекуса. Для этого подойдут пресные сухарики, творог, кисель, компоты, сухофрукты, галетное печенье, запечённые фрукты.
Если заболевание сопровождается диареей, для нормализации стула следует употреблять лёгкие супы, рис, гречку, мёд. Справиться с запорами помогут отруби, овощи, хлеб из муки грубого помола, отварные яйца, нежирное мясо и рыба, шиповниковый отвар.
Заболевания органов желудочно-кишечного тракта требует длительного лечения, такие патологии часто приобретают хронический характер. Чтобы предотвратить развитие воспалительных процессов, необходимо правильно питаться, отказаться от употребления вредной пищи и спиртных напитков, при склонности к запорам не включать в меню скрепляющие продукты. Нормальное функционирование пищеварительной системы во многом зависит от состояния зубов – регулярное посещение стоматолога поможет избежать появления проблем с кишечником.
Что делать если воспалился кишечник: провоцирующие факторы, лечение, диета
Кишечник – это орган, выполняющий важную функцию в организме и участвующий в процессе пищеварения, кроветворения, выработке иммунных клеток. Его делят на два отдела:
Существует ряд провоцирующих факторов, которые вызывают воспалительные процессы в этом органе инфекционного и неинфекционного характера. При этом происходит отмирание клеток эпителия слизистой оболочки кишечника, прилив крови к очагам воспаления, появляется болевой синдром и нарушается функция кишечника, что проявляется характерной симптоматикой. Что делать если воспалился кишечник?
Почему воспаляется кишечник
Причин воспаления кишечника много, важно вовремя пройти диагностику и начать лечение
Статистические данные говорят о том, что в современном мире от воспалительных процессов кишечника страдает до 92% всего населения земного шара. Причин для этого может быть много:
Все эти факторы вызывают различные заболевания, поражающие тонкий или толстый кишечник.
Болезни кишечника
Болезни, поражающие тонкий кишечник, называют энтеритами, это общий термин, характеризующий функциональные нарушения и патологии тонкой кишки:
Все эти заболевания начинаются с раздражения слизистой, выстилающей стенки кишечника, причина чаще всего кроется в неправильном питании или бесконтрольном приеме различных лекарственных препаратов.
Воспалительный процесс может носить острый или хронический характер, патологии тонкого кишечника чаще всего являются результатом инфекционных поражений. Причина – пищевые отравления, отсутствие гигиены рук, контакт с больными животными или людьми. Если лечение отсутствует, острая фаза заболевания может перейти в хроническую и стать причиной различных осложнений, иммунных и метаболических нарушений.
Заболевания толстого кишечника называют колитами, к ним относятся:
Часто причиной развития патологий толстого кишечника становятся бактерии, длительная терапия антибактериальными средствами, запоры в результате неправильного питания и малоподвижного образа жизни. В пожилом возрасте проблемы в толстом кишечнике развиваются из-за нарушения кровообращения, сосуды теряют свою эластичность, возникает варикоз, что часто становится причиной воспалительных процессов.
Опухоли толстой кишки возникают в результате генетической предрасположенности, аутоиммунных нарушений, стрессов. Сегодня неизвестна точная причина перерождения собственных клеток эпителия кишечника в раковые клетки.
Симптомы воспаления
Клиническая картина воспаления кишечника зависит от причины, локализации и степени тяжести процесса. Заболевание может проходить в легкой форме, при интоксикации организма состояние больного чаще классифицируется как тяжелое и требует неотложной скорой помощи.
Хронические болезни имеют две фазы:
В основном симптоматика отличается по локализации процесса: в тонком или толстом кишечнике.
Тонкого кишечника

Боль в животе может говорить о проблемах с кишечником
Признаки воспаления тонкого кишечника следующие:
В результате воспаления тонкого кишечника нарушается всасывание питательных веществ, продвижение пищевого кома, осмотическое давление.
Толстого кишечника
Характерными признаки воспалительного процесса толстого кишечника являются:
Онкологические процессы чаще локализуются в толстом кишечнике, поэтому ранняя диагностика позволит провести оперативное лечение и остановить рак.
Если своевременно не провести лечение, воспаление толстой кишки переходит в хроническую форму. А это чревато различными осложнениями:
Часто воспалительный процесс затрагивает весь кишечник, а не отдельный участок. К таким заболеваниям относится энтероколит и спаечный процесс. Болезни кишечника имеют схожие симптомы, по которым невозможно поставить диагноз, для этого необходима врачебная диагностика.
Чем лечить воспаление кишечника
Способ лечения целиком зависит от этиологии заболевания:
Как снять боль, медикаментозное лечение

Но-шпа поможет снять спазмы в кишечнике
Чтобы устранить или уменьшить болевой синдром, применяются симптоматические лекарственные средства:
Свечи при воспалении кишечника
Свечи используют в основном при колитах (воспаление толстого кишечника), они быстро купируют воспалительный процесс и снимают отечность стенок кишечника. Вводят свечу в задний проход два раза в сутки — утром и вечером. Применение свечей имеет ряд преимуществ:

Натальсид — свечи, которые снимут воспаление кишечника и избавят от боли
Наиболее распространенные и эффективные свечи при воспалении кишечника:
Все свечи обладают заживляющим, противовоспалительным, обезболивающим действием. Перед применением необходимо изучить инструкцию и обратить внимание на противопоказания.
Как снять воспаление в домашних условиях, народные средства

Лечебный отвар из ромашки подействует как противовоспалительное средство
Воспаление кишечника, вызванное неправильным питанием, гельминтами или нарушением микрофлоры можно лечить в домашних условиях, используя рецепты народной медицины:
Что делать, если воспалился кишечник и температура
Если воспаление кишечника сопровождается повышением температуры, скорее всего, это бактериальная инфекция, возбудители которой проникли через грязные руки или испорченные продукты. В этом случае необходимо дать жаропонижающее и вызвать врача.
Чаще всего повышение температуры сопровождается тяжелой симптоматикой:
Такое состояние говорит об интоксикации организма и может быть опасно, к тому же диарея способствует нарушению электролитного баланса и может вызвать обезвоживание. Особенно, такое состояние опасно для детей и пожилых людей, в некоторых случаях может закончиться летальным исходом.
Воспаление кишечника во время беременности

Эспумизан уменьшит вздутие кишечника
Чаще всего воспаление кишечника при беременности развивается на фоне изменения гормонального баланса. Может нарушиться ферментация, пища не перерабатывается в нужном объеме и вызывает метеоризм, колики, нарушение стула.
В этом случае беременной женщине необходимо проконсультироваться с врачом, но в домашних условиях можно применять:
Все остальные причины требуют тщательного осмотра врача. Инфекционные болезни лечат антибиотиками, а при беременности антибактериальная терапия должна проходить под строгим контролем врача.
Диета при воспалении кишечника

При воспалении кишечника человек должен четко придерживаться необходимой диеты
Терапия воспалительных процессов кишечника тесно связана с диетическим рационом. Пища должна легко усваиваться и способствовать нормализации работы кишечника.
Список разрешенных блюд:
Список запрещенных продуктов:
В процессе лечения жесткую диету можно заменить, постепенно дополняя рацион отварными овощами, салатами и ягодами.
Лечение воспалительных процессов кишечника требует комплексного подхода, только в этом случае можно полностью купировать процесс и избежать хронических заболеваний.
О синдроме раздраженного кишечника можно узнать из видео.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Воспаление кишечника — симптомы и лечение в домашних условиях. Воспаление кишечника — какие таблетки пить?
 «Воспаление кишечника» — выражение, употребляемое при возникновении таких симптомов нарушения пищеварения, как дискомфорт, тяжесть, болезненные ощущения в области живота, сопровождающееся нарушением стула, которые требуют своевременной диагностики и лечения. Под этим кратким названием скрывается ряд заболеваний, которые обусловлены возникновением воспалительных изменений в слизистой оболочке кишечника, что ведет к нарушению его функционирования.
«Воспаление кишечника» — выражение, употребляемое при возникновении таких симптомов нарушения пищеварения, как дискомфорт, тяжесть, болезненные ощущения в области живота, сопровождающееся нарушением стула, которые требуют своевременной диагностики и лечения. Под этим кратким названием скрывается ряд заболеваний, которые обусловлены возникновением воспалительных изменений в слизистой оболочке кишечника, что ведет к нарушению его функционирования.
Частота возникновения воспаления кишечника у людей обоих полов практически одинакова. У взрослых женщин и мужчин симптомы заболевания едины. Данные заболевания встречаются у младенцев и лиц старческого возраста, но чаще они проявляются у лиц двадцати- и тридцатилетнего возраста.
Что такое кишечник и его роль в организме
Кишечник – это мышечный орган, являющийся частью желудочно-кишечной системы (ЖКТ). Кишечник является жизненно важным органом. Он участвует в цепи пищеварения, под которой понимают переработку сложных веществ в простые с помощью ферментов. Этот процесс осуществляется в определенной последовательности по мере перемещения пищи по структурам ЖКТ.
В результате ферментативного расщепления пищевые вещества из сложносоставных, переходят в состояние мономеров, и приобретают способность всасываться. Через капилляры ворсинок, составляющих внутреннюю поверхность кишок, в организм через кровь и лимфу попадают необходимые для функционирования организма вещества и используются как энергетические и пластические материалы.
При анатомическом рассмотрении кишечника, в нем выделяют две основные части, в которых, в свою очередь, различают сегменты:
Соответственно лечение недуга напрямую связано с грамотным распознаванием не только причины, вызвавшей воспалительные изменения, но и локализации патологического процесса. Нужно учитывать, что проявления болезни также будут иметь различия, в зависимости от места воспаления и фактора воспаления в кишечнике.
Причины, вызывающие воспалительные изменения в кишечнике
Причины, нарушающие нормальную деятельность кишечника, могут иметь следующие виды происхождения:
Классификация заболеваний кишечника, связанных с воспалением:
Краткая характеристика основных воспалительных заболеваний
Дуоденит – заболевание, характеризующееся дистрофическими изменениями слизистой оболочки двенадцатиперстной кишки.
Факторы, вызывающие острый дуоденит:
Проявления дуоденита не имеют характерных признаков, и вызывают общие для всех кишечных патологий изменения:
 Колит — воспаление толстой кишки. Возникает колит при инфекциях, нездоровом питании, отравлении, как осложнение при наличии других заболеваний пищеварительной системы.
Колит — воспаление толстой кишки. Возникает колит при инфекциях, нездоровом питании, отравлении, как осложнение при наличии других заболеваний пищеварительной системы.
 Сигмоидит — воспаление сигмовидной кишки, вызываемое воспалительными процессами других отделов кишечника, недостаточным кровоснабжением стенки толстой кишки и дисбактериозом. При таком виде воспаления наблюдается затруднение прохождения обрабатываемого пищевого комка.
Сигмоидит — воспаление сигмовидной кишки, вызываемое воспалительными процессами других отделов кишечника, недостаточным кровоснабжением стенки толстой кишки и дисбактериозом. При таком виде воспаления наблюдается затруднение прохождения обрабатываемого пищевого комка.
Признаки острого сигмоидита:
Хронический сигмоидит проявляется ощущением вздутия живота и сопровождается болью, бессонницей, быстрым утомлением и раздражительностью пациента.
Тифлит – процесс воспаления в слизистой слепой кишки, проявляющийся болью, возникающей через несколько часов после еды в правом нижнем боку живота.
 Проктит – частичное (острый проктит) или полное (хронический проктит) воспалительное поражение прямой кишки.
Проктит – частичное (острый проктит) или полное (хронический проктит) воспалительное поражение прямой кишки.
Причины возникновения проктита: неправильное питание, раздражающая пища и напитки, частые запоры, воспаления органов малого таза.
Симптомы острого проктита:
Симптомы хронического проктита:
Что делать для профилактики воспалительных изменений в кишечнике
Рекомендуется исключить провоцирующие воспаление факторы. Следует соблюдать:
Если обнаружатся какие-либо специфические признаки воспаления необходимо провести медицинское обследование и пройти консультацию у врача, который диагностирует заболевание и сделает назначение.
Диетические рекомендации по употребляемой пище при воспалении кишечника
Соблюдение диеты необходимое условие для успешного лечения и предупреждения рецидива воспалительного процесса в кишечнике. Желательно дробное питание (порционное, но частое питание).
 Нежелательно большое употребление жиров, углеводов, соли в рационе (до 8 граммов в сутки). Исключение из рациона растительной клетчатки и натурального молока благоприятно повлияет на процесс лечения.
Нежелательно большое употребление жиров, углеводов, соли в рационе (до 8 граммов в сутки). Исключение из рациона растительной клетчатки и натурального молока благоприятно повлияет на процесс лечения.
Больному человеку запрещается употребление:
При диарее рекомендуется употребление таких продуктов, устраняющих поносы, как: рис, бананы, пшеничный хлеб. При запоре следует употреблять больше сухофруктов, кисломолочной продукции, свежих фруктов и овощей. Обработка продуктов должна быть на пару, путем варки, тушения или запекания.
Видео на тему: Хроническое воспаление кишечника
Лечение
Медикаментозное лечение воспалений кишечника
Вылечить воспалительные процессы кишечника можно различными препаратами и разными их формами в виде таблеток, капсул, гелей, суспензий, свечей, клизм и инъекций. Обязательное диетическое питание, составляет необходимую основу для возобновления нормального функционирования пораженных участков кишечника. Также имеет место лечение лекарственными растениями, так называемая фитотерапевтическая составляющая курса лечения.
Для лечения используют следующие группы препаратов:
Лечебная тактика направлена на устранение не только признаков и симптомов воспалительной реакции кишечника, но и на воздействие причины, вызвавшей болезненные изменения. Для того, чтобы выявить истинную причину заболевания, необходимо пройти диагностику у врача-специалиста.
Хирургический метод лечения
Надо иметь в виду, что сложное и затяжное течение язвенного колита, болезни Крона, возникновение перфорации стенки кишки или сужения просвета требует хирургического вмешательства.
Народная медицина и фитотерапия при воспалении кишечника
Для лечения воспалительных процессов в кишечнике, выбор падает на лекарственные растения, которые оказывают:
Народная медицина предлагает следующие составы для снятия воспаления кишечника в домашних условиях:
 Для лечения и профилактики воспаления кишечного тракта: Смешать шалфей, золототысячник, цветки ромашки в равных частях (5 гр. сбора на стакан), залить кипятком и настоять 30 мин. Принимается 3-4 раза в день.
Для лечения и профилактики воспаления кишечного тракта: Смешать шалфей, золототысячник, цветки ромашки в равных частях (5 гр. сбора на стакан), залить кипятком и настоять 30 мин. Принимается 3-4 раза в день.
Для нормализации пищеварения и как противомикробное средство: Луковый сок применяется при запорах и колитах по 5 мл перед едой.
Для успокоения воспаления слизистой: Сбор из 2 частей корня солодки, 1 части плодов аниса, 1 части плодов фенхеля и 6 частей плодов крушины. Приготовление: 5 гр.сбора на 200 мл кипятка с получасовым настаиванием. Пить по 1 стакану натощак и перед сном.
При лечении колитов хронического характера применяют следующий травяной сбор: шалфей, мята, пустырник, крапива, подорожник, тысячелистник, зверобой, душица, корень валерианы. Также добавляют семена тмина и птичьего горца, пастушья сумка. Ко всему этому добавляются цветки ромашки и чернику. 10 гр. сбора настаивают около часа в 100 мл. горячей воды. Готовый настой следует употреблять по 100 мл. за один прием после еды.
Для лечения запора, вызванного воспалением нужно взять по 100 гр. инжира, чернослива, кураги. Туда добавляют 2 листка алоэ. Все это надо перемолоть и разделить на десять порций, скатав в шарики. Ежедневно после ужина съедать по шарику смеси.
Перед тем, как начинать самостоятельно снимать воспаление кишечника травами, необходимо, в обязательном порядке, проконсультироваться у врача.












