Пузырно-мочеточниковый рефлюкс (ПМР) – процесс патологического заброса мочи из мочевого пузыря обратно по мочеточникам в лоханки и чашечки почек. Вызван недостаточностью клапанного механизма мочевых путей. Приводит к учащению воспалительных процессов, повышению почечного давления, нарушению структуры почечной ткани, гибели нефронов с последующим нефросклерозом и высоким риском почечной недостаточности.
Общие сведения
ПМР можно встретить примерно у каждого сотого урологического пациента. Согласно статистике, заболевание чаще проявляется в детском возрасте:
- 60% – дети 0–12 месяцев;
- 25% – 1–3 лет;
- 10-15% – 4–12 лет.
Для более старшего возраста (в том числе для взрослых) показатель составляет не более 4-5 %. В 35-60% случаев ПМР является сопутствующим заболеванием при острых и хронических инфекциях мочевых путей.
Патогенез
В норме анатомия пузырно-мочеточникового соединения исключает возможность обратного тока мочи. Острый угол впадения мочеточников и наличие гладких циркуляторных мышц, выполняющих роль сфинктера, создают надежную антирефлюксную защиту. При нарушении структуры или снижении функциональности гладкомышечного аппарата защита падает, и внутрипузырное давление легко преодолевает барьер уретро-везикулярного соустья, выбрасывая мочу в верхние мочевые пути.
Причины
Основные причины аномальной уродинамики:
- генетические синдромы (Элерса-Данлоса, Гиршпрунга);
- врожденные аномалии структуры мочевыводящих органов – увеличение диаметра отверстий мочеточников, неправильное их положение, укорочение интрамурального отдела, нарушения работы клапанного механизма в верхней части уретры, а также в устьях мочеточников;
- затяжные воспалительные процессы в области треугольника Льето (хронический цистит);
- нейрогенная дисфункция мочевого пузыря – при аномалиях развития ЦНС (спина бифида, липомы спинного мозга и т.п.);
- нарушение режима опорожнения мочевого пузыря – привычка «терпеть до последнего» постепенно приводит к ослаблению гладкой мускулатуры, инфицированию тканей и различным связанным с этим патологиям (рефлюкс, недержание мочи, хронический цистит).
Справка! Формирование мышечной ткани мочевыводящих путей происходит в период с 15 по 20 неделю внутриутробного развития. Если в этот процесс вмешиваются неблагоприятные факторы в виде генетических программ, внешних или внутренних физико-химических факторов, уже на 21—24 неделе у плода могут проявиться различные аномалии. Все они выявляются в первые годы после рождения ребенка. У взрослых людей ПМР встречается крайне редко и является следствием травм, хронических воспалений и неблагоприятных условий жизни
Классификация
По механизму действия ПМР может быть:
- пассивным – заброс мочи происходит при наполнении мочевого пузыря;
- активным – наблюдается при мочеиспускании;
- смешанным, или пассивно-активным.
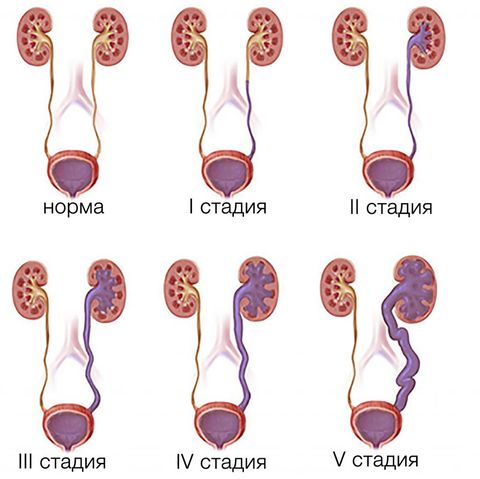
Вне зависимости от причины развития патологии, у ПМР выделяют 5 стадий заболевания:
- 1 стадия: рефлюкс мочи не далее мочеточников, деформация структур не наблюдается;
- 2 стадия: рефлюкс доходит до почек, деформация структур не наблюдается;
- 3 стадия: ПМР с признаками расширения лоханок и чашечек;
- 4 стадия: наличие умеренных признаков расширения в структуре мочеточников, лоханок и чашечек;
- 5 стадия: выраженное расширение всех структур с деформацией канала мочеточника и признаками дисфункции нефронов.
Симптомы ПМР
ПМР лишен характерной клинической картины. Особенно сложно диагностировать заболевание на ранних стадиях, когда симптомы полностью отсутствуют. Основные признаки формируются на 3-й стадии болезни и во многом схожи с симптомами воспалительных патологий. У маленьких детей проявляется по типу пиелонефрита. У детей старшего возраста и взрослых общий симптомокомплекс выглядит следующим образом:
- дискомфорт и боль в области почек при мочеиспускании;
- постоянное ощущение расширения в мочевом пузыре;
- проблемы с мочеиспусканием – частые позывы, прерывистая струя, застой мочи;
- отеки тканей;
- повышенное артериальное давление;
- головная боль, общее ухудшение самочувствия.
Методы диагностики
Основной метод диагностики ПМР – микционная цистография. Она подтверждает факт деформации коллекторной системы почек и мочеточников, определяет форму рефлюкса и степень развития патологии. Дополнительные методы:
- экскреторная урография – определяет тонус верхних мочевых путей;
- УЗИ – выявляет наличие склеротических изменений в тканях;
- цистоскопия – проводится при дифференциальной диагностике для исключения цистита;
- урофлоуметрия и цистометрия – необходима для исследования уродинамики в нижних мочевых путях;
- радиоизотопное обследование – для оценки функциональной активности почек.
Дополнительно врач назначает ряд лабораторных тестов для выявления причины заболевания: общий и биохимический анализ мочи, общий анализ крови, бакпосев, тест на ферменты, иммунограмму и др.
Как проходит лечение
В зависимости от причины и стадии заболевания, задействуют консервативные или хирургические методы. Безоперационное воздействие медикаментами и физиотерапией успешно восстанавливает уродинамику в 60—70% случаев ПМР на 1–3 стадии заболевания. К хирургии в обязательном порядке прибегают при лечении 4–5 стадии патологии, при врожденных аномалиях мочевыводящих путей, а также при отсутствии положительной динамики от консервативной терапии.
Консервативное лечение
Длительность медикаментозно-физиотерапевтического лечения составляет в среднем 6–12 месяцев. Для профилактики рецидивов назначаются курсы фитотерапии. Медикаментозная терапия:
- антибиотики (с учетом чувствительности возбудителя);
- уросептики (нитрофураны, хинолоны, сульфаниламиды), в том числе для внутрипузырных инсталляций;
- противовоспалительные средства, в том числе мембраностабилизирующие препараты;
- иммуностимуляторы;
- витамины и минеральные комплексы;
- средства для профилактики рубцевания почечной ткани.
Наибольшую сложность представляет лечение функциональных расстройств нейрогенной природы. В этом случае большое внимание уделяют методам физиотерапии. Среди них:
- электрофорез;
- ультразвуковое воздействие на область мочевого пузыря;
- электростимуляция;
- рефлексотерапия.
Хирургическое лечение
Главный смысл любых антирефлюксных операций заключается в удлинении внутрипузырного участка мочеточника путем создания искусственного подслизистого тоннеля или смещении положения их отверстий. Хирургическое устранение причин ПМР проводят двумя путями:
- Метод эндоскопии актуален на ранних стадиях ПМР (1–3) при условии сохранения тонуса и сократительной функции сфинктеров мочеточников. В таком случае подслизистую имплантацию гелями выполняют трансуретрально – с помощью цистоскопа. Операция неэффективна при патологическом положении устьев мочеточников за пределами треугольника Льето, при выраженном их расширении. При наличии острого воспалительного процесса операцию не проводят.
- Традиционная пересадка мочеточника методом открытой хирургии или лапароскопии актуальна при диагностировании 4–5 стадии заболевания, а также при рецидивах ПМР после проведения эндоскопии. Во время операции делают резекцию поврежденного отдела мочеточника с последующей имплантацией в новом месте и наращиванием антирефлюксной защиты.
Прогноз и профилактика
Прогноз на будущее зависит от стадии заболевания и степени повреждения почечной паренхимы. По данным статистики хирургическое лечение успешно устраняет ПМР в 85—98% случаев, после чего со временем восстанавливается работы почек (30% случаев) и отмечается общая стабилизация состояния (60% случаев). У маленьких детей эти показатели еще выше.
Во избежание рецидива, следует придерживаться правил профилактики, которые сводятся к своевременной диагностике и лечению инфекционных заболеваний, а также выполнению обязательно бытовых правил здоровья и гигиены:
- не ходить с переполненным мочевым пузырем – терпеть до последнего вредно для его гладкой мускулатуры;
- избегать переохлаждения тазовых органов;
- тщательно соблюдать правила интимной гигиены.
При положительном исходе лечения пациенту показана регулярная диспансеризация в течение 5 лет: первые 2 года – 2 раза в год, затем – 1 раз в год. Дополнительно пациент самостоятельно сдает анализ мочи на стерильность: первое время – ежемесячно, затем – каждые 3 месяца. По истечении срока, при отсутствии обострений пациента снимают с диспансерного учета.
Пузырно-мочеточниковый рефлюкс
Общие сведения
Пузырно-мочеточниковым рефлюксом называется уропатия, вызванная патологическим механизмом движения, то есть забросом мочи из полости мочевого пузыря обратно в мочеточники. Присвоенный код по мкб-10 – N13.7. Обычно рефлюкс мочевого пузыря (обратный ток) инициирует врожденное недоразвитие либо отсутствие клапанного механизма, в норме расположенного между мочеточниками и мочевиком, тогда как вторично нарушения возникают под воздействием хронических воспалительных и склеротических процессов.
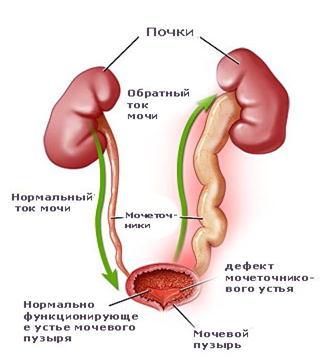
Механизм пузырно-мочеточникового рефлюкса
Патогенез
В основе патологии лежит недостаточность смыкания клапанной системы мочевыводящего сегмента (в норме — 60-80 см вод. столба), которую вызывают воспалительные или другой природы изменения в стенке мочевика с частичным сужением уретры, ригидностью устья и возможно — адинамией мочеточников. Чаще всего это происходит на фоне значительно растянутого мочевого пузыря и восходящей инфекции.
В норме мочеточники впадают в тело мочевого пузыря на задней стенке — в треугольнике Льетто. Перфорация мочеточников в мускулатуру мочевика происходит до подслизистой, далее они проникают сквозь подслизистый слой и только затем открываются устьями в полость. Благодаря подслизистому тоннелю есть антирефлюксная защита под действием давления стенок мочеточников объемами мочи в область детрузора и сфинктера шейки мочевика, сокращение которого обеспечивает мочеиспускание и предотвращает обратный заброс урины.
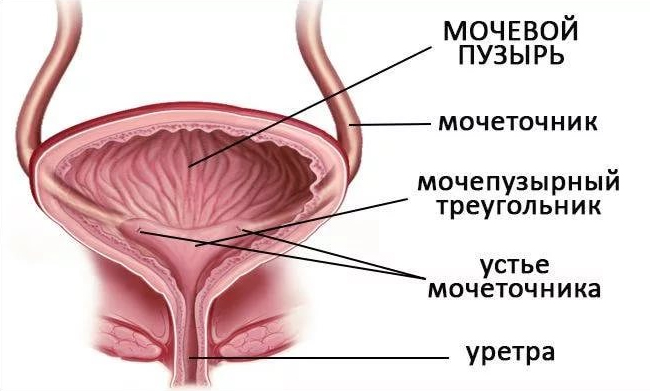
Строение мочевого пузыря
Механизм развития пузырно-мочеточникового или по-другому везико-уретрального рефлюкса – заброса мочи в полость мочетоников и коллекторной системы почек, может быть:
- первичный внутриутробный – врожденный;
- вторичный – в результате обструкции, хронического инфекционно-воспалительного процесса в мочевике, распространение которого на ткани почек провоцирует периодическое возникновение рецидивов острого пиелонефрита, поражение клапанов и образования рубцовых изменений в почках.
Степень развития патологии определяет тяжесть состояния больного. На начальных этапах процесс пузырно-мочеточникового рефлюкса затрагивает лишь мочеточник, не вовлекая в патологию лоханки почек, в противном случае – следует уже говорить о пузырно-мочеточниково-лоханочном рефлюксе. Если вовремя не обратиться к специалисту, то он может не только достигнуть структур почки, но и спровоцировать расширение полости мочеточника. В дальнейшем патология может привести к извитости мочеточника, а также возникнуть рефлюкс нефропатия – выраженные нарушения работы почек и истончение паренхимы.
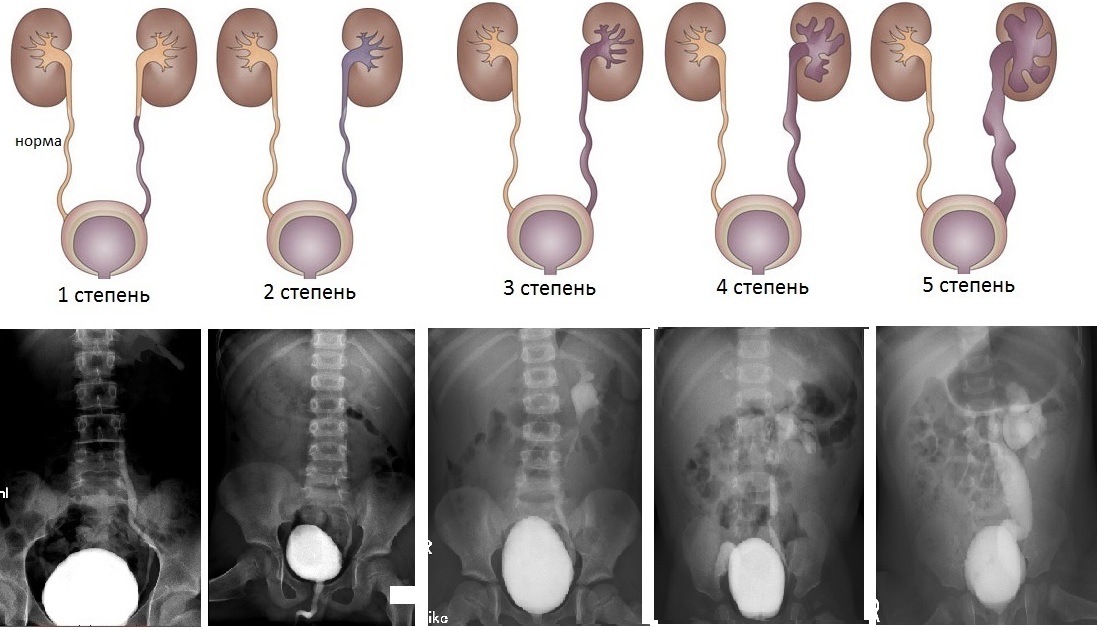
Степени развития пузырно-мочеточникового рефлюкса
Классификация
В зависимости от причины развития пузырно-мочеточникового рефлюкса разделяют первичную – врожденную уропатию, и вторичную – приобретенную в результате длительных воспалительных процессов, нейрогенных нарушений и рубцевания.
Изучая динамику опорожнений мочевых путей можно выявить пассивный и активный вариант уретеро-везикального рефлюкса, то есть наблюдающееся в виде постоянного пассивного течения либо возникающее в момент мочеиспукания – в период сокращения детрузора (мышечной оболочки мочевика). Кроме того, в достаточно редких случаях, к примеру, при поражении мочевика туберкулезом, может наблюдается смешанный тип, когда помимо пассивного рефлюкса самостоятельно мочеиспускание влечет за собой активный и значительное повышение внутрилоханочного давления.
Важно! Опасным считается состояние проникновения содержимого мочеточников в просвет крупных вен, тогда говорят о таком заболевании как уретеро-венозный рефлюкс.
Причины
Существует ряд причин, провоцирующих обратный запрос мочи из полости мочевого пузыря в мочеприносящие протоки, к ним чаще всего относится дисплазия замыкательных клапанов, укорочение интрамуральной части мочеточника, дистопия устьев, в более редких случаях данный тип уропатии вызывают:
- морфо-функциональная незрелость, пороки развития и анатомические аномалии уретеро-везикального отдела – чаще всего первичные нарушения в виде недоразвития нервно-мышечного аппарата, дисплазии уретеро-везикального сегмента, гипоплазии мышц с заменой их коллагеновыми волокнами
или сдвига устьев мочеточников; - инфравезикальная обструкция либо препятствия ниже мочевика, в примеру, стриктуры или сужения уретры, гипертрофированный семенной бугорок, камни в уретре, суженный меатус;
- нейрогенные расстройства — поражение нейронных путей и центров, отвечающих за иннервирвацию мочевого пузыря и произвольного процесса мочеиспускания, которое может быть связано с врожденными дефектами терминальных отделов спинного мозга и позвоночника, их травмами, онко- или воспалительно-дегенеративными заболеваниями, инфекционно-воспалительные – рецидивы острого пиелонефрита и процессы рубцевания.
Нарушению процесса мочеиспускания также может способствовать давление на пузырь извне воспалительным инфильтратом, к примеру, в результате забытых инородных тел (марлевых, ватных тампонов), аденомой простаты, внутренними пузырными свищами, гематомами, а также спровоцированное парациститом.
Симптомы рефлюкса мочевого пузыря
Рефлюкс мочевого пузыря влечет за собой множество нарушений, однако симптоматика его может быть стертой или напоминающей пиелонефрит. Чаще всего он проявляется болью в пояснице, затруднением мочеиспускания и повышением температуры тела.
Симптомы пузырно-мочеточникового рефлюкса у детей на фоне цистита – могут спровоцировать недержание мочи либо боль внизу живота.
Анализы и диагностика
Наиболее показательным методом рентгенологического исследования органов мочевыделительной системы и мочевика является микционная, а также восходящая и низходящая цистография. Однако, для достоверности полученных данных к процедуре нужно заранее и тщательно готовиться: за 48 ч не потреблять продукты, стимулирующие процессы газообразования в кишечнике, накануне с вечера и утром использовать очистительные клизмы. В результате наполнения мочевого везикула контрастным жидким веществом — 20% раствора сергозина и произвольного мочеиспукания на рентгенограмме отображается рефлюкс в виде расширенных теней, обхватывающих мочеточники и лоханки, тени мочевика, напоминающего пузырь в форме башни.
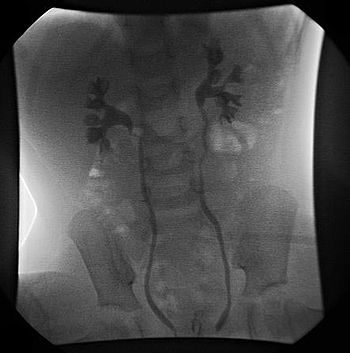
Результаты микционной цистографии у пациента с двусторонним пузырно-мочеточниковым рефлюксом
При подозрении на уретеро-венозный рефлюкс может быть назначено проведение ретроградной пиелоуретерографии, цистоскопии серологические исследования, бакпосевы мочи, проба Зимницкого, определение суточного режима мочеиспускания.
Кроме того, могут быть проведены манометрические исследования, экскреторная урография, УЗИ, но чаще всего эти данные не дают увидеть полноту картины и показательны только для оценки уродинамики мочевых путей и обнаружения расширений почечной коллекторной системы, мочеточников и нарушений строения паренхимы. Благодаря цистоскопии есть возможность исключить цистит.
Лечение пузырно-мочеточникового рефлюкса
Рефлюкс мочевого пузыря наиболее часто проявляется во время мочеиспукания, нежели в состоянии покоя. Симптоматика обычно транзиторная, что не дает возможности выявить патологию при каждом обследовании.
Существует два способа лечения рефлюса мочевика – консервативный и оперативный. Вне зависимости от тяжести состояния больному может понадобиться консервативное лечение на протяжении от полугода — до года, при помощи таких средств как:
- антибиотики, которые подбирают учитывая чувствительность возбудителя;
- десенсибилизирующие средства;
- иммунокорригирующие препараты;
- растительные сборы.
Консервативное лечение легкой и среднетяжелой степени рефлюкса помогает в 60-70% случаев, улучшение можно увидеть после проведения контрольной цистографии. Лечение пузырно-мочеточникового рефлюкса у детей, а также перенёсших антирефлюксное вмешательство, проводят под диспансерным наблюдением уролога или нефролога. Выполнять забор и анализ проб мочи для бакпосевов, проверяя стерильность необходимо каждый месяц. При помощи УЗИ почек, радионуклидных исследований работы почек, цистографии есть возможность наблюдать за темпами роста и развития почек. После успешного лечения пузырно-мочеточникового рефлюкса снять ребенка с диспансерного учёта можно только спустя пять лет при условии, что не будет обнаружено обострений пиелонефрита.
Как лечится пузырно-мочеточниковый рефлюкс?
В мочеполовой системе может быть множество патологий, но чаще всего встречается пузырно-мочеточниковый рефлюкс, имеющий в общей классификации свой код (ПМР, международная классификация болезни: код МКБ-10 — 13.7). Его особенностью является нарушение в работе органов вывода мочи, когда урина забрасывается в мочеточник из мочевого пузыря. Для нормального человека это не нормально, поскольку между этими органа есть замыкательный механизм, сфинктер, предотвращающий обратный ток жидкости в мочеточник и почки.
- Что такое пузырно-мочеточниковый рефлюкс?
- Виды мочеточникового рефлюкса
- Почему возникает рефлюкс?
- Какие стадии патологии возможны?
- Симптоматика рефлюкса
- Чем отличается ПМР у детей?
- Последствия и возможные осложнения
- Как выявить ПМР?
- Основные способы лечения ПМР
- Консервативное лечение
- Эндоскопические операции
- Хирургическое вмешательство
ПМР встречается и в детском возрасте, и во взрослом, но дети подвержены этой патологии в несколько раз чаще. При отсутствии своевременной диагностики и лечения могут развиваться осложнения в виде гидроуретеронефрозов и пиелонефрита, полная дисфункция почек.
Что такое пузырно-мочеточниковый рефлюкс?
Рефлюкс мочевого пузыря представляет собой патологию, при которой моча забрасывается в почку из полости мочевого пузыря. сфинктер, который служит барьером на пути обратного движения жидкости, закрывает просвет не до конца. Происходит это по причине воспаления в мочевом пузыре.

Обнаружение ПМР пациентом происходит самостоятельно, в процессе деуринации. Движение урины затрудненное. Рефлюкс мочеточника провоцирует удержание жидкости внутри мочевого пузыря, что создает благоприятные условия для патогенных микроорганизмов. Бактерии начинают делиться и вызывают воспаление.
Специалисты отмечают, что со временем пациенты с подобным диагнозом жалуются на высокое давление, на обследования обнаруживаются рубцы в почечной паренхиме. Рефлюкс в мочеточнике разрушает почечную ткань и приводит к сбою работы почечной системы.
Виды мочеточникового рефлюкса
Классификация релюфкса производится по нескольким признакам. Исходя от тяжести протекания болезни, различают пассивную, активную и смешанную форму. Каждая из них обладает рядом особенностей:
- Пассивная форма отличается проникновением урины в почку в независимости от акта деуринации;
- Активная форма характеризуется выбросом мочи только при посещениях уборной;
- Смешанная форма имеет признаки обеих форм, и заброс урины происходит как при деуринации, так и в состоянии покоя.
Патология может быть первичной или вторичной. При врожденных дефектах в устье мочеточника и мочевике патология развивается первичного вида (врожденный). Вторичный появляется на фоне воспалений органов мочевыводящей системы — цистите, уретрите, пиелонефрите и др. Часто вторичный ПМР встречается после перенесенного хирургического вмешательства.
Рефлюкс различается и по времени возникновения. В этой группе он может быть транзиторного или постоянного типа. Транзиторный тип ПМР непостоянен, появляется только при обострении простатита и цистита. Когда у мужчин воспаляется предстательная железа, происходит сбой в выделении мочи, урина застаивается и проникает в почки. Постоянный пузырно мочеточниковый рефлюкс присутствует у человека в течение всей его жизни и отличается хронической формой.
Почему возникает рефлюкс?
Выяснить все факторы, провоцирующие возникновение рефлюкса, клинической медицине ещё не удалось. Известно, что пузырно-мочеточниковый рефлюкс у детей возникает из-за врожденных аномалий, которые воздействуют на работу органов мочеполовой системы. Как правило, это врождённый рефлюкс.
Причины первичного рефлюкса:
- выпячивание стенок мочевого пузыря;
- неправильное расположение устьев мочеточников;
- недоразвитость смыкающего аппарата в устьях;
- аномалии в строении устьев;
- короткий туннель внутри мочеточника;
- мочеиспускательный канал расположен вне мочепузырного треугольника из-за удвоения мочеточников.
У взрослых пациентов отмечается, как правило, вторичный ПМР, возникший из-за патологий и болезней органов малого таза или мочевыделительной системы. Чаще всех провоцирует рефлюкс цистит с воспалением слизистых оболочек мочевика.

Рефлюкс может развиться из-за препятствий на пути естественного оттока урины при стриктуре уретрального канала, стенозах и аденоме в предстательной железе. В почки урина забрасывается при шейном склерозе мочевого пузыря, когда стенки внутри органа сильно утолщены и мешают оттоку жидкости.
Вторичный рефлюкс бывает при сбое в работе мочевика – гипеарктивности с частыми позывами или энурезе. Также ПМР выявляют при уменьшении размеров этого органа, что бывает при возникшем сморщивании.
Какие стадии патологии возможны?
При развитии рефлюкса почечно-лоханочная система растягивается, в работе почек происходит сбой, что нарушает деятельность других органов. Бывает 5 стадий мочеточниково-пузырной патологии, причем первая считается самой безопасной – урина из мочевого пузыря поступает в среднюю треть мочеточниковой трубки. Структура органа не меняется и не увеличивается.
На второй степени заброс урины затрагивает лоханки в почках. Первые две степени ПМР не считаются опасными и не требуют лечения. Патология отслеживается и ведет учет затухания процессов.
Третья стадия расширяет и увеличивает внутренние поверхности мочеточника, но его просвет остается неизменным. Четвертая степень мочеточниково-пузырной патологии меняет структуру органа, прямая трубка мочеточника становится извилистой, лоханки в почках расширяются. Самая опасная – пятая степень, поскольку паренхима почек истощается и почечная система перестает функционировать.
Симптоматика рефлюкса
Симптомов самого рефлюкса практически нет. Все проявления обусловлено осложнениями со стороны органов мочевыводящей системы. Чаще всего пациенты жалуются на болевой синдром в пояснице, усиливающийся после деуринации.
Пузырно мочеточниковый рефлюкс симптомы имеет следующие:
- распирание в области почек;
- мутность мочи, пена и гематурия;
- очень высокая температура;
- сильные головные боли;
- отеки лица и нижних конечностей.
Самочувствие пациента ухудшается, присутствует утомляемость, слабость и вялость, нездоровый внешний вид. Начинает повышаться давление, что для врачей сигнализирует о рубцевании тканей в почках. Симптоматика не всегда выражена ярко, поэтому заниматься лечением самостоятельно или диагностировать мочеточниково-пузырную патологию без врача категорически запрещено.
Чем отличается ПМР у детей?
Дети подвержены этой патологии чаще, чем другие пациенты старшего возраста. Рефлюкс мочевого пузыря у детей выражается, прежде всего, температурой до 39 градусов, которая не сбивается обычными лекарствами.

Следует обратить внимание на другие симптомы:
| № | Полезная информация |
|---|---|
| 1 | рези при деуринации |
| 2 | боли и колики в области живота |
| 3 | гематурия в выделенной моче |
| 4 | общее плохое самочувствие |
| 5 | отставание от сверстников в развитии |
Диагностируется ПМР у новорожденных от 3-х месяцев и старше. При этой патологии вес у ребенка будет существенно меньшим, чем допустимо по нормам. С использованием рентгена определяют изменения в форме мочевого пузыря, на анализах выявляют лейкоциты. Важно определить наличие у ребёнка патологии на ранней стадии, что даст положительные результаты от лечения и отсутствие осложнений.
Последствия и возможные осложнения
Рефлюкс протекает без ярких симптомов, а их наличие говорит о развитии осложнений. Чаще всего возникает пиелонефрит острой стадии. Это осложнение обусловлено застоем мочи и выбросом жидкости в мочеточник и лоханки почек. Заболевание требует экстренного лечения антибактериальными препаратами, чтобы избежать абсцесса почки.
Ещё одно неприятное осложнение – почечная недостаточность в хронической стадии, что бывает только на последней стадии мочеточниково-пузырного рефлюкса. При запущении болезни развивается почечно каменная болезнь, вызывающая сильные поясничные боли. На фоне этого повышается давление, интенсивно выделяется ренин от застоев жидкости. Лечить такую форму отклонений проблематично, улучшение возможно только при устранении ПМР.
Как выявить ПМР?
Постановкой диагноза занимается уролог, знающий причины и методы лечения. Врач выясняет анамнез, симптоматику, выясняет место болей и их характер. Если есть наследственная предрасположенность, доктор о ней должен узнать. После этого назначаются следующие обследования:
- Общие клинические исследования урины и крови с целью выявления воспалений;
- УЗИ мочевыделительной системы для получения информации об изменениях в структуре органов, камней или новообразованиях;
- Экскреторная урография с внутривенным контрастом. Выявляется проблемы с оттоком урины;
- Урофлоуметрия измеряет скорость жидкости, выводимой из мочевого пузыря, и фиксирует проблемы на её пути;
- Цистоуретрография микционного типа. Контрастное вещество на рентгене выявляет вид и степень развития ПМР.
Пациент проходит цистоскопию, изучающую внутреннее обустройство органа и входы мочеточников. Комплексная диагностика нужна для понимания полной картина патологии, что способствует эффективной назначаемой схеме лечения и скорому выздоровлению.
Основные способы лечения ПМР
Исходя из общего самочувствия пациента и состояния его различных систем, методы лечения могут быть разными. Мочеточниково-пузырный рефлюкс лечат, как правило, консервативно, эндоскопически или хирургически. Все эти способы устраняют причины и симптомы патологии, снижая возможность рецидива.
Консервативное лечение
Консервативная схема нужна на любой стадии ПМР. Физиотерапия при этом назначается для корректирования метаболических процессов внутри органа. При инфекция в мочеполовой системе пациенту назначают антибактериальные препараты и лекарства для повышения иммунной защиты. Консервативное лечение предполагает также прием уросептиков и растительных медикаментов.
Антибиотики назначают с целью предотвращения пиелонефрита. При первых трех стадиях ПМР консервативные методы эффективны на 75% среди всех случаев патологии. Лечение мочеточникового рефлюкса у детей консервативной схемой успешно в 100%. После лечения лекарствами пациент вторично проходит комплексную диагностику спустя год или полгода. При рецидиве потребуется уже хирургическое вмешательство.
Эндоскопические операции
Операция, выполняемая эндоскопически, предполагает внедрение вещества, заполняющего просвет в клапане, перекрывающем просвет мочеточника против обратного заброса жидкости. Материалы при этом используются исключительно гетерологические. Эта методика менее болезненна, чем хирургическая операция, при этом возможна повторное вмешательство.
Недостатком является отсутствие в ходе операции контроля за эффективностью сделанного клапана, его деградации или смещения. Только после операции на обследованиях выявляют недостатки и проводят процедуру повторно.

Хирургическое вмешательство
Хирургическая операция назначается только при двустороннем ПМР или на последней стадии его развития. В ходе вмешательства создается эффективный клапанный механизм, не пропускающий урину в обратном направлении. Как правило, хирург создает новый калапан методом формирования слизистых оболочек удвоенного типа.
Внутренность органа прошивается с обратной стороны нитью из капрона, формирует узел, проступающий через просвет. Складка выполняет функцию нового клапана, предупреждающего заброс урины из мочевого пузыря.
YouTube responded with an error: The request cannot be completed because you have exceeded your quota.
Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс — это обратный заброс мочи из мочевого пузыря в мочеточник. В норме этого быть не должно, так как в месте соединения мочеточника с мочевым пузырем есть замыкательный механизм (сфинктер), который не позволяет моче вытекать обратно в мочеточник и почку.
Пузырно-мочеточниковый рефлюкс – очень распространенное заболевание, которое становится причиной развития таких серьезных осложнений, как: острый и хронический пиелонефрит (воспаление накопительной и выделительной системы почки); гидроуретеронефроз (расширение почки и мочеточника из-за нарушения оттока мочи).
Чаще всего пузырно-мочеточниковый рефлюкс встречается у детей.
- Мужчины
- Женщины
- Дети
- Беременные
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы пузырно-мочеточникового рефлюкса
- Боли (возникают в поясничной области после мочеиспускания).
- Чувство распирания в поясничной области.
- Повышение артериального давления.
- Изменение мочи (она становится мутной, цвета « мясных помоев», пенистой).
- Повышение температуры тела, озноб.
- Склонность к появлению отеков.
- Жажда.
- Головные боли.
Формы
Выделяют первичный и вторичный пузырно-мочеточниковый рефлюкс.
- Первичный пузырно-мочеточниковый рефлюкс— развивается из-за врожденного (возникающий внутриутробно) дефекта устья мочеточника или стенки мочевого пузыря.
- Вторичный пузырно-мочеточниковый рефлюкс —развивается на фоне других заболеваний мочевыделительной системы (например, цистита (воспалительного заболевания слизистой оболочки мочевого пузыря) или после операций на мочевом пузыре).
Различают также:
- пассивный пузырно-мочеточниковый рефлюкс (обратный заброс мочи из мочевого пузыря в почку, который происходит как во время мочеиспусканий, так и в период между ними);
- активный пузырно-мочеточниковый рефлюкс(обратный заброс мочи из мочевого пузыря в почку, который происходит только во время мочеиспусканий).
По степеням пузырно-мочеточникового рефлюкса выделяют:
- первую степень (обратный ток мочи происходит только в тазовый отдел мочеточника);
- вторую степень (обратный ток мочи происходит на протяжении всего мочеточника и чашечно-лоханочной системы (выделительной системы) почки);
- третью степень (обратный ток мочи происходит в чашечно-лоханочную систему почки, которая значительно расширена, диаметр мочеточника при этом не изменен);
- четвертую степень (мочеточник и чашечно-лоханочная система почки значительно расширены из-за обратного тока мочи из мочевого пузыря);
- пятую степень (на фоне обратного тока мочи в почку из мочевого пузыря происходит истончение той части почки, которая вырабатывает мочу, функция почки снижается).
По времени возникновения пузырно-мочеточниковый рефлюкс может быть транзиторнымипостоянным.
-
Транзиторный — непостоянный, возникающий при обострении других заболеваний мочевыделительной системы:
- цистита;
- острого простатита (воспалительное заболевание предстательной железы, создающее препятствие для нормального тока мочи по мочеиспускательному каналу).
- Постоянный(присутствующий всегда).
По степени снижения почечной функции выделяют пузырно-мочеточниковый рефлюкс:
- первой (умеренной) степени – снижение функции почек на 30%;
- второй (средней) степени – снижение почечной функции на 60%;
- третьей (высокой) степени – снижение почечной функции более, чем на 60%.
Причины
Причины развития первичного пузырно-мочеточникового рефлюкса.
- Стойкое зияние устья (отверстия) мочеточника в мочевом пузыре (по форме напоминает воронку или лунку для гольфа).
- Дистопия устья мочеточника (расположение устья мочеточника вне треугольника Льето (места нормального вхождения мочеточника в мочевой пузырь)).
- Короткий подслизистый (проходящий под слизистой оболочкой) туннель внутрипузырного отдела мочеточника (мочеточник проходит через стенку мочевого пузыря под углом, близким к прямому, что не обеспечивает достаточного его смыкания мышечным слоем мочевого пузыря).
- Удвоение мочеточника (нижерасположенный мочеточник лежит вне треугольника Льето).
- Парауретеральный (расположенный около устья мочеточника) дивертикул (выпячивание стенки) мочевого пузыря (приводит к неполному смыканию устья мочеточника).
Причины развития вторичного пузырно-мочеточникового рефлюкса.
- Цистит (воспаление слизистой оболочки мочевого пузыря в области устьев мочеточников).
- Инфравезикальная обструкция (препятствие для оттока мочи, находящееся ниже мочевого пузыря):
- аденома простаты (доброкачественная опухоль предстательной железы, приводящая к сдавлению мочеиспускательного канала);
- клапан мочеиспускательного канала (тонкая перегородка из соединительной ткани, перекрывающая просвет мочеиспускательного канала);
- стриктура мочеиспускательного канала (сужение мочеиспускательного канала из-за массивного разрастания соединительной ткани);
- склероз шейки мочевого пузыря (утолщение стенки мочевого пузыря в области устья мочеиспускательного канала, создающее препятствие для оттока мочи);
- стеноз (сужение) наружного отверстия мочеиспускательного канала.
- Дисфункция (нарушение нормальной работы) мочевого пузыря:
- детрузорно-сфинктерная дискоординация (одновременное сокращение мочевого пузыря и мыщцы, закрывающей отток из мочевого пузыря. Ведет к резкому повышению давления внутри органа);
- гиперактивный мочевой пузырь (учащенное мочеиспускание (в том числе ночное), сильные позывы к мочеиспусканию, недержание мочи).
- Сморщивание мочевого пузыря (уменьшение мочевого пузыря в объеме).
- Операции в область треугольника Льето.
Врач уролог поможет при лечении заболевания
Диагностика
- Анализ жалоб (когда (как давно) появились боли в поясничной области, какова их периодичность; есть ли повышение артериального давления, какова успешность его медикаментозного снижения; есть ли повышение температуры, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни (болезни, перенесенные в детско-юношеском периоде, наличие хронических заболеваний мочевыделительной, сердечно-сосудистой системы, были ли операции на мочевом пузыре).
- Общий анализ мочи – исследование мочи на наличие эритроцитов (красных кровяных телец), лейкоцитов (белых клеток крови, клеток иммунной системы), белка, глюкозы (сахара крови), бактерий, солей и т.д. Позволяет обнаружить признаки воспалительного процесса в органах мочеполовой системы.
- Общий анализ крови: проводится подсчет эритроцитов, лейкоцитов, скорости оседания эритроцитов (СОЭ) – времени, за которое эритроциты оседают на дно пробирки. Позволяет оценить наличие воспалительного процесса и состояние иммунной системы организма.
- Измерение артериального давления. Повышенные цифры артериального давления позволяют предположить значительное повреждение почек на фоне пузырно-мочеточникового рефлюкса.
- Пальпация (ощупывание) почек. В норме почки прощупать через живот невозможно, однако в случае их увеличения за счет нарушенного оттока мочи почки становятся доступны для пальпации (ощупывания).
- Нефросцинтиграфия. В вену пациента вводится безопасный радиоактивный препарат, который выводится почками. С помощью специального устройства оценивается, как почки фильтруют вещество. Метод позволяет оценить функцию почек (мочеобразования и мочевыделения).
- Ультразвуковое исследование (УЗИ) почек — оценка размеров, расположения почек, их строения, состояния чашечно-лоханочной системы (системы отведения и накопления мочи), выявление камней, кист (образования в виде пузырей, содержащих жидкость).
- Экскреторная урография (введение контрастного вещества в вену, выполнение снимков органов мочевыделительной системы в разные моменты выделения контрастного вещества, как правило, через 7, 15 и 30 минут с момента введения препарата). Метод позволяет определить степень нарушения оттока мочи из почки, а также степень расширения выделительной системы почки и мочеточника.
- Урофлоуметрия (регистрация скорости потока мочи при мочеиспускании). Больной мочится в унитаз, в который вмонтированы датчики, оценивающие скорость и объем мочи в единицу времени. Метод позволяет выявить степень и тип нарушения акта мочеиспускания.
- Комплексное уродинамическое исследование (КУДИ) — определение функции нижних мочевых путей. Во время исследования после введения специальных одноразовых датчиков определяется поведение мочевого пузыря во время наполнения и опорожнения.
- Микционная цистоуретрография. В мочевой пузырь через уретру вводится вещество, которое видно на рентгене. В момент мочеиспускания выполняется снимок. Метод позволяет оценить степень и тип рефлюкса (обратный ток мочи из мочевого пузыря в мочеточник).
- Цистоскопия (введение в мочевой пузырь через мочеиспускательный канал специального оптического прибора) — позволяет осмотреть слизистую оболочку мочевого пузыря и устья (отверстия) мочеточника в мочевом пузыре.
Лечение пузырно-мочеточникового рефлюкса
Осложнения и последствия
- Гидронефроз — расширение собирательных структур (та часть почки, куда оттекает готовая моча (чашечно-лоханочная система почки)).
- Острый или хронический пиелонефрит (бактериальное воспаление чашечно-лоханочной системы почки).
- Формирование камней в почках (мочекаменная болезнь).
- Кровотечение из мочевых путей.
- Атрофия почки — замещение ткани почки рубцовой, не производящей мочу.
- Вазоренальная артериальная гипертензия (стойкое повышение артериального давления выше 140/90 мм. рт. ст. (миллиметров ртутного столба), которое трудно поддается лечению).
- Хроническая почечная недостаточность (нарушение всех функций почек, приводящее к расстройству водного, солевого, азотистого и других видов обмена).
Профилактика пузырно-мочеточникового рефлюкса
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Авторы
« Урология: национальное руководство» под ред. Н.А. Лопаткина. – М.: « ГЭОТАР-Медиа», 2009.
« Урология по Дональду Смиту» под ред. Э.Танаго. – М.: « Практика», 2005.
Что делать при пузырно-мочеточниковом рефлюксе?
- Выбрать подходящего врача уролог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Виды пузырно-мочеточникового рефлюкса у детей: причины, симптомы и лечение
 Пузырно-мочеточниковый рефлюкс – урологическая патология, в результате которой происходит нарушение функции сфинктера мочевого пузыря, и моча может поступать обратно из пузыря в мочеточник.
Пузырно-мочеточниковый рефлюкс – урологическая патология, в результате которой происходит нарушение функции сфинктера мочевого пузыря, и моча может поступать обратно из пузыря в мочеточник.
Этому заболеванию наиболее часто подвержены дети от рождения и до 12 лет, но диагностируется рефлюкс и у взрослых.
Общая информация о заболевании у ребенка
Мочевой пузырь — орган в виде мышечной полости, в который под острым углом входят две воронковидные трубки мочеточников.
По ним урина поступает в пузырь и выводится через мочеиспускательный канал. Каждый мочеточник снабжен сфинктером – клапаном, предотвращающим обратное течение мочи за пределы мочевого пузыря.

Сбой в работе клапана нарушает слаженную деятельность органов системы мочевыделения, и моча получает возможность двигаться в обоих направлениях: не только в пузырь, но и из него в мочеточник.
Это и называют пузырно-мочеточниковым рефлюксом.
В тяжелых случаях заброс мочи может доходить до почечных лоханок, что вызывает их расширение и способствует формированию в почках воспалительных и инфекционных процессов.
Причины возникновения у детей
 Пузырно-мочеточниковый рефлюкс бывает первичным (врожденным) и вторичным (возникшим вследствие сопутствующих патологий органов мочевыделения).
Пузырно-мочеточниковый рефлюкс бывает первичным (врожденным) и вторичным (возникшим вследствие сопутствующих патологий органов мочевыделения).
К причинам врожденного ПМР можно отнести:
- аномальное вхождение устьев мочеточника в полость пузыря;
- наличие возле устья аномального дивертикула мочевого пузыря;
- удвоение мочеточника;
- недостаточное схождение краев трубки мочеточника;
- короткий подслизистый туннель вне пузырного отдела;
- неправильное строение устья.
У детей ПМР чаще всего врожденного характера, а вот вторичная патология развивается в любом возрасте.
Спровоцировать вторичный ПМР могут следующие факторы:
- инфекция сфинктера мочеиспускательного канала;
- склеротические изменения шейки мочевого пузыря;
- цистит;
- синдром гипер активного пузыря;
- патологии простаты;
- стриктура мочеиспускательного канала;
- нарушение функции мочевого пузыря и уменьшение его объема.
Пузырно-мочеточниковый рефлюкс может наблюдаться постоянно или иметь транзисторный характер – возникать во время обострения болезней органов мочевыделения.
Стадии и виды патологии
Патология делится на несколько стадий:
- стадия 1 — моча забрасывается не дальше тазовой области трубки мочеточника;
- стадия 2 — урина проходит весь мочеточник и попадает в почки;
- для 3 стадии характерно расширение почечных лоханок при неизмененных стенках мочеточника;
- стадия 4 — деформируются лоханки почек и мочеточники;
- в 5 стадии наблюдается нарушение фильтрующей и выделительной функции почки, в результате истончения ее тканей.

Различают такие виды ПМР:
- активный – заброс урины из пузыря производится во время мочевыделения;
- пассивный – попадание урины за пределы полости пузыря осуществляется независимо от процесса мочеиспускания;
- активно-пассивный.
Патология может затронуть только один из мочеточников. В таком случае наблюдается умеренная дисфункция почек. Если повреждаются оба мочеточника, то функция почек снижается на 60% и более.
Клиническая картина
 Развитие пузырно-мочеточного рефлюкса можно обнаружить, если обратить внимание на следующие симптомы:
Развитие пузырно-мочеточного рефлюкса можно обнаружить, если обратить внимание на следующие симптомы:
- повышение давления;
- появление головных болей и головокружения;
- лихорадка с ознобом и высокой температурой;
- моча приобретает неприятный запас и красноватый цвет, мутнеет и становится пенистой;
- учащенное мочеиспускание с выделением небольшого количества урины;
- склонность к отекам;
- распирающая боль в пояснице;
- болевые ощущения в крестце и пояснице, возникающие после мочеиспускания.
В детском возрасте ПМР проявляется такими характерными признаками, как:
- ночное недержание мочи;
- необъяснимое повышение температуры;
- плач у младенцев во время мочевыделения;
- болевой синдром в области живота;
- задержка в развитии.
Способы диагностики
Диагностика патологии начинается с визуального осмотра пациента, измерения давления и сбора данных о жалобах больного, предыдущих и сопутствующих заболеваниях.
Следующим этапом будет проведение лабораторных и инструментальных исследований:
 Общий и биохимический анализ крови – важным показателем будет количество эритроцитов и лейкоцитов, а также уровень СОЭ.
Общий и биохимический анализ крови – важным показателем будет количество эритроцитов и лейкоцитов, а также уровень СОЭ.- Общий анализ мочи – интересует наличие в урине сахара и белка, а также показатели эритроцитов и лейкоцитов.
- Компьютерная томография, с ее помощью можно получить максимальную картину течения болезни.
- УЗИ – помогает определить патологию расположения и строения почек, и степень повреждения мочеточников.
- Нефросцинтиграфия – внутривенно или внутрь мочевого пузыря вводится радиоактивное вещество и отслеживается его выведение через почки.
- Цистоуретрография – в полость пузыря вводится контрастное вещество и в процессе мочеиспускания проводится ряд рентгеновских снимков.
- Цистоскопия – помогает оценить устья мочеточников и слизистую мочевого пузыря.
- Урофлоуметрия – позволяет определить скорость движения мочи.
Методы терапии
 Метод лечения патологии выбирается в зависимости от возраста больного и тяжести протекания заболевания.
Метод лечения патологии выбирается в зависимости от возраста больного и тяжести протекания заболевания.
Пузырно-мочеточниковый рефлюкс у детей лечится успешно. Особенно благоприятные результаты достигаются при условии начала терапии на ранних этапах формирования патологии.
Часто ПМР у младенцев имеет тенденцию исчезать самостоятельно. Поэтому изначально назначается консервативная терапия, направленная на предупреждение и лечение инфекционных заболеваний мочевыделительной системы.
Консервативное лечение
На данном этапе показаны следующие клинические рекомендации:
- прием антибиотиков и препаратов, снижающих давление;
- изменение рациона с ограничением употребления белков, соли и продуктов с большим количеством жира;
- мочеиспускание должно осуществляться с промежутком в два часа вне зависимости от наполненности пузыря;
- периодическое опорожнение мочевого пузыря через катетер;
- проведение физиопроцедур (электрофореза).
Консервативная терапия продолжается не менее 6 месяцев, а иногда ее длительность составляет 12 месяцев, но у 70% больных, а у детей до года и в 100% случаев, наступает полное излечение.
Оперативное вмешательство и его выды
 Но не всегда удается избежать вмешательства хирурга. Операция показана в таких случаях:
Но не всегда удается избежать вмешательства хирурга. Операция показана в таких случаях:
- отсутствуют результаты от методов консервативного лечения;
- ПМР 3 и 4 стадии;
- повреждение обоих мочеточников;
- множественные рецидивы пиелонефрита;
- аномальное строение мочеточника.
При наличии таких факторов проводится оперативное вмешательство с помощью эндоскопа. Это малоинвазивный метод, при котором в нижнюю часть устья мочеточника вживляется имплантат, позволяющий смыкаться верхней и нижней части устья. В результате удается снизить проявление рефлюкса.
Не все аномалии развития можно исправить эндоскопическим методом. В этой ситуации, а также, если заболевание протекает в 4 и 5 стадии, прибегают к хирургической операции на открытом пузыре.
Один вариант подразумевает формирования нового дублирующего клапана мочеточника из слизистой оболочки органа. Подшитая определенным образом слизистая, будет выполнять роль сфинктера, перекрывая обратный путь потоку урины из пузыря.
После хирургического вмешательства выздоровление наблюдается более чем у 80% пациентов, но такой метод имеет и свои недостатки:
- больной подвергается общему наркозу;
- при необходимости повтора, оперативное вмешательство будет проходить с затруднениями;
- способ требует продолжительного периода восстановления.
Осложнения и последствия
Попадание мочи в мочеточники и почки, провоцирует инфицирование и воспаление почечных лоханок. Это способствует развитию пиелонефрита и образованию камней в почках.
К тому же в почках повышается давление при каждом акте мочеиспускания. В результате нарушается фильтрационная способность мочевыделительных органов, а в почках наблюдаются склеротические изменения.
В дальнейшем лоханка почки атрофируется и сморщивается, что требует удаления мочеточника вместе с органом.
К возможным последствиям ПМР можно отнести развитие таких патологий:
- вазоренальная гипертензия;
- почечная недостаточность;
- гидронефроз.
Профилактические меры
Развитие первичного рефлюкса предупредить конечно невозможно, но предотвратить формирование вторичной патологии и избежать возникновение осложнений под силу каждому. Для этого следует соблюдать ряд правил:
- Своевременно диагностировать и проводить лечение воспалений и инфекционных заболеваний органов мочеполовой системы.
- Появление любых изменений в процессе мочеиспускания должно стать поводом для обращения к врачу.
- Контролировать артериальное давление и при необходимости принимать гипотензивные препараты.
- Предотвращать проникновение инфекций в мочеиспускательный канал (соблюдать личную гигиену, избегать переохлаждения).
- Соблюдать все рекомендации врача, при необходимости принимать антибактериальные препараты.
- Придерживаться диетического питания, ограничив употребление соли, белковых блюд и продуктов с большим процентом жирности.
Пузырно-мочеточниковый рефлюкс – заболевание, легко поддающееся лечению, особенно в детском возрасте.
В таком случае прогноз довольно благоприятный и удается избежать тяжелого поражения почек и возникновения осложнений.












