
- Что такое трофобластическая болезнь
- Причины развития патологии
- Признаки заболевания
- Диагностика патологии
- Лечение трофобластической болезни
- Прогноз
Что такое трофобластическая болезнь
Патология развивается при наличии аномалий трофобласта – элемента тканей плодного яйца. Ворсины хориона разрастаются, начинается усиленное деление клеток плацентарного ложа. Обычно процесс приводит к смерти плода. В ряде случаев беременность удается сохранить, но тогда начинаются преждевременные роды. Ребенок появляется на свет с серьезными пороками развития и чаще всего погибает.
Выделяют несколько разновидностей трофобластической болезни:
- Пузырный занос. Составляет более 70% случаев патологии. Характеризуется трансформацией ворсин наружной зародышевой оболочки в пузыри, наполненные жидкостью. Занос бывает полным, при котором эмбрион отсутствует, и неполным, когда части его тканей есть в матке. Также выделяют инвазивный пузырной занос, который является злокачественным. Характеризуется разрастанием трофобласта, при этом ворсины хориона сохраняют структуру. Он может давать метастазы.
- Хорионкарцинома. Злокачественная опухоль, состоящая из трансформированных эпителиальных клеток хориона, трофобласта и зародышевых клеток. Болезнь быстро дает метастазы и распространяется по всему организму. Она вызывает серьезные поражения плода, которые приводят к выкидышу или замиранию беременности.
- Эпителиоидно одноклеточная трофобластическая опухоль. Наиболее редкая трофобластическая опухоль. Формируется из скопления аномальных трофобластов. Вызывает обширный некроз окружающих тканей. Дает метастазы по всему организму вплоть до головного мозга.
- Трофобластическая опухоль плацентарного ложа. Некоторые ученые относят ее к разновидностям хорионкарциномы. Концентрируется в области плацентарной площадки. Отдаленные метастазы дает на поздних этапах.
Каждая из этих разновидностей обладает определенными симптомами. Методы терапии будут различаться.
В гинекологии выделяют 4 стадии поражения:
- Новообразование не выходит за пределы матки.
- Распространение патологических клеток на придатки и влагалище.
- Выход опухоли на границы гениталий.
- Метастазирование на другие органы: почки, печень, легкие, головной мозг.
Симптоматика, методы лечения и прогноз на каждой стадии отличаются.
Причины развития патологии
Точные причины болезни не установлены. Существует несколько теорий ее возникновения. Некоторые ученые считают, что виной всему перенесенные вирусные инфекции. Другие склоняются к тому, что проблема заключается в излишней активности ферментов, дефиците белка и ослабленном иммунитете.
Сторонники вирусной теории говорят, что клетки вируса, например, гриппа, вызывают мутацию яйцеклетки. Эмбрион погибает, а патогенные ткани разрастаются. Некоторые считают, что гормоны эстроген, прогестерон и хориогонадотропин, уровень которых растет при беременности, иногда имеют выраженное иммунодепрессивное действие. Женский организм воспринимает плодное яйцо как инородное тело. В этом случае случается выкидыш. Если иммунный ответ слабый, формируется пузырный занос.
Не менее распространенным является мнение о том, что виной всему фермент гиалуронидаза, разрушающий стенки сосудов. В подтверждение тому выступают результаты анализов больных: при пузырном заносе уровень фермента в 7 раз превышает норму, а при злокачественных новообразованиях – в 15 раз. Также популярна теория о том, что при дефиците протеинов в организме матери хромосомы мутируют. Зародыш становится неполноценным, а его клетки вызывают рост новообразований.
Спровоцировать развитие патологии могут следующие факторы:
- перенесенные аборты, выкидыши, роды;
- внематочная беременность;
- позднее половое созревание;
- трофобластическая болезнь в анамнезе;
- интоксикация;
- прием некоторых препаратов, алкоголя и наркотиков во время беременности;
- диагностированное воспаление внутреннего слоя матки.
Доказано, что эта гестационная патология поражает женщин старше 40 лет в 5 раз чаще. У представительниц западных народов риск заболеть меньше, чем у выходцев с Востока.
Признаки заболевания
При возникновении трофобластической болезни в 90% случаев возникает влагалищное кровотечение. Вместе с кровью выделяются пузырьки. Обильные кровопотери приводят к анемии. Присутствуют отеки, слабость и общее недомогание, боли в животе. При осложнениях появляются следующие симптомы:
- артериальная гипертензия;
- сильный токсикоз с неукротимой рвотой;
- тахикардия;
- повышение температуры тела;
- патологические выделения из сосков.
Если опухоль дает метастазы в легкие, возникает кашель и выделяется мокрота с прожилками крови. При поражении головного мозга ухудшается зрение, женщину мучают головные боли. Вовлечение в процесс желудочно-кишечного тракта сопровождается болями в животе, желудочно-кишечными кровотечениями. Метастазы в почках приводят к появлению крови в моче.
Диагностика патологии
Для выявления пузырного заноса проводят ультразвуковое исследование. В большинстве случаев матка оказывается больше, чем должна быть на данном сроке. Но иногда при частичном заносе детородный орган не увеличивается или даже становится меньше. УЗ картина специфическая, ее достаточно для постановки диагноза. Дополнительно назначают анализ мочи на уровень ХГЧ. При заболевании он может превышать норму в десятки раз.
При подозрении на хорионкарциному проводят гинекологический осмотр. Он должен показать цианоз слизистой влагалища и шейки матки, метастазы в виде темно-красных бугорков и сероватые узелки в некротических тканях. Матка увеличена, ее стенки более мягкие, в области придатков прощупываются кисты. Также необходимо УЗИ. Оно показывает локализацию новообразования.
Проводят анализы на наличие белков и уровень гормона ХГЧ. В ходе диагностического выскабливания берутся ткани для биопсии. При подозрении на метастазы проверяют головной мозг, легкие, брюшную полость и почки путем УЗИ, компьютерной томографии или рентгенографии.
Лечение трофобластической болезни
Доброкачественную форму заболевания лечат путем удаления новообразований. Для этого используют выскабливание или вакуумную аспирацию. Также прописывают кровоостанавливающие препараты. После процедуры в течение 2 месяцев необходим постоянный врачебный контроль с периодической проверкой уровня хориогонадотропина и УЗИ органов малого таза. Клинические рекомендации включают в себя исследование ХГ каждые 2 недели в течение 3 месяцев, а затем раз в месяц в течение полугода, соблюдение контрацепции на протяжении года.
При удовлетворительных результатах исследований и нормализации менструального цикла в течение 8 недель дополнительное лечение не показано. Но если в течение этого срока симптомы болезни не пропали, а результаты ультразвукового исследования показывают патологические участки в матке, пациентке необходима химиотерапия. Для подтверждения или исключения метастаз в легких делают рентгенографию органов грудной клетки.
При отсутствии положительных результатов терапии и возникновении маточного кровотечения проводят операцию. Она заключается в удалении матки и придатков или надвлагалищная ампутация. Пациенткам репродуктивного возраста может быть проведена органосберегающая операция с иссечением пораженных участков.
Инвазивный пузырный занос, хорионкарциному и другие виды злокачественных новообразований лечат путем химиотерапии. Схема и длительность лечебных мероприятий зависит от точности диагноза и степени поражения внутренних органов. При отсутствии положительного результата от медикаментозного лечения проводят операцию по удалению матки. В обязательном порядке хирургическое вмешательство назначают больным старше 40 лет. Перед операцией проводят 1-2 курса химиотерапии.
Прогноз
При своевременной диагностике и своевременных лечебных мероприятиях болезнь проходит без осложнений. При отсутствии метастаз химиотерапия успешна в 100% случаев, а при их наличии – в 70%. После успешной терапии женщина остается способна к зачатию. Рецидивы наблюдаются лишь в 3-8% случаев.
Трофобластическая болезнь заканчивается смертью ребенка и грозит летальным исходом матери. Но эта патология – не приговор. Абсолютное большинство женщин после успешного лечения сохраняют репродуктивную функцию. Главное, не допускать осложнений и обращаться за медицинской помощью при первых признаках заболевания.
Трофобластическая болезнь, пузырный занос, хорионкарцинома у беременных
Трофобластическая болезнь включает пузырный занос (простой, пролиферирующий, деструирующий, инвазивный) и хорионкарциному(хорионэпителиому). Частота трофобластической болезни 0,1-0,25% от всех беременных, а отношение пузырного заноса к хориоэпителиоме — 100:1.
Более часто (в 3 раза) заболевание встречается у первобеременных женщин, в основном в возрасте до 30 лет. В странах Азии трофобластическая болезнь отмечается в 4-5 раз чаще.
Патогенез болезни рассматривается с двух позиций:
1) трофобластическая болезнь обусловлена патологией хориального эпителия плодного яйца
2) развитие заболевания связывается с патологией материнского организма (снижение защитных сил, иммунитета, гормональные нарушения).
Риск возникновения трофобластической болезни повышается у женщин, у которых при прошлых беременностях имела место гибель плода, а хорионкарциномы — в 10 раз выше у женщин с пузырным заносом в прошлом.
1. Пузырный занос— заболевание хориона, характеризующееся резким увеличением ворсинок, которые превращаются в гроздевидные образования комплекса пузырьков, размерами от чечевицы до винограда, заполненных светлой прозрачной жидкостью и соединенных между собой стебельками разной длины и толщины:
а) полный пузырный занос — развивается обычно в первые три месяца беременности, характеризуется перерождением всех первичных ворсин хориона с отчетливой гиперплазией обоих слоев трофобласта. При нем плод фактически не определяется, а в строме ворсин хориона уменьшено количество кровеносных сосудов, или они вообще не определяются. Утрата васкуляризации обусловлена сдавлением материнской соединительной ткани, сформированной за счет отечных ворсин центральной цистерны.
б) неполный (частичный) пузырный занос — развивается в более поздние сроки беременности (после 3 месяцев). Патологический процес охватывает только часть плаценты, ворсины ее отекают, развивается гиперплазия части трофобласта с вовлечением в процесс только синцитиотрофобласта. Неповрежденные ворсины выглядят нормально, сохранена их васкуляризация. Плод погибает, если затронуто более трети плаценты. С гибелью плода полностью нарушается васкуляризация ворсин.
Инвазивный (деструирующий) пузырный занос — развивается на фоне полного, реже неполного. Характеризуется проникновением пузырьков в глубь отпадающей оболочки с инвазией миометрия, гиперплазией трофобласта, но с сохранением плацентарной структуры ворсин. Последние могут прорастать толщу мышечной стенки матки, разрушать ее серозную оболочку и распространяться по кровеносным и лимфатическим путям, попадая в брюшную полость и поражая ее органы. Фактически развивается метастазирование без истинного роста.
Клиническая картина пузырного заноса:
— наличие признаков беременности (отсутствие менструаций, увеличение в размерах матки и молочных желез), однако матка увеличена в размерах намного больше предполагаемого срока беременности
— на фоне аменореи появляются кровянистые выделения из половых путей
— в ранние сроки беременности развиваются симптомы позднего токсикоза (гипертензия, отеки, альбуминурия)
— анемизация вследствие кровотечений
Характерным для пузырного заноса является образование текалютеиновых кист в яичниках обычно с обеих сторон. Однако увеличение яичников за счет кист наблюдается не у всех больных. После удаления пузырного заноса кисты подвергаются обратному развитию в течение 2-3 месяцев.
— в случаях инвазивного пузырного заноса при повреждении хорионом маточных сосудов развиваются профузные кровотечения, требующие экстренных мероприятий
Кровянистые выделения из матки нередко продолжаются и после удаления пузырного заноса, что является неблагоприятным прогностическим признаком по развитию хорионкарциномы.
При прогнозировании исхода болезни следует учитывать ряд факторов: большая величина матки, даже после удаления пузырного заноса, наличие текалютеиновых кист, эндокринная патология в анамнезе (позднее начало менструаций, ДМК и др.), возраст старше 40 лет. Чем больше этих признаков сочетается, тем выше риск малигнизации и развития хорионкарциномы.
Диагноз пузырного заноса: анамнез, клиника, гинекологическое исследование, исследование уровня ХГ в моче и крови (резкое повышение), УЗИ (увеличенная в размерах матка, выполненная гомогенной мелкозернистой тканью при отсутствии плода, увеличенные с кистозными образованиями яичники), исследование соскоба полости матки, определение в сыворотке трофобластического Р-глобулина.
1. Хирургическое удаление содержимого матки с помощью кюретки или вакуум-аспирации, при больших размерах матки и развившемся кровотечении — опорожнение матки с помощью малого кесарева сечения, при инвазивном пузырном заносе — экстирпация матки без придатков.
2. При всех морфологических формах пузырного заноса после его удаления в течение 1-2 месяцев производится определение уровней ХГ в моче и крови, если они сохраняются высокими (в крови более 20 000 ЕД/л, в моче — более 30 000 ЕД/л в сутки), показана химиотерапия (дактиномицин, метотрексат). Показаниями для химиотерапии являются также: большие размеры матки, пролиферирующий пузырный занос, наличие тека-лютеиновых кист размерами более 6 см, выраженный токсикоз, возраст больных старше 40 лет, а также повторный пузырный занос.
2. Хориокарцинома — злокачественная опухоль, развивается из элементов трофобласта, синцития ворсин хориона и редко — из зародышевых клеток женских и мужских гонад (из смешанных опухолей эмбрионального происхождения — тератогенная хорионкарцинома). Может образоваться в отдаленных местах из ворсин трофобласта, диссеминированных по кровеносным сосудам. В связи с этим выделяется:
а) первичная опухоль яичников у девочек до половой зрелости, а также у небеременных женщин из тератобластомы
б) вторичная опухоль из трофобласта плодного яйца, который, потеряв связь с последним, превратился в автономное образование с повышенными инвазивными свойствами.
I. Ортотропная хорионкарцинома:
1-я стадия — без метастазов с локализацией опухоли в том органе, где имела место имплантация плодного яйца (в различных отделах матки, трубах, яичнике и брюшной полости)
2-я стадия — с метастазами из первичного очага — матки по кровеносной системе в другие органы (влагалище, легкие, другие органы)
3-я стадия — с метастазами и прорастанием опухоли в соседние органы (большой сальник, параметрий, мочевой пузырь, прямую и сигмовидную кишку)
II. Гетеротопная хорионкарцинома — первичные очаги расположены в различных органах, но вне области имплантации плодного яйца, чаще в легких, стенке влагалища и головном мозге.
III. Тератогенная хорионкарцинома — образуется из смешанных опухолей эмбрионального происхождения, редко встречается у небеременных женщин.
По классификации ВОЗ:
I стадия — поражение ограничено маткой, метастазов не имеется
II стадия — поражение распространяется за пределы матки, но ограничено половыми органами
III стадия — метастазирование в легкие
IV стадия — метастатическое поражение других органов.
Хорионкарцинома в большинстве случаев развивается на фоне пузырного заноса на задержавшихся в матке его элементах, реже — после выкидыша, преждевременных и даже срочных родов. Хорионкарцинома чаще встречается у многорожавших. Обычно первичный очаг развивается в матке и лишь иногда — в трубах или яичниках.
При хорионкарциноме происходит разрастание обоих слоев трофобласта. В клетках цитотрофобласта отчетливо видны вакуолизация, метастатические процессы. Протоплазма синцития содержит много вакуолей, канальцев и полостей, в ядрах — многочисленные фигуры митозов. Рядом с очагом хорионкарциномы определяются больших размеров клетки с одним большим или несколькими ядрами. Элементы хорионкарциномы проникают в миометрий, разрушая его и сосуды, питающие матку, в миометрии обнаруживаются некротизированные участки.
— как правило, заболеванию предшествует перенесенная осложненная беременность (пузырный занос, спонтанный выкидыш, внематочная беременность)
— мажущие кровянистые выделения, не поддающиеся терапии, включая выскабливание стенок матки, и приводящие к анемии
— боли внизу живота
— недомогание, головокружение, сердцебиение.
— при метастазах в легкие — кашель, кровохарканье, боли в груди
— при некрозе и инфицировании узлов хорионкарциномы — лихорадочное состояние
— бели, возникающие в начале болезни и имеющие серозный характер, а по мере распада опухоли — гнойный с гнилостным запахом.
По частоте возникновения метастазов можно назвать следующие органы: легкие (60%), влагалище (40%), мозг (17%), печень (16%), почки (12%) и др.
При гинекологическом исследовании: местно в области первичного очага или метастазов определяются уплотнения; узлы во влагалище имеют округлую форму, сине-багровый цвет; матка увеличена; яичники большие за счет тека-лютеиновых кист. Молочные железы также могут увеличиваться с явлениями галактореи.
Диагноз: анамнез, клиника, ультразвуковое исследование, рентгенологический метод (гистерография, ангиография, рентгенография органов грудной клетки, биологический и иммунологический (определение Р-глобулина, ХГ в крови и моче), гистологическое исследование соскоба из матки (ворсины хориона), определение маркеров (онкофетальных АГ, бета-хориогонина в крови) с помощью иммуноклональных АТ и радиоиммунологически.
1. Хирургическое лечение (экстирпация матки с придатками, ампутация матки при перевязке внутренних подвздошных артерий) рекомендуется только по жизненным показаниям (угрожающие кровотечения, септические состояния), при резистентности опухоли к химиотерапии, больших размерах матки и яичников.
2. Моно- или полихимиотерапия — наиболее эффективный метод (метотрексат, актиномицин D, циспластин, циклофосфан, винкристин), проводится курсами по 8-15 дней с интервалами между ними 10-15 дней.
3. Лучевое лечение — показано при наличии изолированных метастатических очагов (в легких, влагалище, головном мозге) и при резистентности к химиотерапии применяется лучевое лечение.
Диспансеризация больных с хорионкарциномой проводится в течение всей жизни. Критериями эффективности лечения служат, наряду с клиническими данными, показатели уровней хорионического гонадотропина — нормализация его уровня в крови и моче в течение двух недель и более считается началом ремиссии. Наступление новой беременности допускается через 1-2 года после пузырного заноса и через 2—3 года после хорионкарциномы.
Для оценки степени тяжести гестоза предложены различные шкалы, в основе которых лежит определение выраженности отеков, протеинурии, повышения систолического и диастолического артериального давления (в мм рт. ст.), а также гипотрофия плода — отставание его роста, время появления фонового заболевания (до или во время беременности). Каждый показатель оценивается от 0 до 4 баллов.
Таблица 9.3. Балльная шкала тяжести гестоза
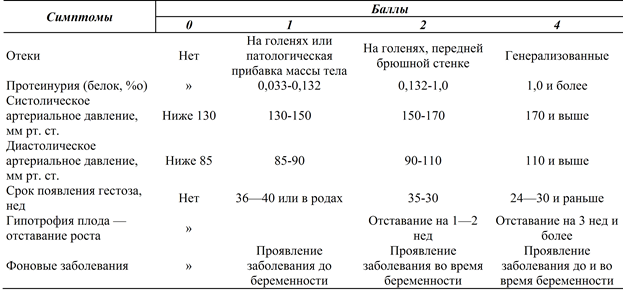
Примечание. До 7 баллов — легкая степень тяжести; 8—11 баллов — средняя; 12 и более — тяже-лая.
Одна из распространенных шкал предложена Г. М. Савельевой (табл. 9.3).
Однако без более глубокой оценки состояния жизненно важных органов и систем степень тяжести гестоза определить трудно. Остановимся несколько более подробно на некоторых из них, имеющих прогностическое значение.
гестоз – патологическое состояние беременных, которое возникает во второй половине беременности (после 16 нед.), после родоразрешения признаки болезни уменьшаются и у большинства женщин полностью исчезают. Поздний гестоз характеризуется функциональной недостаточностью органов и систем, проявляется триадой основных симптомов (отеки, протеинурия, гипертензия). В современном акушерстве наряду с термином «поздний гестоз» используют термины «нефропатия», «гипертензия беременных», «капилляротоксикоз», «преэклампсия» и др. Частота позднего гестоза в среднем колеблется от 2 до 14%. Значительно чаще поздний гестоз встречают у беременных с экстрагенитальной патологией (заболевания почек, сердечно-сосудистой системы и др.), у старых и юных первородящих, у женщин из социально-экономически неблагополучной группы населения; и у близких родственниц которых (матерей, сестер) наблюдался поздний гестоз. Известно, что поздний гестоз вызывает нарушение функции фетоплацентарной системы тем в большей степени, чем тяжелее проявления позднего гестоза.
36. Трофобластическая болезнь (пузырный занос, хориокарцинома).
Трофобластическая болезнь включает пузырный занос (простой, пролиферирующий, деструирующий, инвазивный) и хорионкарциному (хорионэпителиому). Частота трофобластической болезни 0,1-0,25% от всех беременных, а отношение пузырного заноса к хориоэпителиоме — 100:1.
Более часто (в 3 раза) заболевание встречается у первобеременных женщин, в основном в возрасте до 30 лет. В странах Азии трофобластическая болезнь отмечается в 4-5 раз чаще.
Патогенез болезни рассматривается с двух позиций:
1) трофобластическая болезнь обусловлена патологией хориального эпителия плодного яйца
2) развитие заболевания связывается с патологией материнского организма (снижение защитных сил, иммунитета, гормональные нарушения).
Риск возникновения трофобластической болезни повышается у женщин, у которых при прошлых беременностях имела место гибель плода, а хорионкарциномы — в 10 раз выше у женщин с пузырным заносом в прошлом.
1. Пузырный занос — заболевание хориона, характеризующееся резким увеличением ворсинок, которые превращаются в гроздевидные образования комплекса пузырьков, размерами от чечевицы до винограда, заполненных светлой прозрачной жидкостью и соединенных между собой стебельками разной длины и толщины:
а) полный пузырный занос — развивается обычно в первые три месяца беременности, характеризуется перерождением всех первичных ворсин хориона с отчетливой гиперплазией обоих слоев трофобласта. При нем плод фактически не определяется, а в строме ворсин хориона уменьшено количество кровеносных сосудов, или они вообще не определяются. Утрата васкуляризации обусловлена сдавлением материнской соединительной ткани, сформированной за счет отечных ворсин центральной цистерны.
б) неполный (частичный) пузырный занос — развивается в более поздние сроки беременности (после 3 месяцев). Патологический процес охватывает только часть плаценты, ворсины ее отекают, развивается гиперплазия части трофобласта с вовлечением в процесс только синцитиотрофобласта. Неповрежденные ворсины выглядят нормально, сохранена их васкуляризация. Плод погибает, если затронуто более трети плаценты. С гибелью плода полностью нарушается васкуляризация ворсин.
Инвазивный (деструирующий) пузырный занос — развивается на фоне полного, реже неполного. Характеризуется проникновением пузырьков в глубь отпадающей оболочки с инвазией миометрия, гиперплазией трофобласта, но с сохранением плацентарной структуры ворсин. Последние могут прорастать толщу мышечной стенки матки, разрушать ее серозную оболочку и распространяться по кровеносным и лимфатическим путям, попадая в брюшную полость и поражая ее органы. Фактически развивается метастазирование без истинного роста.
Клиническая картина пузырного заноса:
— наличие признаков беременности (отсутствие менструаций, увеличение в размерах матки и молочных желез), однако матка увеличена в размерах намного больше предполагаемого срока беременности
— на фоне аменореи появляются кровянистые выделения из половых путей
— в ранние сроки беременности развиваются симптомы позднего токсикоза (гипертензия, отеки, альбуминурия)
— анемизация вследствие кровотечений
Характерным для пузырного заноса является образование текалютеиновых кист в яичниках обычно с обеих сторон. Однако увеличение яичников за счет кист наблюдается не у всех больных. После удаления пузырного заноса кисты подвергаются обратному развитию в течение 2-3 месяцев.
— в случаях инвазивного пузырного заноса при повреждении хорионом маточных сосудов развиваются профузные кровотечения, требующие экстренных мероприятий
Кровянистые выделения из матки нередко продолжаются и после удаления пузырного заноса, что является неблагоприятным прогностическим признаком по развитию хорионкарциномы.
При прогнозировании исхода болезни следует учитывать ряд факторов: большая величина матки, даже после удаления пузырного заноса, наличие текалютеиновых кист, эндокринная патология в анамнезе (позднее начало менструаций, ДМК и др.), возраст старше 40 лет. Чем больше этих признаков сочетается, тем выше риск малигнизации и развития хорионкарциномы.
Диагноз пузырного заноса: анамнез, клиника, гинекологическое исследование, исследование уровня ХГ в моче и крови (резкое повышение), УЗИ (увеличенная в размерах матка, выполненная гомогенной мелкозернистой тканью при отсутствии плода, увеличенные с кистозными образованиями яичники), исследование соскоба полости матки, определение в сыворотке трофобластического Р-глобулина.
1. Хирургическое удаление содержимого матки с помощью кюретки или вакуум-аспирации, при больших размерах матки и развившемся кровотечении — опорожнение матки с помощью малого кесарева сечения, при инвазивном пузырном заносе — экстирпация матки без придатков.
2. При всех морфологических формах пузырного заноса после его удаления в течение 1-2 месяцев производится определение уровней ХГ в моче и крови, если они сохраняются высокими (в крови более 20 000 ЕД/л, в моче — более 30 000 ЕД/л в сутки), показана химиотерапия (дактиномицин, метотрексат). Показаниями для химиотерапии являются также: большие размеры матки, пролиферирующий пузырный занос, наличие тека-лютеиновых кист размерами более 6 см, выраженный токсикоз, возраст больных старше 40 лет, а также повторный пузырный занос.
2. Хориокарцинома — злокачественная опухоль, развивается из элементов трофобласта, синцития ворсин хориона и редко — из зародышевых клеток женских и мужских гонад (из смешанных опухолей эмбрионального происхождения — тератогенная хорионкарцинома). Может образоваться в отдаленных местах из ворсин трофобласта, диссеминированных по кровеносным сосудам. В связи с этим выделяется:
а) первичная опухоль яичников у девочек до половой зрелости, а также у небеременных женщин из тератобластомы
б) вторичная опухоль из трофобласта плодного яйца, который, потеряв связь с последним, превратился в автономное образование с повышенными инвазивными свойствами.
I. Ортотропная хорионкарцинома:
1-я стадия — без метастазов с локализацией опухоли в том органе, где имела место имплантация плодного яйца (в различных отделах матки, трубах, яичнике и брюшной полости)
2-я стадия — с метастазами из первичного очага — матки по кровеносной системе в другие органы (влагалище, легкие, другие органы)
3-я стадия — с метастазами и прорастанием опухоли в соседние органы (большой сальник, параметрий, мочевой пузырь, прямую и сигмовидную кишку)
II. Гетеротопная хорионкарцинома — первичные очаги расположены в различных органах, но вне области имплантации плодного яйца, чаще в легких, стенке влагалища и головном мозге.
III. Тератогенная хорионкарцинома — образуется из смешанных опухолей эмбрионального происхождения, редко встречается у небеременных женщин.
По классификации ВОЗ:
I стадия — поражение ограничено маткой, метастазов не имеется
II стадия — поражение распространяется за пределы матки, но ограничено половыми органами
III стадия — метастазирование в легкие
IV стадия — метастатическое поражение других органов.
Хорионкарцинома в большинстве случаев развивается на фоне пузырного заноса на задержавшихся в матке его элементах, реже — после выкидыша, преждевременных и даже срочных родов. Хорионкарцинома чаще встречается у многорожавших. Обычно первичный очаг развивается в матке и лишь иногда — в трубах или яичниках.
При хорионкарциноме происходит разрастание обоих слоев трофобласта. В клетках цитотрофобласта отчетливо видны вакуолизация, метастатические процессы. Протоплазма синцития содержит много вакуолей, канальцев и полостей, в ядрах — многочисленные фигуры митозов. Рядом с очагом хорионкарциномы определяются больших размеров клетки с одним большим или несколькими ядрами. Элементы хорионкарциномы проникают в миометрий, разрушая его и сосуды, питающие матку, в миометрии обнаруживаются некротизированные участки.
— как правило, заболеванию предшествует перенесенная осложненная беременность (пузырный занос, спонтанный выкидыш, внематочная беременность)
— мажущие кровянистые выделения, не поддающиеся терапии, включая выскабливание стенок матки, и приводящие к анемии
— боли внизу живота
— недомогание, головокружение, сердцебиение.
— при метастазах в легкие — кашель, кровохарканье, боли в груди
— при некрозе и инфицировании узлов хорионкарциномы — лихорадочное состояние
— бели, возникающие в начале болезни и имеющие серозный характер, а по мере распада опухоли — гнойный с гнилостным запахом.
По частоте возникновения метастазов можно назвать следующие органы: легкие (60%), влагалище (40%), мозг (17%), печень (16%), почки (12%) и др.
При гинекологическом исследовании: местно в области первичного очага или метастазов определяются уплотнения; узлы во влагалище имеют округлую форму, сине-багровый цвет; матка увеличена; яичники большие за счет тека-лютеиновых кист. Молочные железы также могут увеличиваться с явлениями галактореи.
Диагноз: анамнез, клиника, ультразвуковое исследование, рентгенологический метод (гистерография, ангиография, рентгенография органов грудной клетки, биологический и иммунологический (определение Р-глобулина, ХГ в крови и моче), гистологическое исследование соскоба из матки (ворсины хориона), определение маркеров (онкофетальных АГ, бета-хориогонина в крови) с помощью иммуноклональных АТ и радиоиммунологически.
1. Хирургическое лечение (экстирпация матки с придатками, ампутация матки при перевязке внутренних подвздошных артерий) рекомендуется только по жизненным показаниям (угрожающие кровотечения, септические состояния), при резистентности опухоли к химиотерапии, больших размерах матки и яичников.
2. Моно- или полихимиотерапия — наиболее эффективный метод (метотрексат, актиномицин D, циспластин, циклофосфан, винкристин), проводится курсами по 8-15 дней с интервалами между ними 10-15 дней.
3. Лучевое лечение — показано при наличии изолированных метастатических очагов (в легких, влагалище, головном мозге) и при резистентности к химиотерапии применяется лучевое лечение.
Диспансеризация больных с хорионкарциномой проводится в течение всей жизни. Критериями эффективности лечения служат, наряду с клиническими данными, показатели уровней хорионического гонадотропина — нормализация его уровня в крови и моче в течение двух недель и более считается началом ремиссии. Наступление новой беременности допускается через 1-2 года после пузырного заноса и через 2—3 года после хорионкарциномы.
Трофобластическая болезнь: причины развития, факторы риски, лечение
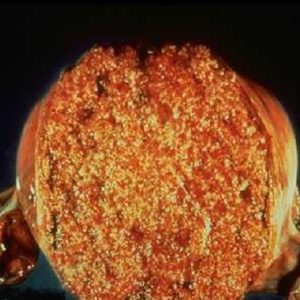 Трофобластическая болезнь (ТБ) – это патология, которая всегда ассоциирована с беременностью и обусловлена пролиферативной неоплазией трофобласта (хориальной пластины плаценты). В группу заболеваний, объединенных термином «трофобластическая болезнь», входят доброкачественные и злокачественные новообразования: пузырный занос (может быть простым и инвазивным), хорионкарцинома, трофобластическая тератома и трофобластическая опухоль плацентарного ложа. Данная патология может развиваться как во время беременности, в том числе и эктопической, так и после ее завершения.
Трофобластическая болезнь (ТБ) – это патология, которая всегда ассоциирована с беременностью и обусловлена пролиферативной неоплазией трофобласта (хориальной пластины плаценты). В группу заболеваний, объединенных термином «трофобластическая болезнь», входят доброкачественные и злокачественные новообразования: пузырный занос (может быть простым и инвазивным), хорионкарцинома, трофобластическая тератома и трофобластическая опухоль плацентарного ложа. Данная патология может развиваться как во время беременности, в том числе и эктопической, так и после ее завершения.
Эпидемиология
Трофобластическая болезнь относится к редким гинекологическим патологиям и составляет 1 – 1,5% от всех злокачественных опухолей женской половой сферы. По данным статистики на 1000 родов приходится 1 случай пузырного заноса, а 100 тыс. всех беременностей завершается 2 случаями развития хорионкарциномы.
Пузырный занос чаще возникает у женщин 20 – 24 лет. Инвазивная форма пузырного заноса наиболее часто развивается в возрасте 40 – 49 лет, а хорионкарцинома диагностируется у 25 – 30-летних женщин.
Частота возникновения ТБ в разных странах мира неодинакова. В США на 2000 беременностей приходится лишь 1 случай данной патологии, в Японии на 1000 беременностей – 2 случая, а в латиноамериканских и юго-восточных странах на 100 – 200 родов и абортов приходится 1 случай трофобластической болезни.
Варьируются и показатели частоты различных форм ТБ. Полный пузырный занос составляет 72,2% от всех случаев ТБ, частичный пузырный занос – 5%, на хорионкарциному приходится 17,5%, на долю остальных форм – 5%.
Причины и факторы риска
Все формы ТБ онкогинекологами рассматриваются как единый этиопатогенитечиский процесс. Отличительной особенностью трофобластических опухолей является то, что в состав образований входят клетки как материнской, так и отцовской генетической природы.
Клетки трофобласта разрушают стенки кровеносных сосудов матки, что необходимо для создания сообщения крови плода с кровью матери. Поэтому клетки трофобластических опухолей достаточно быстро проникают в кровеносную систему женщины и разносятся по всему организму, образуя метастазы в ближних и дальних органах (влагалище, легкие, печень). Склонность к раннему метастазированию и распаду является характерным признаком трофобластических новообразований.
Предпосылками к возникновению патологии служат:
- изменения эпителия хориона, обусловленные пролиферацией клеток трофобласта и дистрофическими процессами в хориональных ворсинах;
- изменения организма матери, заключающиеся в развитии децидуального эндометрита, что приводит к вторичной трансформации ворсин;
- вирусное перерождение трофобласта (пузырный занос диагностируется чаще в период эпидемии гриппа);
- дефицит питания с нехваткой белка в еде – способствует мутациям генов и хромосом оплодотворенной яйцеклетки;
- высокая активность гиалуронидазы, которая разрушает стенки сосудов и способствует метастазированию атипичных клеток;
- иммунологические факторы – плод материнским организмом расценивается как чужеродный объект, что приводит к формированию антител против него.
К факторам риска возникновения ТБ относятся:
- возраст (у женщин старше 40 вероятность развития патологии возрастает в 5 раз);
- самопроизвольные аборты;
- медицинские аборты;
- эктопическая беременность;
- близкородственные браки;
- роды;
- недостаток в пище ретинола и жиров животного происхождения.
Классификация
Согласно Международной классификации онкоболезней выделяют следующие патогистологические формы трофобластических образований:
- пузырный занос (ПЗ), который подразделяется на: полный – патологические изменения охватывают все ворсины хориона и частичный – перерождение происходит лишь в части хориональных ворсин.
- инвазивный или деструирующий занос – пузырьки образования проникают в толщу стенки матки и распространяются по организму;
- хорионкарцинома (хорионэпителиома) – как правило, происходит из клеток пузырного заноса, в редких случаях образуется из эпителия трофобласта, который остался после завершения беременности (аборт, роды);
- сочетание хорионкарциномы с тератомой либо эмбриональным раком;
- тератома трофобластическая;
- трофобластическая опухоль плацентарной площадки.
Трофобластические новообразования могут быть:
- доброкачественными (пузырный занос);
- злокачественными (все остальные формы): неметастазирующие образования, метастазирующие опухоли с низкой или высокой степенью риска.
Классификация по стадиям развития ТБ (международная классификация FIGO):
- 1 стадия – трофобластическая опухоль располагается в матке, метастазов нет;
- 2 стадия – образование метастазов в малом тазу, во влагалище и в придатках;
- 3 стадия – формирование метастазов в легких;
- 4 стадия – появление метастазов в отдаленных органах (пищеварительном тракте, печени, головном мозге, почках, селезенке).
Клинические проявления
ТБ начинает развиваться по истечению латентного периода, который составляет промежуток времени со дня завершения последней беременности до предполагаемого начала формирования трофобластического образования. Исключение составляет лишь простой пузырный занос, который развивается в период гестации.
Латентный период продолжительностью около полугода характерен для деструируюшего пузырного заноса. При хорионкарциноме латентный период может удлиняться до 9 лет, то есть ТБ может возникнуть у женщин перименаузальнго возраста (в климактерическом периоде, пременопаузе и менопаузе).
Простой пузырный занос при беременности
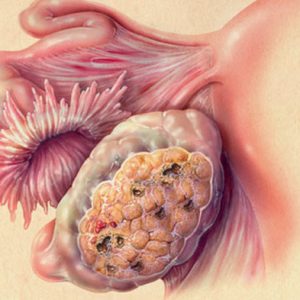 Характерным симптомом данной формы ТБ является возникновение кровотечения из половых путей, иногда с выделением пузырьков (измененные ворсины хориона) после 2 – 3 месяцев отсутствия менструации. Также для простого ПЗ типичны несоответствие размеров матки сроку задержки месячных (матка гораздо больше), тяжелое течение раннего токсикоза, раннее развитие гестоза (с 18 недель): артериальная гипертензия, преэклампсия. Маточному кровотечению предшествует появление схваткообразных болей внизу живота. Проведение гинекологического исследования позволяет определить матку тугоэластичной консистенции, размеры которой превышают предполагаемый срок беременности и значительных размеров текалютеиновые кисты в яичниках (у 40% пациенток).
Характерным симптомом данной формы ТБ является возникновение кровотечения из половых путей, иногда с выделением пузырьков (измененные ворсины хориона) после 2 – 3 месяцев отсутствия менструации. Также для простого ПЗ типичны несоответствие размеров матки сроку задержки месячных (матка гораздо больше), тяжелое течение раннего токсикоза, раннее развитие гестоза (с 18 недель): артериальная гипертензия, преэклампсия. Маточному кровотечению предшествует появление схваткообразных болей внизу живота. Проведение гинекологического исследования позволяет определить матку тугоэластичной консистенции, размеры которой превышают предполагаемый срок беременности и значительных размеров текалютеиновые кисты в яичниках (у 40% пациенток).
Инвазивный пузырный занос
Данная форма ТБ отличается инфильтративным ростом (прорастанием в толщу матки), высокой вероятностью перерождения в хорионэпителиому и в 30 – 60% случаев метастазированием в наружные половые органы, влагалище и легкие. Патогномичным признаком деструируюшего заноса является развитие маточного кровотечения. По мере роста образования маточная стенка разрушается все больше, что ведет к тяжелому осложнению – перфорации матки и внутрибрюшному кровотечению. Вторым типичным симптомом инвазивного ПЗ выступают боли в поясничной области и внизу живота, интенсивность которых быстро нарастает. Усиление болей свидетельствует либо об угрозе разрыва матки либо о произошедшем разрыве.
Хорионэпителиома
Хорионэпителиома нередко развивается после удаления ПЗ. Данная опухоль сопровождается триадой симптомов: субинволюцией матки, постоянными кровяными выделениями, обусловленные распадом опухоли, и стабилизацией высокого уровня ХГЧ либо его нарастанием. Локализуется новообразование чаще в маточном дне или в маточных углах.
Грозным признаком хорионкарциномы является возникновение профузного маточного кровотечения, которое может появиться в разные сроки: сразу после выскабливания матки (аборт или выкидыш), в гестационный период, после родов или после эвакуации пузырного заноса. Появление кровотечения в менопаузальном периоде также может свидетельствовать о наличии хорионэпителиомы.
Помимо кровянистых выделений имеют место серозные, а позднее гноевидные выделения цвета мясных помоев, что обусловлено деструкцией опухоли и наличием влагалищных метастазов. Длительные кровянистые выделения приводят к анемизации больной. Боли в нижних отделах живота и в поясничной области непостоянны и обусловлены прорастанием образования до серозной оболочки матки или формированием метастазов в малом тазу и в кишечнике.
Признаки метастазов
Формирование метастазов при ТБ сопровождается признаками повреждения соответствующих органов:
- поражение головного мозга: интенсивные головные боли, рвота вследствие повышения внутричерепного давления, парезы, парестезии и прочие неврологические признаки;
- метастазы легких: боли в грудной клетке, одышка, кашель и отхождение мокроты прожилками крови;
- метастазы влагалища: обнаружение темно-красных узлов на стенках влагалища при осмотре в зеркалах, кровянистые выделения из них при разрушении стенок сосудов.
По мере прогрессирования ТБ и дальнейшего образования метастазов у пациенток появляются общие симптомы, характерные для злокачественного образования: резкая потеря веса, слабость, быстрая утомляемость, снижение трудоспособности.
Диагностика
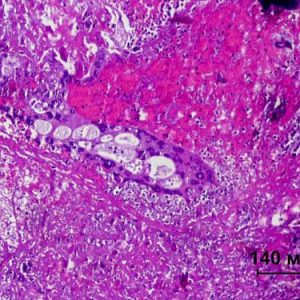 Предварительный диагноз ТБ выставляется после тщательного изучения анамнеза, сбора жалоб и проведения гинекологического осмотра. В анамнезе врач обращает внимание на недавнее завершение беременности (произошедший аборт или выкидыш, роды, удаление маточной трубы). Основные жалобы пациенток включают: отсутствие менструаций, появление ациклических кровотечений и меноррагий, абдоминальных, головных болей и болей в груди, кашель с отхаркиванием крови. При гинекологическом исследовании выявляется цианотичность влагалищной слизистой и шейки матки, метастатические очаги багрового цвета на вагинальных стенках. Пальпаторно определяется увеличенная, тугоэластичная матка с бугристой поверхностью и ограниченной подвижностью. При прощупывании матки возможна болезненность, что говорит о прорастании опухоли в клетчатку малого таза. В половине случаев пальпируются двухсторонние кисты яичников.
Предварительный диагноз ТБ выставляется после тщательного изучения анамнеза, сбора жалоб и проведения гинекологического осмотра. В анамнезе врач обращает внимание на недавнее завершение беременности (произошедший аборт или выкидыш, роды, удаление маточной трубы). Основные жалобы пациенток включают: отсутствие менструаций, появление ациклических кровотечений и меноррагий, абдоминальных, головных болей и болей в груди, кашель с отхаркиванием крови. При гинекологическом исследовании выявляется цианотичность влагалищной слизистой и шейки матки, метастатические очаги багрового цвета на вагинальных стенках. Пальпаторно определяется увеличенная, тугоэластичная матка с бугристой поверхностью и ограниченной подвижностью. При прощупывании матки возможна болезненность, что говорит о прорастании опухоли в клетчатку малого таза. В половине случаев пальпируются двухсторонние кисты яичников.
Дополнительные методы обследования:
- УЗИ органов малого таза.Ультразвуковое исследование проводится с трансвагинальным датчиком, информативность метода составляет 90%. Позволяет определить размеры матки, выявить текалютеиновые кисты яичников, при ПЗ обнаружить отсутствие плода и мелкокистозную гомогенную ткань в виде гроздевидного конгломерата. При трофобластической опухоли определяются размеры, локализация и строение (солидное, смешанное, сосудистое) узлов.
- Рентгенография грудной клетки.Позволяет выявить метастазы в легочной ткани, их количество и локализацию.
- УЗИ органов живота, печени, почек. Проводится с целью исключения/подтверждения метастазов.
- КТ, МРТ головного мозга.
- Тазовая ангиография. Выполняется при подозрении на хорионэпителиому и деструирующий ПЗ. Позволяет выявить интрамуральные и подслизистые узлы трофобластического образования, их расположение и размеры.
- Гормональные исследования Определяется содержание ХГЧ в крови и моче, в случае ТБ его уровень повышается в несколько раз. Также проводят определение трофобластического β-глобулина, что дает возможность ранней диагностики потенциально прогрессирующих форм ТБ даже при низких значениях ХГЧ. Снижение плацентарного лактогена в крови больной подтверждает наличие ПЗ на фоне низкого содержания ХГ. Прогрессирующее снижение плацентарного лактогена говорит о возможном злокачественном перерождении ПЗ.
Лечение
Тактика лечения зависит от формы и стадии ТБ. При пузырном заносе проводится его эвакуация (вакуум-аспирация с последующим выскабливанием полости матки). После удаления ПЗ контролируется уровень ХГЧ каждые 2 недели до нормализации показателей, затем анализы на ХГЧ повторяют через 2, 4, 8 месяцев в течение двух лет.
Химиотерапия после удаления ПЗ назначается в случае:
- высокого уровня ХГЧ на протяжении 4 – 8 недель после эвакуации ПЗ;
- постоянного увеличения содержания ХГЧ в любой период после удаления ПЗ (проводится трехкратное исследование в течение месяца);
- гистологического подтверждения хорионэпителиомы после эвакуации ПЗ или обнаружения метастазов.
В случае обнаружения хорионэпителиомы назначается химиотерапия. Может использоваться как один препарат, так и несколько (метотрексат, метотрексат в сочетании с 6-меркаптопурином, метотрексат и актиномицин Д и другие схемы). Эффективность лечения цитостатиками оценивается по уровню ХГЧ (дважды нормальные показатели содержания ХГЧ в моче). Продолжительность химиотерапии составляет 2 – 3 года.
Показания к оперативному лечению:
- профузное кровотечение;
- перфорация матки;
- неэффективность химиотерапии (резистенстность новообразования к цитостатикам);
- значительные размеры матки (больше 10 недель беременности).
Хирургическое лечение заключается в удалении матки (экстирпация матки без придатков).
Пациентки после лечения ТБ должны находиться на диспансерном учете в течение 5 лет и каждые полгода выполнять УЗИ органов малого таза и сдавать анализы на ХГЧ, ежегодно проходить рентгенологическое исследование легких, по показаниям МРТ головного мозга.
Прогноз
Прогноз при своевременном и адекватном лечении ТБ благоприятный. Проведение химиотерапии у пациенток с неметастазирующей формой приводит к 100%-излечению, а у больных с метастазирующим течением патологии излечение наступает в 70% случаев. Рецидивы ТБ возможны в 4 – 8% случаев.
Созинова Анна Владимировна, акушер-гинеколог
6,129 просмотров всего, 8 просмотров сегодня
Трофобластическая болезнь (пузырный занос, хорионэпителиома и др.)

Об этом серьезном осложнении беременности врачи советской школы знали немного, так как частота этого заболевания была невысокой. Однако с развитием медицины, оказалось, что многие случаи трофобластической болезни не были вовремя диагностированы, так как некоторые агрессивные виды этой болезни быстро прогрессируют, и женщины после родов умирали в течение очень короткого периода.
Трофобластическую болезнь часто называют гестационной трофобластической болезнью(ГТБ), подчеркивая взаимосвязь этого вида заболевания с беременностью (гестацией). Существует доброкачественная ГТБ и злокачественная ГТБ, хотя сейчас чаще делят заболевания, которые входят в понятие ГТБ, на неинвазивные и инвазивные (распространяющиеся за пределы матки). В группу ГТБ входят: простой пузырный занос, деструирующий пузырный занос (chorioadenomadestruens), хорионкарцинома (хорионэпителиома) и трофобластическая опухоль плацентарного участка матки. Инвазивные заболевания ГБГ, куда входят все заболевания, кроме простого пузырного заноса, называют также гестационной трофобластической неоплазией, подчеркивая их связь с опухолевидными злокачественными процессами (раком). Пузырный занос называют еще молярной беременностью, потому что он возникает чаще всего в период беременности, и он может быть частичным и полным.
Трофобластическая болезнь возникает из клеток плаценты (трофобласта), вызывая их отек и разрастание. Если плод живой и разрастание опухоли частичное, такой вид пузырного заноса называют частичным или простым. Он переходит в злокачественный процесс только в 2% случаев. При полном пузырном заносе плод гибнет, и разросшийся отечный трофобласт (похожий на гроздья винограда) заполняет всю полость матки. Такой вид пузырного заноса может также прорастать стенку матки и распространяться на соседние органы. Во многих случаях болезнь прогрессирует в хорионкарциному (около 20% случаев) – одну из самых злокачественных опухолей. Эта опухоль за считанные недели метастазирует (распространяется) в легкие, печень, мозг и другие органы.
Частота возникновения пузырного заноса, особенно в странах Европы, включая Украину и Россию, за последние 10-15 лет значительно повысилась. Пузырный занос возникает в 1 случае на 120-200 беременностей и родов (по сравнению 1 случай на 4000-5000 беременностей два десятилетия тому назад), то есть чаще, чем внематочная беременность! Половина случаев хорионкарциномы возникает после пузырного заноса, 25% случаев – после аборта, и 25% – после родов. В прошлом было немало спекуляций, что причинами возникновения пузырного заноса могут быть внешние причины – экологические факторы. С развитием генетики ученые пришли к выводу, что это заболевание связано с дефектным набором хромосом плодного яйца. При полном пузырном заносе хромосомный набор (кариотип) трофобласта (и плода) – 46, ХХ или 46,ХУ (10-15% случаев), когда дефектная яйцеклетка, не имеющая хромосомного набора женщины, оплодотворяется сразу двумя нормальными сперматозоидами мужчины. При неполном пузырном заносе кариотип 69, ХХУ в результате слияния дефектных яйцеклетки и сперматозоидов.
Если женщина беременна, то часто кровянистые выделения и кровотечение являются единственным признаком ГТБ. Врачи обычно ставят угрозу прерывания беременности и без предварительного обследования назначают огромное количество препаратов, стараясь «сохранить» беременность. Иногда у таких беременных женщин может быть выражена тошнота, повышенное давление. Размеры матки или незначительно опережают сроки, или соответствуют норме. У небеременных женщин ГТБ может протекать скрыто.
Развитие злокачественной (раковой) опухоли бывает в период беременности, после абортов и родов, но также по истечению длительного периода после них. Иногда женщины жалуются на выделения «странных пузырьков» с кровью из влагалища. Тест на беременность в этом случае будет положительным, но плода в полости матки нет. Врачи подозревают в этом случае внематочную беременность и предлагают женщине пройти лапароскопию, что весьма необоснованно. Яичники часто увеличены, и можно обнаружить кисты яичников в 20% случаев (лютеиновые кисты).
При подозрении на ГТБ необходимо измерить в сыворотке крови и разведенной моче уровень хорионического гонадотропина (ХГЧ), поскольку этот гормон вырабатывает именно плацентарная ткань. Если женщина беременна, эти уровни будут превышать допустимые нормы (обычно выше 100 000 мЕд/мл). После прерывания нормальной беременности (аборт) и родов уровень ХГЧ понижается к нормальному в течение 8-10 дней (в моче его определить практически невозможно). Если уровень ХГЧ растет после понижения или не понижается, оставаясь одинаковым (плато), для исключения ГТБ необходимо провести дополнительное обследование. Существует также ряд других методов диагностики трофобластической болезни.
Еще 25 лет тому назад из-за ГТБ, особенно ее злокачественных форм, женщины очень быстро умирали (практически «сгорали» за считанные недели). Сегодня это заболевание излечимо. Если у женщины обнаружен пузырный занос, необходимо как можно быстрее удалить выскабливанием из полости матки трофобластическую ткань и продукты концепции. Содержимое матки посылается на тканевое исследование для выяснения, является ли процесс доброкачественным или злокачественным. Одновременно измеряют уровень ХГЧ в сыворотке крови. После удаления простого пузырного заноса уровень ХГЧ быстро возвращается в норму, обычно в течение 8-12 недель, у 80% женщин. У 20% уровень ХГЧ останется без изменений или повысится, поэтому таким женщинам рекомендована химиотерапия. Благодаря химиотерапии метотрексатом ГТБ излечима почти в 100% случаев даже при наличии распространенных метастазов. Чаще всего после пузырного заноса женщины, ХГЧ которых пришел в норму в течение 8-12 недель, не нуждаются в лечении метотрексатом. Однако они должны наблюдаться у врача-онколога, постоянно измеряя уровень ХГЧ, и предохраняться от беременности не менее 6-12 месяцев. 80% женщин после лечения метотрексатом могут иметь детей в будущем. Другие виды химиотерапии понижают уровень плодовитости до 45-50%. Повторный пузырный занос возникает при последующих беременностях в 1-2% случаев.
Итак, появление кровянистых выделений при беременности не всегда опасны внематочной беременностью или прерыванием беременности. Важно в таких случаях исключить не менее серьезное осложнение – трофобластическую болезнь.













