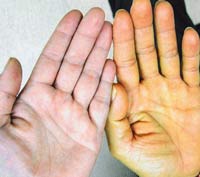
Желтая кожа у человека является признаком наличие серьезных дисфункций внутренних органов. Это явление в медицине связывают с чрезмерным скоплением билирубина в крови, вследствие чего на поверхности кожи он проявляется желтыми пятнами и небольшой отечностью.
Желтые ладони и спина говорят о повышенной концентрации каротина в организме человека.
Так называемые «цитрусовые диеты» тоже нередко приводят к пожелтению кожи. Однако, это только самые относительно безобидные факторы, вызывающие подобную реакцию организма. Помимо них, существует еще ряд тяжелых и весьма опасных патологий, которые могут угрожать здоровью, а в более серьезных случаях даже жизни пациента.
Что это за недуги? И как с ними бороться, чтобы достичь максимального эффекта от терапии?
Причины пожелтения кожи и разновидности желтухи
Если желтушность кожи никак не связано с ухудшением функции выведения билирубина из организма человека, то в таком случае в медицине разделяют 3 вида желтухи.
Гемолитическая желтуха развивается в случае слишком медленной переработки непрямого билирубина в прямой. Этот процесс происходит из-за того, что гемоглобин в крови человека распадается слишком быстро, поэтому печень просто не успевает с ним справиться. Вследствие этого человек может заметить появление у него желтых пятен на коже. Наличие сопутствующих симптомов зависит от того, насколько тяжелым является недомогание.
Печеночная желтуха развивается на фоне таких заболеваний как гепатит, цирроз, увеличение печени вследствие регулярного употребления алкогольных напитков, хронические или острые печеночные колики, холециститы, лептоспироз и т. д. Такая желтуха вызвана повторным всасыванием прямого билирубина в кровь из-за дисфункции печени. Данная патология становится одной из основных причин пожелтения кожи, а также зуда по всему телу.
Холестатическая желтуха спровоцирована закупориваем протоков, по которым движутся потоки желчи. Вследствие такого сбоя она не может нормально циркулировать и накапливается в тканях печени. Это и становится причиной желтого цвета кожи. Если вы заметили у себя подозрительные желтоватые пятна на теле, срочно обратитесь к врачу: проблемы с печенью часто приводят к летальному исходу, особенно в тех случаях, когда больной откладывает поход к врачу и пытается заниматься самолечением.
Почему желтее кожа человека: опасные заболевания и другие факторы
Желтоватый оттенок кожи наблюдается у людей, которые страдают от таких патологий, как:
- Цирроз печени.
- Гепатиты, протекающие в острой или хронической форме.
- Кисты различной локации и степени тяжести.
- Наличие паразитов в организме человека.
- Синдром Жильбера – наследственная патология, вызванная сбоем обмена билирубина в крови человека.
- Болезни желчевыводящих путей.
Факторами, которые также могут вызывать желтушность кожи всего тела, являются:
- Медикаментозное отравление.
- Алкогольная интоксикация.
- Отравление ядами.
- Обширные и глубокие ожоги (особенно 3-4 степени).
- Кровоизлияния.
Что бы не послужило причиной желтого оттенка кожи, самостоятельно разобраться в ситуации человек не сможет. В этом случае показана консультация медика:
- Гастроэнтерологу.
- Гематологу.
- Инфекционисту.
После прохождения назначенных лечащим врачом анализов можно будет судить о том, что именно стало причиной желтого цвета лица и других частей тела.
Желтоватый цвет лица и тела, не связанный с работой печени и желчевыводящих путей
Врачи утверждают, что если у человека пожелтели руки, то это явный признак болезни. Им нельзя пренебрегать, чтобы не допустить тяжелой патологии. Однако стоит отметить, что желтый цвет кожи может появляться не только у взрослого человека, но и младенца. О чем это говорит, и признаком какой аномалии является?
 Желтуха новорожденных – одно из самых распространенных явлений, встречающихся у младенцев. Многих новоиспеченных родителей этот факт пугает, поскольку они не знают, от чего желтеет кожа у ребенка, который только появился на свет.
Желтуха новорожденных – одно из самых распространенных явлений, встречающихся у младенцев. Многих новоиспеченных родителей этот факт пугает, поскольку они не знают, от чего желтеет кожа у ребенка, который только появился на свет.
На самом деле, в этом нет ничего страшного. Желтуха новорожденных – это своеобразная реакция детского организма на резкое изменение среды обитания. Ведь на протяжении длительного периода времени малыш рос и развивался в мамином животике, не испытывая никаких неблагоприятных воздействий извне. Околоплодные воды надежно его защищали, а когда эта защита исчезла, организму новорожденного пришлось в срочном порядке адаптироваться к абсолютно новым условиям жизни.
Как правило, такая желтуха проходит в течение 2-3 недель, хотя бывают случаи, когда она держится намного дольше. Это вызвано тем фактом, что продуцирование билирубина младенческим организмом происходит в очень больших количествах, а его маленькая и еще плохо развития печень просто не успевает справиться с продуктом распада гемоглобина. При этом родители замечают желтоватый цвет не только кожи ребенка, но и белков его глаз.
Для паники нет никаких оснований, если у малыша при этом не наблюдается ухудшение самочувствия, кашель, рвота, рези или боли в правом боку. В случае обнаружения подобных симптомов не откладывайте визит к неонатологу – он подскажет, к какому врачу стоит обратиться для предотвращения развития опасного заболевания печени или желчевыводящих путей у новорожденного младенца.
Нарушения в работе щитовидной железы тоже могут стать резонным объяснением, почему руки желтые. При этом желтушность может поражать также лицо и все тело, располагаясь на его участках в форме пятен или сплошных полос. Если пожелтение эпидермиса сопровождается чрезмерной потливостью, головокружениями, жаждой, то следует обратиться к эндокринологу – подобные симптомы могут сигнализировать о сахарном диабете.
Как избавиться от желтизны на коже?
Желтое лицо – вещь не только опасная, но и некрасивая, поэтому избавиться от нее необходимо как можно скорее. Однако прежде чем принимать какие-либо решения и переходить к решительным действиям, нужно определить точную причину, а сделать это может только доктор.
Чтобы узнать, какой сбой стал причиной пожелтения ладоней рук или всего тела, вам необходимо будет сдать анализы крови с пальца на сахар или холестерин, анализ мочи, кровь из вены. Это самые частые клинические исследования, хотя нередко доктора назначают и несколько дополнительных, чтобы убедиться в правильности предварительного диагноза.
Если у пациента есть подозрение на цирроз или другие заболевания печени, его отправляют на УЗИ. В крайних случаях проводится биопсия печеночных тканей: тонкая игла вводится в орган, и с ее помощью отторгается небольшая частица ткани, которая позже проходит тщательное исследование под микроскопом.
Далеко не всегда кожа желтеет из-за какого-то заболевания. Иногда желтизна проходит так же внезапно, как появилась, и человеку не приходится принимать для этого никаких мер. Но если пожелтение эпидермиса было спровоцировано недугом, то терапия назначается исключительно лечащим врачом в зависимости от поставленного диагноза.
Желтоватый цвет кожи, связанный с заболеваниями печени, лечится при помощи специальных препаратов, направленных на восстановление ее нормальных функций и обновление клеток: Энерлив, Карсил, Гепабене.
Если имеет место значительное повышение холестерина, для его лечения назначаются статины: Ловастатин, Флувастатин, розувастатин и т. д.
В случае сахарного диабета с пониженным уровнем инсулина прописываются медикаменты для компенсации его дефицита (например, Хумодар).
При камнях в желчном пузыре проводится хирургическое вмешательство. Если ситуация еще не слишком серьезная, применяются консервативные средства лечения, предполагающие прием препаратов на основе урсодезоксихолевой кислоты. Она растворяет камни, если их не более 3, и если они имеют размеры не больше 1 см в диаметре.
Как видно, избавление от желтизны на всех участках тела напрямую зависит от того, какая патология спровоцировала их появление. Если вовремя обратиться за помощью к специалисту, серьезных осложнений удастся избежать, и никакие болезни больше не будут угрожать здоровью и нормальной жизнедеятельности организма человека.
Почему сперма бывает с желтым оттенком, что делать и как это лечить

Желтая сперма – это признак воспаления или инфекции, так думают многие мужчины. Но не стоит торопиться с выводами, ведь изменить оттенок семенная жидкость может по различным причинам.
От природы эякулят имеет прозрачный, слегка белый оттенок. Такой цвет – это норма, а отклонение от нее – патология. Но разобраться в том, что можно считать признаком заболевания, а что нет, может только врач.
Причины желтого цвета спермы
Существует несколько причин, по которым изменяется цвет семенной жидкости и все они различны.
Почему сперма желтая, основные причины изменения цвета:
- виной всему могут быть продукты (так называемые «природные красители»: свекла и морковь они придают эякуляту необычный оттенок);
- прием медикаментов (некоторые лекарства, в том числе и витамины, оказывают влияние на эякулят);
- воспалительные заболевания (простатит, орхит и воспаление сменного канатика изменяют оттенок семенной жидкости).
Эякулят может «пожелтеть» при наличии воспалительного процесса в тканях, в таком случае оттенок изменяется по причине попадания в секрет гноя (большого количества мертвых лейкоцитов).

Мужчина сталкивается с подобной проблемой и при длительном воздержании. Но некоторые врачи оспаривают эту теорию, считая, что длительное воздержание понятие весьма абстрактное. Ведь никто не запрещает мужчине заниматься мастурбацией.
Почему сперма желтого цвета, признаки патологии:
- Помимо оттенка, изменения коснулись и качественного показателя семенной жидкости она приобрела желеобразный, слишком вязкий или густой характер.
- Присутствует сопутствующая симптоматика, основные признаки интоксикации (повышение температуры тела, слабость, ухудшение самочувствия).
Сперма с желтым оттенком может иметь различные причины возникновения. Не всегда ее стоит воспринимать как признак заболевания, воспаления или инфекции. Но если к явлению присоединяются неспецифические признаки: слабость, головная боль, повышение температуры. Стоит обратиться к врачу и пройти комплексную дифференцированную диагностику.
Возможные заболевания
Желтые сгустки в сперме или прожилки аналогичного цвета могут быть признаком воспалительного процесса. Когда в тканях предстательной железы и мошонки активно размножаются микроорганизмы, идет воспаление, то семенная жидкость изменяет оттенок. Вместе с секретом наружу выходят болезнетворные микроорганизмы и гной.
При каких заболеваниях появляются желтые комочки в сперме:
- Орхит – это воспаление яичек. Возникает по причине инфицирования болезнетворными микроорганизмами. При этом у больного отмечается покраснение кожных покровов, боль в области одного или обоих яичек.
- Простатит — имеет несколько форм течения. В зависимости от вида заболевания воспалительный процесс протекает с характерной симптоматикой. Возникают боли в области промежности, повышение температуры тела, частые позывы, боли при мочеиспускании. Лечение простатита носит длительный характер и проходит в стационаре.
- Эпидидимит – это воспаление придатков яичка, семенного канатика. Заболевание может развиваться на фоне инфекций половой сферы. Болезнь носит острый или хронический характер, и влияет на работу репродуктивной системы в целом.
На что обратить внимание:
- на качество и количество секрета из уретры;
- на боль или дискомфорт во время полового контакта;
- на неприятные ощущения во время мочеиспускания;
- на общее состояние организма.
Секрет будет являться основным критерием патологии. Если выделения имеют неприятный запах, густую или слишком жидкую консистенцию, то необходимо как можно скорее обратиться к доктору.
Диагностика и лечение
Что делать если сперма стала желтой:
- обратиться к урологу и андрологу;
- сдать анализ крови;
- пройти через ультразвуковую диагностику (делают УЗИ простаты и почек, если есть такая необходимость);
- сдать мочу на анализы;
- мазок из уретры на микрофлору;
- а еще придется сдать сперму на анализ (спермограмма).

Спермограмма поможет выявить патологию в составе семенной жидкости. Определить качественный и количественный показатель спермиев в эякуляте.
Самостоятельно пытаться избавиться от явления не стоит. Все дело в том, что установить первопричину заболевания, по причине которого изменился оттенок эякулята поможет доктор и дифференцированная диагностика.
Терапия может проходить с использованием:
- препаратов противовоспалительного действия;
- антибиотиков (антибактериальные средства, направленные на купирование процесса роста и размножения патогенной микрофлоры);
- диуретиков (мочегонные препараты преимущественно растительного происхождения).
Сперма желтого цвета может появляться и как следствие не так давно перенесённого воспалительного или инфекционного заболевания. Как следствие гриппа или простуды, в результате чего изменение оттенка эякулята стоит воспринимать как тревожный симптом, свидетельствующий о том, что основное заболевание привело к осложнению.
Профилактические меры
Но пока первопричина явления не будет установлена, рекомендуется принимать меры предосторожности:
- избегать незащищенных половых контактов с женщинами (желательно соблюдать половое воздержание);
- избегать стрессовых ситуаций и перенапряжений физического и умственного характера;
- отказаться от употребления алкоголя и табакокурения (чрезмерная любовь к никотину также оказывает влияние на эякулят).

В некоторых случаях изменение оттенка семенной жидкости воспринимается как первый признак сифилиса. Но не стоит делать преждевременных выводов. Поскольку сифилис — заболевание серьезное и подтвердить или опровергнуть подозрения можно только после сдачи анализов.
Изменение цвета семенной жидкости не стоит считать нормальным явлением. Особенно если к этому признаку присоединяется неспецифическая симптоматика: повышение температуры тела, ярко выраженный болевой синдром и т.д. В таком случае не нужно затягивать с обращением к доктору, это может быть чревато тяжелыми осложнениями.
- Про это
 Таблетки для возбуждения женщины цена и название
Таблетки для возбуждения женщины цена и название - Про это
 Какую смазку лучше использовать для интимной близости
Какую смазку лучше использовать для интимной близости - Полезные продукты
 Какие продукты снижают холестерин в крови быстро и эффективно
Какие продукты снижают холестерин в крови быстро и эффективно - Семяизвержение
 Как увеличить продолжительность полового акта у мужчин
Как увеличить продолжительность полового акта у мужчин
Есть три различных классификаций эрекции, которые мужчины могут испытать: рефлексогенная, психогенная и ночная
Сперма желтого цвета: как избавиться от такого оттенка
В норме у мужчин сперма выделяется по окончании каждого полового акта. При этом ее объем, вязкость, цвет и запах отражают состояние здоровья как репродуктивной системы, так и всего организма. Поэтому желтая сперма или зеленый оттенок семенной жидкости настораживают мужчин и заставляют их искать причины таких изменений. Специалисты объясняют, что единичные случаи пожелтения эякулята не несут опасности здоровью, но стойкое изменение окраса свидетельствует об инфицировании или развитии внутренних патологий.

Как выявить проблему
У здорового мужчины сперма имеет молочно-белый цвет с перламутровыми вкраплениями. Такой эффект появляется из-за движущихся сперматозоидов. Из-за того что эякулят выходит через тот же канал, что и моча, допускается его легкий желтоватый оттенок. Особенно это характерно для пожилых людей, так как их системы работают уже не в идеальном режиме.
Что делать парням, заметившим комки или стойкое изменение цвета спермы? Перед тем как идти к врачу для расчета схемы лечения, необходимо составить список всех продуктов, которые были употреблены за последние три дня. Далее расписывается перечень всех лекарственных препаратов, прием которых проводился в течение месяца. Причем значение имеет не только название средства, но и ежедневная дозировка, а также информация о болезни, для лечения которой оно было назначено.
На основании этих сведений врач может найти причины желтого оттенка спермы, но лечение будет назначено только после подтверждения диагноза лабораторными исследованиями. Так, клинический анализ крови и мочи выявит наличие воспалительного процесса и укажет на общее состояние организма. Для более тщательного изучения проблемы нужно будет делать спермограмму и посев сока простаты.
Анализ спермограммы может состояться не в день посещения врача, а немного позже. Это связано с особыми требованиями, касающимися исключения продуктов с красителями, алкоголя, некоторых лекарственных препаратов. После соблюдения всех условий мужчина сдает сперму посредством мастурбации. Каким бы дискомфортным ни был этот процесс, он должен происходить в клинике, так как биологический материал необходимо изучить не позднее чем через 3 часа после получения. Кроме временного отрезка на цвет спермы может повлиять несоблюдение температурного режима.


Перед сдачей спермограммы нужно правильно питаться и отказаться от вредных привычек.
Процедура посева секрета простаты представляет собой сбор капли жидкости, которая выделяется из уретры в то время, когда врач делает прямой массаж предстательной железы. За 10 часов до анализа нужно прекратить принимать пищу, а утром – опорожнить кишечник и мочевой пузырь. Массаж проводится в положении лежа, но иногда пациенту нужно становиться на ноги, чтобы капля выдавилась посредством силы тяжести.
Как справиться с временным «,солнечным», оттенком
Семенная жидкость чутко реагирует на любые изменения в организме мужчины. Поэтому сперма желтого цвета может появиться и по причинам, не требующим медицинского лечения.
- Изменение рациона.
Окрасить сперму в желтый цвет могут такие полезные продукты, как морковь, тыква, куркума. В каждом из них есть природный краситель, не причиняющий вреда мужскому здоровью. Но частое употребление сладостей, деликатесов или напитков с синтетическими красящими добавками может стать причиной не только внешнего, но и внутреннего ухудшения спермы.
- Лекарственные средства.
Сперма желтого цвета бывает у мужчин, принимающих курс некоторых витаминов и антибактериальных препаратов. В этом случае после окончания лечения оттенок эякулята восстановится. Приверженцы методов народной медицины могут заметить всевозможные изменения в характеристиках секретов, вырабатывающихся в организме (спермы, слюны, слезы), после долгого приема настоев, отваров и прочих целебных снадобий.
- Вредные привычки.
Главный признак человека с никотиновой зависимостью – желтоватый оттенок зубов, пальцев, кожи на лице. Подобные изменения цвета происходят и с эякулятом. Сперма мужчин, страдающих алкоголизмом, подвергается еще более разрушающим действиям. Ведь алкоголь воздействует непосредственно на сперматозоиды, изменяя их генетическую основу. В итоге половые клетки принимают неестественный окрас, что и отражается на общем виде эякулята.


При употреблению алкоголя и курении, изменения могут произойти в генетической основе сперматозоидов.
- Длительное воздержание.
Сперма желтоватого цвета – признак долгого воздержания. Специалисты уверенны, что именно по этой причине у одиноких пожилых людей наблюдаются пожелтение и загустение эякулята. Что же делать молодым парням, не имеющим пары? Для обновления спермы и разжижения семенной жидкости им нужно не пренебрегать мастурбацией, но не злоупотреблять этим процессом.
Существует еще несколько факторов, из-за которых меняется цвет спермы, не принося вреда здоровью. Это частое употребление чеснока и лука, так как сера в их составе окрашивает сперму в серо-желтый оттенок, а также недостаточное употребление воды, вследствие чего происходит сгущение всех жидкостей организма.
Какие заболевания меняют окрас эякулята
На вопрос, почему у меня сперма стала желтой, врачи не дадут точный ответ, пока не оценят результаты диагностических исследований. Кроме того, для установления точного диагноза им необходимо расспросить о сопутствующих симптомах, а именно:
- Усиление вязкости спермы.
- Болевые ощущения при мочеиспускании.
- Повышение температуры тела.
- Дискомфорт во время интимной близости.
- Неприятный запах эякулята.
- Увеличение размеров яичек.
- Боль в мошонке, пенисе, пояснице.
Какие же болезни можно выявить?
Если сперма окрасилась в желтые тона – возможно развитие таких заболеваний печени, как гепатит и цирроз. Этот симптом появляется вследствие высокой концентрации в крови билирубина, который проникает и в секреты. После окончания лечения основной болезни пожелтевшая кожа, сперма и белки глаз вновь станут естественного оттенка.

Желтый оттенок, сперма может получить при гепатите и цирозе.
Еще одной причиной пожелтения выступает заражение болезнями, передающимися половым путем. Они часто сопровождаются гнойными выделениями, и именно зеленый или зеленовато-желтый гной и придает семенной жидкости подобный неестественный окрас. Что делать в этом случае? Немедленно обратиться к врачу и пройти курс лечения антибактериальными препаратами, устраняющими инфекцию.
Сперма с желтым оттенком бывает у мужчин с заболеваниями мочевой системы. Сопутствующими симптомами для этой категории пациентов выступают боли в животе, повышение температуры тела, хлопья в моче. Из-за того, что пенис контактирует с уриной, после мочеиспускания на нем появляются краснота, раздражение, сухость. Но делать поспешные выводы и самому себе назначать лечение не стоит. Лучше обратиться к специалисту и получить квалифицированную медицинскую помощь.
На вопрос, от чего зависит цвет семенной жидкости и почему в сперме можно заметить сгусток крови, хлопья или комки, нет одного ответа. Существует множество причин для подобного явления: от безобидной смены рациона до развития опасных заболеваний.
Алкогольный гепатит — алкогольный цирроз печени
Алкогольный гепатит является воспалительным заболеванием печени, вызванным длительным приемом алкогольных напитков. Систематическое употребление больших доз спиртного приводит к этому заболеванию. Например, если человек каждый день выпивает на протяжении 5 лет по 100 г алкогольных напитков в переводе на чистый спирт, ему будет обеспечен алкогольный гепатит.
Это заболевание носит и другие названия: токсический алкогольный гепатит, жировой гепатит и алкогольный стеатонекроз.
Безопасной для организма дозой алкоголя в сутки считается: для мужчин – 40 г спирта; для женщин – 20 г спирта (25 мл водки содержат 10 г спирта).
Женщины, больше, чем мужчины, подвержены развитию этого заболевания, так как в их организме меньше ферментов, способных обезвредить алкоголь. Поэтому даже небольшое превышение нормы алкоголя в сутки может вызвать у слабого пола поражение печени. Также повышенный риск возникновения этого заболевания у людей:
- принимающих лекарства, вредные для печени;
- болеющих вирусным гепатитом В, С, D;
- с небольшой массой тела;
- с избыточной массой тела.
История болезни алкогольный гепатит может быть очень длинной — он может развиваться в течение нескольких лет, в первые годы никак себя не проявляя. Основные симптомы и признаки гепатита алкогольного подобны тем, что проявляются при других видах гепатита.
Алкогольный гепатит имеет такие симптомы:
- дискомфорт, боль и чувство тяжести в правом подреберье;
- слабость, быстрая утомляемость;
- резкое похудение;
- тошнота, рвота;
- отрыжка с горьким привкусом;
- диарея после употребления жирной пищи или алкоголя;
- потемнение мочи;
- обесцвечивание кала;
- пожелтение кожи, склер глаз и слизистой оболочки ротовой полости;
- кожный зуд;
- повышение температуры тела до 37°С.
При появлении названных симптомов лучше без замедления обратиться к врачу, чтобы вовремя определить болезнь и назначать лечение. Диагностируют алкогольный гепатит на основании данных биохимического анализа крови, которые показывают повышенное содержание ферментов печени – трансаминаз и пигмента билирубина. Для подтверждения диагноза делается биопсия печени – извлечение из нее микроскопического фрагмента с последующим рассмотрением его под микроскопом. Такое исследование дает возможность выявить очаги воспаления и гибели печеночных клеток.
Гибельное действие алкоголя на печень
Попадая в организм человека через пищеварительный тракт, алкоголь сразу же всасывается в кровь, которая доставляет этот яд ко всем органам. Конечно же, на пользу организму это не идет. В печени алкоголь обезвреживается ферментами алкогольдегидрогеназами, и в результате этого расщепления образуется ацетальдегид. Это вещество является ядом для организма, в несколько десятков раз более сильным, чем сам алкоголь. Печень берется за обезвреживание и этого продукта распада алкоголя, и при этом образуются неядовитые вещества, которые выводятся из организма с мочой.
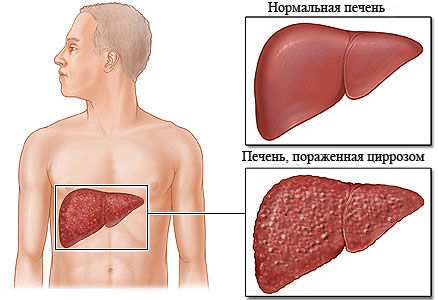
При регулярном употреблении алкоголя ферменты приходят в негодность, и их заменяют новые. Но набор алкогольдегидрогеназ восполняться не успевает, поэтому алкоголь и ацетальдегид перестают перерабатываться печенью, и токсины из нее не выходят. Так у алкоголиков развивается алкогольный гепатит. Определенную роль в развитии этой болезни играют и другие заболевания пищеварительной системы, возникшие в результате злоупотребления алкоголем – гастрит, холецистит, панкреатит. После того, как ресурсы печени истощаются, развиваются цирроз печени и печеночная недостаточность.
Формы и стадии алкогольного гепатита
Различают острый алкогольный гепатит, который протекает быстро, и хронический, протекающий медленно. Форма заболевания зависит от качества и доз употребляемого алкоголя, а также от исходного здоровья человека и наличия у него других заболеваний. Обычно первые «звоночки» этой болезни алкоголик ощущает после тяжелого запоя.
При острой форме гепатита происходит воспаление тканей печени с некрозами ее центральных долек. Особенно бурно развивается воспалительный процесс, если больной находится в состоянии запоя и плохо питается. Наиболее частый вариант острого алкогольного гепатита – желтушный. Склеры глаз, кожа туловища, рук и ног приобретает интенсивный желтый цвет. Больной ощущает слабость и сильные боли в печени, температура тела повышается. В некоторых случаях алкогольный гепатит имеет холестатический вариант течения, то есть наблюдается нарушение оттока желчи из печени.
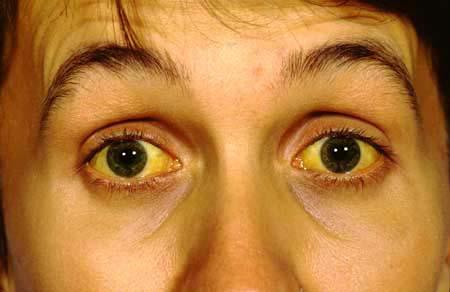
При отказе от спиртного у 10-20% пациентов с этим заболеванием возможно выздоровление. Те, кто продолжают употреблять спиртное, приобретают цирроз печени. Хронический алкогольный гепатит может развиться после острого, он возникает постепенно. Различают активный и персистирующий хронический гепатит. Общая слабость, периодично возникающие боли в печени, легкая желтушность склер и кожи – характерные признаки хронической формы алкогольного гепатита, который опасен тем, что может перейти в цирроз печени даже при полном отказе от спиртного.
Первая, наиболее легкая стадия алкогольного гепатита может быть обнаружена при осмотре у врача, когда он увидит увеличение печени, а также по результатам печеночных проб. Иные симптомы при легкой стадии заболевания не ощущаются.
При средней стадии заболевания алкоголик ощущает тяжесть и периодические боли в правой подреберной области. Увеличение печени уже достаточно стойкое, при ее ощупывании возникают болезненные ощущения. Часто появляется желтушность кожи и глаз. Больные ощущают слабость, у них пропадает аппетит, наблюдается снижение веса. Похмельный синдром при такой стадии заболевания приводит к белой горячке. Биохимический анализ печеночных проб дает плохие результаты.
В тяжелых случаях алкогольный гепатит уже наполовину является циррозом печени. При этом печень может дойти до таких размеров, что сползает в тазовую область. Но при остром развитии болезни такого может не произойти, потому что печеночные клетки не успевают увеличиться. Однако о легком течении алкогольного гепатита это не говорит. Наоборот – без лечения и при продолжающемся приеме спиртного печень начинает быстро уменьшаться, будто бы возвращается под ребро.
Этот факт говорит о том, что начался цирроз печени, необратимое и неизлечимое заболевание, ничем не лучшее, чем злокачественная опухоль. У многих больных на этом фоне возникает рак печени. Нередко на третьей стадии алкогольного гепатита появляется асцит – сильное увеличение живота за счет накопления жидкости в брюшной полости. Такой живот похож на живот беременной женщины на последних месяцах перед родами. Накопление жидкости происходит потому, что клетки печени перестают «фильтровать» кровь, она застаивается, и ее жидкие составляющие скапливаются в полости живота. Асцит – очень грозный симптом. Он предупреждает, что человеку осталось жить 3-5 лет не более.
Лечение алкогольного гепатита
Лечение алкогольного гепатита может привести к успеху только при полном отказе больного от спиртного, соблюдении строгой диеты, принятии витаминов и средств для восстановления печени. Правильное лечение этого серьезного заболевания может назначить только врач. Процесс лечения очень длителен и требует системного подхода. Обычно лечение начинается в условиях стационара, а заканчиваться может амбулаторно.
Если алкогольный гепатит еще в начальной стадии, и больной прекратил употребление спиртного, соблюдает режим питания и все назначения доктора, прогноз на излечение может быть очень благоприятным. Генеративные и компенсаторные возможности печени таковы, что даже при гепатите с уже начавшимся циррозом полный отказ от спиртного может привести к выздоровлению!
Однако практика показывает, что полностью отказаться от спиртного способны не более 1/3 всех алкоголиков, даже когда они знают, что серьезно больны и могут умереть. Поэтому обязательным и даже первичным в вопросе лечения алкогольного гепатита является избавление от алкогольной зависимости.
Когда больной лечит свою печень, но не прекращает пить спиртное, эффект от лечения будет нулевым. В условиях алкогольного гепатита даже минимальная доза алкоголя может вызвать развитие печеночной недостаточности, печеночной комы и привести к смерти больного.
Диета при алкогольном гепатите имеет большое значение. Больные должны употреблять в пищу продукты, богатые белком — например, мясо, рыбу, молоко, творог, бобовые и др. Жирные, жареные и обильно приправленные блюда из питания следует исключить. Принимать пищу следует в одно и то же время 4-5 раз в день, порции должны быть небольшими.
В каждом случае заболевания алкогольным гепатитом диету назначает врач, исходя из стадии болезни и состояния больного.
У людей, страдающих алкоголизмом, как правило, истощен запас витаминов. Поэтому в комплексе мер против алкогольного гепатита назначаются различные витамины, в особенности — витамины группы В, фолиевая кислота и др.
Для лечения алкогольного гепатита используют гепапротекторы – лекарства, способствующие восстановлению поврежденных клеток печени. Такими являются «Эссливер форте», «Гептрал», «Гептор», «Карсил» и другие.
В комплексном лечении алкогольной зависимости и алкогольного гепатита в настоящее время используются методы, позволяющие на длительный срок стабилизировать состояние такого жизненно важного органа, как печень, и предотвратить развитие смертельного цирроза печени.
Алкогольный цирроз печени
По наблюдениям специалистов, алкогольный цирроз печени развивается в 15-25% случаев хронического алкоголизма. Этому способствует систематическое злоупотребление спиртным на протяжении 10-20 лет. Особенностью алкогольного цирроза печени является развитие жирового гепатоза и наличие телец Мэллори – алкогольного гиалина. Обостряется болезнь в период употребления алкоголя, а при воздержании от приема спиртного состояние больного улучшается.
Алкогольный цирроз печени имеет следующие симптомы:
- признаки астенизации – потеря массы тела, часто доходящая до полного истощения. Несмотря на худобу, живот у больного имеет большие размеры вследствие увеличения пени и селезенки;
- печеночная диспепсия – изменение стула. В нем появляются примеси не переваренных жиров. Во рту больной ощущает горький привкус;
- отеки и сниженный тургор кожи – происходит из-за потери белка;
- поливитаминная недостаточность – катастрофическая нехватка витаминов А, D, E, К из-за нарушения выработки желчных кислот, необходимы для их всасывания. Из-за авитаминоза у больных становятся хрупкими кости, медленно заживают раны, кровоточат десна.
Внешние симптомы алкогольного цирроза печени: увеличение окружности живота, покраснение ладоней, появление сосудистых звездочек на руках т верхней части туловища.
Из-за цирроза страдают многие органы и системы. Так, нарушение функций центральной системы приводит к агрессивности и повышенной раздражительности больного, нарушениям сна, алкогольным психозам и делирию. Периферическая нервная система при алкогольном циррозе печени дает такие осложнения, как слабость, боли в конечностях и нарушение их чувствительности, периферические парезы и параличи. У больного может развиться алкогольный миозит – мышечная слабость и боли.
При циррозе страдает и сердечнососудистая система алкоголика, а также его поджелудочная железа. Могут возникнуть сахарный диабет, хронический панкреатит.
При диагнозе алкогольный цирроз печени лечение заключается, в первую очередь, в устранении причины, его вызвавшей – употребление алкоголя, для того чтобы предупредить дальнейшее повреждение клеток печени. Назначается лечебное питание, применяются медикаментозные методы лечения.
При заболевании алкогольный цирроз печени прогноз зависит от стадии и тяжести заболевания. Ухудшению состояния больного при циррозе способствуют инфекции хронических гепатитов В и С, ожирение больного и принадлежность к женскому полу. Если цирроз имеет «возраст» 5 лет, выживают лишь 50% таких больных.
По каким причинам сперма становится желтого цвета?
При различных заболеваниях сперма может заметно менять свою окраску, но на это влияют не только патологические процессы, но и такие факторы, как прием витаминов, употребление некоторых продуктов питания и другие. Давайте разберемся, почему сперма желтого цвета, является ли это настораживающим симптомом, требующим лечения, и что делать для восстановления нормального состояния.

Как известно, большую часть эякулята составляет семенная жидкость, основная задача которой заключается в обеспечении среды, в которой сперматозоиды будут защищены от негативных внешних факторов и сохранят свою жизнеспособность и подвижность. Поскольку эта жидкость практически бесцветна и прозрачна, белесоватый цвет с перламутровым оттенком придают сперме именно сами мужские половые клетки, которые отличаются молочно-белой окраской.
Нормальным считается серовато-белый цвет спермы, который может изменяться под влиянием самых разнообразных факторов: от употребления большого количества некоторых пищевых продуктов до острых и хронических воспалительных заболеваний.
По каким причинам сперма может стать желтой?↑
Желтый цвет спермы обычно появляется у мужчин зрелого возраста, но может возникнуть и у молодого человека. Хотя подобная ситуация не является критической и не должна быть поводом для паники, она может свидетельствовать о развитии болезненных процессов и требовать тщательного лечения.

Выделены причины, чаще всего лежащие в основе появления этого состояния:
- Бактериальные инфекции и неинфекционные воспаления органов мочеполовой системы — при простатите, венерических заболеваниях в сперме могут встречаться примеси гноя, что придает ей желтоватый оттенок.
- Включение в питательный рацион некоторых продуктов — желтоватую окраску спермы могут вызывать морковь, цитрусовые (особенно мандарины и апельсины), чеснок и лук (за счет содержания большого количества серы), соки, продукты с пищевыми красителями. Но даже если, съев слишком много мандаринов, вы заметили, что сперма приобрела желтоватый оттенок, не беспокойтесь: это не окажет ровным счетом никакого негативного влияния на качество спермы и фертильность.
- Попадание в эякулят мочи — если перед началом интимного контакта мужчина не сходил в туалет по-маленькому, незначительное количество мочи может примешаться к сперме. Встречаясь время от времени, этот состояние не грозит вредными для здоровья последствиями и не должно вызывать беспокойств.
Поводов для беспокойства нет, если вы наблюдаете желтоватый цвет спермы в течение короткого времени, а потом все возвращается к норме. В том случае, когда изменения цвета сохраняются, и к ним присоединяются другие болезненные проявления, следует немедленно обратиться к врачу.
- Вредные привычки — при курении табака желтоватый цвет приобретают не только кожа и зубы курильщика, но и его сперма. При этом заметно понижается фертильность, поскольку никотин крайне негативно влияет на жизнеспособность сперматозоидов, способствует увеличению частоты развития внутриутробных дефектов плода. Сперма желтеет также от употребления алкоголя, причем как у поклонников крепких спиртных напитков, так и у завсегдатаев пивных баров и любителей выпить вечерком пару бутылочек слабоалкоголки.
- Прием некоторых лекарственных препаратов, в частности витаминов.

- Нарушение функций печени — при таких печеночных заболеваниях, как цирроз и гепатит в крови определяется повышенное содержание билирубина, а кожные покровы, белки глаз и сперма приобретают характерный желтый цвет. Это объясняется тем, что в эякулят попадают гепатоферменты. В таких случаях нормальный цвет спермы восстанавливается после успешного лечения основного недуга.
- Продолжительное половое воздержание — изменение цвета обусловлено застоем спермы в семенных протоках. Надо отметить, что многие андрологии не разделяют это мнение, утверждая, что организм мужчины самостоятельно заботится о своем здоровье и предупреждает столь длительный застой, обеспечивая естественное выведение спермы, к примеру, путем поллюций.
- Пожелтение спермы часто наблюдается у мужчин пожилого возраста, при этом это не сопровождается какими-либо патологическими процессами.
При каких заболеваниях изменяется цвет спермы?↑
Сперма желтоватого цвета зачастую свидетельствует о развитии серьезного воспалительного процесса в органах мочеполовой системы. Как правило, изменение цвета эякулята сопровождается такими болезненными проявлениями, как:
- Боли в области паха и мошонки.
- Болезненное мочеиспускание.
- Повышение вязкости спермы.
- Повышенная температура.
- Неприятный запах спермы.
- Увеличение размеров тестикул.
- Боль во время интимного контакта.
- Болезненная эякуляция.
Обнаружив подобные симптомы, не ждите, что болезнь исчезнет сама собой. С целью своевременной диагностики и начала лечения заболевания необходимо безотлагательно обратиться к врачу. Кроме того, при отсутствии терапии заболевание может перейти в хроническую форму, излечение которой потребует гораздо больше усилий, времени и денег.
Изменение цвета спермы на желтый характерно для различных инфекционно-воспалительных заболеваний репродуктивной системы. Так, при хламидиозе, микоплазмозе и уреаплазмозе сперма становится желтоватой, в ней появляются сгустки различного размера, которые прилипают к головке пениса, вызывая ощущение жжения и зуда.

При развитии гонореи сперма приобретает желтый или желтовато-зеленую окраску, что сопровождается болезненным мочеиспусканием и выделением из уретры большого количества слизи. Пожелтение спермы наблюдается при заражении различными патогенными микроорганизмами: стафилококками, стрептококками, кишечной палочкой, грибами род кандида. Особенно часто это случается при расстройствах иммунитета, приеме некоторых медикаментозных препаратов.
Что делать?↑

Обнаружив, что сперма желтого цвета, мужчине не стоит паниковать и немедленно бежать к врачу. Начать нужно с внимательного изучения эякулята, его консистенции, наличия в нем сгустков и примесей нехарактерного оттенка. Хотя в интернете вы можете найти массу информации по данному вопросу, не следует полагаться на это и самостоятельно принимать решение о появлении у вас той или иной болезни и выбирать способ ее лечения. Если спустя несколько дней ситуация не исправилась, нормальный цвет спермы не восстановился, и к этому еще прибавились другие болезненные проявления, не откладывая дело в долгий ящик, сходите к специалисту-урологу или андрологу, подробно расскажите ему о том, какие продукты вы употребляли в последние дни, какие лекарства и в какой дозировке принимали.
Для установления причины нарушения необходимо сдать спермограмму, провести анализы крови и мочи, простатического секрета, ультразвуковое исследование мочеполовых органов.
Способы лечения↑
Терапия назначается после проведения необходимых обследований и выяснения причины недуга. Если сперма приобрела желтый оттенок благодаря продуктам питания, следует исключить их из рациона, несколько дней соблюдать щадящую диету, пить побольше обычной воды, что ускорит очищение организма.
При подтверждении подозрений на инфекционную этиологию изменения цвета спермы, выявлении возбудителя и установления его чувствительности к лекарственным препаратам, назначают курс антибиотикотерапии, направленный на лечение основного заболевания. Кроме того, могут проводиться физиотерапевтические процедуры, массаж, применяться растительные отвары и настойки.












