Своевременное лечение артроза — возможность избежать тяжелых осложнений в виде постоянных болевых синдромов в области колена или полной утраты подвижности сустава.
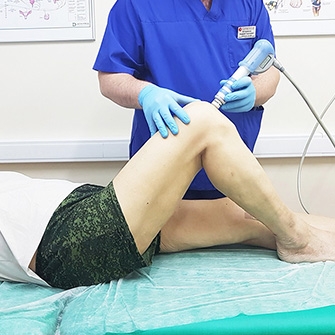
Процедуры ударно-волновой терапии призваны помочь разрушить солевые отложения, снять боль, повысить подвижность сустава, улучшить кровообращение в проблемной зоне.
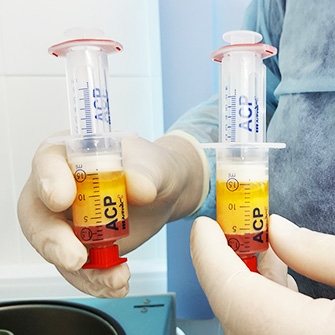
Внутрисуставное введение лекарственных препаратов может быть актуальным для восстановления разрушенного хряща сустава и его смазки, стимулирования регенерации тканей.
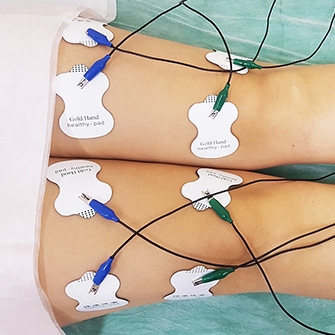
Электростимуляция дает возможность устранить болевые ощущения и восстановить мышечный тонус с помощью воздействия электрическими импульсами.
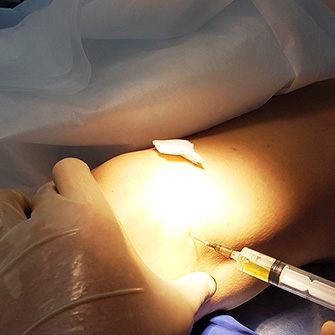
Внутрисуставное ведение лекарственных препаратов непосредственно в патологический очаг призвано помочь ускорить эффект лечения, устранить острые боли, снять отек и воспаление.
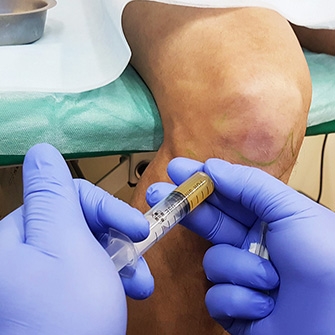
Как это может помочь и в каких случаях может применяться.
Здоровый человек воспринимает способность к ходьбе и бегу как нечто естественное и простое. Но те, кому доводилось сталкиваться с болезнями опорно-двигательного аппарата, знают, сколько жизненных сложностей несет временное или постоянное ограничение подвижности. Между тем каждый второй человек старше 50-ти лет страдает от воспаления суставов, а артроз коленного сустава — одна из главных причин потери трудоспособности у российских женщин и мужчин.
Причины артроза коленного сустава
Несмотря на широкую распространенность артрозов, до сих пор имеет место путаница с названием этого заболевания. Официально оно именуется «деформирующим остеоартрозом» (от древнегреческих слов «остеон» — кость и «артрон» — сустав), сокращенно — ДОА. Но даже из уст врачей, можно услышать слово «артрит» — существенной ошибки здесь нет, хотя чаще этот термин применяют в отношении ревматоидного артрита: другого заболевания, имеющего иное происхождение и симптомы, нежели остеоартроз. Артроз коленного сустава именуют также гонартрозом (от древнегреческого «гони» — колено).
Это крайне распространенная патология, которая чаще встречается у женщин преклонного возраста, страдающих избыточным весом. Однако порой деформирующий остеоартроз наблюдается и у молодых подтянутых мужчин: толчком к развитию заболевания становится спортивная травма, вызванная избыточными нагрузками в тренажерном зале.
Помимо этого, гонартроз возникает по следующим причинам:
- переломы ног и вывихи коленных суставов;
- травмы менисков;
- воспалительные заболевания суставов (ревматизм, подагра, болезнь Бехтерева и т.д.);
- нарушение обмена веществ;
- врожденная слабость связочного аппарата (гипермобильность суставов);
- наследственная предрасположенность к артрозу коленного сустава.
Гонартроз может развиться у любого из нас — эксперты отмечают, что это следствие (как ни парадоксально) увеличения средней продолжительности жизни населения: наши суставы выходят из строя раньше, чем мы ощущаем себя пожилыми людьми и отказываемся от активности.
Симптомы артроза коленного сустава
Артроз никогда не возникает внезапно. Первый симптом, возникающий задолго до разгара болезни, — незначительные боли в колене при ходьбе, усиливающиеся при подъемах и спусках по лестнице. Неприятные ощущения, как правило, появляются в начале движения, исчезают после непродолжительной прогулки, а после длительной нагрузки на сустав — возвращаются вновь.
Со временем, если артроз не лечить, симптомы усугубляются — боль становится непрерывной, движения в коленном суставе все больше ограничиваются, а колено увеличивается в размерах. Врачи советуют не тянуть с визитом в больницу уже при появлении первых неприятных ощущений. Это позволит обойтись без длительного и дорогостоящего лечения: при развитии заболевания избавиться от него становится все сложнее.
Степени гонартроза
Выделяют три степени артроза коленного сустава:
- 1 степень гонартроза — это промежуток от первых симптомов болезни до появления костных деформаций, которые заметны при осмотре или на рентгеновских снимках. При этом колено может изменить свою форму и в первые месяцы артроза, но за счет скопления жидкости в суставе (это явление называется синовитом). 1 степень гонартроза преимущественно характеризуется болью разной интенсивности, возникающей при движении.
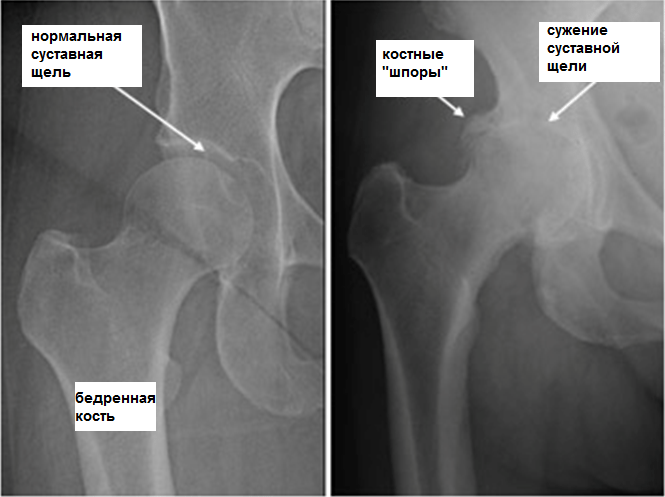
- 2 степень артроза коленного сустава сопровождается неприятными ощущениями при малейших нагрузках, хрустом в колене при ходьбе и приседаниях и уменьшением подвижности сустава. На рентгене видны разрастания костной ткани по краям сустава и сужение суставной щели. Внешне колено при 2 степени гонартроза также выглядит деформированным и увеличенным в размерах.
- При 3 степени гонартроза хрящевой ткани внутри сустава почти не остается, а при тяжелой форме остеоартроза кости срастаются между собой, что приводит к полной обездвиженности больной ноги. Человеку с таким заболеванием сложно принять положение, в котором боль стихает — нарушается сон, а без костыля или палки передвигаться становится невозможно.
Установить степень артроза коленного сустава способен только врач после изучения рентгенограммы: известны случаи, когда слабовыраженные симптомы, характерные для первой степени, сопровождаются далеко зашедшим разрушением внутрисуставного хряща.
Лечение артроза коленного сустава
Если диагностика выявила гонартроз, необходимо ответственно подойти к предстоящему лечению. Не стоит рассчитывать, что компрессы или мази из ближайшей аптеки позволят решить проблему — эта болезнь требует комплексного подхода и соблюдения рекомендаций специалиста.
Нет и не должно быть единого «сценария» лечения артроза коленного сустава — ортопед обязан учесть жалобы пациента, обратить внимание на сопутствующую патологию и принять во внимание тот арсенал физиотерапевтических методик, который доступен в медицинском учреждении. Оптимальным вариантом является лечение гонартроза в специализированной ортопедической клинике.
Медикаментозное лечение (препараты для лечения артроза коленного сустава)
Лекарственные препараты важны в лечении гонартроза, особенно в ситуациях, когда требуется экстренно снять симптомы острой боли и уменьшить воспаление. С этой целью врачи назначают нестероидные противовоспалительные средства (НПВС): диклофенак, индометацин, нимесулид и другие. Для борьбы с тяжелым воспалительным процессом назначаются стероиды, а для улучшения состояния хрящевой ткани — хондропротекторы и сосудорасширяющие лекарства. Все эти препараты прописывают как в таблетированной форме, так и в виде кремов, мазей, инъекционных растворов (при любой степени тяжести артроза коленного сустава).
Отдельного упоминания заслуживает метод плазмолифтинга — введение обогащенной тромбоцитами плазмы крови пациента в пораженный артрозом коленный сустав. Эта методика успешно применяется в спортивной медицине, где особое внимание уделяется быстрому восстановлению опорно-двигательного аппарата.
Хирургическое лечение
Операционные вмешательства различной степени инвазивности призваны не только облегчить симптомы болезни, но и устранить ее причины.
- Пункция. Чтобы избавиться от лишней жидкости в полости сустава, хирурги прибегают к пункции — такое малоинвазивное вмешательство уменьшает воспаление и восстанавливает подвижность колена.
- Артроскопия. Если артроз требует проведения хирургической операции (обычно — при 2 степени тяжести), она может быть выполнена эндоскопически — эта методика не требует рассечения полости сустава, а все манипуляции осуществляются тонкими гибкими инструментами под контролем микровидеокамеры. Артроскопия подразумевает очистку суставных поверхностей от фрагментов разрушенной хрящевой ткани.
- Околосуставная остеотомия — более травматичное вмешательство. В ходе операции одна из костей, формирующих коленный сустав, распиливается, а затем фиксируется вновь, но уже под другим углом. Такой подход позволяет перераспределить нагрузку на колено, что снижает болевой синдром и повышает подвижность колена. Околосуставная остеотомия применяется обычно при 1 и 2 степени остеоартроза коленного сустава.
- Эндопротезирование подразумевает замену коленного сустава на биосовместимую конструкцию, обеспечивающую прежний объем движений. Это сложное хирургическое вмешательство требует продолжительной реабилитации, поэтому, как правило, на него решаются пациенты с 3 степенью гонартроза.
Нехирургические методы лечения деформирующего остеоартроза
Но все же любая операция — серьезное испытание для организма, поэтому люди, страдающие артрозом коленного сустава, предпочитают консервативное лечение. Практика показывает, что физиотерапевтические и кинезиологические методы, а также изменение образа жизни приводят к ощутимому улучшению, с минимизацией использования фармацевтических препаратов.
Физиотерапия
- Ударно-волновая терапия (УВТ) применяется в российских клиниках уже 20 лет. В ходе процедуры врач воздействует на пораженную область аппаратом, генерирующим радиальные акустические волны (2000–4000 импульсов на одну процедуру). Терапевтический эффект достигается за счет активации кровоснабжения в области сустава и стимуляции процессов восстановления костной и хрящевой тканей.
- Миостимуляция подразумевает воздействие на окружающие сустав мышцы импульсами слабого тока, благодаря чему увеличивается подвижность в больной ноге, стихают боли, повышается выносливость к физическим нагрузкам.
- Фонофорез — комбинация ультразвуковой терапии и воздействия лекарственных средств, которая весьма эффективна при гонартрозе. Известно, что в норме через кожу всасывается всего 5–7% препарата в форме мази, геля или крема. При фонофорезе высокочастотные вибрации разогревают ткани коленного сустава и улучшают усваивание лекарства, что дает возможность сэкономить на дорогих медикаментах, получив при этом хороший результат.
- Озонотерапия. Воздействие активным кислородом на ткани обладает противовоспалительным и обезболивающим эффектом, посредством чего при артрозе коленного сустава можно отказаться от приема гормональных препаратов или снизить их дозировку.
Кинезитерапия
- Лечебная физкультура (ЛФК), по мнению врачей, позволяет ответственному и трудолюбивому пациенту с гонартрозом «убежать» от операции. Ежедневные тренировки по специальной методике плавно укрепляют мышцы ног, что в некоторых случаях обращает вспять патологический процесс, возвращая пациента к прежней подвижности. Ключевой фактор успеха — грамотная последовательность упражнений, которую подскажет опытный инструктор ЛФК.
- Массаж (в том числе лимфодренаж) и мануальная терапия — методы пассивного воздействия на мышцы, суставы и связки пациента. Они подходят для малоподвижных пациентов и отлично сочетаются с ЛФК, физиотерапией и лекарственными методами лечения деформирующего остеоартроза.
- Механотерапия подразумевает использование специальных приспособлений, усиливающих эффект ЛФК и массажа, — вибрационных тренажеров, утяжелителей и механических массажеров.
- Вытяжение суставов — механическое увеличение пространства их полости, благодаря которому уходит боль и замедляется разрушение сустава. Курсовое применение этой методики позволяет на несколько лет отсрочить прогрессирование артроза коленного сустава.
Диетотерапия
Консультация с диетологом и последующее лечение избыточного веса и ожирения — эффективное дополнение основных методов борьбы с артрозами любой локализации. Похудение снимает нагрузку на суставы и облегчает занятия ЛФК у тучных людей. Нередко радикальное лечение ожирения — бариатрическая операция — позволяет снять диагноз у людей, долгие годы страдавших гонартрозом.
Врачи-ортопеды рекомендуют подумать о здоровье коленей еще до того, как вы впервые ощутите боль в этой области. Рекомендации просты: следить за весом, тщательно выбирать подходящую обувь, рационально подходить к физическим тренировкам, заниматься плаванием (оно снимает нагрузку со всех суставов одновременно), избегать переохлаждения ног и отказаться от курения.
В какой московской клинике можно пройти лечение артроза коленного сустава?
Боли в суставах — повсеместная проблема пациентов и молодого, и зрелого возраста, поэтому многие московские клиники предлагают разнообразные услуги по лечению артроза коленного сустава и других заболеваний опорно-двигательного аппарата. Залог победы над гонартрозом — рациональный выбор медицинского учреждения, ведь без грамотного врача и современного оборудования вы рискуете бессмысленно потратить и деньги, и время, тогда как болезнь продолжит прогрессировать. Аргументами в пользу клиники являются приемлемые цены в прейскуранте, ее репутация и отзывы пациентов, месторасположение, арсенал предлагаемых методик и условия обслуживания.
Всем этим критериям отвечают медицинские центры «Здоровые люди», «Стопартроз» и «Клиника ортопедов». Специалисты, работающие здесь, имеют многолетний опыт лечения остеоартроза коленного сустава и знают, как важно устранить болевой синдром и мотивировать пациента к выздоровлению. Важно, что эти лечебные учреждения находятся в шаговой доступности от станций метро, а врачи-консультанты в круглосуточном режиме консультируют своих подопечных по телефону. И «Здоровые люди», и «Стопартроз», и «Клиника ортопедов» принимают пациентов без очередей, предлагают доступные цены и делают все возможное для достижения положительного результата. Здесь для вас также бесплатно разработают комплекс упражнений и подберут ортопедические супинаторы.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-013822 от 27 января 2017 года, выдана Департаментом здравоохранения города Москвы.
Посттравматический артроз: специфика лечения заболевания
Тяжелые расстройства функций суставов возможны не только в результате старческих дегенеративных процессов. В молодом активном возрасте на фоне травматических повреждений возможна деструкция суставных поверхностей, которая быстро приводит даже к полной неподвижности в сочленении. Так возникает посттравматический артроз – болезнь, которая приводит к потере трудоспособности в любом возрасте. Коварство заболевания — в том, что даже незначительная травма приводит тяжелейшим последствиям.
Как возникает болезнь: причины и механизм развития
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует. » Читать далее.
Как следует из названия патологии, основной пусковой фактор развития тугоподвижности в суставе – любая травма. Так как пострадать может любое сочленение, то список возможных повреждений очень велик. Наиболее распространенные из них, ведущие к формированию посттравматического артроза:
- переломы;
- повреждения менисков;
- разрывы сухожилий;
- тяжелые мышечные травмы;
- ушибы со скоплением крови в суставной щели;
- вывихи суставов.
Болезни подвержены люди, которые в связи со спецификой работы подвергаются наибольшему риску травматических повреждений:
- спортсмены;
- альпинисты;
- водители и механики;
- грузчики;
- люди, чья работа связана с передвижением тяжестей.

Наиболее актуальна патология для спортсменов, так как высокие скорости требуют максимальной нагрузки не только на костно-мышечный, но и связочный аппарат тела человека. Мужчины болеют посттравматическим артрозом чаще, чем женщины.
Не все суставы одинаково часто повреждаются. Наиболее актуальна проблема для следующих сочленений:
- голеностоп;
- колено;
- тазобедренный сустав;
- запястье;
- плечевой сустав.
Практически никогда не повреждаются остистые отростки позвоночника, мелкие суставы рук, плюснефаланговые сочленения.
Почему формируется посттравматический артроз даже после лечения? Основная проблема любой травмы заключается в том, что повреждаются не только кости и хрящи, но и анатомические структуры, отвечающие за их адекватное функционирование. Речь идет о сосудах, снабжающих кислородом сочленение, а также о нервных стволах. Даже после адекватного лечения полностью восстановить кровоток в поврежденной зоне удается далеко не всегда, а нервная ткань регенерируется еще хуже. В результате неполноценного кровоснабжения и иннервации в пострадавшем суставе возникают дегенеративно-дистрофические изменения, которые быстро прогрессируют. Сначала возникает тугоподвижность, а при отсутствии полноценной терапии течение болезни ухудшается, что ведет к анкилозу.
Клинические проявления и главные признаки
Основные симптомы болезни зависят от места локализации артроза. Однако существуют общие характерные проявления, которые типичны для любого посттравматического процесса в сочленении:
- постепенное начало заболевания;
- нарастание болей и ограничения движений в течение длительного времени;
- анамнестическая связь с травмой;
- стартовые затруднения – трудно встать с постели, начать движение;
- чем дальше развивается патология, тем меньше болевой синдром и сильнее тугоподвижность;
- атрофия мышц и трофические изменения на коже вокруг поврежденного сустава.
Болезнь начинается исподволь, на фоне относительного благополучия. Обычно после травмы проходит некоторый промежуток времени, который иногда исчисляется годами. Постепенно человек забывает о травме, но возникают первые трудности при движениях. Изначально невозможно выполнить привычные ранее виды активности – прыгнуть через лужу, подняться по лестнице через 2 ступени, а затем появляются стартовые проблемы. Это утренняя скованность суставов: обычно после сна больной замечает, что сустав крайне плохо функционирует.
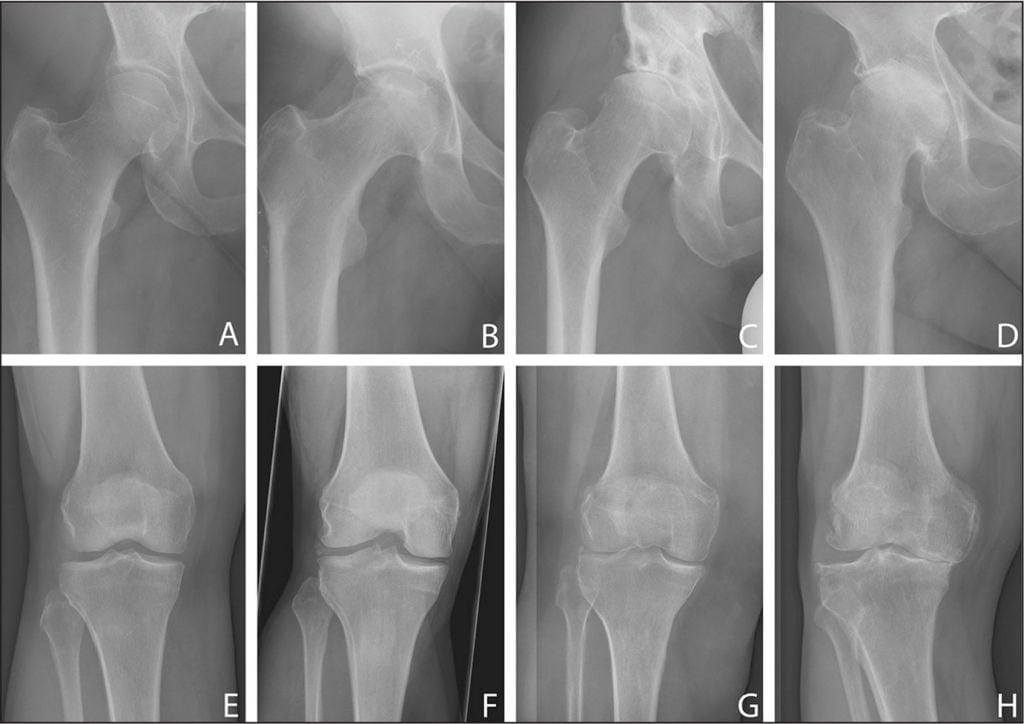
В процессе движений, которые приходится делать через силу, явления проходят или сильно уменьшаются. Но появляется боль тупого характера после физических нагрузок. Постепенно явления тугоподвижности по утрам прогрессируют, что служит поводом для визита к врачу. Однако процесс уже далеко зашедший, поэтому основное лечение будет направлено на сохранение имеющейся активности. Обращаться за помощью к врачу нужно при самых первых проявлениях посттравматического артроза – в тот момент, когда начинаются проблемы с привычными активными движениями.
Поражение голеностопного сустава
Из-за анатомических особенностей именно голеностопный сустав наиболее подвержен посттравматическому артрозу. Провоцируют проблему медиальные переломы лодыжек, которые возникают не только у спортсменов, но и простых людей после неудачного случайного движения. Сустав срастается даже обычным гипсованием, а тем более посредством операции. Однако кровоснабжение и иннервация дистальных отделов конечностей, где анатомически расположен голеностопный сустав, быстро нарушается вследствие воздействия травмы. Итогом становится появление типичных симптомов уже через 1-2 года после повреждения.
Артроз посттравматический после деформации голеностопного сустава имеет следующие симптомы:
- тупые боли области голени и стопы;
- иррадиация болей в пятку;
- сложности при ходьбе, особенно вверх;
- невозможность ротации стопы;
- на поздних стадиях – полная неподвижность в сочленении и грубая внешняя деформация.

Задолго до появления болей возникает наиболее характерный симптом посттравматического артроза голеностопного сустава. Он проявляется в подворачивании ноги при ходьбе. Больные связывают проблему с неудобной обувью, стараются силой преодолеть неприятный симптом, но к врачу не обращаются. Затем человек привыкает к тому, что нога немного подворачивается при ходьбе, и просто не замечает проблемы. Однако в тот момент, когда появляются боли, уже наступило необратимое повреждение суставной щели, что приводит к дефициту синовиальной жидкости и неумолимому прогрессированию посттравматического артроза.
Посттравматический артроз коленного сустава
Даже «запущенный» АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Вторая по частоте встречаемости — патология коленного сочленения. Особенно подвержены к последствиям травмы спортсмены, так как продолжают физические нагрузки на пострадавший сустав, а также люди, имеющие лишний вес. Посттравматический артроз возникает вследствие любых переломов, повреждений мениска и связочного аппарата колена.
Симптомы поначалу неспецифичны, но постепенно клиническая картина нарастает:
- исподволь появляются стартовые сложности, особенно утром;
- возникают боли в коленном суставе с иррадиацией в голень;
- нарушается привычная ходьба, так как при физической нагрузке симптомы усиливаются;
- появляется и прогрессирует деформация сустава, что ведет к появлению «ног кавалериста», особенно при двустороннем поражении;
- затрудняются движения, связанные с угасанием сгибательной и разгибательной функций сочленения.
Начало посттравматического артроза в коленном суставе характеризуется проявлением «разболтанности и расшатанности». Это ведет к изменению привычной походки. Только после нескольких месяцев, когда человек адаптируется к нарушениям, возникают стартовые боли, свидетельствующие о глубоком повреждении костно-мышечной и сосудистой систем колена.
Лечение посттравматического артроза
Только раннее обращение за медицинской помощью и интенсивное комплексное лечение обеспечивает хороший результат. Основные принципы терапии:
- эффективное обезболивание;
- нормализация мышечного тонуса;
- стабилизация иннервации;
- увеличение кровотока в пораженном суставе;
- улучшение конгруэнтности суставных поверхностей;
- защита мышц от атрофии;
- хирургическое лечение при неэффективности консервативных мероприятий.
Важнейшая задача консервативного лечения — стабилизация кровотока в поврежденном суставе. Это даст возможность насытить его кислородом, что резко снизит сроки прогрессирования анкилозных изменений. С этой целью применяются ангиопротекторы и периферические вазодилататоры:
- Пентоксифиллин;
- Никотиновая кислота;
- Ксантинол;
- Эуфиллин;
- Актовегин;
- Тиоктовая кислота;
- Солкосерил.
При наличии патологии сосудов, не связанной с суставом, проводится ее немедленное лечение. Значительно ускоряют деформацию сустава варикозная болезнь и облитерирующий атеросклероз. В последнем случае просто используют большие дозы периферических вазодилататоров, совмещая периодические курсы внутривенного введения с пероральным приемом. При варикозе необходимы венопротекторы, наиболее эффективный – Диосмин. Комплекс всех сосудистых препаратов составляет базу для профилактики прогрессирования посттравматического артроза. При отсутствии этой терапии лечебные мероприятия обречены на провал, так как сустав не получит необходимую порцию кислорода, что резко активирует деструктивные процессы.
- Нимесулид;
- Ацеклофенак;
- Лорноксикам;
- Ибупрофен;
- Диклофенак.
При необходимости усилить обезболивание используются НПВС с более мощным анальгетическим действием – Кеторолак или Кетопрофен. При посттравматическом артрозе достаточно коротких курсов по 7-10 дней перорального приема.
Как еще помочь больному: схема превентивного лечения
Ниже в таблице перечислены наиболее часто применяемые методы консервативной терапии, а также количество курсов в течение года для поддержания оптимального состояния сустава.
| Сустав/процедуры | НПВС | Ангиопротекторы | Массаж | Физиолечение |
| Колено | 3 раза в год по 10 дней | 2 раза в год парентерально, плюс не менее 6 мес. внутрь | Дважды за год | Дважды за год |
| Голеностоп | 4 раза в год по 10-15 дней обычно внутрь | 3-4 раза в год парентерально плюс до 12 месяцев приема внутрь | 2-3 раза в год | 1-2 раза в год либо неприменимо из-за особенностей анатомии сустава |
| Тазобедренное сочленение | По потребности, до 3-4 месяцев в году при сильных болях | 1-2 раза в год парентерально, прием внутрь обычно не требуется | 2 раза за 12 месяцев | Дважды за год |
| Плечо | Редкий прием по потребности, зачастую не требуются | 1 раз в год парентерально плюс до 3 месяцев приема внутрь с перерывами | Дважды за год | 1-3 раза за 12 месяцев в зависимости от эффективности |
| Лучезапястный сустав | 3-4 раза в год по 10 дней только внутрь либо однократно парентерально | 3 раза в год плюс прием внутрь до 12 месяцев | 3 раза в год | Не применяется, так как эффективность слабая |
Наиболее серьезные проблемы с восстановлением кровоснабжения и остановкой прогрессирования посттравматического артроза возникают в дистальных сочленениях. Это связано с недостатком крупных магистралей, которые доставляют кислород к суставам. Поэтому для стабилизации процесса необходимы более частые курсы превентивного лечения, что неизбежно сказывается на трудоспособности.
Болевой синдром больше выражен в крупных суставах, особенно в тазобедренном. Поэтому дозировка НПВС должна быть повышена для достижения анальгетического эффекта. Дополнительно можно использовать Парацетамол, как относительно безопасный обезболивающий препарат.
В качестве дополнительных средств, способствующих замедлению прогрессирования посттравматического артроза, используются массаж, ЛФК и физиопроцедуры. Массирование области сустава и конечностей обеспечивает профилактику атрофии мышц и активизацию кровотока. ЛФК добавляет активности пораженному суставу, но не является основным методом лечебного воздействия. Обязательно нужны физиопроцедуры:
- электрофорез;
- диадинамические токи;
- амплипульс;
- миостимуляция;
- лазеротерапия.
Дополнительно в качестве препаратов, усиливающих действие физиопроцедур и замедляющих деструкцию суставной щели, назначаются хондропротекторы. Для минимального эффекта обязателен курс не менее 6 месяцев без перерыва, однако из-за того что дегенеративные изменения вторичны и зависят от кровотока, эти лекарства часто оказываются недостаточно полезны. Хотя в большинстве случаев их применение при посттравматическом артрозе оправдано.
Хирургическая помощь
Несмотря на многочисленные консервативные мероприятия, остановить деструкцию сустава удается не всегда. Поэтому используются радикальные и паллиативные хирургические манипуляции для усиления эффективности лечения. Наиболее часто применяются:
- пункция сустава и введение хондропротекторов и гормонов – сдерживающая тактика при быстром прогрессировании артроза;
- артроскопия – миниинвазивная операция, направленная на визуальную диагностику суставных поверхностей и небольшую хирургическую коррекцию;
- артродез – стабилизация сустава в неподвижном состоянии, что снимает болевые ощущения, но инвалидизирует больного;
- эндопротезирование – оптимальный подход к хирургической тактике, так как вместо пораженного сочленения устанавливается многофункциональный протез.
Возможности полноценной реабилитации при консервативном подходе к лечению зависят от скорости прогрессирования посттравматического артроза и времени обращения за медицинской помощью. При начальных проявлениях удается надолго с помощью поддерживающего лечения сохранять активные движения в суставе. Однако в случае позднего обращения за медицинской помощью и выраженных деструктивных процессах только эндопротезирование поможет восстановить качество жизни больного.
Поэтому своевременное обращение за медицинской помощью не только позволит отложить операцию, но и даст больше шансов на полноценную реабилитацию. При стойких нарушениях подвижности поврежденного сочленения устанавливается группа инвалидности. В этой ситуации помочь больному в восстановлении трудоспособности может только установка эндопротеза.
Причины возникновения артроза стоп, анатомия, симптомы, диагностика, методы лечения и профилактики
Артроз стоп (аббревиатура: АС) – дегенеративное заболевание, которое характеризуется постепенным разрушением суставных хрящей в области стоп. В статье мы разберем лечение артроза стоп.
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) АС обозначается кодом M19.
Что такое артроз стоп и дифференциация с другими заболеваниями
Остеоартроз – это ревматическая болезнь, которая может возникать без видимой причины или развиваться после воспаления суставов или слабых связок.
Артроз является наиболее распространенным ревматическим расстройством костно-мышечной системы. Хрящ становится тоньше и мягче, поэтому ухудшается его функция. Это приводит к деформации кости. На краю сустава образуются видимые и пальпируемые глыбы, называемые остеофитами. Эти узелки ограничивают подвижность сустава. Болезнь может вызвать компрессию или повреждение нервов, что приведет к боли, неврологическим нарушениям и мышечной слабости.
Раньше считалось, что артроз – это заболевание хряща, однако теперь известно, что это заболевание всего сустава. Артроз может поражать любой сустав. Существуют части тела, в которых артроз встречается чаще:
- шея;
- поясница;
- колени;
- бедра;
- большой палец руки или ноги.
Остеоартроз стопы является хроническим заболеванием, которое медленно прогрессирует. Часто качество хряща ухудшается в течение некоторого времени, однако симптомы не возникают.
Декальцинирование костной ткани и артроз часто возникают у пожилых людей, но не во всех случаях. При артрозе плотность кости под хрящом часто увеличивается в ответ на дегенеративные процессы. При декальцинировании кость становится более хрупкой.
Ревматоидный артрит и артроз – это разные заболевания. РА – воспалительное заболевание, при котором возникает воспаление в суставной капсуле. Остеоартроз – это состояние, при котором хрящ разрушается, а кость деформируется.
 Артрит
Артрит
Артроз может возникать в любом возрасте. Вероятность возникновения патологии возрастает по мере того, как пациент становится старше. Остеоартроз также может возникать у молодых людей, особенно в суставах шеи и нижней части спины
Кости в суставе удерживаются вместе связками и суставной капсулой. На внутренней стороне капсулы находится слой слизистой оболочки, также называемый синовией. Этот слизистый слой действует как смазка.
Факторы риска, провоцирующие развитие хронического заболевания
Существуют несколько факторов, которые увеличивают риск развития патологии:
- старение;
- пол;
- избыточный вес;
- длительная перегрузка;
- серьезная травма.
Вышеперечисленные факторы могут сыграть определенную роль в развитии болезни.
Несмотря на многочисленные исследования, точно не известно, какова причина болезни. Известно, что это сочетание различных факторов может ускорить дегенерацию суставов. В одной семье артроз может встречаться чаще, чем в другой. Наследственная предрасположенность играет роль в развитии и обострении артроза. Если присутствует генетическая предрасположенность, патология может возникнуть в молодом возрасте.
Основные факторы риска:
- суставное воспаление, вызванное, например, РА;
- перелом кости или повреждение мениска;
- ослабленные связки.
Другие факторы, влияющие на патологию:
- избыточный вес. При ожирении суставы обременены слишком большой массой тела, поэтому могут быть повреждены. Возможно, что образуются воспалительные вещества, которые ускоряют разрушение хряща;
- долгосрочная большая нагрузка на суставы;
- тяжелая физическая работа;
- спорт, который сильно нагружает суставы – футбол, сквош, зимние или силовые виды спорта;
- другие заболевания суставов – подагра.
Женщины чаще страдают в 3 раза чаще от болезни, чем мужчины.
 Ожирение
Ожирение
Анатомическое строение стопы
Стопа состоит из пальцев ноги, плюсневой кости (плюсна) и пятки. Ноги содержат 26 костей (плюс 2), которые вместе составляют около четверти от общего количества костей (в человеческом теле от 206 до 215 костей).
На стопе и пальцах ног располагаются тактильные рецепторы в очень большом количестве. Мускулатура ног осуществляет движения стопы. Мускулы стопы делятся на группы длинных и коротких мышц.
 Стопа
Стопа
Механизм развития
Остеоартроз стопы может быть вызван длительной тяжелой нагрузкой, предыдущей травмой или применением неправильной обуви. Артроз также может быть результатом слабости связок, которая обычно обусловлена с наследственной предрасположенностью.
Симптомы
Боль может возникать как при остеоартрозе, так и при других суставных заболеваниях. Эта боль развивается постепенно и возникает во время движения пациента. Боль может усиливаться в течение дня и ослабевать к вечеру. Также пациент может ощутить болевые ощущения, если начнет резко двигаться после периода отдыха. На более позднем этапе подвижность сочленения может быть ограничена, поэтому боль возникает даже в покое. Чаще всего болевой симптом возникает при активности средней степени и незначительно уменьшается в покое.
Если возникает воспаление, болевой синдром значительно усилится. Сочленение станет теплым, опухшим и красным (например, у кончиков пальцев).
Помимо боли, также может возникать скованность сочленений после периода отдыха. Если пациент находится в одной и той же позиции в течение длительного времени, он может испытывать значительный дискомфорт при резком изменении положения тела.
Скованность может возникать в любом суставе. Она исчезает только в процессе движения. Поскольку у пациента возникают трудности с перемещением сочленений, может возникнуть гиподинамия. Мускулы могут стать менее сильными, что уменьшит стойкость и стабильность сочленения. Поскольку мышцы имеют меньшую силу, сухожилия становятся более загруженными, поэтому возникает выраженная боль. Боль и нестабильность увеличивают вероятность падения. Избавляться от патологии или останавливать ее прогрессирование нельзя без врача. Правильно оказать помощь пациенту поможет специалист. Если соединение костей (голеностопное или иное) болит, традиционные средства не помогают, требуется вызвать скорую помощь.
В некоторых случаях возникает характерный хруст в суставах. Это распространенное явление при остеоартрозе, которое называется «крепитацией». Неприятный шум вызван поражением хряща и основной костной структуры. Хруст не является вредным, а также не вызывает болевые симптомы в большинстве случаев. Даже в относительно здоровых сочленениях иногда возникает хруст или щелканье, которые не имеют ничего общего с артрозом.
В очень редких случаях сочленение может сильно воспалиться и опухнуть. Из-за воспаления в сустав поступает больше жидкости, что приводит к возникновению остеофитов (костных наростов). Остеофиты растягивают костную мембрану и могут раздражать суставную капсулу. Воспаление существенно ограничивает подвижность сочленения, поэтому требует неотложного вмешательства. Мускулы становятся слабее, а стабильность походки уменьшается. Нестабильность сустава может привести к перегрузке капсулы и перетягиванию связок. Иногда воспаляется бурса (бурсит).
 Бурсит
Бурсит
На последней стадии остеоартроза положение костей может меняться по отношению друг к другу, что приводит к нарушениям осанки. Изменения положения тела влияет на другие суставы, сухожилия и мышцы.
Важно! При выраженной симптоматике не рекомендуется употреблять (пить) лекарства, чтобы снимать боль. Пациентам рекомендуется на начальной степени болезни (остеопороза, подагрического расстройства или др.) обращаться за консультацией специалиста, который поможет избежать инвалидности и порекомендовать правильные способы терапии.
Диагностика
Врач будет диагностировать артроз в основном на основе истории болезни и физического обследования. Иногда врач может назначить проведение анализа крови или рентгенографии.
Врач использует историю и физический осмотр для постановки диагноза. Доктор осматривает суставы на наличие воспаления или боли при давлении. Дальнейшие обследования зависят от результатов осмотра.
Нередко в клинической практике назначают рентгенографическое исследования. Информация, которую она даёт, часто ограничена. На фотографиях можно заметить незаметные отклонения. Иногда она помогает выявить вторичные и более серьезные заболевания.
Пространство между двумя костями на изображении говорит о толщине хряща. Но качество этого хряща невозможно оценить на снимке.
Остеоартроз не может быть определен анализом крови. Зачастую доктор образцы крови, чтобы исключать другие состояния, такие как ревматоидный артрит, подагра или гемохроматоз.
Лечение деформирующего артроза стопы и прогноз
Многие спрашивают: как лечить артроз стопы в домашних условиях? Симптомы и лечение болезни определяет врач, поэтому только он может назначать препараты.
Чем рекомендуется лечить патологию? Чтобы облегчить острую боль в суставах, врач назначает болеутоляющие средства, которые одновременно подавляют воспаление. В медицине применяют нестероидные противовоспалительные препараты, которые включают:
- Ацетилсалициловую кислоту;
- Ибупрофен;
- Диклофенак.
В более легких случаях их эффект обычно достаточен. Однако при постоянном лечении могут возникать побочные эффекты: от диспепсии до язвы желудка.
 Ибупрофен
Ибупрофен
Совет! Не рекомендуется заниматься лечением в домашних условиях народными средствами (травами, диетой, лечебными мазями) или нетрадиционными методами терапии (лазер, программа упражнений).
Медикаменты с гиалуроновой кислотой (таблетки, уколы и другие лекарственные формы) или другие хондропротекторы обладают недоказанной клинической эффективностью. При первых признаках болезней (небольшом отеке, припухлости конечности или других проявлениях) необходимо обращаться к врачу, поскольку может потребоваться операция, медикаментозные средства или лечебная гимнастика.
Методы лечения посттравматического артроза коленного сустава
Посттравматический артроз коленного сустава представляет собой суставное заболевание, характеризующееся разрушением хрящевой ткани. Патология требует своевременного лечения, так как в запущенном случае может привести к ограничению в движении конечности. Как же распознать и лечить заболевание?
Причины развития
Посттравматический артроз возникает в большинстве случаев после травмы сустава. При повреждении нарушается целостность костей и хрящей. В результате начинается процесс дегенерации тканей, поскольку происходит нарушение их трофики. Хрящевой слой не получает необходимое количество воды, постепенно высыхает и теряет эластичность.
Хрящ уже не способен выполнять амортизационную функцию, и кости начинают тереться друг о друга, что вызывает их повреждение. Так и развивается артроз. Со временем он влечет за собой воспалительный процесс, переходящий в хроническую форму.

Помимо травм заболеванию способствуют такие явления, как лишний вес тела, наследственность, чрезмерные физические нагрузки на колено. Не всегда после повреждения костей или суставов развивается посттравматический остеоартроз. Обычно патология возникает у людей, на которых воздействует сразу несколько предрасполагающих факторов.
Симптомы и степени
Клиническая картина артроза коленного сустава зависит от стадии его развития.
- Первая степень. При начальном этапе патологии пациенты жалуются на болевые ощущения в колене после физических нагрузок. Боль имеет временный характер, проходит в состоянии покоя. Проявляется на первой стадии также чувство скованности и небольшая отечность в области коленного сустава.
- Вторая степень. Признаки патологии становятся наиболее выраженными. Больные замечают, что появляется хруст в суставе, болезненность беспокоит постоянно независимо от нагрузок.
- Третья степень. Явно выражена деформация коленного сочленения, у пациента наблюдается искривление ног, разрастается костная ткань. На данном этапе медицина уже не способна помочь в устранении болезни, прием медикаментов направлен только на обезболивание.
Диагностика
Выявление артроза колена начинается с внешнего врачебного осмотра, изучения жалоб пациента, сбора анамнеза болезни. Если у человека в прошлом были травмы в области поражения, то доктор предполагает наличие посттравматического артроза.
Чтобы подтвердить предварительный диагноз, специалист назначает рентгенологическое исследование коленного сустава. В случае необходимости проводят компьютерную и магнитно-резонансную томографию, которые дают наиболее подробную информацию о состоянии костной и хрящевой тканей.

Лечение
Успешно избавиться от артроза удается лишь на ранних стадиях.
Люди, находящиеся в группе риска, должны регулярно проходить обследование на предмет патологических изменений в суставной поверхности и обращаться к врачу при ощущении боли после физических нагрузок.
Посттравматический артроз – коварное заболевание ввиду своей способности длительное время прогрессировать без проявления симптомов. Поэтому диагностируют патологию спустя несколько лет после начала ее развития. Лечение заболевания проводится комплексным путем с применением медикаментов, физиотерапии, массажа и прочих лечебных процедур.
Медикаментозная терапия
Лекарственное лечение посттравматического артроза коленного сустава направлено на то, чтобы предупредить разрушение хрящевой ткани, развитие воспалительного процесса, устранить симптомы заболевания. Для достижения этих целей назначают следующие медикаменты:
- Нестероидные противовоспалительные средства. Помогают в устранении болевого синдрома, подавлении воспаления, понижении температуры тела. Выпускаются лекарства в разных формах. Побочных явлений и противопоказаний у таких препаратов немного. Наиболее популярные средства – «Диклофенак», «Ибупрофен».
- Спазмолитики. Позволяют устранить или облегчить мышечные спазмы тканей, которые окружают пораженный сустав. В результате устраняется и болезненность. Эффективны такие лекарства, как «Мидокалм», «Спазган».
- Хондропротекторы. Их действие направлено на восстановление хрящей, подвергшихся повреждению, и прекращение их разрушения. При приеме таких препаратов повышается эластичность хрящевой ткани, предотвращается ее разрыв, улучшается подвижность коленного сустава. Среди действенных средств выделяют «Терафлекс», «Структум».
- Глюкокортикостероиды. Представляют собой гормональные медикаменты, являющиеся аналогами эндогенных гормонов, производимых надпочечниками. Они помогают активизировать работу иммунной системы, устранить воспалительный процесс. Эффективными считают препараты «Дипроспан», «Гидрокортизона ацетат».
Лекарственные средства назначаются строго лечащим врачом на основании результатов обследования пациента. Самостоятельно принимать медикаменты категорически запрещается.

Физиотерапия и массажные процедуры
Вместе с лекарствами больным артрозом рекомендуют проходить физиотерапевтические процедуры. Они усиливают действие препаратов, помогают быстрее справиться с воспалением, болевым синдромом, разрушением сустава.
Медицина предлагает несколько методов физиотерапии при артрозе. К ним относятся:
- Ультразвуковое лечение. Используют часто при сильных болях в коленной области. Под влиянием терапии нормализуется обменный и ферментальный процессы, восстанавливается баланс кислот и щелочей в организме.
- Лазерная терапия. При воздействии инфракрасного лазера на зону поражения снимается болезненность, улучшается кровоток.
- УВЧ. Помогает устранять боль и воспаление в коленях, способствует уменьшению отека тканей, запускает восстановительные процессы в организме.
- Лечение магнитом. Воздействие магнитного поля позволяет нормализовать кровообращение, подавить разрушение хрящей, улучшить питание тканей.
- Тепловые аппликации. Процедуры расширяют кровеносные сосуды, восстанавливают обмен веществ, поддерживают состояние хрящей.
- Иглоукалывание. Методика снимает боль, спазмы мышц, улучшает подвижность сустава, активизирует процесс восстановления поврежденных структур коленного сустава.
В качестве вспомогательного способа лечения назначают массаж колена. Рекомендуется обращаться к профессиональным массажистам, которые точно знают, какие приемы требуется использовать, чтобы устранить симптомы заболевания.
Существует множество методов проведения массажа. Активно применяют при артрозе классическую процедуру. Ее суть заключается в применении основных приемов: поглаживаний, разминаний, растираний, вибрации. Начинается она с массирования нижней части позвоночника с постепенным опусканием к поврежденному колену.
Лечебная гимнастика
Для пациентов с посттравматическим артрозом огромную пользу приносит ЛФК. Ее разрешается проводить дома самостоятельно или в спортивном зале со специалистом. Выполняют гимнастику только в период ремиссии. На время обострения ее прекращают.

Занятия проводят регулярно. Требуется выделить 20 минут 3 раза в день на выполнение физических упражнений. В комплекс ЛФК могут входить следующие действия:
- Лечь на спину, согнуть ногу в колене и притянуть ее к грудной клетке руками. То же самое повторить с другой конечностью.
- Лечь на живот и по очереди поднимать ноги, согнутые в коленном суставе, вверх.
- Лечь на спину и имитировать езду на велосипеде.
Начинают упражнения с медленного темпа и небольшого количества повторов. Со временем интенсивность занятий увеличивают.
Хирургическое лечение
Если коленный сустав сильно деформирован, а другие методы лечения не приносят желаемого результата, то появляется необходимость в проведении оперативного вмешательства. Артроз лечится разными хирургическими методами в зависимости от течения патологии.
Наиболее эффективный способ борьбы с заболеванием – эндопротезирование. Операция решает проблему на 30 лет вперед. Суть хирургического вмешательства состоит в том, что пораженный хрящ удаляют, а на его место устанавливают протез.
Народные средства
В домашних условия можно использовать методы нетрадиционной медицины. Они не способны устранить артроз коленного сустава, но помогают в облегчении состояния больного. Народных рецептов от данного заболевания известно огромное количество.
Средства представлены в разных формах: мази, отвары, компрессы, примочки, растирки. Готовятся домашние лекарства на основе натуральных компонентов. Чаще всего ими выступают целебные травы: лопух, капуста, ромашка и другие растения.

Диетическое питание
Пациентам с посттравматическим артрозом важно соблюдать диету. Специалисты рекомендуют употреблять больше продуктов, содержащих белок. Этот компонент незаменим для восстановительных процессов хрящевой ткани. В меню больных должно присутствовать много мяса нежирных сортов, рыбы, молочных продуктов.
Вредную пищу исключают из рациона. Не разрешается употреблять сладости, выпечку, фаст-фуд, копчености, консервы, жирные и жареные блюда. Следует отказаться и от спиртных напитков.
Санаторно-курортное лечение
Врачи настоятельно рекомендуют больным ежегодно посещать санаторий. В таких учреждениях есть все условия для успешного лечения людей с артрозом коленей. Организации оснащены необходимым оборудованием для проведения физиотерапевтических процедур.
В санаториях пациенты проходят сеансы терапии электрическим током разной направленности. Лечение помогает предотвратить разрушение сустава, устранить болевой синдром и воспаление, снять отечность и нормализовать кровообращение в пораженной области.
Реабилитация
Восстановительный период занимает разное количество времени и обусловлен стадией развития артроза. В комплекс реабилитационных мероприятий входит большое количество процедур. Обязательно пациенты выполняют лечебную гимнастику и массаж, регулярно посещают сеансы физиотерапии.

Последствия и профилактика
Если своевременно не принять меры по устранению посттравматического артроза – неизбежно возникнут осложнения. Со временем сустав разрушится, конечность не будет полноценно двигаться или вовсе потеряет мобильность. Довольно часто люди с артрозом становятся инвалидами.
Поэтому важно быть внимательным к своему здоровью. Во время спортивных занятий следует соблюдать технику безопасности, носить специальные наколенники для смягчения ударов. В случае травм или развивающихся патологий коленного, голеностопного и иных суставов необходимо сразу же обратиться к врачу и пройти обследование.
Посттравматический артроз
Посттравматический артроз – это хроническое прогрессирующее поражение сустава, возникшее после его травматического повреждения. Чаще развивается после внутрисуставных переломов, однако может возникать и после травм мягкотканных элементов (связок, менисков). Проявляется болями, ограничением движений и деформацией сустава. Диагноз выставляется на основании анамнеза, клинических данных, результатов рентгенографии, КТ, МРТ, УЗИ, артроскопии и других исследований. Лечение чаще консервативное: ЛФК, физиотерапия, симптоматическая терапия. При значительном разрушении сустава осуществляется эндопротезирование.
МКБ-10

- Причины
- Симптомы посттравматического артроза
- Диагностика
- Лечение посттравматического артроза
- Цены на лечение
Общие сведения
Посттравматический артроз – одна из разновидностей вторичного артроза, то есть, артроза, возникшего на фоне предшествующих изменений в суставе. Является достаточно распространенной патологией в травматологии и ортопедии, может развиваться в любом возрасте. Чаще других форм артроза выявляется у молодых, физически активных пациентов. По различным данным вероятность возникновения артроза после травмы сустава составляет от 15 до 60%. Может поражать любые суставы, однако наибольшее клиническое значение, как в силу широкой распространенности, так и в силу влияния на активность и работоспособность пациентов, имеют посттравматические артрозы крупных суставов нижних конечностей.

Причины
Основными причинами развития посттравматического артроза являются нарушение конгруэнтности суставных поверхностей, ухудшение кровоснабжения различных структур сустава и длительная иммобилизация. Данная форма артроза очень часто возникает после внутрисуставных переломов со смещением. Так, артроз коленного сустава нередко развивается после переломов мыщелков бедра и мыщелков большеберцовой кости, артроз локтевого сустава – после чрезмыщелковых переломов и переломов головки луча и т. д.
Еще одной достаточно распространенной причиной посттравматического артроза являются разрывы капсульно-связочного аппарата. Например, артроз голеностопного сустава может возникнуть после разрыва межберцового синдесмоза, артроз коленного сустава – после повреждения крестообразных связок и т. д. Часто в анамнезе пациентов, страдающих посттравматическим артрозом, выявляется комбинация перечисленных повреждений, например, трехлодыжечный перелом с разрывом межберцового синдесмоза.
Вероятность развития этой формы артроза резко увеличивается при неправильном или несвоевременном лечении, в результате которого остаются даже незначительные не откорректированные анатомические дефекты. К примеру, при изменении взаиморасположения суставных поверхностей голеностопного сустава всего на 1 мм нагрузка начинает распределяться не по всей поверхности суставных хрящей, а всего по 30-40% от их общей площади. Это приводит к постоянной значительной перегрузке определенных участков сустава и вызывает быстрое разрушение хряща.
Продолжительная иммобилизация может провоцировать развитие посттравматических артрозов, как при внутрисуставных, так и при внесуставных повреждениях. В условиях длительной неподвижности ухудшается кровообращение и нарушается венозно-лимфатический отток в области сустава. Мышцы укорачиваются, эластичность мягкотканных структур снижается, и иногда изменения становятся необратимыми.
Разновидностью посттравматического артроза является артроз после хирургических вмешательств. Несмотря на то, что операция нередко является лучшим или единственным способом восстановить конфигурацию и функцию сустава, само по себе оперативное вмешательство всегда влечет за собой дополнительную травматизацию тканей. В последующем в области рассеченных тканей образуются рубцы, что негативно влияет на работу и кровоснабжение сустава. Кроме того, в ряде случаев в процессе операции приходится удалять разрушенные или сильно поврежденные из-за травмы элементы сустава, а это влечет за собой нарушение конгруэнтности суставных поверхностей.
Симптомы посттравматического артроза
На начальных этапах возникает хруст и незначительные или умеренные боли, усиливающиеся при движениях. В покое болевой синдром, как правило, отсутствует. Характерным признаком артроза является «стартовая боль» — возникновение болевых ощущений и преходящая тугоподвижность сустава во время первых движений после периода покоя. В последующем боль становится более интенсивной, возникает не только при нагрузке, но и в покое – «на погоду» или по ночам. Объем движений в суставе ограничивается.
Обычно наблюдается чередование обострений и ремиссий. В период обострения сустав становится отечным, возможны синовиты. Из-за постоянных болей формируется хронический рефлекторный спазм мышц конечности, иногда развиваются мышечные контрактуры. В покое пациентов беспокоит дискомфорт, боли и мышечные судороги. Сустав постепенно деформируется. Из-за боли и ограничения движений возникает хромота. На поздних стадиях сустав искривляется, грубо деформируется, отмечаются подвывихи и контрактуры.
При визуальном осмотре на ранних стадиях изменения не выявляются. Форма и конфигурация сустава не нарушены (если нет предшествующей деформации вследствие травматического повреждения). Объем движений зависит от характера перенесенной травмы и качества реабилитационных мероприятий. В последующем наблюдается усугубление деформации и нарастающее ограничение движений. Пальпация болезненна, при ощупывании в ряде случаев определяются утолщения и неровности по краю суставной щели. Возможно искривление оси конечности и нестабильность сустава. При синовите в суставе определяется флюктуация.
Диагностика
Диагноз устанавливается на основании анамнеза (предшествующей травмы), клинических проявлений и результатов рентгенографии сустава. На рентгенограммах выявляются дистрофические изменения: уплощение и деформация суставной площадки, сужение суставной щели, остеофиты, субхондральный остеосклероз и кистовидные образования. При подвывихе наблюдается нарушение оси конечности и неравномерность суставной щели.
При необходимости более точно оценить состояние плотных структур назначают КТ сустава. Если требуется выявить патологические изменения со стороны мягких тканей, пациента направляют на МРТ сустава. В ряде случаев целесообразно проведение артроскопии – современной лечебно-диагностической методики, позволяющей визуально оценить состояние хрящей, связок, менисков и т. д. Данная процедура особенно часто применяется при диагностике посттравматического артроза коленного сустава.
Лечение посттравматического артроза
Лечение осуществляют травматологи-ортопеды. Основные цели лечения – устранение или уменьшение болевого синдрома, восстановление функции и предотвращение дальнейшего разрушения сустава. Проводится комплексная терапия, включающая в себя НПВС местного и общего действия, хондропротекторы, ЛФК, массаж, тепловые процедуры (озокерит, парафин), электрофорез с новокаином, ударно-волновую терапию, лазеротерапию, фонофорез кортикостероидных препаратов, УВЧ и т. д. При интенсивных болях и выраженном воспалении выполняют лечебные блокады с глюкокортикостероидами (дипроспаном, гидрокортизоном). При спазмах мышц назначают спазмолитики.
Хирургические вмешательства могут осуществляться для восстановления конфигурации и стабильности сустава, а также в случаях, когда суставные поверхности существенно разрушены и их необходимо заменить эндопротезом. В ходе операции может проводиться остеотомия, остеосинтез с применением различных металлоконструкций (гвоздей, винтов, пластин, спиц и т. д.), пластика связок с использованием собственных тканей больного и искусственных материалов.
Оперативные вмешательства выполняют в ортопедическом или травматологическом отделении, в плановом порядке, после соответствующего обследования. В большинстве случаев используют общий наркоз. Возможны как операции с открытым доступом, так и использование щадящих артроскопических техник. В послеоперационном периоде назначают антибиотикотерапию, ЛФК, физиолечение и массаж. После снятия швов пациентов выписывают на амбулаторное долечивание и проводят реабилитационные мероприятия.
Эффект хирургического вмешательства зависит от характера, тяжести и давности травмы, а также от выраженности вторичных артрозных изменений. Следует учитывать, что в ряде случаев полное восстановление функции сустава оказывается невозможным. При тяжелых запущенных артрозах единственным способом вернуть пациенту трудоспособность является эндопротезирование. Если установка эндопротеза по каким-то причинам не показана, в некоторых случаях выполняют артродез – фиксацию сустава в функционально выгодном положении.