|
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2020 г.
Адрес: 629000, г. Салехард, ул. Титова, д. 10
Особенности кори в период гестации: клинические проявления, влияние на плод, этапы лечения и профилактика
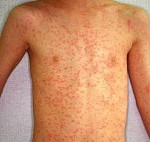
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
МКБ-10
- Характеристика возбудителя
- Патогенез кори
- Симптомы кори
- Осложнения кори
- Диагностика кори
- Лечение кори
- Прогноз и профилактика кори
- Цены на лечение
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского – специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь – начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение – коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Лечение кори
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми — до 21 дня с начала заболевания.
Корь при беременности
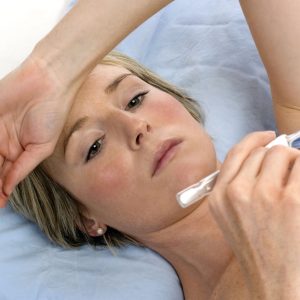
Всем известно, что инфекции при беременности опасны. Но есть часть из них, заражение которыми грозит плоду пороками развития и серьезными проблемами при рождении. Корь – одна из тех инфекций, которыми беременной категорически не рекомендуется болеть, исходя хотя бы из того, что среди взрослых ее течение нередко тяжелое и осложненное, и вирус способен крайне негативно влиять на ткани плода, так как проникает через плаценту. Но в жизни случаются разные ситуации, и если у женщины нет иммунитета к этой инфекции, а старшие дети заболели корью или был контакт с зараженным, вероятно заболевание. Тогда важно знать, чего опасаться и какие симптомы ожидать, какие меры профилактики необходимы, чем и как лечить корь?
Определение инфекции: особенности
Корь по своей природе относят к группе «детских» инфекций, до введения массовой иммунизации ее переносило большинство детей от раннего до подросткового возраста. Болеют ею раз в жизни, она на всю последующую жизнь формирует стойкий иммунитет, предотвращающий повторное заражение. Во взрослом возрасте корь также встречается, и для нее типично гораздо более тяжелое течение, формирование серьезных осложнений, которые без своевременного лечения могут стать летальными. Сегодня разработана эффективная вакцина против кори, которая при ее применении защищает организм в пределах 10 лет, а при регулярном повторе прививок – всю жизнь.
Сегодня корь стала редкостью, но полностью не исчезла, а за счет волны антипрививочной агитации и отказа от вакцинации детей и взрослых, стала актуальной, в том числе и во время беременности. Переносимая в ранние сроки беременности, она грозит тяжелыми, несовместимыми с жизнью пороками у плода. В более поздние – мертворождением или врожденной инфекцией. Важно заранее позаботиться о своей безопасности и здоровье плода, если нет данных о том, болела ли женщина корью.
Как можно заразиться?
Эта инфекция относится к группе респираторных, то есть вирус передается по воздуху от больных людей к здоровым, либо при тесных контактах и пользовании одной посудой. Для вируса типична неустойчивость во внешней среде, поэтому основные условия для получения вируса – непроветриваемые теплые помещения и тесные контакты. Для инфекции типичен период инкубации, скрытые и атипичные формы болезни, и тогда зараженный человек становится источником вируса для окружающих, не подозревая об этом.
Заразность кори длится около недели, за это время без должной изоляции можно заразить до десятка людей. По контагиозности (то есть заразности), корь уступает лишь ветрянке.
 Вирус попадает в организм с частицами слюны и слизи носоглотки, активным во внешней среде на частицах слизи он остается до двух часов, обладает высокой летучестью, распространяясь до десятков метров потоками ветра. Вирус попадает в организм с частицами слюны и слизи носоглотки, активным во внешней среде на частицах слизи он остается до двух часов, обладает высокой летучестью, распространяясь до десятков метров потоками ветра.
Будущая мать может заразиться, посещая помещение с больными, проехав в общественном транспорте, посетив магазин или рынок. Распространяет вирусы зараженный человек еще за пять суток до появления сыпи и других симптомов, поэтому возможность инфицирования беременной не исключается. Если имеются старшие, не привитые от кори дети, они могут заразить женщину в положении и заболеть сами. После появления первых симптомов дети опасны еще пять суток, выделяя вирусы со слизью и слюной во внешнюю среду. Корь типична только для людей, животные и птицы ею не болеют, если нет иммунитета к кори риск заражения достигает 98% -100%. Для беременных корь не менее опасна, чем краснуха.
Чем опасна корь при беременности
Заражение корью будущей матери грозит целым набором опасных осложнений, и последствия инфекции во многом зависят от сроков, в которых женщина переносит корь. Особенности вируса позволяют ему беспрепятственно проникать через плаценту, приводя к поражению плода в разные сроки, начиная с самых ранних и до последнего дня перед родами. Особенно опасен вирус для нервной системы, сердца и легких, причем проблемы нередко приводят к летальному исходу.
Нет такого периода гестации, когда заражение корью не было бы опасным, но влияние вируса на женский организм и саму беременность различное. Так, развитие инфекции может грозить самопроизвольным прерыванием, замиранием беременности и пороками большинства органов и систем зародыша в ранние сроки.
Так, особенно опасны поражения ЦНС, легочные пороки и сердечные. Сложность заключается еще и в том, что по данным лабораторных исследований и УЗИ плода повреждений мозга можно не обнаружить.
Корь только чуть менее опасна, чем краснуха, хотя бы в силу того, что возникает несколько реже. Прерывание беременности по причине заражения корью обычно бывает реже, чем при краснухе, но если это ранние сроки и женщина не болела корью, могут рекомендовать прервать беременность.
Если инфекция развилась в последние недели перед родами, малыш рождается с признаками врожденной кори, которую можно успешно вылечить. Но если новорожденный не получает лечения своевременно, у него могут развиваться летальные осложнения.
Опасные последствия для женщины и беременности
Среди последствий, выделяемых относительно беременности и материнского здоровья, стоит выделить:
- формирование выкидышей в сроке до 12-14 недель
- рождение мертвого плода
- замирание беременности в разные сроки, обычно в первый и второй триместры
- пуск преждевременных родов.
В ранние сроки беременности, если корь протекает тяжело и осложнениями, требует массивного приема препаратов, в том числе для лечения пневмонии или энцефалита, может рекомендоваться прерывание беременности по медицинским показаниям.
Если это сроки от второго триместра, прерывание не требуется, но нужно полное обследование женщины, оценка состояния маточно-плацентарного кровотока и состояния плода. В дальнейшем до самых родов нужно постоянное наблюдение за развитием беременности.
Последствия кори при беременности для ребенка
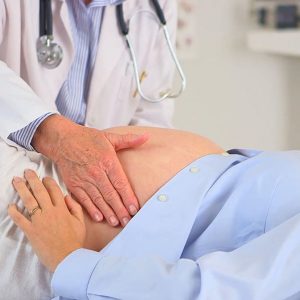 В зависимости от сроков влияния на плод проблемы со здоровьем сильно различаются. Так, наиболее вероятно негативное влияние на нервную систему с формированием олигофрении (слабоумие). Также возможны серьезные поражения со стороны бронхолегочной системы с развитием пневмонии и бронхита, что грозит летальным исходом при рождении без должного лечения. В зависимости от сроков влияния на плод проблемы со здоровьем сильно различаются. Так, наиболее вероятно негативное влияние на нервную систему с формированием олигофрении (слабоумие). Также возможны серьезные поражения со стороны бронхолегочной системы с развитием пневмонии и бронхита, что грозит летальным исходом при рождении без должного лечения.
В поздние сроки гестации возможно рождение с недоношенностью и функциональной незрелостью тканей и органов, в период родов вероятно заражение плода при прохождении через родовые пути матери. Это приводит к формированию типичных коревых элементов на коже и слизистых.
Возможна провокация коревого энцефалита или пневмонии, на фоне подобных осложнений крайне важно поступление грудного молока, в котором имеются готовые антитела к кори, помогающие борьбе с инфекцией. В поздние сроки беременности заражение корью не так опасно для ребенка. Но мать может тяжело переносить инфекцию, особенно при угрозе поражения легких или головного мозга.
Осложнения врожденной кори у младенцев в период новорожденности могут также иметь вид менингитов, отитов или циститов, энтероколита или вторичного поражении кожи с развитием пиодермии или флегмоны.
Основные проявления кори при беременности
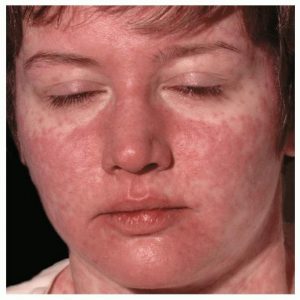 Период инкубации, от момента попадании вируса в организм беременной до первых проявлений, может длиться от 10 до 14 суток. Затем проявления формируются резко – возникает лихорадка, появляются насморк с кашлем, возникают признаки светобоязни и слезотечение. В полости рта проявляются типичные покраснения, которые спустя сутки приобретают характерный вид. По внутренней части щек слизистая оболочка покрывается беловатыми высыпаниями, размерами с просяное зерно, расположенными на покрасневшем основании. Проявляется сыпь на коже, начиная с лица и шеи, области за ушами, постепенно спускаясь вниз – на тело. Сыпь при кори отличатся от всех других инфекций слиянием отельных участков высыпаний в сплошные поля. Период инкубации, от момента попадании вируса в организм беременной до первых проявлений, может длиться от 10 до 14 суток. Затем проявления формируются резко – возникает лихорадка, появляются насморк с кашлем, возникают признаки светобоязни и слезотечение. В полости рта проявляются типичные покраснения, которые спустя сутки приобретают характерный вид. По внутренней части щек слизистая оболочка покрывается беловатыми высыпаниями, размерами с просяное зерно, расположенными на покрасневшем основании. Проявляется сыпь на коже, начиная с лица и шеи, области за ушами, постепенно спускаясь вниз – на тело. Сыпь при кори отличатся от всех других инфекций слиянием отельных участков высыпаний в сплошные поля.
Иногда при беременности период инкубации может сократиться до недели, начало инфекции острое, но может напоминать простуду или грипп. Отличить корь можно по наличию пятен Филатова-Коплика на щеках и покраснению неба (ярко-розовые пятна), с появление на фоне них сыпи.
Держится у беременных подобная коревая сыпь до 5-7 суток, исчезая так же, как она проявлялась. В зоне сыпи возможно появление пигментации в виде коричневатых пятен.
Возможны осложнения на фоне гестации в виде миокардитов (поражение мышцы сердца), высок риск пневмонии или отитов. На фоне кори и после нее может оставаться длительно слабость.
Как ставится диагноз?
Заподозрить корь можно, если беременная указывает на контакт с больными и у нее имеются типичные высыпания в полости рта и на коже. Изменения на слизистых рта возникают еще в конце инкубационного периода, а затем их сменяет сыпь на небе и глотке. Если прививка была давно, остались следовые количества антител к кори, она может протекать в легкой форме на фоне простудных явлений и редкой сыпи.
Для подтверждения диагноза необходимо выявление вируса и антител к нему в крови или мокроте, слизи из носоглотки или выделениях. Проводят целый ряд лабораторных анализов, выявляющих как сам вирус, так и титр антител к нему. Повышение титров более, чем в 4 раза относят к подтверждающим диагноз факторам.
В период планирования беременности важно провести исследование крови на наличие антител к краснухе и кори. Если они имеются, значит, женщина переболела этими инфекциями, они ей не опасны. Если антител нет, стоит пройти вакцинацию и отложить планирование на три месяца.
Определить врожденную корь или проблемы, вызванные корью у плода внутриутробно невозможно, обследование ребенка проводится только после родов.
Как лечат корь при беременности
Сегодня не имеется специфического лекарства, которое бы избирательно влияло на вирус кори и полностью ее устраняло. Учитывая вирусную природу инфекции, беременных лечат симптоматически, облегчая неприятные проявления болезни. Вся терапия проводится только в стационаре, боксированной палате инфекционного отделения или специализированного роддома, строго под наблюдением акушеров и инфекциониста. Показан строгий постельный режим на время лихорадки и недомогания, на период лечения необходимо много пить и правильно рационально питаться, показан молочно-растительный стол. На фоне высокой лихорадки применяют жаропонижающие средства на основе парацетамола или ибупрофена (до 32-ой недели беременности). При угрозе серьезных осложнений или их выявлении могут применяться антибиотики для профилактики вторичной бактериальной инфекции или ее лечения. Возникающие осложнения лечат по принципу общего подхода для взрослых, с учетом препаратов и их влияния на плод по сроку беременности.
Профилактика кори при беременности
Если женщина переболела корью в детстве или юности, у нее остается пожизненный иммунитет, о котором говорят антитела, обнаруживающиеся в крови. В этом случае контакт с коревыми больными при беременности ей уже не страшен. Если же при планировании беременности проведено обследование, которое не определило антитела к кори, риск заражении высок, особенно при наличии не привитых детей в семье.
При низком титре антител (если прививка была давно) или их отсутствии врач рекомендует вакцинацию от кори в период планирования, за три месяца до зачатия как минимум. Если же женщина переболела корью, зачатие стоит отложить минимум на 2 месяца.
При беременности плановая вакцинация от кори не проводится, так как это оправдано тем, что вакцина – это живые ослабленные вирусы. Возможно их потенциально негативное влияние на плод. При постановке прививки нужно точно исключить беременность.
Если женщина при беременности контактировала с коревым больным, возможно проведение пассивной иммунизации с целью защиты от инфекции. Ей однократно вводится в первые трое суток контакта противокоревой иммуноглобулин человека. Если женщина заболевает прямо перед родами, ребенку сразу после рождения также необходимо введение иммуноглобулина.
Для профилактики инфекции беременной важно полноценно прививать старших детей в семье. Положена прививка в возрасте 1 года и 6 лет. Если ребенок привит по всем правилам, но имеет минимальные признаки кори (как реакция на прививку), не представляет опасности в плане заражения.
Парецкая Алена, педиатр, медицинский обозреватель
7,937 просмотров всего, 4 просмотров сегодня
Влияние инфекции во время беременности на развитие плода

Классическая группа тератогенных факторов упоминается как ‘TORCH’ (токсоплазмоз, краснуха, цитомегаловирус, вирус герпеса), должна включать в себя более широкую группу патогенов, таких как парвовирус В19, вирус ветряной оспы и малярийный плазмодий. В этой статье мы опишем влияние различных инфекций в утробе матери на развитие плода, краткосрочные и долгосрочные последствия у новорождённых.
В некоторых случаях, механизмы, используемые этими болезнями, чтобы нарушить развитие плода, достаточно хорошо известны. Бактериальная инфекция легких развивающегося плода и его головного мозга начинается с каскада системного воспаления, что приводит к травмам цитокинов и окислительного стресса.
Для некоторых болезнетворных микроорганизмов, таких как плазмодиум фальципарум, механизмы включают окислительный стресс и апоптоз для разрушения плацентарного и роста плода.
Внутриутробная инфекция может также влиять на здоровье ребенка в дальнейшем; во многих случаях вирусная инфекция в утробе матери повышает риск развития сахарного диабета 1 типа в детском возрасте. Понимание различных механизмов, используемых этими возбудителями, может способствовать разработке лечения, с целью снижения ущерба плода, сокращения случаев преждевременных родов, а также улучшения выживаемости.
Вирусные инфекции во время беременности и их влияние на плод
Наличие вирусной инфекции во время беременности было предположительно связано с интраамниальным воспалением, что связано с преждевременными родами. Ряд исследований с использованием количественной ПЦР в реальном времени для тестирования амниотической жидкости на втором триместре беременности определили, что 2,2 — 8,4% женщин с низким уровнем риска и нормальными снимками УЗИ имеют, по меньшей мере, одну из восьми геномных последовательностей вируса: аденовируса, вируса простого герпеса, вируса ветряной оспы (ВВО), вируса герпеса человека 6 (ВПЧ6), цитомегаловируса человека (ЦМВ), вируса Эпштейна-Барра (ВЭБ), парвовируса В19 и энтеровирусов (Гервази и др. 2012).
ВГЧ-6 был наиболее распространенным вирусом, обнаруженном в амниотической жидкости на уровне 1,0%. Вирусная инвазия в амниотическую полость не была связана со значительными изменениями в амниотической жидкости, уровне лейкоцитов в крови, глюкозы IL6; тем не менее, CXCL10 связан с ЦМВ вирусной нагрузкой. Внутриутробное заражение плода является весьма редким. Изучение механизмов вирусов, вызывающих заболеваемость и смертность плода требует дальнейшего исследования вируса краснухи, ЦМВ и вируса ветряной оспы. Изучение вируса иммунодефицита человека (ВИЧ) также важно из-за его глобального воздействия.
Вирус краснухи
Разрушительные тератогенные эффекты вируса краснухи были впервые опубликованы в 1941 году д-ром Норманом Греггом, который наблюдал врожденные катаракты и другие паталогии из-за краснухи (рубеллы, немецкой кори) у матери во время беременности (Грегг, 1941). Первый и начало второго триместра являются наиболее уязвимыми периодами беременности для развития синдрома врождённой краснухи. Это касается всех младенцев до 8 недель, и иногда после 17 недель (Ли и Боуден, 2000).
Проявления синдрома врожденной краснухи многочисленны, однако глухота является наиболее распространенным. Патологический анализ тканей из абортированных плодов, инфицированных краснухой, показывает широкое распространение невоспалительных некротических повреждений глаз (хрусталика, радужной оболочки и сетчатки глаза), сердца (миокарда, эндотелиальных клеток в сердечных сосудах), головного мозга (сосудистые некротические поражения кровеносных сосудов головного мозга) и ушей (эпителий улиткового канала) (Тондури и Смит, 1966).
Тератогенность краснухи, вероятно, связана с несколькими механизмами, включая прямой цитопатический эффект вируса, который может вызвать апоптоз и ингибирование митоза через цитоскелетные нарушения в результате частичного блокирования развития органов (Ли и Боуден, 2000).
Тератогенный механизм, который касается краснухи и ЦМВ, является взаимодействием вирусных продуктов с геном ретинобластомы (Rb), который регулирует рост плода клеток (Атрейа и др. 1998). В случае краснухи, связь репликазы (NSP90, критической для репликации вируса) и белка Rb в естественных условиях способствует репликации вируса краснухи и изменяет нормальную функцию Pb клеточного роста, ведущего к тератогенезу. ЦМВ производит немедленные-ранние гены (IE2 86), которые взаимодействует с Rb и, возможно, частично объясняют тератогенность ЦМВ (Фортунато и др., 1997).
Исследование повышенного риска развития сахарного диабета 1 типа из-за врожденной краснухи будет предложено, также как и риска неонатальных или детских вирусных инфекций на приобретение сахарного диабета 1 типа (Менсер и др. 1978).
Эпидемиологические исследования также касаются других перинатальных вирусных инфекций с повышенным риском заражения сахарным диабетом 1 типа; эти вирусы включают энтеровирусы, вирусы Коксаки, ЦМВ или вирус эпидемического паротита (Рамондетти и др. 2012). Диабет 1 типа, полагают, возникает в результате молекулярной мимикрии между вирусными патогенами (например, ЦМВ пептидами) и панкреатическими островками β-клеток.
Согласно этой теории, неонатальные Т-клетки, реакционноспособные в отношении вирусных пептидов, становятся перекрёстнореагирующими на антиген в инсулин-продуцирующих островках β-клеток поджелудочной железы, что приводит к аутоиммунной деструкции этих клеток и сахарному диабету 1-го типа. Доказательства этой теории остаются спорными и трудно изучимыми, из-за недоступности поджелудочной железы и длительного латентного периода между вирусными инфекциями и началом заболевания.
ЦМВ является, пожалуй, наиболее распространенной причиной врожденных инфекций и является ведущей причиной нейросенсорной тугоухости, повреждений головного мозга и хронического пиелонефрита в Соединенных Штатах (Фолвер и Боппана, 2006). Большинство врожденных инфекций являются бессимптомными, следовательно, распространенность этого заболевания трудно поддает количественной оценке.
В основном дети являются переносчиками ЦМВ; беременные женщины, которые взаимодействуют с детьми в специальных центрах по уходу за ними или дошкольных учреждениях, подвергаются более высокому риску заражения. Несмотря на преконцепционный иммунитет к ЦМВ, инфекция во время беременности с новыми штаммами может привести к заражению плода и врожденным порокам (Боппана и др. 2001).
Как и в случае краснухи, риск врожденных заболеваний ЦМВ является наивысшим в период эмбрионального органогенеза в первом и начале второго триместра. Интересно то, что риск внутриутробного заражения ЦМВ является самым высоким в третьем триместре беременности, но зародыши, инфицированные в это время, как правило, рождаются здоровыми (Эндерс и др. 2011). Амниотическая жидкость, содержащая врожденные инфекции ЦМВ, содержит более высокий уровень цитокинов и факторов роста, чем неинфицированных элементов, включая TNF-α, IL1β, IL12, IL17, CCL2, CCL4, CXCL10, гранулоцитарно-макрофагальный колониестимулирующий фактор, и тромбоцитарный фактор роста ВВ (Скотт и др. 2012).
В целом, иммунный профиль был связан со сдвигом в сторону профиля провоспалительных Т-хелперов 1 (Th1), в отличие от противовоспалительных клеток Th2-типа во время беременности.
Индукция плацентарных провоспалительных цитокинов ЦМВ в сочетании с прямым цитопатическим эффектом может привести к нарушению жизненно важных функций в развивающейся плаценте плода:
1) плазмодиотрофобласт может быть более уязвимым к апоптозу;
2) плацентарная васкуляризация может быть нарушена
3) диффузия цитокин в плод может негативно воздействовать на развитие мозга плода (Хэмилтон и др. 2012).
Всё это может привести непосредственно к ограничению роста плода, преэклампсии, самопроизвольному выкидышу и мертворождению или преждевременным родам, которые являются признаками врожденной болезни ЦМВ.
Ветряная оспа
Распространенность синдрома врожденной ветряной оспы неизвестна, но ветряной оспой, считается, заражено 80-90 миллионов человек во всем мире. Синдром врожденной ветряной оспы случается наиболее часто, когда болезнь приобретается на 8 — 20 неделе беременности.
Тем не менее, инфекция, приобретенная за 5 дней до момента родов, связана с развитием неонатальной ветряной оспы с уровнем смертности на 30%; высокий уровень смертности, вероятно, связан с недостаточным иммунитетом, полученным от матери в течение ограниченного времени до момента родов.
Синдром врожденной ветряной оспы встречается редко, когда материнская инфекция приобретается в третьем триместре беременности (Корен, 2005). Широкое распространение повреждений плода, которые являются типичными при синдроме врожденной ветряной оспы, отражает его гематогенное распространение и его нейротропизм.
В отношении механизма повреждения плода при синдроме врожденной ветряной оспы была высказана гипотеза, основанная на жизненном цикле вируса, поражениях кожи, дефектах скелетно-мышечной системы и вегетативной нервной системы.
После первичной инфекции ветряной оспы, вирус становится бездействующим в сенсорных ганглиях, если не происходит рецидив. После реактивации вирус мигрирует из сенсорных нервов обратно к коже и вызывает болезненную сыпь, которая называется опоясывающий герпес. В случае синдрома врожденной ветряной оспы, вирусные «реактивации» в спинном мозге и ганглиях происходят после очень короткого промежутка времени после первичной инфекции (Хига и др. 1987). Поэтому синдром врожденной ветряной оспы похож на опоясывающий герпес в утробе матери.
Инфицирование сенсорного ганглия, как полагают, несет ответственность за аномалии кожи, периферической нервной системы, вегетативной нервной системы, опорно-двигательного аппарата и систем, которые зависят от определенных отделов спинного мозга.
Опасна ли корь при беременности
Период беременности является важным этапом в жизни каждой женщины. В таком положении будущая мама старается защитить себя и своего внутриутробного малыша от различных заболеваний и инфекций. Но иногда ей приходиться сталкиваться с неприятными и опасными заболеваниями. Одним из таких недугов может быть корь при беременности, представляющая угрозу не только здоровью женщины, но и ее будущему малышу.

Этиология кори и механизм инфицирования человека
Беременная женщина может заразиться корью только в том случае, если она пообщается с уже инфицированным человеком. Передается такой вирус от больного субъекта воздушно-капельным путем.
Сам вирус не устойчив к окружающей внешней среде. Поэтому риск заражения повышается тогда, когда больной и беременная женщина находятся вместе в одном небольшом помещении, которое совсем не проветривается. Зараженный человек первое время может и не представлять, что является угрозой для окружающих, так как инкубационный период заболевания никаким образом себя не проявляет. Только спустя неделю начинают появляться первые признаками, указывающие на наличие в организме вируса кори.

Обычно инкубационный период длится от десяти и до четырнадцати дней. Потом резко повышается температура тела, появляется кашель и насморк, глаза становятся чувствительными к дневному свету. Такая симптоматика очень схожа с обычными простудными заболеваниями или респираторными инфекциями. Спустя день внутренняя сторона щек может покрыться белыми пятнами, которые постепенно могут распространиться в области горла, на лице, шеи. Поэтому важно сделать осмотр полости рта.
Часто сыпь встречается за ушными раковинами, по всему телу. Спустя некоторое время она преобразуется в пигментацию и в этот момент общее состояние может немного улучшаться. По истечении еще трех дней пятна тускнеют и полностью исчезают. Но это не говорит о том, что произошло выздоровление.
Отличительной чертой кори является то, что высыпания на поверхности тела постепенно сливаются в сплошные очаги. А светлые высыпания в ротовой полости напоминают собой солевые крупинки.
Если женщина до беременности была иммунизирована, но при этом вторично заболела корью, то основные симптомы протекают в менее выраженной форме и клиническая картина выглядит иначе. В этом случае чтобы правильно поставить диагноз и подтвердить наличие кори обязательно назначается анализ крови для выявления антител.
Клиническое проявление болезни
Особенностью такого заболевания при беременности является то, что в первые дни инфицирования со стороны организма не наблюдается никаких особенных признаков, указывающих на присутствие кори. Однако потом, по истечении одной или двух недель болезнь начинает себя проявлять.
Во время кори у беременной женщины могут появиться следующие симптомы:
- поднимается высокая температура;
- регулярно беспокоит головная боль;
- может мучить изнуряющий кашель;
- возникает заложенность носа либо из него выделяется слизь с примесями гноя;
- развивается воспалительный процесс в области глаз и рта;
- на теле и на лице можно заметить высыпания;
- в полости рта образовались мелкие пятна белого цвета.
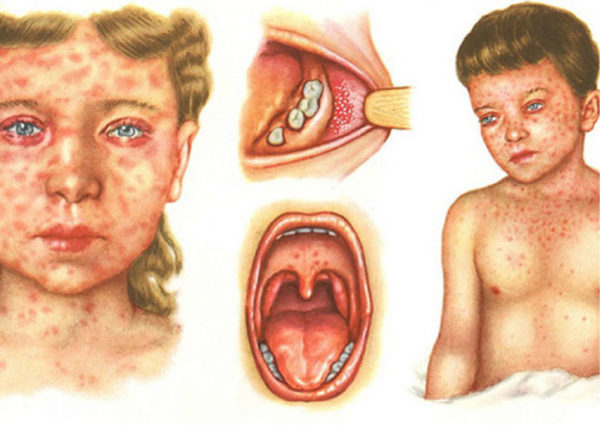
Стоит отметить, что кожная сыпь всегда сначала появляется в верхней части тела, и постепенно распространяется на нижние конечности. Затем пораженные участки начинают шелушиться и со временем исчезать. При этом у женщины может наблюдаться отсутствие аппетита и слишком быстрая утомляемость. Кишечник дает сбои, стул становится жидким и частым. В такой период будущая мама плохо переносит яркий свет, у нее садится голос и может развиться конъюнктивит.
Помимо всех описанных признаков во время кори беременная женщина сталкивается с нарушениями сна, ее может беспокоить бессонница. Иногда в области живота ощущаются болезненные спазмы.
Внимание! Чтобы в дальнейшем не столкнуться с возможными осложнениями и последствиями, следует внимательнее относиться к проявлению заболевания и при первых его симптомах сразу же обращаться к врачу.
Опасности для будущего малыша
Корь во время беременности – это серьезные последствия для будущего малыша, после которой может быть выкидыш или внутриутробная гибель плода. При осложнениях присутствие такого заболевания в организме беременной женщины приводит к развитию пороков важных внутренних систем ребенка: деформируются легкие, происходит сбой функционирования сердечной мышцы. При этом даже предварительно сделанное ультразвуковое обследование и проведенные лабораторные исследования в первые триместры не смогут выявить повреждения плода.
Активация кори на ранних сроках вынашивания повышает вероятность развития слабоумия и олигофрении. Страдает дыхательная система, что может приводить к сильному воспалению и летальному исходу плода.
На поздних сроках заболевание может спровоцировать ранние роды, и малыш заражается от своей матери через родовые пути. В итоге на его кожном покрове и на слизистых оболочках появляются характерные высыпания. Так как иммунитет ребенка еще ослаблен, на этом фоне может развиваться энцефалит и пневмония.
Не представляет лишь для будущего малыша угрозы корь, перенесенная перед самими родами, так как его жизненно-важные системы и главные органы уже окончательно сформированы.
Нужно ли делать аборт при кори?
В некоторых случаях корь у беременной женщины заканчивается самопроизвольным абортом, развитием пороков у малыша или преждевременными родами.

Обычно это зависит от других, вспомогательных факторов:
- характера высыпаний;
- формы кори;
- продолжительности и течения болезни;
- тяжести симптоматики.
Именно от этого и будет зависеть то, насколько велика угроза плоду или будущей маме, и нужно ли делать аборт. Медицинское прерывание беременности проводится редко. Если это вирусное заболевание было перенесено на последних сроках и практически перед самими родами, то малыш рождается с приобретенной коревой инфекцией, которая успешно поддается лечению.
Что касается ранних сроков беременности, то в этом случае врач может рекомендовать аборт, так как женщина рискует столкнуться со следующими последствиями:
- рождение мертвого ребенка;
- выкидыш;
- преждевременные роды;
- замершая беременность.
Этапы лечения
Верное и комплексное лечение кори во время беременности может назначить только специалист. Первоначальной задачей такой терапии становится ослабление симптомов. Все лечение осуществляется только под наблюдением врача и с учетом всех его рекомендаций.
Обычно при таком заболевании терапия состоит из следующих этапов:
- назначается строгий постельный режим и стационарное лечение;
- рекомендуется обильное питье, не менее 2,5 литров воды без газов в день;
- на протяжении первой недели делаются внутримышечные инъекции иммуноглобулина;
- назначаются ингаляции и полоскания полости рта;
- высокая температура сбивается жаропонижающими, но в строго рассчитанной специалистом дозировке;
- обязательно прописывается прием минеральных комплексов, содержащих такие витаминные элементы, как C и A;
- для устранения аллергической реакции организма назначаются антигистаминные средства на растительной основе;
- рекомендуется соблюдение специальной диеты, благодаря которой желудочный и кишечный тракты не испытывают дополнительной нагрузки;
- ежедневно проводится влажная уборка и соблюдается регулярное проветривание в той комнате, где большую часть времени проводит инфицированная беременная женщина;
- при развитии бактериальной пневмонии, к общему лечению подключается прием противомикробных препаратов.
Отдельное внимание уделяется питанию. В рацион следует включать как можно больше фруктов и овощей, нежирные бульоны на основе круп и небольшое количество постного мяса. Все продукты лучше запекать, тушить, готовить на пару. В меню можно включать тефтели и паровые котлеты, рыбное и мясное суфле, творог с добавлением ягод, кефир, каши и натуральные йогурты.
Чтобы дополнительно не раздражать пораженную слизистую оболочку полости рта – отказаться от острых, кислых и слишком соленых блюд. Консервы, копчености и жирные продукты также находятся под запретом. Вся употребляемая пища должна быть не горячей, а теплой.
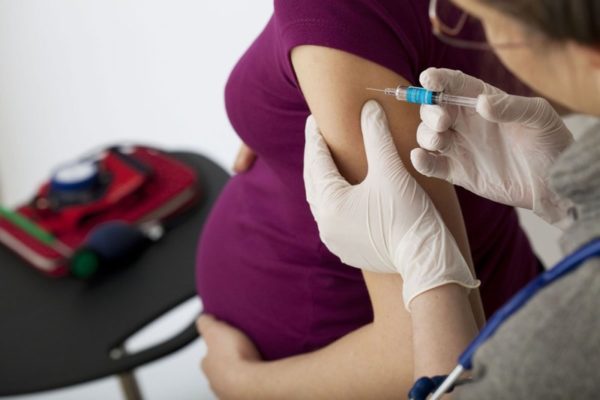
Если заражение корью было выявлено сразу, тогда неплохой результат может дать иммунизация пассивного характера. В этом случае сывороточный глобулин в совсем небольшой дозе вводится в организм беременной женщины. Но делается это только в течение первых пяти дней с момента самого заражения.
Вакцинация и профилактика кори
Предотвратить заболевание корью можно, если изначально сдать анализ крови на определение присутствующих в организме антител. Чтобы обезопасить свой организм и укрепить иммунную систему, нужно принимать специальные витаминные комплексы.
Также существует еще и вакцинация от кори, но она рекомендована только в период планирования беременности. Делать прививку уже во время беременности совсем не рекомендуется, так как она может оказывать негативное влияние на плод.
Если женщина планирует беременность и при этом столкнулась с корью, то заниматься зачатием ребенка нужно после лечения (не менее, чем через месяц).
Если же во время беременности все-таки произошло заражение и появились уже первые признаки, указывающие на наличие этого вируса, то нужно незамедлительно обратиться к врачу. Выжидание в такой ситуации или самолечение может привести к самым серьезным последствиям и осложнениям. Специалист сможет подобрать комплексное лечение и принять все меры, чтобы успешно справиться с таким заболеванием.
|












 Вирус попадает в организм с частицами слюны и слизи носоглотки, активным во внешней среде на частицах слизи он остается до двух часов, обладает высокой летучестью, распространяясь до десятков метров потоками ветра.
Вирус попадает в организм с частицами слюны и слизи носоглотки, активным во внешней среде на частицах слизи он остается до двух часов, обладает высокой летучестью, распространяясь до десятков метров потоками ветра. В зависимости от сроков влияния на плод проблемы со здоровьем сильно различаются. Так, наиболее вероятно негативное влияние на нервную систему с формированием олигофрении (слабоумие). Также возможны серьезные поражения со стороны бронхолегочной системы с развитием пневмонии и бронхита, что грозит летальным исходом при рождении без должного лечения.
В зависимости от сроков влияния на плод проблемы со здоровьем сильно различаются. Так, наиболее вероятно негативное влияние на нервную систему с формированием олигофрении (слабоумие). Также возможны серьезные поражения со стороны бронхолегочной системы с развитием пневмонии и бронхита, что грозит летальным исходом при рождении без должного лечения. Период инкубации, от момента попадании вируса в организм беременной до первых проявлений, может длиться от 10 до 14 суток. Затем проявления формируются резко – возникает лихорадка, появляются насморк с кашлем, возникают признаки светобоязни и слезотечение. В полости рта проявляются типичные покраснения, которые спустя сутки приобретают характерный вид. По внутренней части щек слизистая оболочка покрывается беловатыми высыпаниями, размерами с просяное зерно, расположенными на покрасневшем основании. Проявляется сыпь на коже, начиная с лица и шеи, области за ушами, постепенно спускаясь вниз – на тело. Сыпь при кори отличатся от всех других инфекций слиянием отельных участков высыпаний в сплошные поля.
Период инкубации, от момента попадании вируса в организм беременной до первых проявлений, может длиться от 10 до 14 суток. Затем проявления формируются резко – возникает лихорадка, появляются насморк с кашлем, возникают признаки светобоязни и слезотечение. В полости рта проявляются типичные покраснения, которые спустя сутки приобретают характерный вид. По внутренней части щек слизистая оболочка покрывается беловатыми высыпаниями, размерами с просяное зерно, расположенными на покрасневшем основании. Проявляется сыпь на коже, начиная с лица и шеи, области за ушами, постепенно спускаясь вниз – на тело. Сыпь при кори отличатся от всех других инфекций слиянием отельных участков высыпаний в сплошные поля.






