Вирусом гепатита B можно заразиться лишь при взаимодействии с каким-либо биологическим материалом больного человека. Зачастую инфицирование происходит совершенно незаметно для пациента. Нередко выявляется данное заболевание во время проведения лабораторного обследования, или же в случае проявления характерной симптоматики.
Люди, своевременно прошедшие курс терапии, могут рассчитывать на абсолютное выздоровление, а, кроме того, на формирование устойчивого иммунитета к данному вирусу. Далее рассмотрим, какие симптомы возникают у людей в случае появления гепатита B, а также выясним, как проводится лечение и какой должна быть профилактика этого заболевания.
Пути передачи
Гепатит B может передаваться различными способами, а именно:
- Заражение может произойти через кровь. Зачастую в этом случае передача происходит из-за применения одного шприца при введении наркотиков, а, кроме того, вследствие пренебрежения нормами стерильной обработки инструментов во время нанесения татуировок.
- Половой контакт. В этом случае вирус гепатита B передается в рамках половой связи с инфицированным человеком.
- Передача от матери к ребенку. В этом случае заражение зачастую происходит во время родов.
- Бытовой путь передачи. Этот вирус присутствует в слюне, поте, слезах и так далее. Поэтому не стоит пользоваться личными вещами зараженного человека.
Как передается гепатит B, знают не все. Объекты заражения — люди, входящие в группу риска. Например:
- Вирус гепатит передается от человека, практикующего гомосексуальные и беспорядочные половые связи.
- Работники сферы здравоохранения.
- Наркоманы.
- Лица, отбывающие заключение в пенитенциарных учреждениях.
- Пациенты на гемодиализе.
- Реципиенты крови.
- Младенцы, родившиеся от зараженной вирусом матери.
- Члены семьи зараженного.
- Туристы, выбравшие местом отдыха эндемичные районы.
Далее выясним, какие симптомы сопровождают это заболевание.
Симптомы
У многих пациентов с гепатитом B длительное время обычно не наблюдается никаких проявлений. Выявить этот вирус удается только при выполнении исследования крови, который сдается при диспансеризации или во время постановки женщины на учет в связи с беременностью. В таких случаях проводится специальный анализ, в рамках которого осуществляется исследование крови на обнаружение «австралийского антигена». Когда развивающееся в организме человека заболевание подает внешние признаки, у больного может вскоре наблюдаться следующая симптоматика:
- Возникновение тошноты.
- Появление головокружений.
- Возникновение быстрой утомляемости.
- Развитие у человека ринита наряду с повышением температуры. В этом случае она часто поднимается до тридцати девяти-сорока градусов.
- Присутствие кашля и общей слабости.
- Возникновение болевых ощущений в носоглотке.
- Появление сильных головных болей.
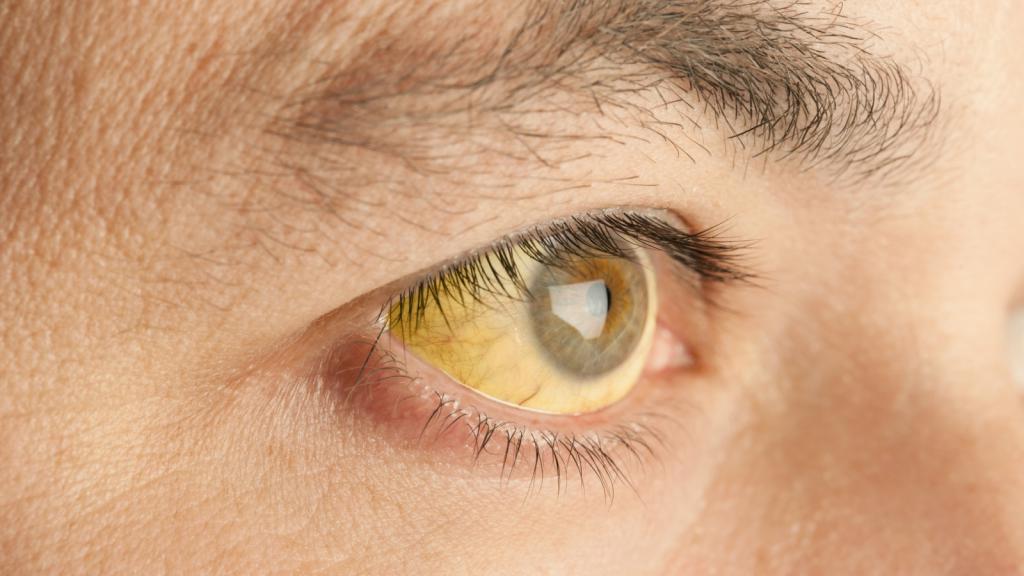
- Цвет кожи становится желтушным.
- Также может наблюдаться пожелтение глазных склер, слизистых и ладоней.
- Меняется и цвет мочи, к тому же она начинает пениться. При этом урина по цвету очень часто напоминает темное пиво.
- Возникновение болевого синдрома в суставах.
- Плохой аппетит.
- Изменение в цвете кала. На фоне этого заболевания происходит его полное обесцвечивание.
- Присутствие тяжести в правом подреберье.
- Возникновение озноба.
В случае перехода болезни на хроническую стадию у больных, кроме основных симптомов гепатита B, возникают признаки печеночной недостаточности, из-за чего происходит интоксикация организма. В том случае, если на этой стадии заболевания пациент не пройдет лечение, у него, скорее всего, произойдет поражение нервной системы.
Как диагностируют вирусный гепатит B?
Диагностика заболевания
В том случае, если человек выявил у себя симптоматику, свидетельствующую о развитии у него гепатита этой формы, или же у него есть основание полагать, что он мог быть инфицирован этим заболеванием, ему следует в срочном порядке посетить врача. Во время приема специалист выполнит осмотр, посредством пальпации обследует район печени, после чего соберет анамнез патологии.
Какой сдается анализ на гепатит B? Подтвердить либо, наоборот, опровергнуть первичный диагноз сможет лабораторное исследование мочи, а также крови. В подобных случаях человеку дается направление на следующие виды исследований:
- Проведение клинического или биохимического анализа крови. В этом случае о проблемах с печенью сообщит повышенный билирубин.
- Сдача общего анализа мочи.
- Проведение анализа крови на гепатит B, который выявит антиген.
- Сдача анализа на антитела IgG и IgM.
Иммунограмма
Очень часто пациентам с подозрением на гепатит B назначают специальное клинико-лабораторное исследование, а именно иммунограмму. Благодаря этому исследованию удается не только установить, как именно на это заболевание реагирует организм, но и сделать прогноз на будущее.
В целях определения генетического материала вирусного гепатита B и установления скорости репликации врач может дополнительно назначить проведение полимеразной цепной реакции. На фоне тяжелого течения заболевания, когда у врача возникают подозрения на те, или иные осложнения, которые развиваются на фоне гепатита B, больному назначают биопсию печени. Посредством данного анализа определяются изменения структуры печени, а, кроме того, устанавливается, присутствует ли злокачественное перерождение клеток этого органа.
Лечение
Когда острый гепатит B проходит в легкой форме, больному можно проходить лечебный курс и в домашних условиях. Прежде всего, следует выполнить детоксикацию организма. Для этого используется чистая вода в большом количестве. Лечащим врачом должны быть назначены пациенту лекарственные препараты, помогающие уничтожать инфекцию и восстанавливать функции печени.
В период терапии пациент должен соблюдать строгий постельный режим, исключая любую физическую активность. Обязательно следует придерживаться специального диетического питания. На его фоне восстановительные процессы в организме пройдут намного быстрее.
Поддерживающее лечение при острой форме
Острый гепатит у большинства больных может пройти самостоятельно, в связи с этим им не назначают специального медикаментозного курса. Специалисты могут порекомендовать таким больным поддерживающее лечение, благодаря которому организму будет легче справляться с вирусной инфекцией. В том случае, если в процессе заболевания организм пациента подвергся сильнейшей интоксикации, то лечащим врачом назначаются специальные растворы, их вводят внутривенно капельным способом. Посредством капельниц токсины быстрее выводятся из крови, и у больного улучшается общее самочувствие. На фоне перехода острой формы в хронический гепатит B пациентам назначают комплексное лечение:
- Терапия медицинскими препаратами, обладающими противовирусным воздействием, например, «Адефовир» или «Ламивудин».
- Препараты, способные замедлять склероз печени. В этом случае используются интерфероны.
- Применение иммуномодуляторов, благодаря которым в организме нормализуются необходимые иммунные реакции.
- Использование гепатопротекторов, функции которых направлены на увеличение сопротивляемости печени вирусу гепатита B.
- Таким пациентам рекомендуют ежедневно выпивать как можно больше жидкости, посредством которой будет осуществляться детоксикация организма.
- Лечение хронического гепатита B специальными витаминно-минеральными комплексами.
Хроническая форма этого заболевания имеет несколько стадий, которые протекают циклично:
- Стадия репликации, на которой вирус начинает активное размножение в организме больного.
- Стадия ремиссии. В рамках перехода в эту фазу вирус начинает формировать свою ДНК.
Для того чтобы получить положительный результат от медикаментозного лечения, врачу очень важно провести комплекс терапевтических мероприятий именно на этапе репликации. Для этого требуется правильно установить фазу патологии, назначив пациенту лабораторное обследование. Благодаря проведению серологического анализа крови, специалист сможет определить стадию течения хронической формы недуга.
Выбор методик лечения гепатита B напрямую зависит от индивидуальных показателей больного. Многими отечественными специалистами применяется практика всемирно известных докторов, которые сумели добиться больших успехов в рамках борьбы с этим вирусом. Для того чтобы полностью проконтролировать состояние больного, его требуется определить в стационар.
В некоторых случаях у больных, успешно прошедших курс лечения от гепатита B, антиген вируса остается в крови на протяжении многих лет. Такие люди являются носителями этой инфекции, они должны регулярно проходить обследование, которое включает обязательную сдачу различных анализов.
Последствия заболевания
Для пациентов, которым диагностировали это заболевание, существует несколько следующих вариантов развития дальнейших событий:

- Человек может пройти комплексное лечение и полностью избавиться от вирусной инфекции, приобретя стойкий иммунитет к данному заболеванию.
- Острая форма патологии может перейти в хроническую, что будет сопровождаться серьезными для организма осложнениями.
- Пациент после пройденного лечения может стать носителем антигена этой болезни, который в течение жизни не будет вызывать у него какого-либо беспокойства. На протяжении приблизительно двадцати лет этот вирус способен присутствовать в крови, не вызывая видимых клинических проявлений.
- У человека, несвоевременно обратившегося в медицинское учреждение, может развиться цирроз печени или рак этого органа, что потребует экстренного хирургического вмешательства. Для этой категории больных значительно возрастает риск летального исхода.
После прохождения медикаментозного лечения каждый больной, который перенес гепатит B, на протяжении долгих лет будут находиться на учете в медучреждении, в котором он проходил терапию. Для того чтобы исключить любые осложнения, пациентам требуется с регулярной периодичностью выполнять профилактические мероприятия, а, кроме того, внимательно следить за питанием и образом жизни в целом.
Соблюдение диеты
Гепатит B является заболеванием, оказывающим негативное воздействие на печень. В ходе развития инфекционного и воспалительного процесса этот жизненно важный для человека орган поражается на клеточном уровне. Для того чтобы во время терапии облегчить его работу, пациент должен стараться придерживаться диеты. Врачи рекомендуют таким больным использовать специальную программу питания.
Во-первых, человеку необходимо разделить свой рацион на пять-шесть приемов, которые должны быть равнозначными по объему и количеству питательных компонентов. Категорически запрещено во время лечения принимать участие в массовом застолье, которое может сопровождаться употреблением значительного количества вредных продуктов и алкогольных напитков. В вечернее время больному следует потреблять легкие блюда, не оказывающие сильной нагрузки на пищеварительную систему. Итак, из ежедневного рациона требуется исключить следующие продукты:
- Острые блюда с различными приправами.
- Всевозможные копчености с солениями.
- Овощи, в чьем составе в большом количестве присутствуют эфирные масла.
- Алкогольные, а, кроме того, газированные напитки.
- Охлажденные напитки наряду с мороженым.
- Запрещено употребление жирных видов мяса и рыбы.
- Мясо водоплавающих птиц. Такое мясо сильно нагружает поджелудочную.
- Сало с прочими продуктами с высоким содержанием холестерина.
Таким больным рекомендуется употреблять в пищу следующие продукты:
- Крупы, в особенности овсянку.
- Прием кисломолочных продуктов.
- Добавление в пищу соевого, оливкового и растительного масла.
- Очень полезен белок куриных яиц.
- Употребление нежирных сортов мяса и рыбы.
Все блюда необходимо готовить на пару, так как при подобной обработке в пище сохраняется максимальное количество полезных веществ. Суточный рацион должен включать не больше 3 500 калорий, а именно 100 грамм белков, столько же жиров и 450 грамм углеводов.
Профилактика гепатита B
Для того чтобы исключить вероятность инфицирования этим заболеванием, нужно придерживаться следующих простых правил:
- Каждый день соблюдать основные правила гигиены. Очень важно мыть руки после посещения общественных мест, а также после контакта с предметами общего пользования.
- Беспорядочные половые связи должны быть исключены, а в случае вступления в таковую нужно использовать презервативы, значительно снижающие риск инфицирования данным заболеванием.
- Нужно своевременно сделать прививку от гепатита B. Вакцинацию необходимо осуществлять в надежных медицинских учреждениях, в которых будут обеспечены необходимые условия для корректного хранения препарата.
- В рамках посещения маникюрных и тату салонов, а, кроме того, косметических кабинетов необходимо контролировать соблюдение мастером правил санитарной дезинфекции инструментов.
- Требуется регулярно сдавать анализ крови на этот вирус, чтобы успеть выявить его на ранней стадии развития в случае инфицирования.
- Важно исключать контакт с чужой кровью или прочими биологическими материалами других людей.
- Ведение здорового образа жизни.
- Отказ от алкоголя и курения.
- Укрепление иммунитета.
- Прием витаминно-минеральных комплексов.
- Занятия спортом и пешие прогулки.
- Ежедневное проветривание жилых помещений.
В том случае, если у человека произошел близкий контакт с больным гепатитом B, ему требуется обратиться в медучреждение, в котором специалисты выполнят экстренную профилактику:
- Введение специального препарата, свойства которого заключены в блокировании вируса.
- Введение вакцины от гепатита группы B.
- Проведение повторной вакцинации по специальной схеме спустя определенный временной промежуток.

Осложнения заболевания
При наличии тяжелой формы этой болезни у пациентов могут возникнуть те или иные осложнения:
- Появление отека головного мозга.
- У многих пациентов наблюдают печеночную энцефалопатию. При этом пациент становится беспокойным, у него возникают галлюцинации со страхом. Со временем появляется нарушение в работе нервной системы, следствием чего служит угнетенное состояние наряду с потерей сна и тому подобное. На последней стадии энцефалопатии больные нередко впадают в кому.
- Появление печеночной или дыхательной недостаточности.
- Развитие цирроза или гепатоцеллюлярного рака печени.
В случае инфицирования гепатитом B люди должны вовремя пройти курс лечения, для того чтобы предотвратить возможный переход этой болезни в острую или хроническую форму. От скорости прогрессирования патологии напрямую зависит средняя продолжительность жизни больного.
Гепатит B
Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер. Достаточная для заражения концентрация вируса находится только в биологических жидкостях больного. Поэтому заражение гепатитом В может произойти парентерально при гемотрансфузии и проведении различных травматичных процедур (стоматологических манипуляций, татуировок, педикюра, пирсинга), а также половым путем. В диагностике гепатита В решающую роль играет выявление в крови HbsAg антигена и HbcIgM антител. Лечение вирусного гепатита В включает базисную противовирусную терапию, обязательное соблюдение диеты, дезинтоксикацию и симптоматическое лечение.
- Характеристика возбудителя
- Симптомы вирусного гепатита В
- Осложнения вирусного гепатита В
- Диагностика вирусного гепатита В
- Лечение вирусного гепатита В
- Прогноз и профилактика вирусного гепатита В
- Цены на лечение
Общие сведения
Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер.
Характеристика возбудителя
Вирус гепатита В – ДНК-содержащий, относится к роду Orthohepadnavirus. У инфицированных лиц в крови обнаруживают вирусы трех типов, различающиеся по морфологическим признакам. Сферические и нитевидные формы вирусных частиц не обладают вирулентностью, инфекционные свойства проявляют частицы Дейна – двухслойные округлые полноструктурные вирусные формы. Их популяция в крови редко превышает 7 %. Частица вируса гепатита В обладает поверхностным антигеном HbsAg, и тремя внутренними антигенами: HBeAg, HBcAg и HbxAg.
Устойчивость вируса к условиям внешней среды весьма высока. В крови и ее препаратах вирус сохраняет жизнеспособность годами, может несколько месяцев существовать при комнатной температуре на белье, медицинских инструментах, предметах, загрязнённых кровью больного. Инактивация вируса осуществляется при обработке в автоклавах при нагревании до 120°С с течение 45 минут, либо в сухожаровом шкафу при 180 °С в течение 60 минут. Вирус погибает при воздействии химических дезинфицирующих средств: хлорамина, формалина, перекиси водорода.
Источником и резервуаром вирусного гепатита В являются больные люди, а также здоровые вирусоносители. Кровь зараженных гепатитом В людей становиться заразной намного раньше, чем отмечаются первые клинические проявления. В 5-10% случаев развивается хроническое бессимптомное носительство. Вирус гепатита В передается при контакте с различными биологическими жидкостями (кровь, сперма, моча, слюна, желчь, слезы, молоко). Основную эпидемиологическую опасность представляют кровь, сперма и, в некоторой степени, слюна, поскольку обычно только в этих жидкостях концентрация вируса достаточна для заражения.
Передача инфекции происходит преимущественно парентерально: при гемотрансфузиях, медицинских процедурах с использованием нестерильного инструментария, при проведении лечебных манипуляций в стоматологии, а также при травматичных процессах: нанесении татуировки и пирсинга. Существует вероятность заражения в маникюрных салонах при проведении обрезного маникюра или педикюра. Контактный путь передачи реализуется при половых контактах и в быту при совместном пользовании предметов индивидуальной гигиены. Вирус внедряется в организм человека через микроповреждения кожных покровов и слизистых оболочек.
Вертикальный путь передачи реализуется интранатально, в ходе нормальной беременности плацентарный барьер для вируса не проходим, однако в случае разрыва плаценты возможна передача вируса до родов. Вероятность инфицирования плода многократно увеличивается при выявлении у беременной HbeAg помимо HbsAg. Люди обладают достаточно высокой восприимчивостью к инфекции. При трансфузионной передаче гепатит развивается в 50-90% случаев. Вероятность развития заболевания после инфицирования напрямую зависит от полученной дозы возбудителя и состояния общего иммунитета. После перенесения заболевания формируется продолжительный, вероятно пожизненный иммунитет.
Подавляющее большинство заболевающих гепатитом В – это лица в возрасте 15-30 лет. Среди умерших от этого заболевания доля наркоманов составляет 80 %. Лица, осуществляющие инъекции наркотических веществ, имеют наиболее большой риск заражения гепатитом В. Ввиду частого непосредственного соприкосновения с кровью, медицинские работники (хирурги и операционные сестры, лаборанты, стоматологи, сотрудники станций переливания крови и др.) также входят в группу риска по вирусному гепатиту В.
Симптомы вирусного гепатита В
Инкубационный период вирусного гепатита В колеблется в довольно широких пределах, промежуток от момента заражения до развития клинической симптоматики может составлять от 30 до 180 дней. Оценить инкубационный период хронической формы гепатита В зачастую невозможно. Острый вирусный гепатит В начинается нередко аналогично вирусному гепатиту А, однако его преджелтушный период может протекать и артралгической форме, а также по астеновегетативному или диспепсическому варианту.
Диспепсический вариант течения характеризуется потерей аппетита (вплоть до анорексии), непрекращающейся тошнотой, эпизодами беспричинной рвоты. Для гриппоподобной формы клинического течения дожелтушного периода гепатита В характерно повышение температуры и общеинтоксикационная симптоматика, обычно без катаральных признаков, но с нередкими, преимущественно ночными и утренними, артралгиями (при этом визуально суставы не изменены). После движения в суставе боль обычно на некоторое время стихает.
В случае, если в этот период отмечается артралгия, сочетанная с высыпаниями по типу крапивницы, течение заболевания обещает быть более тяжелым. Чаще всего такая симптоматика сопровождается лихорадкой. В преджелтушной фазе может отмечаться выраженная слабость, сонливость, головокружение, кровоточивость десен и эпизоды носовых кровотечений (геморрагический синдром).
При появлении желтухи улучшения самочувствия не наблюдается, чаще общая симптоматика усугубляется: нарастает диспепсия, астения, появляется кожный зуд, усиливаются геморрагии (у женщин геморрагический синдром может способствовать раннему наступлению и интенсивности менструации). Артралгии и экзантема в желтушном периоде исчезают. Кожные покровы и слизистые оболочки имеют интенсивный охряной оттенок, отмечаются петехии и округлые кровоизлияния, моча темнеет, кал становится светлее вплоть до полного обесцвечивания. Печень больных увеличивается в размерах, край ее выступает из под реберной дуги, на ощупь – болезненная. Если при интенсивной иктеричности кожных покровов печень сохраняет нормальные размеры, это предвестник более тяжелого течения инфекции.
В половине и более случаев гепатомегалия сопровождается увеличением селезенки. Со стороны сердечно-сосудистой системы: брадикардия (либо тахикардия при тяжело протекающем гепатите), умеренная гипотония. Общее состояние характеризуется апатией, слабостью, головокружениями, отмечается бессонница. Желтушный период может длиться месяц и более, после чего наступает период реконвалесценции: сначала исчезают диспепсические явления, затем происходит постепенный регресс желтушной симптоматики и нормализация уровня билирубина. Возвращение печени к нормальным размерам нередко занимает несколько месяцев.
В случае склонности к холестазу, гепатит может приобретать вялотекущий (торпидный) характер. При этом интоксикация слабовыраженная, устойчиво повышенный уровень билирубина и активности печеночных ферментов, кал ахоличный, моча темная, печень стойко увеличена, температура тела держится в субфебрильных пределах. В 5-10% случаев вирусный гепатит В протекает в хронической форме и способствует развитию вирусного цирроза печени.
Осложнения вирусного гепатита В
Самым опасным осложнением вирусного гепатита В, характеризующимся высокой степенью летальности, является острая печеночная недостаточность (гепатаргия, печеночная кома). В случае массированной гибели гепатоцитов, значительных потерь функциональности печени, развивается тяжелый геморрагический синдром, сопровождающийся токсическим воздействием высвобожденных в результате цитолиза веществ на центральную нервную систему. Печеночная энцефалопатия развивается, проходя последовательно следующие стадии.
- Прекома I: состояние пациента резко ухудшается, усугубляется желтуха и диспепсия (тошнота, многократная рвота), проявляется геморрагическая симптоматика, у больных отмечается специфический печеночный запах изо рта (тошнотворно сладковатый). Ориентация в пространстве и времени нарушена, отмечается эмоциональная лабильность (апатия и вялость сменяется гипервозбуждением, эйфорией, повышена тревожность). Мышление замедлено, имеет место инверсия сна (ночью больные не могут заснуть, днем чувствуют непреодолимую сонливость). На этой стадии отмечаются нарушения мелкой моторики (промахивания при пальценосовой пробе, искажение почерка). В области печени больные могут отмечать боли, температура тела повышается, пульс нестабильный.
- Прекома II (угрожающая кома): прогрессируют нарушения сознания, нередко оно бывает спутано, отмечается полная дезориентация в пространстве и времени, кратковременные вспышки эйфории и агрессивности сменяются апатией, интоксикационный и геморрагический синдромы прогрессируют. На этой стадии развиваются признаки отечно-асцитического синдрома, печень становится меньше и скрывается под ребрами. Отмечают мелкий тремор конечностей, языка. Стадии прекомы могут продолжаться от нескольких часов до 1-2 суток. В дальнейшем усугубляется неврологическая симптоматика (могут отмечаться патологические рефлексы, менингеальные симптомы, нарушения дыхания по типу Куссмуля, Чейна-Стокса) и развивается собственно печеночная кома.
- Терминальная стадия – кома, характеризуется угнетением сознания (ступор, сопор) и в дальнейшем его полной потерей. Первоначально сохраняются рефлексы (роговичный, глотательный), больные могут реагировать на интенсивные раздражающие действия (болезненная пальпация, громкий звук), в дальнейшем рефлексы угнетаются, реакция на раздражители теряется (глубокая кома). Смерть больных наступает в результате развития острой сердечно-сосудистой недостаточности.
При тяжелом течении вирусного гепатита В (молниеносная кома), в особенности в случае сочетания его с гепатитом D и гепатитом C, печеночная кома часто развивается в ранние сроки и заканчивается летально в 90% случаев. Острая печеночная энцефалопатия в свою очередь способствует вторичному инфицированию с развитием сепсиса, а также угрожает развитием почечного синдрома. Интенсивный геморрагический синдром может стать причиной значительной кровопотери при внутренних кровотечениях. Хронический вирусный гепатит В развивается в цирроз печени.
Диагностика вирусного гепатита В
Диагностика осуществляется путем выявления в крови пациентов специфических антигенов вируса в сыворотке крови, а также иммуноглобулинов к ним. С помощью ПЦР можно выделить ДНК вируса, что позволяет определиться в степени его активности. Решающее значение при постановке диагноза играет выявление поверхностного антигена HbsAg и антител HbcIgM. Серологическая диагностика производится с помощью ИФА и РИА.
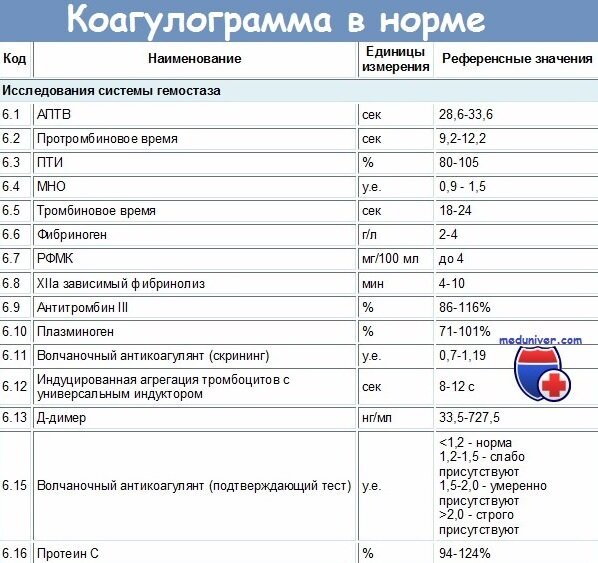
Для определения функционального состояния печени в динамике заболевания производят регулярные лабораторные исследования: биохимический анализ крови и мочи, коагулограмму, УЗИ печени. Значительную роль имеет значение протромбинового индекса, падение которого до 40% и ниже говорит о критическом состоянии пациента. По отдельным показаниям может быть проведена биопсия печени.
Лечение вирусного гепатита В
Комплексная терапия вирусного гепатита В включает диетическое питание (назначается щадящая для печени диета №5 в вариациях в зависимости от фазы заболевания и тяжести течения), базисную противовирусную терапию, а также патогенетические и симптоматические средства. Острая фаза заболевания является показанием к стационарному лечению. Рекомендован постельный режим, обильное питье, категорический отказ от алкоголя. Базисная терапия подразумевает назначение интерферонов (наиболее эффективен альфа-интерферон) в сочетании с рибавирином. Курс лечения и дозировки рассчитываются индивидуально.
В качестве вспомогательной терапии применяются дезинтоксикационные растворы (при тяжелом течении проводят инфузии кристаллоидных растворов, декстрана, по показаниям назначаются кортикостероиды), средства для нормализации водно-солевого баланса, препараты калия, лактулозу. Для снятия спазмов желчевыводящей системы и сосудистой сети печени – дротаверин, эуфиллин. При развитии холестаза показаны препараты УДХК. В случае возникновения тяжелых осложнений (печеночной энцефалопатии) – интенсивная терапия.
Прогноз и профилактика вирусного гепатита В
Острый вирусный гепатит В редко приводит к летальному исходу (только в случаях тяжелого молниеносного течения), прогноз значительно ухудшается при сопутствующих хронических патологиях печени, при сочетанном поражении вирусами гепатита С и D. Смерть инфицированных гепатитом В чаще наступает спустя несколько десятков лет в результате хронического течения и развития цирроза и рака печени.
Общая профилактика вирусного гепатита В подразумевает комплекс санитарно-эпидемиологических мероприятий, направленных на снижение риска заражения при переливании крови, контроль за стерильностью медицинского инструментария, введение в массовую практику одноразовых игл, катетеров и т. п. Меры индивидуальной профилактики подразумевают пользование отдельными предметами личной гигиены (бритвы, зубные щетки), предупреждение травмирования кожных покровов, безопасный секс, отказ от наркотиков. Лицам, входящим в профессиональную группу риска, показано вакцинирование. Иммунитет после прививки против гепатита В сохраняется около 15 лет.
Гепатит B
Гепатит B — вирусная инфекция с гемоконтактным типом заражения, протекающая с поражением печени и многообразием проявлений от вирусоносительства до цирроза печени и рака.
Этиология . Возбудителем гепатита B является ДНК-содержащий вирус диаметром 42-45 нм, имеющий липопротеидную оболочку и нуклеокапсид, сложную антигенную структуру. Возбудитель чрезвычайно устойчив во внешней среде (как к низким, так и к высоким температурам), ко многим дезинфектантам. Так, при комнатной температуре вирусная активность сохраняется на протяжении 10 лет. Вирус устойчив к воздействию кислой среды, формалину, фенолу. Известны различные антигенные варианты вируса гепатита B, а также его мутантные штаммы, резистивные к противовирусной терапии.
Эпидемиология . Источниками инфекции гепатита B являются больные острыми (больной заразен с середины инкубационного периода вплоть до полной санации организма от вируса, если таковая вообще наступает) и хроническими формами заболевания. Особую опасность представляют больные бессимптомными формами гепатита B, а все варианты манифестной хронической инфекции могут представлять пожизненную опасность как источник заражения.
Основным фактором передачи инфекции гепатита B является зараженная кровь, при этом вирус чрезвычайно вирулентен — для заражения достаточно всего 10 -7 мл крови. Механизм передачи инфицированной крови реализуется путем переливания зараженной крови, половым путем, во время беременности, во время родов, в семейных очагах с активным источником инфекции, в ходе хирургических операций, при любых лечебно-диагностических манипуляциях, производимых недостаточно простерилизованным инструментом многократного пользования, имевшим контакт с кровью. В последнее время стала возрастать доля зараженных гепатитом B среди наркоманов, которые не пользуются одноразовыми шприцами.
Восприимчивость человека к вирусу гепатита B очень высока. В первую очередь подвержены риску инфицирования гепатитом B реципиенты донорской крови (больные гемофилией, гематологические больные, пациенты гемодиализа, трансплантации органов и тканей и проч.), наркоманы, гомосексуалисты, проститутки, работники медучреждений, имеющие непосредственный контакт с кровью.
Сезонные колебания заболевания для гепатита B не характерны.
Гепатит B — чрезвычайно распространенная инфекция человека. При этом уровень заболеваемости на разных территориях колеблется в значительных пределах — от 1-2% в странах Северной Европы, Америки, Австралии до 50% в странах Океании (в странах Восточной и Центральной Европы — 2..10%).
Патогенез . Вирус гепатита B имеет очень сложную структуру. Поверхностный антиген HBsAg, который находится в липопротеидной оболочке вируса, неоднороден и содержит ряд детерминант, определяющих существование самостоятельных подтипов HBsAg, которые распространены в различных географических зонах.
Из места внедрения вирус гепатита B попадает в печень с током крови, где и происходит его репликация, развиваются некробиотические и воспалительные изменения — нарушение внутриклеточного метаболизма и повреждение печеночных клеток.
Прогрессирование хронического гепатита B приводит к развитию цирроза печени, гепатоцеллюлярному раку, острой печеночной недостаточности, сопровождающейся накоплением в крови токсичных метаболитов, с поражением ЦНС в виде неврологических и психических расстройств. Водно-электролитные и кислотно-основные нарушения приводят к отеку-набуханию головного мозга, резко снижается синтез печенью факторов свертывания крови, развивается массивный геморрагический синдром. Острая печеночная недостаточность — основная причина летального исхода у больных гепатитом B.
Морфологические изменения при остром гепатите B характеризуются значительными некробиотическими процессами, чаще локализованными в центролобулярной и мезолобулярной зонах печеночной дольки. В период разгара гепатита B дистрофические и некробиотические изменения сопровождаются активацией и пролиферацией клеток Купфера, перемещающихся к зонам некроза, где они вместе с другими клетками образуют мононуклеарные инфильтраты.
Для холестатической формы гепатита B характерны поражение внутрипеченочных желчных протоков, с образованием в них «желчных тромбов» и накоплением желчных пигментов.
Морфологические критерии диагностики хронического гепатита B включают оценку степени активности гепатита и выраженность фиброза по результатам гистологического исследования ткани печени.
Клиническая картина гепатита B
Гепатит B характеризуется широким спектром клинических проявлений. Наиболее частой среди манифестных форм гепатита B является острая циклическая желтушная форма с цитолитическим синдромом, имеющая 4 периода: инкубационный, преджелтушный, желтушный, реконвалесценции.
Инкубационный период может длиться от 2 до 6 месяцев, за которым следует преджелтушный период длительностью, как правило, 4-10 дней, проявляющийся интоксикацией, диспепсическими жалобами, больные могут жаловаться на общую слабость, недомогание, повышенную утомляемость, сонливость, головокружение, боли в суставах. Лихорадочная реакция встречается реже, чем при гепатите A. В редких случаях первые клинические признаки гепатита совпадают с появлением желтухи кожных покровов. В конце преджелтушного периода увеличивается печень и селезенка, моча темнеет, а кал обесцвечивается. Лабораторные исследования показывают наличие в моче уробилиногена, желчных пигментов; в крови — повышение активности АлАТ, наличие HBsAg.
За преджелтушным периодом наступает период разгара болезни (желтушный период), который обычно длится 2-6 недель. Первоначально желтуха (интенсивность которой соответствует тяжести болезни) появляется на склерах, слизистой рта, в области твердого неба, на уздечке языка, потом на коже. Нарастают симптомы интоксикации: общая слабость, раздражительность, утомляемость, головная боль, поверхностный сон, снижение аппетита, тошнота. Больные жалуются на тяжесть в эпигастральной области и правом подреберье, особенно после еды. В некоторых случаях отмечаются резкие боли в области печени, зуд кожи, приглушенность сердечных тонов, систолический шум на верхушке сердца, брадикардия (при интенсивной желтухе).
Сокращение размеров печени на фоне прогрессирующей желтухи указывает на развивающуюся острую печеночную недостаточность. Плотная консистенция печени, которая сохраняется после исчезновения желтухи, заостренный край органа свидетельствуют о переходе процесса в хроническую форму.
За периодом разгара болезни следует период ее угасания, который длится более продолжительно, чем нарастание, сопровождается постепенным улучшением состояния больного, восстановлением печеночных показателей. В фазе угасания возможно развитие обострений болезни.
Период реконвалесценции длится от 2 месяцев до 1 года. За это время основные симптомы болезни исчезают, но длительно сохраняются астеновегетативный синдром, ощущение дискомфорта в правом подреберье, возможно развитие рецидивов болезни с характерными клинико-биохимическими проявлениями.
При легкой форме гепатита B желтуха и интоксикация длятся около 10 дней, билирубин в крови не превышает 100 ммоль/л, диспротеинемия не наблюдается.
При средней форме тяжести гепатита B желтуха длится 2-3 недели, билирубин — до 200 ммоль/л, активность АлАТ и другие печеночные функциональные тесты нормализуются в течение 1,5-2 месяцев.
При тяжелой форме гепатита B наблюдаются астения, головные боли, анорексия, тошнота, рвота, могут возникать признаки геморрагического синдрома, резко нарушены все функциональные тесты печени. Если форма неосложненная, то выздоровление наступает через 10-12 недель и более.
Безжелтушные и стертые формы гепатита B похожи на преджелтушный период острой циклической желтушной формы, и часто переходят в хроническую форму инфекции.
Самым серьезным осложнением тяжелой формы гепатита B является острая печеночная недостаточность, острая печеночная энцефалопатия, характеризующаяся развитием психоневрологической симптоматики, выраженного геморрагического синдрома, артериальной гипотензии, тахикардии, часто значительным уменьшением размеров печени и появлением «печеночного запаха» изо рта.
В зависимости от степени невропатических расстройств, выделяют 4 стадии энцефалопатии:
Стадия прекомы I — характеризуется нарушением сна, кошмарными сновидениями, эйфорией, головокружением, тягостным ощущением при закрывании глаз, замедленным мышлением, легким тремором пальцев рук и век, нарушением координации движений. Обнаруживаются усиление желтухи и геморрагический синдром. Важным признаком прекомы служит повторная немотивированная рвота.
Стадия прекомы II — характеризуется спутанностью сознания, нарушением ориентировки во времени и пространстве, психомоторным возбуждением, сменяющимся сонливостью, адинамией, усилением тремора, появлением тремора языка, тахикардией. Печень уменьшается в размерах, становится мягкой консистенции, резко болезненной при пальпации. Геморрагический синдром продолжает прогрессировать, возможно повышение температуры тела в связи с развитием некроза печени или присоединением вторичной бактериальной инфекции.
Стадия комы — характеризуется бессознательным состоянием с сохранением реакции больного на сильные раздражители, появлением патологических рефлексов, непроизвольных мочеиспускании и дефекации. Печень нередко не определяется (синдром «пустого подреберья»).
Стадия глубокой комы — характеризуется полной утратой сознания и отсутствием рефлексов, ЭКГ регистрирует патологическую дельта-волну.
Острая печеночная недостаточность является основным проявлением молниеносной формы гепатита B, которая характеризуется бурным течением и гибелью пациента в течение первых 2-3 недель с начала болезни.
Исходом циклических форм гепатита B является выздоровление в 70-90% случаев (клиническое выздоровление опережает морфологическое, что требует диспансеризации).
Выздоровление может быть как полным, так и с остаточными проявлениями. У реконвалесцентов нередко наблюдаются дискинезия и воспалительные поражения мочевыводящих путей, иногда отмечается стойкая гепатомегалия в результате гепатофиброза, возможна манифестация синдрома Жильбера в связи с гепатитом B.
Прогноз при остром гепатите B, как правило, благоприятный. Смертность, обусловленная острой печеночной недостаточностью, обильными кровотечениями, инфекциями, составляет не более 1%. В 10-15% случаях развивается хронический гепатит B.
Хронический гепатит B — это диффузный воспалительный процесс в печени, который диагностируется в течение полугода и более, имеет малосимптомное течение и нередко выявляется только по результатам лабораторного исследования, при этом скрытая субклиническая фаза может продолжаться несколько лет. Важным признаком хронического гепатита B служит увеличенная печень с плотной консистенцией. Реже обнаруживается увеличение селезенки.
При прогрессировании болезни у части больных развиваются сосудистые звездочки на коже (телеангиэктазия), стойкое покраснение кожи ладоней (пальмарная эритема). Геморрагический синдром проявляется кровоизлияниями в кожу, кровоточивостью десен, носовыми кровотечениями.
Выделяют хронический гепатит B с низкой и высокой репликативной активностью. В первом случае хронический гепатит B имеет доброкачественное течение. Во втором случае хронический гепатит B протекает с медленным, но неуклонным прогрессированием или чередованием клинико-биохимических обострений и ремиссий.
Обострение хронического гепатита B сопровождается интоксикацией, умеренно выраженной желтухой, диспепсическим синдромом, субфебрильной лихорадкой, геморрагическим синдромом, внепеченочными проявлениями.
Примерно треть случаев хронического репликативного гепатита B заканчивается циррозом печени, который длительное время может быть клинически компенсированным и выявляться при морфологическом исследовании. Цирроз печени характеризуется распространенным фиброзом с узловой перестройкой паренхимы печени, нарушением дольковой структуры и образованием внутрипеченочных анастомозов. Неблагоприятный исход заболевания может быть обусловлен развитием острой печеночной недостаточности, портальной гипертензией и кровотечением из варикозно расширенных вен пищевода, присоединением бактериальной инфекции, формированием гепатокарциномы.
Прогноз при репликативном хроническом гепатите B с высокой активностью и циррозе печени обычно серьезный или неблагоприятный.
Лечение гепатита B
При легкой форме болезни основой лечения служит щадящий двигательный и диетический режим.
При средней тяжести болезни проводят дезинтоксикацию с применением обильного питья, энтеросорбентов, инфузии растворов глюкозы, Рингера, гемодеза. Дополнительно используют средства метаболической терапии. В период реконвалесценции назначают эссенциале, гепатопротекторы.
При тяжелых формах гепатита B увеличивают объем дезинтоксикационных средств (до 3 л в сутки). Наряду с базисной инфузионной терапией принято назначать глюкокортикоиды (обычно преднизолон), ингибиторы протеаз, спазмолитики, диуретические средства, антибиотики широкого спектра действия для предупреждения вторичной бактериальной инфекции.
При развитии острой печеночной недостаточности проводится интенсивная терапия в условиях специализированного отделения.
При лечении хронической формы гепатита B применяют противовирусные химиопрепараты и рекомбинантные препараты альфа-интерферона. Также применяются патогенетические средства для коррекции нарушенных функций печени.
Профилактика гепатита B
Для предупреждения ятрогенного распространения гепатита B проводят раннее выявление больных, контроль за донорской кровью, используют одноразовые инструменты, тщательно стерилизуют приборы многократного пользования, применяют одноразовые перчатки. Для активной иммунизации применяют различные типы генно-инженерных вакцин, которые вводят троекратно, при этом защитный эффект сохраняется в течение 5-10 лет. Повторная вакцинация проводится через 7 лет. Для пассивной иммунизации в экстренных случаях однократно вводят гипериммунный иммуноглобулин против гепатита B, который оказывает защитное действие при его введение не позднее 48 часов после вероятного заражения, с последующим проведением вакцианации.
Особенности клинической картины и лечения гепатита B
Гепатит Б, несмотря на повсеместную санитарно-просветительскую работу и эффективные меры профилактики в виде вакцинации, остаётся одним из самых распространённых гемоконтактных заболеваний. Статистика приводит поистине пугающие данные – четвёртая часть населения Земли инфицирована. Его опасность заключается в стёртой клинике и быстром развитии осложнений. В этой статье мы рассмотрим способы передачи вируса, симптомы и эффективное лечение патологии.
Основная информация о гепатите В
Гепатит B является вирусным заболеванием, наблюдающимся исключительно у людей.
Для него характерны:
- интоксикация;
- симптомы повреждения ткани печени;
- достаточно быстрое формирование осложнений.
К сожалению, распространённость нозологии просто катастрофическая.
Хочу представить вам следующие статистические данные, публикуемые Всемирной организацией здравоохранения:
- маркеры инфекции выявлены у 2,5 млрд. человек;
- перманентными, то есть постоянными, носителями вируса стали почти 370 млн. жителей планеты.
Как видите, проблема очень актуальна, поэтому каждый должен владеть информацией о способах передачи вируса гепатита Б для того, чтобы обезопасить себя от заражения. Об этом мы поговорим несколько позже.
Болезнь чаще всего наблюдается у мужчин, особенно в возрасте от 20 до 40 лет. Нередко обнаруживается и у ослабленных, маловесных или недоношенных новорожденных.
И, конечно же, узнав о механизмах инфицирования, вы поймёте, почему больше всех подвержены патологии наркоманы и гомосексуалисты, имеющие многочисленных половых партнёров.
Особенности вируса
Инициирует заболевание вирус гепатита В, являющийся представителем рода Orthohepadnavirus и семейства Hepadnaviridae.
Но я считаю, что полезнее для вас окажется информация о «живучести» этого инфекционного агента:
- он способен годами существовать в крови, даже в замороженном виде;
- при кипячении погибает лишь спустя 30 минут;
- не реагирует на кислую среду, но чувствителен к хлорамину, перекиси водорода, этиловому спирту, формалину.
Восприимчивость человеческого организма к патогену крайне высока. После выздоровления развивается длительный, нередко пожизненный иммунитет. Происходит это лишь при условии полного восстановления пациента.
Гепатит В таит в себе большую угрозу, ведь при заражении только в 1 из 100-200 случаев появляется выраженная клиническая картина, а в остальных же он протекает бессимптомно до момента формирования осложнений.
Интересной особенностью вируса считается то, что защитные процессы направлены не на возбудителя, а на клетки собственной печени. Возникает своеобразная аутоиммунная агрессия.
Пути передачи инфекции
Прежде чем узнать, как передаётся инфекция, нужно понять — кто же способен её распространять. Это пациенты:
- страдающие острым или хроническим гепатитом;
- вирусоносители (идущие на поправку больные, клинически здоровые или же люди с хронической формой патологии).
Возбудитель обнаруживается в большом количестве в крови (цельной, сыворотке, плазме) и отделяемом из раны, царапины, трещины кожных покровов. В меньшей концентрации он содержится в цервикальном или вагинальном секрете, семенной жидкости и слюне.
Оказывается, что следы вируса иногда выявляются и в моче, кале, слезах, грудном молоке. Он способен в ряде случаев проникать и в пот.
Теперь поговорим о самом главном – механизмах распространения гепатита В. Они делятся на естественные и искусственные.
К первым относятся следующие пути передачи:
- вертикальный, именуемый также перинатальный. При этом возбудитель попадает из материнского организма в детский либо во время беременности (5%), либо в момент родов (95%);
- горизонтальный, или же контактный. Под этим термином подразумевается инфицирование через загрязнённые кровью или другими биологическими жидкостями больного предметы быта (кружки, щётки, полотенца и т.д.). Подобное возможно при условии дефекта кожных или слизистых покровов, как носителя вируса, так и заразившегося. Данный механизм реализуется также за счёт половых контактов. 40% взрослых пациентов пострадали именно по этой причине.
Гепатит Б передаётся и при парентеральных процедурах, которые представляют искусственный механизм распространения. Давайте подробнее разберём, какие же манипуляции могут привести к попаданию инфекции в организм.
Сюда относят:
- переливание заражённой крови или её компонентов (плазма, интерферон, иммуноглобулин и т.п.);
- применение загрязнённого биоматериалом больных инструментария (от 7 до 30% случаев);
- введение наркотических средств использованными иглами;
- выполнение маникюра, татуировок, прокалывание ушей и т.д.
Любое действие, сопряжённое с уколами или другим нарушением целостности ваших кожных покровов и слизистых, теоретически может привести к заражению вирусом.
Стадии
Гепатит В является инфекционным заболеванием, поэтому ему присуща стадийность течения, которая включает:
- инкубационный период — колеблется от 50 до 180 дней, но чаще занимает около 2,5 месяцев. За это время вирус успевает размножиться и начинает разрушать клетки печени;
- продромальный период – возникает общеинтоксикационный гриппоподобный синдром (вялость, ломота в теле, быстрая утомляемость, головная боль);
- период разгара, или выраженной клиники, проявляющийся желтухой, увеличением печени, диспепсией;
- этап выздоровления или формирования хронического патологического процесса в гепатоцитах.
Проявления
Прежде чем описать симптомы гепатита В, скажу что они всецело зависят от течения заболевания.
Патология представлена следующими формами:
- фульминантной, при которой значительное повреждение печени происходит молниеносно — за считанные недели (3-4);
- безжелтушной, по сути бессимптомной, когда об инфекции узнают при рутинном обследовании;
- острой;
- хронической персистирующей, характеризующейся длительными ремиссиями и кратковременными обострениями;
- хронической активной, отличающейся частыми обострениями и развитием осложнений.
Как показывает практика, гепатит В протекает тяжелее у беременных, детей и молодых пациентов. У них риск хронизации заболевания намного выше, а также чаще наблюдается летальный исход.
Клиническая картина острой формы
Появление симптомов гепатита В сопряжено с нарушением основных функций печени:
- белковосинтетической;
- дезинтоксикационной;
- пищеварительной.
Зная это, вы легко поймёте, почему возникают те или иные признаки патологии.
Клиническая картина острой формы нозологии включает:
- постоянную слабость, частую головную боль, головокружение, ломоту в мышцах, субфебрилитет (повышение температуры до 38,0 0 С);
- отвращение к пище, назойливую тошноту, рвоту, усиленное газообразование, нарушение стула (диарею);
- увеличение печени, тяжесть в правом подреберье;
- жёлтую окраску кожных покровов и склер, зуд;
- потемнение мочи наряду с обесцвечиванием каловых масс;
- формирование «сосудистых звёздочек» на теле, особенной верхней его половине, которые представляют собой мелкие кровоизлияния и расширения подкожных капилляров;
- колебания артериального давления;
- психоэмоциональные нарушения (раздражительность, агрессивность, лабильность настроения).
При нарастании печёночной недостаточности появляется угнетение сознания вплоть до коматозного состояния.
Хроническое течение
Хронический гепатит В характеризуется чередованием периодов ремиссий и рецидивов. Во втором случае его клиника напоминает проявления острой формы. Когда же наблюдается относительное затишье, то на первый план выходят проявления портальной гиперетензии, обусловленной развитием фиброзных изменений в печени, проще говоря, разрастанием соединительной ткани, которая замещает гепатоциты.
Итак, к особенностям этой формы патологии можно отнести следующие:
- красные, так называемые «печёночные», ладони;
- выраженную кровоточивость;
- снижение массы тела;
- увеличение печени и селезёнки, которые становятся плотными;
- венозную сетку на передней брюшной стенке.
Диагностика
Чтобы качественно и полноценно вылечить гепатит В, нужно его выявить как можно раньше. В этом поможет современная диагностика, которая на данный момент поставлена на высокий уровень и включает:
- лабораторные методы;
- инструментальное обследование.
Проводимые анализы крови на маркеры инфекции сверхчувствительны, но, несмотря на это, нередко возникают ситуации с ложноположительным результатом.
Лабораторная
Лабораторную диагностику можно подразделить на специфическую и неспецифическую. Поговорим вначале о последней. Сюда относят:
- клинический анализ крови (выявляют лимфоцитоз, иногда лимфопению при хроническом гепатите, возрастание СОЭ);
- биохимический анализ крови (характеризуется увеличением концентрации прямого билирубина, трансаминаз: АЛТ, АСТ и снижением уровня проконвертина, протромбина, альбумина).
Эти изменения могут наблюдаться и при других состояниях, сопровождающихся повреждением печени. Поэтому до проведения анализа крови на меркеры гепатита В невозможно говорить о его наличии или отсутствии. Для подтверждения диагноза в сыворотке должны быть обнаружены:
- антигены HBs, HBe и антитела к ним;
- иммуноглобулины к НВс класса М, по мере прогрессирования патологии появляются IgG;
- ДНК вируса при проведении полимеразной цепной реакции;
О хронизации процесса свидетельствует циркуляция в крови HBs-антигена на протяжении полугода. При этом может не быть симптомов патологии и изменений в биохимическом анализе.
Инструментальная
Инструментальная диагностика гепатита В включает:
- УЗ-исследование, благодаря которому выявляют признаки воспалительных изменений, фиброза и цирроза, и что не менее важно, портальной гипертензии;
- пункционную биопсию, сопровождающуюся гистологическим и цитологическим изучением полученной ткани печени. При этом можно сделать заключение не только о тяжести воспалительно-деструктивных процессов в органе, но и оценить степень разрастания соединительной ткани. Также метод позволяет верифицировать этиологию заболевания, если результаты лабораторных анализов были сомнительны.
Совет специалиста
К сожалению, большинство моих коллег слишком сильно полагаются на технику и не рассказывают пациентам о правилах подготовки к забору материала. Ведь именно этот этап поможет вам в итоге получить достоверные сведения. За трое суток до похода в лабораторию вы должны исключить из своего рациона жирную, острую пищу, алкоголь, энергетические напитки. Также стоит отказаться от табакокурения. Доктор должен быть осведомлён об употреблении вами каких-либо препаратов или наличии эндокринной патологии, беременности. Так как некоторые вещества способны ввести в заблуждение даже самую точную аппаратуру.
Общие принципы лечения
На Западе уже давно поняли: намного проще и дешевле предотвратить патологию, чем потом тратить здоровье и колоссальные средства на всевозможные медикаменты, обследования и процедуры. То есть нужно проводить повсеместную профилактику, которая включает вакцинацию и соблюдение мер личной безопасности, исключающих возможность заражения.
Тем, кто всё же оказался инфицированным, предстоит лечение гепатита В, нередко занимающее долгие годы. Основные терапевтические мероприятия перечислены в таблице.
Для нормализации пищеварения назначают:
- «Мезим»;
- «Панкреатин»;
- «Фестал».
Применение гепатопротекторов и желчегонных препаратов
|
|
|
|
Такие группы препаратов как иммуномодуляторы («Тималин», «Тимоген»), кортикостероиды («Дексаметазон»), седативные средства («Седуксен») применяются исходя из симптомов и тяжести течения патологии.
Обратите внимание: лечение гепатита В, а именно его острой формы и стадии обострения, не отличаются. А вот период ремиссии в терапии не нуждается — в это время необходимо придерживаться диеты, отказаться от вредных привычек, избегать стресса и переутомления, чтобы исключить рецидив заболевания.
Осложнения
Думаю, не стоит объяснять очевидный факт: рано начатое лечение, в 50-70% случаев позволяет избежать осложнений патологии. Обычно пациенты узнав, чем опасен гепатит В, сразу же рьяно принимаются за терапию и неукоснительно соблюдают рекомендации врача.
Заболевание может привести к:
- развитию острой печёночной недостаточности и коме;
- ДВС-синдрому, характеризующемуся массивными кровотечениями;
- циррозу и портальной гипертензии (при хроническом процессе);
- гепатоцеллюлярной карциноме – особо злокачественной форме рака печени.
Ухудшить состояние пациента способно присоединение гепатита D, который самостоятельно существовать не может.
Отмечу, что заболевание крайне редко заканчивается летально. Чаще исходом патологии становится её хронизация с развитием цирротических изменений.
Клинический случай
На приём обратился мужчина 26 лет с жалобами на головную боль, общую слабость, нарушение пищеварения: тошноту, рвоту после еды, диарею, пожелтение склер и кожный зуд. Наличие хронического гепатита отрицает. Но сообщает о том, что делал татуировку частным образом около четырёх месяцев назад. Во время осмотра обращают на себя внимание иктеричность белков глаз, расчёсы и геморрагии на коже, увеличение печени и болезненность при её пальпации, консистенция органа дряблая. Был выставлен предварительный диагноз: «Острый вирусный гепатит».
Назначен стандартный комплекс обследования: клинический и биохимический анализ крови, анализ на маркеры гепатитов В и С, УЗИ печени. В итоге диагноз подтвердился, были выявлены антигены гепатита В.
В процессе лечения больному рекомендованы диета и постельный режим. Он получал: «Гемодез», «Атоксил», «Панкреатин», УДХК, «Карсил», «Мексипридол», «Циклоферон». Состояние пациента нормализовалось: исчезли иктеричность склер и геморрагии, улучшились показатели биохимического анализа крови, также уменьшилась концентрация антигенов вируса. Через три недели он был выписан на амбулаторное долечивание.
Как проводили диагностику и лечение гепатита В в вашем случае? Давайте поговорим об этом в комментариях.
Вирусные гепатиты: симптомы, пути заражения, лечение и профилактика
Из всех форм вирусных гепатитов гепатит А является наиболее распространенным. От момента заражения до появления первых признаков болезни проходит от 7 до 50 дней. Чаще всего начало заболевания сопровождается подъемом температуры и может напоминать грипп. Большинство случаев завершается спонтанным выздоровлением и не требует активного лечения. При тяжелом течении назначают капельницы, устраняющие токсическое действие вируса на печень.
Вирус гепатита В передается половым путем, при инъекциях нестерильными шприцами у наркоманов, от матери — плоду. В типичных случаях заболевание начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Иногда появляются высыпания. Происходит увеличение печени и селезенки. Также может быть потемнение мочи и обесцвечивание кала.
Гепатит С — наиболее тяжелая форма вирусного гепатита, которую называют еще посттрансфузионным гепатитом. Это значит, что заболевали им после переливания крови. Это связано с тем, что тестировать донорскую кровь на вирус гепатита С стали всего несколько лет назад. Достаточно часто происходит заражение через шприцы у наркоманов. Возможен половой путь передачи и от матери — плоду. Наибольшую опасность представляет собой хроническая форма этой болезни, которая нередко переходит в цирроз и рак печени.
Хроническое течение развивается примерно у 70-80% больных. Сочетание гепатита С с другими формами вирусного гепатита резко утяжеляет заболевание и грозит летальным исходом.
Гепатит D — «болезнь‑спутник», осложняющая течение гепатита B.
Гепатит E похож на гепатит A, но начинается постепенно и опаснее для беременных.
Последний в семействе гепатитов, гепатит G, похож на C, но менее опасен.
Пути заражения
Вирусы гепатита попадают в организм человека двумя основными способами. Больной человек может выделять вирус с фекалиями, после чего тот с водой или пищей попадает в кишечник других людей. Врачи называют такой механизм заражения фекально‑оральным. Он характерен для вирусов гепатита А и Е. Таким образом, гепатит А и гепатит Е возникают в основном из‑за несоблюдения личной гигиены, а также при несовершенстве системы водоснабжения. Этим объясняется наибольшая распространенность этих вирусов в малоразвитых странах.
Второй путь заражения — контакт человека с инфицированной кровью. Он характерен для вирусов гепатитов В, С, D, G. Наибольшую опасность, ввиду распространенности и тяжелых последствий заражения, представляют вирусы гепатитов В и С.
Ситуации, при которых чаще всего происходит заражение:
— переливание донорской крови. Во всем мире в среднем 0,01-2% доноров являются носителями вирусов гепатита, поэтому в настоящее время донорская кровь перед переливанием реципиенту исследуется на наличие вирусов гепатита В и С. Риск инфицирования повышается у лиц, нуждающихся в повторных переливаниях крови или ее препаратов
— использование одной иглы разными людьми во много раз увеличивает риск заражения гепатитами В, С, D, G. Это самый распространенный путь заражения среди наркоманов;
— вирусы B, С, D, G могут передаваться при половом контакте. Чаще всего половым путем передается гепатит В. Считается, что вероятность заражения гепатитом С у супругов мала.
Путь заражения от матери к ребенку (врачи называют его «вертикальный») наблюдается не так часто. Риск повышается, если женщина имеет активную форму вируса или в последние месяцы беременности перенесла острый гепатит. Вероятность заражения плода резко увеличивается, если мать, кроме вируса гепатита, имеет ВИЧ‑инфекцию. С молоком матери вирус гепатита не передается. Вирусы гепатитов В, С D, G передаются при нанесении татуировки, иглоукалывании, прокалывании ушей нестерильными иглами. В 40% случаев источник заражения остается неизвестным.
Симптомы
От момента заражения до появления первых признаков болезни проходит разное время: от 2-4 недель при гепатите А, до 2-4 и даже 6 месяцев при гепатите В. По истечении этого периода, во время которого вирус размножается и адаптируется в организме, болезнь начинает проявлять себя.
Сначала, до появления желтухи, гепатит напоминает грипп и начинается с повышения температуры, головной боли, общего недомогания, ломоты в теле, как при гепатите А. При гепатитах B и С начало, как правило, более постепенное, без резкого подъема температуры. Так, вирус гепатита В проявляет себя незначительной температурой, болью в суставах, иногда высыпаниями.
Начальные проявления гепатита С могут ограничиться слабостью и снижением аппетита. Через несколько дней картина начинает меняться: пропадает аппетит, появляются боли в правом подреберье, тошнота, рвота, темнеет моча и обесцвечивается кал. Врачи фиксируют увеличение печени и реже — селезенки. В крови обнаруживаются характерные для гепатитов изменения: специфические маркеры вирусов, увеличивается билирубин, печеночные пробы увеличиваются в 8-10 раз.
Обычно после появления желтухи состояние больных улучшается. Однако этого не происходит при гепатите С, а также у хронических алкоголиков и наркоманов, независимо от вида вируса, вызывающего заболевание, из‑за интоксикации организма. У остальных же больных постепенно, в течение нескольких недель, происходит обратное развитие симптомов. Так протекают острые формы вирусных гепатитов.
Клиническое течение гепатитов может быть разной степени тяжести: легкая, среднетяжелая и тяжелая формы. Есть еще и четвертая, фульминантная, то есть молниеносная форма. Это самая тяжелая разновидность гепатита, при которой развивается массивный некроз печени, заканчивается обычно смертью больного.
Наибольшую опасность представляет хроническое течение гепатитов. Хронизация характерна только для гепатитов B, C, D. Наиболее характерными признаками хронических гепатитов являются недомогание и усиливающаяся к концу дня повышенная утомляемость, невозможность выполнять прежние физические нагрузки. На далеко зашедшей стадии хронического вирусного гепатита обнаруживаются желтуха, потемнение мочи, кожный зуд, кровоточивость, похудание, увеличение печени и селезенки, сосудистые звездочки.
Лечение
Длительность гепатита А составляет в среднем 1 месяц.
Специального противовирусного лечения при этом заболевании не требуется. Лечение включает в себя: базисную терапию, постельный режим, соблюдение диеты. При наличии показаний назначается дезинтоксикационная терапия (внутривенно или перорально), симптоматическая терапия. Обычно рекомендуют избегать употребления алкоголя, который, как ядовитое вещество, может ослабить и без того поврежденную печень.
Острый вирусный гепатит В с выраженными клиническими симптомами заканчивается выздоровлением более чем в 80% случаев. У больных, перенесших безжелтушную и субклиническую формы, гепатит В часто хронизируется. Хронический гепатит приводит со временем к развитию цирроза и рака печени. Полного излечения хронического гепатита В практически не наступает, но можно добиться благоприятного течения заболевания при условии выполнения определенных рекомендаций, касающихся режима труда и отдыха, питания, психоэмоциональных нагрузок, а также при приеме препаратов, улучшающих обменные процессы в клетках печени.
В обязательном порядке проводится базисная терапия. Противовирусное лечение назначается и проводится под строгим контролем врача и в тех случаях, когда имеются показания. К противовирусному лечению относятся препараты группы интерферонов. Лечение проводится длительно. Иногда бывают необходимы повторные курсы терапии.
Гепатит C — наиболее серьезный вид гепатита. Развитие хронической формы наблюдается как минимум у каждого седьмого заболевшего. У этих больных высок риск развития цирроза и рака печени. Основой всех схем лечения является интерферон‑альфа. Механизм действия этого препарата заключается в предотвращении инфицирования новых клеток печени (гепатоцитов). Применение интерферона не может гарантировать полного выздоровления, однако, лечение им предотвращает развитие цирроза или рака печени.
Гепатит D протекает только на фоне гепатита B. Лечение гепатита D должно проводиться в стационаре. Требуется как базисная, так и противовирусная терапия.
Гепатит E не лечат, так как организм человека достаточно силен, чтобы избавиться от вируса без помощи лечения. Через месяц‑полтора наступает полное выздоровление. Иногда доктора назначают симптоматическую терапию для устранения головной боли, тошноты и других неприятных симптомов.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей и печеночная кома, и если нарушение в работе желчевыводящих путей поддается терапии, то печеночная кома является грозным признаком молниеносной формы гепатита, заканчивающейся летальным исходом практически в 90% случаях. В 80% случаев молниеносное течение обусловлено сочетанным действием вирусов гепатитов В и D. Печеночная кома наступает из‑за массивного омертвения (некроза) клеток печени. Продукты распада печеночной ткани попадают в кровь, вызывая поражение центральной нервной системы и угасание всех жизненных функций.
Хронический гепатит опасен тем, что отсутствие адекватного лечения нередко приводит к циррозу, а иногда и раку печени.
Самое тяжелое течение гепатита вызывает сочетание двух и более вирусов, например В и D или B и С. Встречается даже B+D+C. В этом случае прогноз крайне неблагоприятный.
Профилактика
Чтобы уберечься от заражения гепатитами, необходимо соблюдать несложные правила.
Не следует употреблять некипяченую воду, всегда мыть фрукты и овощи, не пренебрегать термической обработкой продуктов. Так можно предотвратить заражение гепатитом А.
В целом, необходимо избегать контакта с биологическим жидкостями других людей. Для предохранения от гепатитов В и С — в первую очередь с кровью. В микроскопических количествах кровь может остаться на бритвах, зубных щетках, ножницах для ногтей. Не стоит делить эти предметы с другими людьми. Нельзя делать пирсинг и татуировки нестерильными приборами. Необходимо принимать меры предосторожности при сексе.
Материал подготовлен на основе информации открытых источников