Гиперальдостеронизм – патологическое состояние, обусловленное повышенной продукцией альдостерона — основного минералокортикоидного гормона коры надпочечников. При первичном гиперальдостеронизме наблюдается артериальная гипертензия, головные боли, кардиалгия и нарушение сердечного ритма, ухудшение зрения, мышечная слабость, парестезии, судороги. При вторичном гиперальдостеронизме развиваются периферические отеки, хроническая почечная недостаточность, изменения глазного дна. Диагностика различных типов гиперальдостеронизма включает биохимический анализ крови и мочи, функциональные нагрузочные тесты, УЗИ, сцинтиграфию, МРТ, селективную венографию, исследование состояния сердца, печени, почек и почечных артерий. Лечение гиперальдостеронизма при альдостероме, раке надпочечников, рениноме почек – оперативное, при других формах – медикаментозное.
МКБ-10
- Причины гиперальдостеронизма
- Патогенез
- Симптомы гиперальдостеронизма
- Диагностика
- Лечение гиперальдостеронизма
- Прогноз и профилактика гиперальдостеронизма
- Цены на лечение
Общие сведения
Гиперальдостеронизм включает в себя целый комплекс различных по патогенезу, но близких по клиническим признакам синдромов, протекающих с избыточной секрецией альдостерона. Гиперальдостеронизм может быть первичным (обусловленным патологией самих надпочечников) и вторичным (обусловленным гиперсекрецией ренина при других заболеваниях). Первичный гиперальдостеронизм диагностируется у 1-2% пациентов с симптоматической артериальной гипертензией. В эндокринологии 60—70% пациентов с первичным гиперальдостеронизмом составляют женщины в возрасте 30—50 лет; описаны немногочисленные случаи выявления гиперальдостеронизма среди детей.

Причины гиперальдостеронизма
В зависимости от этиологического фактора различают несколько форм первичного гиперальдостеронизма, из которых 60-70 % случаев приходится на синдром Конна, причиной которого является альдостерома — альдостеронпродуцирующая аденома коры надпочечников. Наличие двусторонней диффузно-узелковой гиперплазии коры надпочечников приводит к развитию идиопатического гиперальдостеронизма.
Существует редкая семейная форма первичного гиперальдостеронизма с аутосомно-доминантным типом наследования, обусловленная дефектом фермента 18-гидроксилазы, выходящего из-под контроля ренин-ангиотензиновой системы и корригируемого глюкокортикоидами (встречается у больных молодого возраста с частыми случаями артериальной гипертензии в семейном анамнезе). В редких случаях первичный гиперальдостеронизм может быть вызван раком надпочечника, способным продуцировать альдостерон и дезоксикортикостерон.
Вторичный гиперальдостеронизм возникает как осложнение ряда заболеваний сердечно-сосудистой системы, патологии печени и почек. Вторичный гиперальдостеронизм наблюдается при сердечной недостаточности, злокачественной артериальной гипертонии, циррозе печени, синдроме Бартера, дисплазии и стенозе почечных артерий, нефротическом синдроме, рениноме почек и почечной недостаточности.
К усилению секреции ренина и развитию вторичного гиперальдостеронизма приводит потеря натрия (при диете, диарее), уменьшение объема циркулирующей крови при кровопотере и дегидратации, чрезмерное потребление калия, длительный прием некоторых лекарственных средств (диуретиков, КОК, слабительных). Псевдогиперальдостеронизм развивается при нарушении реакции дистальных почечных канальцев на альдостерон, когда, несмотря на его высокий уровень в сыворотке крови, наблюдается гиперкалиемия. Вненадпочечниковый гиперальдостеронизм отмечается достаточно редко, например, при патологии яичников, щитовидной железы и кишечника.
Патогенез
Первичный гиперальдостеронизм (низкорениновый) обычно связан с опухолевым или гиперпластическим поражением коры надпочечников и характеризуется сочетанием повышенной секреции альдостерона с гипокалиемией и артериальной гипертензией.
Основу патогенеза первичного гиперальдостеронизма составляет влияние избытка альдостерона на водно-электролитный баланс: повышение реабсорбции ионов натрия и воды в почечных канальцах и усиленное выведение ионов калия с мочой, приводящее к задержке жидкости и гиперволемии, метаболическому алкалозу, снижению выработки и активности ренина плазмы крови. Отмечается нарушение гемодинамики — повышение чувствительности сосудистой стенки к действию эндогенных прессорных факторов и сопротивления периферических сосудов току крови. При первичном гиперальдостеронизме выраженный и длительный гипокалиемический синдром приводит к дистрофическим изменениям в почечных канальцах (калиепенической нефропатии) и мышцах.
Вторичный (высокорениновый) гиперальдостеронизм возникает компенсаторно, в ответ на снижение объема почечного кровотока при различных заболеваниях почек, печени, сердца. Вторичный гиперальдостеронизм развивается за счет активации ренин-ангиотензиновой системы и усиления продукции ренина клетками юкстагломерулярного аппарата почек, оказывающих избыточную стимуляцию коры надпочечников. Характерные для первичного гиперальдостеронизма выраженные электролитные нарушения при вторичной форме не возникают.
Симптомы гиперальдостеронизма
Клиническая картина первичного гиперальдостеронизма отражает нарушения водно-электролитного баланса, вызванные гиперсекрецией альдостерона. Вследствие задержки натрия и воды у пациентов с первичным гиперальдостеронизмом возникает выраженная или умеренная артериальная гипертензия, головные боли, ноющие боли в области сердца (кардиалгия), нарушения сердечного ритма, изменения глазного дна с ухудшением зрительной функции (гипертоническая ангиопатия, ангиосклероз, ретинопатия).
Дефицит калия приводит к появлению быстрой утомляемости, мышечной слабости, парестезий, приступов судорог в различных группах мышц, периодических псевдопараличей; в тяжелых случаях – к развитию дистрофии миокарда, калиепенической нефропатии, нефрогенного несахарного диабета. При первичном гиперальдостеронизме в отсутствие сердечной недостаточности периферические отеки не наблюдаются.
При вторичном гиперальдостеронизме наблюдается высокий уровень артериального давления (c диастолическим АД > 120 мм.рт.ст.), постепенно приводящий к поражению сосудистой стенки и ишемии тканей, ухудшению функции почек и развитию ХПН, изменениям глазного дна (кровоизлияниям, нейроретинопатии). Наиболее частым признаком вторичного гиперальдостеронизма являются отеки, гипокалиемия встречается в редких случаях. Вторичный гиперальдостеронизм может протекать без артериальной гипертензии (например, при синдроме Бартера и псевдогиперальдостеронизме). У некоторых пациентов наблюдается малосимптомное течение гиперальдостеронизма.
Диагностика
Диагностика предусматривает дифференциацию различных форм гиперальдостеронизма и определение их этиологии. В рамках начальной диагностики проводится анализ функционального состояния ренин-ангиотензин-альдостероновой системы с определением альдостерона и ренина в крови и моче в покое и после нагрузочных тестов, калий-натриевого баланса и АКТГ, регулирующих секрецию альдостерона.
Для первичного гиперальдостеронизма характерно повышение уровня альдостерона в сыворотке крови, снижение активности ренина плазмы (АРП), высокое соотношение альдостерон/ренин, гипокалиемия и гипернатриемия, низкая относительная плотность мочи, значительное усиление суточной экскреции калия и альдостерона с мочой. Основным диагностическим критерием вторичного гиперальдостеронизма является повышенный показатель АРП (при рениноме — более 20–30 нг/мл/ч).
С целью дифференциации отдельных форм гиперальдостеронизма проводят пробу с спиронолактоном, пробу с нагрузкой гипотиазидом, «маршевую» пробу. С целью выявления семейной формы гиперальдостеронизма проводят геномное типирование методом ПЦР. При гиперальдостеронизме, корригируемом глюкокортикоидами, диагностическое значение имеет пробное лечение дексаметазоном (преднизолоном), при котором устраняются проявления заболевания, и нормализуется артериальное давление.
Для выяснения природы поражения (альдостерома, диффузно-узелковая гиперплазия, рак) используют методы топической диагностики: УЗИ надпочечников, сцинтиграфию, КТ и МРТ надпочечников, селективную венографию с одновременным определением уровней альдостерона и кортизола в крови надпочечниковых вен. Также важно установить заболевание, вызвавшее развитие вторичного гиперальдостеронизма с помощью исследований состояния сердца, печени, почек и почечных артерий (ЭхоКГ, ЭКГ, УЗИ печени, УЗИ почек, УЗДГ и дуплексное сканирование почечных артерий, мультиспиральная КТ, МР-ангиография).
Лечение гиперальдостеронизма
Выбор метода и тактики лечения гиперальдостеронизма зависит от причины гиперсекреции альдостерона. Обследование пациентов проводится эндокринологом, кардиологом, нефрологом, офтальмологом. Медикаментозное лечение калийсберегающими диуретиками (спиролактоном) проводят при разных формах гипоренинемического гиперальдостеронизма (гиперплазии коры надпочечников, альдостероме) как подготовительный этап к операции, что способствует нормализации артериального давления и устранению гипокалиемии. Показана низкосолевая диета с увеличенным содержанием в пищевом рационе продуктов, богатых калием, а также введение препаратов калия.
Лечение альдостеромы и рака надпочечников – оперативное, заключается в удалении пораженного надпочечника (адреналэктомии) с предварительным восстановлением водно-электролитного баланса. Больных с двусторонней гиперплазией коры надпочечников обычно лечат консервативно (спиронолактон) в комбинации с ингибиторами АПФ, антагонистами кальциевых каналов (нифедипином). При гиперпластических формах гиперальдостеронизма полная двусторонняя адреналэктомия и правосторонняя адреналэктомия в сочетании с субтотальной резекцией левого надпочечника малоэффективны. Гипокалиемия исчезает, но отсутствует желаемый гипотензивный эффект (АД нормализуется лишь в 18% случаев) и есть высокий риск развития острой надпочечниковой недостаточности.
При гиперальдостеронизме, поддающемся коррекции глюкокортикоидной терапии, для устранения гормонально-метаболических нарушений и нормализации АД назначают гидрокортизон или дексаметазон. При вторичном гиперальдостеронизме комбинированную антигипертензивную терапию проводят на фоне патогенетического лечения основного заболевания под обязательным контролем ЭКГ и уровня калия в плазме крови.
В случае вторичного гиперальдостеронизма вследствие стеноза почечных артерий для нормализации кровообращения и функционирования почки возможно проведение чрескожной рентгеноэндоваскулярной баллонной дилатации, стентирования пораженной почечной артерии, открытой реконструктивной операции. При выявлении рениномы почки показано хирургическое лечение.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести заболевания-первопричины, степени поражения сердечно-сосудистой и мочевыделительной системы, своевременности и лечения. Радикальное оперативное лечение или адекватная медикаментозная терапия обеспечивают высокую вероятность выздоровления. При раке надпочечника прогноз неблагоприятный.
С целью профилактики гиперальдостеронизма необходимо постоянное диспансерное наблюдение лиц с артериальной гипертензией, заболеваниями печени и почек; соблюдение медицинских рекомендаций относительно приема медикаментов и характера питания.
Первичный гиперальдостеронизм — Обзор информации

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Первичный альдостеронизм (синдром Конна) — альдостеронизм, вызванный автономной продукцией альдостерона корой надпочечников (вследствие гиперплазии, аденомы или карциномы). К симптомам и признакам относятся эпизодическая слабость, повышение артериального давления, гипокалиемия. Диагностика включает определение уровня альдостерона плазмы и активность ренина плазмы. Лечение зависит о причины. Опухоль по возможности удаляется; при гиперплазии спиронолактон или близкие препараты могут нормализовать артериальное давление и вызывать исчезновение других клинических проявлений.
Альдостерон является наиболее сильнодействующим минералокортикоидом, вырабатываемым надпочечниками. Он регулирует задержку натрия и потерю калия. В почках альдостерон вызывает перенос натрия из просвета дистальных канальцев в канальцевые клетки в обмен на калий и водород. Тот же эффект наблюдается в слюнных, потовых железах, клетках слизистой кишечника, обмене между внутри и внеклеточной жидкостью.
Секреция альдостерона регулируется ренин-ангиотензиновой системой и в меньшей степени — АКТГ. Ренин, протеолитический фермент, накапливается в юкстагломерулярных клетках почек. Снижение объема и скорости кровотока в афферентных почечных артериолах индуцирует секрецию ренина. Ренин превращает ангиотензиноген печени в ангиотензин I, который при помощи ангиотензинпревращающего фермента трансформируется в ангиотензин II. Ангиотензин II вызывает секрецию альдостерона и в меньшей степени секрецию кортизола и деоксикортикостерона, также обладающих прессорной активностью. Задержки натрия и воды, вызванные повышенной секрецией альдостерона, увеличивают объем циркулирующей крови и снижают выделение ренина.
Синдром первичного гиперальдостеронизма описал J. Conn (1955) в связи с альдостеронпродуцирующей аденомой коры надпочечников (альдостеромой), удаление которой привело к полному выздоровлению больной. В настоящее время собирательное понятие первичного гиперальдостеронизма объединяет ряд близких по клиническим и биохимическим признакам, но различных по патогенезу заболеваний, в основе которых лежит чрезмерная и независимая (или частично зависимая) от системы ренин-ангиотензин продукция альдостерона корой надпочечников.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Код по МКБ-10
Что вызывает первичный альдостеронизм?
Первичный альдостеронизм может быть вызван аденомой, обычно односторонней, клеток клубочкового слоя коры надпочечников или реже карциномой или гиперплазией надпочечников. При гиперплазии надпочечников, которая чаще наблюдается у пожилых мужчин, оба надпочечника гиперактивны, аденомы нет. Клиническая картина также может наблюдаться при врожденной гиперплазии надпочечников из-за дефицита 11-гидроксилазы и при доминантно наследуемом дексаметазонподавляемом гиперальдостеронизме.
Симптомы первичного альдостеронизма
Могут наблюдаться гипернатриемия, гиперволемия и гипокалиемический алкалоз, вызывающие эпизодическую слабость, парестезии, транзиторный паралич и тетанию. Часто встречаются диастолическая гипертензия, гипокалиемическая нефропатия с полиурией и полидипсией. Во многих случаях единственным проявлением служит гипертензия, от легкой до умеренной. Отеки не характерны.
Клинический случай первичного гиперальдостеронизма
Больная М., женщина, 43 лет, поступила в эндокринологическое отделение РКБ г. Казани 31.01.12 года с жалобами на головные боли, головокружение при подъеме АД, максимально до 200/100 мм рт. ст. (при комфортном АД 150/90 мм рт. ст.), генерализованную мышечную слабость, судороги в ногах, общую слабость, быструю утомляемость.
Анамнез заболевания. Заболевание развивалось постепенно. В течение пяти лет пациентка отмечает повышение АД, по поводу чего наблюдалась терапевтом по месту жительства, получала гипотензивную терапию (эналаприл). Около 3 лет назад начали беспокоить периодические боли в ногах, судороги, мышечная слабость, возникающие без видимых провоцирующих факторов, проходящие самостоятельно в течение 2-3 недель. С 2009 года 6 раз получала стационарное лечение в неврологических отделениях различных ЛПУ с диагнозом: Хроническая демиелинизирующая полинейропатия, подостро развивающаяся генерализованная мышечная слабость. Один из эпизодов был со слабостью мышц шеи и свисанием головы.
На фоне инфузии преднизолона и поляризующей смеси улучшение наступало в течение нескольких дней. По данным анализов крови калий — 2,15 ммоль/л.
С 26.12.11 по 25.01.12 находилась на стационарном лечении в РКБ, куда поступила с жалобами на генерализованную мышечную слабость, периодически возникающие судороги в ногах. Проведено обследование, где выявлено: анализ крови 27.12.11: АЛТ — 29 ЕДл, АСТ — 14 ЕД/л, креатинин — 53 мкмоль/л, калий 2,8 ммоль/л, мочевина — 4,3 ммоль/л, общ. Белок 60 г/л, билирубин общ. — 14,7 мкмоль/л, КФК — 44,5, ЛДГ — 194, фосфор 1,27 ммоль/л, Кальций — 2,28 ммоль/л.
Анализ мочи от 27.12.11; уд.вес- 1002, белок — следы, лейкоциты — 9-10 в п/з, эпит. пл — 20-22 в п/з.
Гормоны в крови: Т3св — 4,8, Т4 св — 13,8, ТТГ- 1,1 мкмЕ/л, кортизол — 362,2 (норма 230-750 нмоль/л).
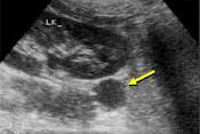
УЗИ: Почки лев: 97х46 мм, паренхима 15 мм, эхогенность повышена, ЧЛС- 20 мм. Эхогенность повышена. Полость не расширена. Правая 98х40 мм. Паренхима 16 мм, эхогенность повышена, ЧЛС 17 мм. Эхогенность повышена. Полость не расширена. Вокруг пирамидок с обеих сторон визуализируется гиперэхогенный ободок. На основании физикального осмотра и данных лабораторных исследований для исключения эндокринной патологии надпочечникового генеза было рекомендовано дальнейшее обследование.
УЗИ надпочечников: в проекции левого надпочечника визуализируется изоэхогенное округлое образование 23х19 мм. В проекции правого надпочечника патологических образований достоверно не визуализируется.
Моча на катехоламины: Диурез — 2,2 л, адреналин — 43,1 нмоль/сут (норма 30-80 нмоль/сут), норадреналин — 127,6 нмоль/л (норма 20-240 нмоль/сут). Данные результаты исключали наличие феохромоцитомы как возможной причины неуправляемой гипертонии. Ренин от 13.01.12-1,2 мкМЕ/мл (N верт- 4,4-46,1;, гориз 2,8-39,9), альдостерон 1102 пг/мл (норма: лежа 8-172, сидя 30-355).
РКТ от 18.01.12: РКТ-признаки образования левого надпочечника (в медиальной ножке левого надпочечника определяется изоденсное образование овальной формы размерами 25*22*18 мм, однородное, плотностью 47 НU.
На основании анамнеза, клинической картины, данных лабораторных и инструментальных методов исследования установлен клинический диагноз: Первичный гиперальдостеронизм (альдостерома левого надпочечника), впервые выявленный в виде гипокалиемического синдрома, неврологической симптоматики, синусовой тахикардии. Гипокалиемические периодические судороги с генерализованной мышечной слабостью. Гипертоническая болезнь 3 степени, 1 стадии. ХСН 0. Синусовая тахикардия. Инфекция мочевыводящих путей в стадии разрешения.
Синдром гиперальдостеронизма протекает с клиническими проявлениями, обусловленными тремя основными симптомокомплексами: артериальная гипертензия, которая может иметь как кризовое течение (до 50%), так и персистирующее; нарушение нейромышечной проводимости и возбудимости, которое связано с гипокалиемией (в 35-75% случаев); нарушение функции почечных канальцев (50-70% случаев).
Пациентке было рекомендовано оперативное лечение с целью удаления гормонпродуцирующей опухоли надпочечника — лапароскопическая адреналэктомия слева. Была проведена операция — лапароскопическая адреналэктомия слева в условиях отделения абдоминальной хирургии РКБ. Послеоперационный период протекал без особенностей. На 4 день после операции (11.02.12) уровень калия крови составил 4,5 ммоль/л. АД 130/80 мм рт. ст.
 [13], [14], [15], [16], [17], [18],
[13], [14], [15], [16], [17], [18],
Вторичный альдостеронизм
Вторичный альдостеронизм — это повышенная продукция надпочечниками альдостерона в ответ на негипофизарные, экстраадреналовые стимулы, включая стеноз почечной артерии и гиповолемию. Симптомы сходны с таковыми первичного альдостеронизма. Лечение включает коррекцию вызвавшей причины.
Вторичный альдостеронизм вызывается снижением почечного кровотока, что стимулирует ренин-ангиотензиновый механизм с итоговой гиперсекрецией альдостерона. К причинам снижения почечного кровотока относятся обструктивные заболевания почечной артерии (например, атерома, стеноз), почечная вазоконстрикция (при злокачественной гипертензии), заболевания, сопровождающиеся отеками (например, сердечная недостаточность, цирроз с асцитом, нефротический синдром). Секреция может быть в норме при сердечной недостаточности, но печеночный кровоток и метаболизм альдостерона снижены, поэтому уровни циркулирующего гормона высокие.
Диагностика первичного альдостеронизма
Диагноз подозревается у пациентов с гипертензией и гипокалиемией. Лабораторное исследование состоит из определения уровня альдостерона плазмы и активности ренина плазмы (АРП). Тесты должны проводиться при отказе пациента от препаратов, влияющих на ренин-ангиотензиновую систему (например, тиазидных диуретиков, ингибиторов АПФ, антагонистов ангиотензина, блокаторов), в течение 4-6 недель. АРП обычно измеряется утром в лежачем положении пациента. Обычно у пациентов с первичным альдостеронизмом уровень альдостерона плазмы больше 15 нг/дл (> 0,42 нмоль/л) и низкие уровни АРП, с отношением альдостерона плазмы (в нанограммах/дл) к АРП [в нанограммах/(млхч)] больше 20.
Низкие уровни АРП и альдостерона свидетельствуют о неальдостероновом избытке минералокортикоидов (например, вследствие приема лакрицы, синдрома Кушинга, синдрома Лиддла). Высокие уровни АРП и альдостерона свидетельствуют о вторичном гиперальдостеронизме. У детей синдром Бартера отличают от первичного гиперальдостеронизма по отсутствию гипертензии и повышению ренина.
Пациенты с результатами исследований, предполагающими первичный гиперальдостеронизм, должны пройти КТ или МРТ для выяснения, что является причиной: опухоль или гиперплазия. Уровни альдостерона, измеренные утром, когда пациент проснулся, и через 2-4 часа, стоя, также могут помочь в дифференциации: при аденоме уровни снижаются, а при гиперплазии — повышаются. В спорных случаях проводится билатеральная катетеризация вен надпочечников для измерения уровней кортизола и альдостерона. При одностороннем избытке — опухоль, при двустороннем — гиперплазия.
 [19], [20], [21], [22], [23], [24], [25]
[19], [20], [21], [22], [23], [24], [25]
Первичный гиперальдостеронизм: диагностика, лечение, причины, симптомы, признаки

Представления о частоте ПГА постоянно меняются по мере совершенствования методов диагностики.
За 30 лет, прошедших после сообщения Д. Конна, в литературе было описано всего 400 случаев этого заболевания.
Совершенная система регуляции РААС обеспечивает в организме человека нормальное содержание натрия и воды, контролирует гемодинамику, баланс калия в изменяющихся условиях внешней среды. Нарушения в этой системе регуляции могут быть следствием патологии органа, продуцирующего регуляторные факторы, или являться результатом других расстройств. В этих случаях изменения концентрации ренина, альдостерона, ангиотензина могут носить компенсаторный характер, однако по мере прогрессирования основной патологии могут трансформироваться в патогенетические факторы и приобретать самостоятельное повреждающее значение. Увеличение секреции альдостерона может принимать участие в патогенезе:
- расстройств, характеризующихся, главным образом, потерей калия;
- состояний с прогрессирующей задержкой натрия и отечным синдромом;
- состояний, характеризующихся артериальной гипертензией.
Наибольшее клиническое значение имеет первичный гиперальдостеронизм.
Классификация первичного гиперальдостеронизма
На сегодняшний день ясно, что ПГА представляет собой группу заболеваний гетерогенную по этиологии, патогенезу, морфологии и ряду клинико-лабораторных характеристик. Чаще ПГА разделяют по нозологическому принципу следующим образом.
Альдоетерон-продуцирующая аденома (АПА). Этиология альдостером является частью проблемы онкологии. АПА выявляется в 60—80% случаев ПГА.
Идиопатический гиперальдостеронизм составляет примерно 30% случаев всех форм ПГА. Эта форма ПГА обусловлена диффузной или очаговой, как правило, двусторонней гиперплазией надпочечников. Гиперплазия коры надпочечников возникает вследствие избыточной стимуляции гипотетическим (неизвестным, но предполагаемым) альдостерон-стимулирующим фактором (возможно — адренокортикотропным гормоном, β-эндорфином, серотонином и др.). Существует также предположение, что этот вариант гиперальдостеронизма является результатом длительно существующего вторичного гиперальдостеронизма. Длительно существующий фактор стимуляции секреции альдостерона приводит к гиперплазии клубочковой зоны коры надпочечников, и в дальнейшем секреция альдостерона приобретает автономный характер.
Для ИГА характерна меньшая степень автономности секреции альдостерона по сравнению с альдостеромой, сохраняется некоторая зависимость от ренин-ангиотензиновой системы. Так, отмечается значительное увеличение уровня альдостерона при ортостатической пробе, что не наблюдается в случае АПА.
Некоторые авторы предполагают возможность трансформации форм ПГА. Подтверждением данной гипотезы исследователи считают результаты гистологического исследования надпочечников у больных ПГА: нередки случаи наличия солитарного образования на фоне диффузно измененной ткани надпочечника, которое в дальнейшем может трансформироваться в доминирующую альдостерон-продуцирующую аденому с последующим подавлением окружающей ткани.
Глюкокортикоид-подавляемый гиперальдостеронизм (ГПГ). Впервые заболевание было описано D.J. Sutherland в 1966 году. Истинная распространенность не превышает 3% в структуре ПГА.
Карцинома надпочечников. Злокачественные опухоли надпочечников, продуцирующие альдостерон, встречаются крайне редко. Частота выявления данной патологии в структуре всех злокачественных новообразований не превышает 0,05—0,2%, а как причины ПГА — не более 1%. Как правило, описываемое образование превышает 5—6 см в диаметре, и к моменту диагностики заболевания имеет место отдаленное метастазирование.
Глюкокортикоид-подавляемый альдостеронизм — аутосомно-доминантное заболевание вследствие образования химерного гена.
Патогенез первичного гиперальдостеронизма
Выделяют три группы симптомов заболевания: сердечно-сосудистые, нервно-мышечные, почечные. Наиболее постоянное и клинически значимое проявление всех форм ПГА — артериальная гипертензия, которая на ранних этапах может быть единственным симптомом заболевания. Закономерность развития гипертензии обусловлена увеличением реабсорбции натрия, повышением осмолярности крови, ростом объема циркулирующей крови, сенсибилизацией сосудов к вазопрессорным факторам под влиянием альдостерона. Однако некоторые авторы приводят доказательства прессорного эффекта других стероидов — дезоксикортикостерона, кортикостерона, 18-гидроксикорти-зола, а также вазопрессина. Определенная роль в генезе артериальной гипертензии отводится снижению продукции простагландина Е2, обладающего гипотензивным эффектом. Поражение сердечно-сосудистой системы при ПГА не ограничивается повреждающим влиянием артериальной гипертензии. Частично патологический процесс обусловлен прямым воздействием минералокортикоидов на миокард, сосуды, почки. Альдостерон через мембранные рецепторы воздействует на ткань гладкой мускулатуры, что лежит в основе формирования повышенной резистентности сосудов. Кроме того, получены данные о наличии минералокортикоидных рецепторов в сердце и возможности поступления циркулирующего в крови альдостерона через коронарные артерии в миокард. Дополнительным фактором, ухудшающим состояние гемодинамики, является свойственное ПГА нарушение электролитного баланса. Может развиться метаболический алкалоз. Гипокалиемия способствует углублению дистрофических изменений в миокарде, гладких и скелетных мышцах, структурах центральной, периферической и автономной нервной системы.
Симптомы и признаки первичного гиперальдостеронизма
Основные жалобы больных ПГА связаны с повышением артериального давления и нарушением электролитного баланса. Наиболее постоянные жалобы — головная боль, слабость, утомляемость, парестезии различной локализации.
Кризы артериальной гипертензии наблюдают нечасто.
У определенной категории больных артериальная гипертензия может приобретать злокачественный характер с быстрым развитием осложнений. Развивающиеся на этом фоне нейровегетативные нарушения провоцируют возникновение различных вариантов аритмии, ухудшают показатели гемодинамики.
Больные ПГА часто длительно наблюдаются у нефролога по поводу изменений в анализе мочи: гипоизостенурии, никтурии, полиурии, которые представляют собой проявление так называемой «калийпенической почки». Щелочная реакция мочи вследствие гиперкалиурии способствует частому развитию инфекций мочевыводящих путей. Гипокалиемия — причина метаболических нарушений, способствует развитию сахарного диабета, обусловленного уменьшением высвобождения инсулина, снижением синтеза и содержанием гликогена в мышцах.
Дифференциальная диагностика первичного гиперальдостеронизма
Диагностика ПГА предполагает:
- установить факт наличия гиперальдостеронизма;
- подтвердить автономность секреции альдостерона;
- идентифицировать форму ПГА.
Вторичный гиперальдостеронизм
Ренин-ангиотензин-альдостероновая система (РААС) регулирует многие физиологические процессы в организме — объем внеклеточной жидкости, электролитный состав, кислотно-щелочное равновесие и др. Многие патологические состояния, различные по своей сути, могут сопровождаться изменением каждой из составляющих этой системы. Вторичный гиперальдостеронизм (ВГА) — патологическое состояние, которое встречается в клинической практике значительно чаще первичного гиперальдостеронизма. Следует отметить, что многие заболевания внутренних органов — почек, сердца, печени, желудочно-кишечного тракта могут сопровождаться гиперальдостеронизмом.
Причины вторичного гиперальдостеронизма
С артериальной гипертензией:
- злокачественная и вазоренальная артериальная гипертензия;
- некротизирующий васкулит;
- ренин-продуцирующие опухоли почек;
- синдром эктопической продукции ренина.
Без артериальной гипертензии:
- ограничение натрия в диете;
- заболевания желудочно-кишечного тракта с диарейным синдромом;
- сольтеряющие нефропатии;
- застойная сердечная недостаточность;
- нефротический синдром;
- синдром Бартера.
К заболеваниям, наиболее часто сопровождающимся артериальной гипертензией на фоне гиперальдостеронизма, относятся стеноз почечных артерий, ренин-секретирующие опухоли почек, некоторые хронические почечные заболевания. В отдельных случаях непосредственно почечная патология может протекать латентно, и в клинической картине преобладают проявления гипокалиемии и артериальной гипертензии, что может явиться причиной ошибочной диагностики ПГА.
ВГА с нормальным артериальным давлением обычно наблюдается у больных с отечным синдромом. В этих ситуациях гиперренинемия является компенсаторной реакцией в ответ на снижение внутрисосуди-стого объема. Частое использование диуретиков у этой категории больных также способствует активации РААС. При ренальных тубулопатиях отмечается снижение секреции ионов водорода. Результатом этого является стимуляция РААС, гипокалиемия. При некоторых патологических состояниях гиперренинемия является компенсаторным фактором, противодействующим повышенной активности вазодилататоров. Известно, что значительная и быстрая потеря калия (например, при выраженной диарее) может сопровождаться снижением периферической артериальной резистентности и чувствительности к вазопрессорам за счет стимуляции синтеза вазодилатирующих простагландинов. Гиперренинемия в этих случаях обеспечивает стабильную гемодинамику.
Подобная ситуация наблюдается при синдроме Бартера.
Лабораторная диагностика
В общеклинической практике могут быть полезными простые и доступные лабораторные тесты. Для повышения информативности теста при выявлении гипокалиемии желательно соблюдать несколько условий:
- за 3 нед до исследования отменить диуретики;
- за 3-4 дня увеличить содержание поваренной соли в пише до 8—10 г в день, исключить прием калия в виде лекарств;
- исследование желательно повторить 2—3 раза.
В анализе мочи обращают на щелочную реакцию, тенденцию к низкому удельному весу, транзиторную протеинурию, глюкозурию. Вероятны признаки воспаления мочевыводящих путей.
В пробе Зимницкого можно выявить гипоизостенурию, никтурию.
В установлении предварительного диагноза ПГА могут помочь данные ЭКГ, указывающие на наличие гипокалиемии.
Высокий базальный уровень альдостерона — веское основание заподозрить ПГА. ВГА, как правило, характеризуется умеренным повышением секреции альдостерона. Следует учитывать, что этот показатель весьма изменчив.
Более информативным является определение экскреции альдостерона с мочой. Эта проба проводится после 3 дней приема не менее 10— 12 г натрия хлорида в сутки. Экскреция альдостерона 14 мкг/сут и более при условии выделения с мочой натрия не менее 250 ммоль/л свидетельствует о наличии ПГА. Однако и этот метод не является достаточно информативным.
Низкая АРП дает серьезные основания заподозрить ПГА. Это более устойчивый диагностический тест, чем определение альдостерона в крови, тем более что он позволяет дифференцировать первичный и обусловленный соматическими факторами вторичный гиперальдостеронизм. Следует отметить необходимость соблюдения некоторых условий забора крови на исследование АРП. За 2-3 нед до исследования отменяется гипотензивная терапия (при необходимости назначается клонидин (Клофелин) или другие препараты центрального действия). При заборе крови на исследование пациент находится в положении лежа, кровь берут в пробирку с антикоагулянтом, сразу центрифугируют, плазму замораживают и доставляют в лабораторию. Нормальные значения АРП 0,5-1,9 нг/мл в час.
Гораздо большей информативностью обладает соотношение уровней концентрации альдостерона плазмы (пг/мл) и АРП (нг/мл в час). Значение этого коэффициента более 20 свидетельствует о высокой вероятности ПГА, а более 50 — является диагностическим в отношении ПГА.
Лечение первичного гиперальдостеронизма
Полное единство мнений различных авторов касается лишь тактики лечения альдостерон-продуцирующей аденомы — методом выбора является односторонняя адреналэктомия. Предлагаются различные схемы предоперационной подготовки. Наиболее часто используется антагонист альдостерона спиронолактон. Сейчас в клиническую практику внедряются другие препараты — селективные антагонисты рецепторов альдостерона (эплеренон и др.), эффективность которых выше, менее выражены побочные эффекты. Рекомендуется также использование препаратов калия. Таким образом, предоперационная подготовка включает коррекцию артериального давления, электролитных нарушений, неврологических расстройств. Оперативное лечение заключается в односторонней адреналэктомии со стороны пораженного надпочечника открытым доступом или с использованием метода эндовидеохирургии.
Мнения различных авторов относительно тактики лечения идиопатического гиперальдостеронизма вследствие двусторонней гиперплазии надпочечников не столь однозначны. Большинство исследователей склонны считать более оправданной медикаментозную терапию. Комбинированная терапия спиронолактоном (Верошпироном), β-блокаторами, антагонистами кальция в различных сочетаниях сопровождалась устранением электролитных нарушений у всех пациентов и нормализацией АД.
Что такое альдостеронизм: характерные симптомы и способы лечения заболевания
Гиперальдостеронизм – патологический синдром, при котором диагностируется избыточная продукция альдостерона клубочковой зоной коры надпочечников.
Альдостерон – минералокортикостероид, гормон, отвечающий за поддержание натриево-калиевого баланса в организме. Его повышенная секреция приводит к нарушению обмена веществ.
У женщин первичный гиперальдостеронизм регистрируется в 3 раза чаще, манифестация происходит после 30 лет.

Для первичного гиперальдостеронизма свойственны низкий уровень ренина и калия, гиперсекреция альдостерона и высокое артериальное давление
Причины
Чаще всего первичный гиперальдостеронизм наблюдается при следующих патологических состояниях:
- доброкачественные и злокачественные опухоли надпочечников (прежде всего, аденома коры надпочечников);
- гиперплазия коры надпочечников.
Вторичный гиперальдостеронизм развивается на фоне:
- избыточного поступления калия;
- повышенной потери натрия;
- гиперсекреции ренина;
- резкого уменьшения объема циркулирующей жидкости;
- беременности;
- перераспределения внеклеточной жидкости, что ведет к снижению наполнения кровью крупных сосудов.






Как протекает патологический процесс?
Для первичного гиперальдостеронизма свойственны низкий уровень ренина и калия, гиперсекреция альдостерона и высокое АД.

В основе патогенеза – изменение водно-солевого соотношения. Ускоренная экскреция ионов К+ и активная реабсорбция Na+ приводит к гиперволемии, задержке воды в организме и повышению рН крови.
Обратите внимание: сдвиг рН крови в щелочную сторону получил название метаболического алкалоза.

Параллельно снижается продуцирование ренина. В стенках периферических кровеносных сосудов (артериол) накапливается Na+, в результате чего они набухают и отекают. Как следствие, возрастает сопротивление току крови, и повышается АД. Долгая гипокальциемия становится причиной дистрофии мускулатуры и почечных канальцев.
При вторичном гиперальдостеронизме механизм развития патологического состояния – компенсаторный. Патология становится своеобразной ответной реакцией на уменьшение почечного кровотока. Имеет место повышение активности ренин-ангиотензивной системы (вследствие чего возрастает АД) и повышение образования ренина. Значимые изменения со стороны водно-солевого баланса не отмечаются.
Формы
Различают две основные формы синдрома:
- Первичный гиперальдостеронизм (избыточная продукция альдостерона связана с повышенной активностью клеточных структур клубочковой зоны коры надпочечников).
- Вторичный гиперальдостеронизм (чрезмерная секреция альдостерона провоцируется нарушениями в других органах).

Гиперальдостеронизм может быть связан с нарушениями работы самих надпочечников или других органов
Первичный гиперальдостеронизм, в свою очередь, бывает следующих форм:
- идиопатический гиперальдостеронизм (ИГА) – двусторонняя диффузная гиперплазия клубочковой зоны;
- альдостерома (альдостеронпродуцирующая аденома, АПА, синдром Конна);
- первичная односторонняя гиперплазия надпочечников;
- альдостеронпродуцирующая карцинома;
- семейный гиперальдостеронизм I типа (глюкокортикоид-подавляемый);
- семейный гиперальдостеронизм II типа (глюкокортикоид-неподавляемый);
- альдостеронэктопированный синдром при вненадпочечниковой локализации альдостеронпродуцирующих опухолей (в яичнике, щитовидной железе, кишечнике).
У женщин первичный гиперальдостеронизм регистрируется в 3 раза чаще, манифестация происходит после 30 лет.
Существует также псевдоальдостеронизм – состояние, когда основные клинические симптомы гиперальдостеронизма (повышенное артериальное давление, гипокалиемия) выявляются на фоне снижения концентрации альдостерона в плазме крови.
Как предупредить гиперальдостеронизм?
Для профилактики развития и прогрессирования патологии важна регулярная диспансеризация людей с выявленными заболеваниями печени и почек, а также артериальной гипертензией. Они должны неукоснительно соблюдать предписания лечащего врача и придерживаться низкосолевой диеты. Целесообразно также потребление продуктов, богатых калием.

Список продуктов с высоким содержанием калия:
- курага;
- изюм;
- чернослив;
- фасоль и другие бобовые культуры;
- картофель;
- морская капуста;
- кедровые орехи;
- арахис;
- фундук (лещина);
- грецкие орехи;
- горчица.
Плисов Владимир, медицинский обозреватель
9, всего, сегодня
(206 голос., средний: 4,54 из 5)
Похожие записи
Гиперплазия щитовидной железы: степени, признаки и лечение
Пероральные сахароснижающие препараты: список, принцип их действия
Признаки
Для первичного гиперальдостеронизма характерны:
- гипертензия (повышение артериального давления), сопровождающаяся головной болью различной интенсивности;
- гипокалиемия (клинически проявляется повышенной утомляемостью, мышечной слабостью, судорогами);
- поражения сосудов глазного дна;
- полиурия (постоянное чувство жажды, частые позывы к опорожнению мочевого пузыря в ночное время, снижение плотности мочи);
- нарушения психоэмоционального состояния (астения, ипохондрия, тревожная готовность, депрессия).

Повышенное артериальное давление – распространенный симптом гиперальдостеронизма
Наиболее распространенными клиническими проявлениями вторичного гиперальдостеронизма, кроме симптомов основной патологии, являются:
- повышение артериального давления;
- алкалоз;
- снижение уровня калия в плазме крови.
Диагностика
Рутинный метод выявления пациентов из группы риска – измерение уровня артериального давления. Его повышенные значения – показание к проведению скринингового обследования (определения концентрации калия в плазме крови). Снижение концентрации калия в крови менее 2,7 мэкв/л предполагает дальнейшее обследование для уточнения клинического диагноза.
Диспансерное наблюдение пациентов с повышенным артериальным давлением позволяет выявить гиперальдостеронизм на ранних стадиях и своевременно его скорректировать.
Основной диагностический метод при данном синдроме – определение уровня альдостерона в плазме крови и выявление повышенной суточной экскреции его метаболита (альдостерон-18-глюкуронида) с мочой.

Для диагностики гиперальдостеронизма исследуют кровь на определение уровня альдостерона
Дополнительно используются следующие методы визуализации:
- ультразвуковое сканирование надпочечников;
- сцинтиграфия надпочечников;
- компьютерная или магнитно-резонансная томография надпочечников.
Генетическая диагностика позволяет выявить псевдогиперальдостеронизм и семейные формы первичного заболевания.




Профилактика и прогноз
Чтобы у мужчины, женщины и ребёнка не возникало проблем с формированием подобного заболевания необходимо придерживаться таких общих клинических рекомендаций:
- ведение здорового образа жизни;
- правильное и полноценное питание;
- консультирование у генетиков – это нужно парам, решившим завести детей, для выяснения вероятности появления на свет малыша с гиперальдостеронизмом;
- постоянное диспансерное наблюдение – показано пациентам с гипертонической болезнью;
- приём только тех медикаментов, которые выпишет клиницист – со строгим соблюдением суточной нормы и длительности лечения;
- прохождение полного профилактического осмотра в медицинском учреждении – для раннего выявления недугов, которые могут привести к появлению вторичного гиперальдостеронизма.
Что касается прогноза болезни, то он диктуется тяжестью протекания базового недуга и степенью поражения внутренних органов, а также своевременной диагностикой и адекватной терапией.
Радикальное хирургическое вмешательство и адекватное медикаментозное лечение гарантирует полное выздоровление. Исход онкологии надпочечников зачастую неблагоприятный.
Лечение
Терапевтическая тактика зависит от формы заболевания.
Первичный гиперальдостеронизм на фоне альдостеромы или двухсторонней гиперплазии паренхимы надпочечников предполагает хирургическую коррекцию и восстановление уровня калия в организме за счет приема препаратов калия и калийсберегающих мочегонных средств.
При идиопатической форме назначают:
- ингибиторы ангиотензинпревращающего фермента;
- антагонисты альдостерона;
- калийсберегающие мочегонные средства;
- блокаторы кальциевых каналов.
У детей гиперальдостеронизм проявляется в виде синдрома Лиддла, который манифестирует в первые 5 лет жизни ребенка
Синдром Лиддла – показание к трансплантации почки.

Если причиной гиперальдостеронизма является синдром Лиддла, показана трансплантация почки
Лечение вторичного гиперальдостеронизма заключается в патогенетической и симптоматической терапии основного заболевания.
Критериями, позволяющими определить эффективность проводимой терапии при гиперальдостеронизме, являются:
- нормальный уровень артериального давления;
- стабилизация уровня калия в крови;
- достижение соответствующей возрасту пациента концентрации альдостерона в крови.
Симптомы
В современной медицине чаще всего преобладает именно вторичная форма характерного недуга, то есть гиперальдостеронизм является осложнением какого-либо заболевания в организме. Определить его присутствие несложно, поскольку в соответствующем анализе крови присутствует повышенный уровень ренина, альдостерона; а вот концентрация калия заметно снижается, наблюдается задержка натрия в организме.

Такие перемены ведут к скачку артериального давления, который для пациента сперва не является неожиданностью, поскольку проблемы с сердцем и ранее присутствовали. Наряду с нарушением давления появляется головокружение, приступы мигрени, реже – обмороки и спутанность сознания.
Кроме того, пациент жалуется на задержку мочи и, соответственно, повышенную отечность конечностей, которая снижает качество жизни. Виной тому изменения онкотического давления, что влечет за собой усиленное перемещение жидкости в межклеточное пространство. Также наблюдается резкий спад кровяного давления пациента, а, если ситуацию вовремя не стабилизировать, последующий коллапс может составлять определенную угрозу жизни.

В отдельных клинических картинах гиперальдостеронизм не сопровождается вышеописанными симптомами, а называется такое явление синдромом Бартера. Здесь на фоне спада способности задерживать натрий почками повышается интенсивная выработка ренина и альдостерона. Однако это вовсе не означает, что проблема и вовсе отсутствует, а диагностика характерного недуга по-прежнему остается необходимой.
Гиперальдостеронизм

гинеколог / Стаж: 38 лет
Дата публикации: 2019-03-27
уролог / Стаж: 27 лет
Гиперальдостеронизм— это заболевание, для которого характерно избыточное выделение корой надпочечников собственного гормона (альдостерона).

Альдостерон выступает регулировщиком соотношения солей калия и натрия в крови человека. Когда содержание натриевых солей превалирует, а количество солей калия снижается, кровяное давление человека тоже снижается, почки вырабатывают ренин (протеолитический фермент), в итоге формируется нарушение натриево-калиевого баланса, дефицит количества магния и развитие алкалоза (повышение pH крови) в организме. Такой разлад функций бывает первичным, вторичным и ложным —псевдогиперальдостеронизм.
Первичный гиперальдостеронизм (синдром Конна, Conn`sSyndrome) — клиническое состояние, когда чрезмерное содержание альдостерона вызывает снижение количества ренина и, как следствие, артериальную гипертензию с уменьшением уровня калия в крови, что, в свою очередь, приводит к выработке альдостерона альдостеронпродуцирующим новообразованием в коре надпочечников.
Существует классификация первичного гиперальдостеронизма по принципу нозологии, выделяющая формы:
- альдостеронпродуцирующая аденома (альдостерома, АПА, синдром Конна) — встречается в 65-70%;
- идиопатический гиперальдостеронизм(ИГА) — двусторонняя диффузная гиперплазия клубочковой зоны почек — встречается в 30-40% случаев;
- первичная односторонняя и врождённая гиперплазия надпочечников (дефицит 11b-гидроксилазы, 17a-гидроксилазы и 18-оl-дегидрогеназы);
- кортикостеронсекретирующая аденома или карцинома; персистирование фетальной зоны коры надпочечников;
- семейный гиперальдостеронизм I-го (глюкокортикоид-подавляемый гиперальдостеронизм) и II-го типа (глюкокортикоид-неподавляемый гиперальдостеронизм), вызываемые дефектом гена 18-гидроксилазы — в 1-3% случаев;
- альдостеронпродуцирующая карцинома — в 0,7-1,2% случаев;
- болезнь и синдром Иценко-Кушинга, эктопический АКТГ-синдром;
- резистентность к глюкокортикоидным средствам (ГКС): дефект глюкокортикоидных рецепторов с избыточной секрецией адренокортикотропного гормона (АКТГ) и дезоксикортикостерона;
- синдром Гительмана (гипокалиемический обменный алкалоз, гипермагниурия и гипомагниемия, сниженное выведение кальция);
- синдром Лиддла (редкое наследственное заболевание с клинической картиной гиперальдостеронизма, но при чрезвычайно низком уровне альдостерона в крови; основан на повышенной реабсорбции натрия в дистальных канальцах вследствие мутации гена b-субъединицы амилоридчувствительного натриевого канала;
- альдостеронэктопированный синдром при локализации альдостеронпродуцирующих опухолей за пределами надпочечников — в щитовидной железе, яичниках, кишечнике.
Среди эндокринологических больных первичным гиперальдостеронизмом около 70% приходится на женщин от 30 до 50 лет, редкие случаи заболевания встречались у детей.
Вторичный гиперальдостеронизм(высокорениновый) — повышение продукции альдостерона корой надпочечников при гиперактивацииренин-ангиотензин-альдостероновой системы, явившейся источником нарушений водно-электролитного равновесия из-за излишнего выделения ренина. Вторичный гиперальдостеронизм имитирует первичный тип заболевания, может быть вызван сердечной недостаточностью, циррозом печени с асцитом, нефротическим синдромом и т.п.
Псевдогиперальдостеронизм 3-х типов — редкий блок заболеваний, отличающихся гипертензивным синдромом, гипокалиемическим алкалозом, сниженной, нестимулируемой активностью ренина плазмы, а также низким содержанием альдостерона в плазме крови.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести патологии, первопричин, степени разрушения сердечно-сосудистой и мочевыделительной систем, своевременности диагностики и терапии. Кардинальное лечение или адекватная лекарственная терапия гарантируют высокие шансы на выздоровление. При раке надпочечника прогноз неблагоприятный.
Для профилактики гиперальдостеронизма необходимы следующие меры:
- постановка на диспансерный учёт с наблюдением за лицами с артериальной гипертензией, заболеваниями печени и почек;
- соблюдение медицинских рекомендаций относительно приема лекарственных препаратов/процедур, рациона питания.
Операция по удалению гормональной опухоли надпочечника нормализует артериальное давление в 80% случаев, если почки не претерпели необратимых трансформаций.
Хирургические методы лечения помогают выздоровлению пациентов в 50–60 % случаях при верифицированной альдостеронпродуцирующей аденоме надпочечников, однако гиперальдостеронизм, вызванный одиночной аденомой, совмещенной с диффузной/диффузно-узловой гиперплазией коры надпочечников, полностью излечить не удается. Чтобы добиться и удержать ремиссию при таком раскладе, требуется постоянная медикаментозная терапия.
Причины гиперальдостеронизма
Наиболее частой причиной развития первичного гиперальдостеронизма является единичная альдостеронпродуцирующая аденома. Опухоли злокачественного происхождения, продуцирующие альдостерон, встречаются гораздо реже. Неопухолевый гиперальдостеронизм на фоне двухсторонней гиперплазии клубочков коры надпочечников с микро- и макронодулярными изменениями или без таковых также может развиться, но этиология подобных трансформаций неизвестна.
Среди больных артериальной гипертензией на развитие первичного гиперальдостеронизма приходится 1-2% случаев. Вторичный гиперальдостеронизм распространён гораздо больше, однако частота случаев заболеваемости им не изучена.
В основном, причины возникновения гиперальдостеронизма зависят от этиологического фактора:
- синдром Конна появляется по причине образования альдостеромы—альдостеронпродуцирующей аденомы коры надпочечников;
- идиопатический гиперальдостеронизм провоцирует присутствие двусторонней диффузно-узелковой гиперплазии коры надпочечников;
- семейная форма первичного гиперальдостеронизма с аутосомно-доминантным типом наследования развивается в результате дефекта фермента 18-гидроксилазы, редко встречается у молодых пациентов, имеющих в анамнезе «переходящую» из поколения в поколение гипертонию;
- первичный гиперальдостеронизм довольно редко может вызываться раком надпочечника, продуцирующим альдостерон и дезоксикортикостерон.
Причинами вторичного гиперальдостеронизма могут быть:
- осложнения при заболеваниях сердечно-сосудистой системы;
- патологии почек и печени;
- злокачественная гипертония;
- застоялая сердечная недостаточность;
- синдром Бартера (редко);
- дисплазия и стеноз почечных артерий;
- почечная опухоль (ренинома);
- нефротический синдром;
- почечная недостаточность;
- снижение содержания натрия (диеты, диареи);
- уменьшение общего объема крови (при кровопотерях и обезвоживании организма);
- излишний приём калийсодержащих препаратов;
- продолжительное употребление таких препаратов, как диуретики, КОК, слабительные.
Причинами псевдогиперальдостеронизма являются врожденные дефекты, вызванные дефицитом фермента 11b-гидроксистероиддегидрогеназы, дефицитом Р450с11 и некоторыми наследственными заболеваниями, когда нарушаются реакции дистальных почечных канальцев на альдостерон, и при его высоком уровне в сыворотке крови наблюдается гиперкалиемия.
Вненадпочечниковый гиперальдостеронизм встречается весьма редко, к примеру, при патологиях яичников, щитовидной железы и кишечника.
Симптомы гиперальдостеронизма
Симптомы гиперальдостеронизма имеют следующие проявления с умеренной сложностью течения заболевания:
- высокий уровень гипертензии (c диастолическим АД > 120 мм.рт.ст.), гипертонические кризы, что постепенно приводит к поражению сосудистых стенок, ишемии тканей, гипертрофии левого желудочка сердца, снижению функциональных способностей почек с развитием ХПН (почти в 100% случаев), трансформациям глазного дна — кровоизлияниям, нейроретинопатии (в 50% случаев);
- нарушение водно-электролитного равновесия в результате гиперсекреции альдостерона;
- повышение артериального давления разной выраженности как следствие задержки натрия и воды в организме;
- сильные боли в голове при повышенном АД и от гипергидратации в головном мозге;
- кардиалгия, сбои сердечного ритма;
- ухудшение зрения в виде гиперангиопатии, ангиосклероза, ретинопатии;
- слабость в мышцах, высокая утомляемость, парестезии, миоплегии, судороги в разных мышцах (чаще всего в нижних конечностях), периодические псевдопараличи, рабдомиолиз (как наиболее тяжелый признак) в результате дефицита калия;
- нередко психоэмоциональные разлады, в том числе астенический, тревожно-депрессивный и ипохондрически-сенестопатический синдромы, основанные на водно-электролитном дисбалансе;
- встречаются брадикардия (замедление ритма сердца) и ортостатическая гипотония (неспособность сосудов поддерживать артериальное давление);
- дистрофия сердечной мышцы, почек (с частым мочеиспусканием), калиепеническая нефропатия, нефрогенный диабет — при тяжелых состояниях.
При первичном гиперальдостеронизме отёков периферических частей тела нет, если отсутствует сердечная недостаточность.
Вторичный гиперальдостеронизм как компенсаторный механизм при различных патологических проблемах характеризуется клиникой основного патологического процесса. В некоторых случаях возможны:
- артериальная гипертензия (АГ):
- отёки, гипокалиемия (редко встречается);
- алкалоз (нарушение кислотно-щелочного равновесия организма);
- отсутствие артериальной гипертензии при синдроме Бартера и псевдогиперальдостеронизме.
Малосимптомность или полное отсутствие симптомов случаются лишь в некоторых случаях заболевания гиперальдостеронизмом.
Псевдогиперальдостеронизм, как правило, отличается повышенным артериальным давлением, гипокалиемией, нарушением кислотно-щелочного баланса.
Синдром Лиддлаобычно проявляет себя ранним началом проблемы (в возрасте от 6 месяцев до 4-5 лет) с тяжелым обезвоживанием организма, снижением уровня калия, прогрессирующим повышением артериального давления, полидипсией, а также ощутимым отставанием физического и психического развития ребенка.
Диагностика гиперальдостеронизма
Гиперальдостеронизм, диагностика которого доверяется только специалистам, должна проводится в три этапа:
- Первый этап — скрининговое обследование, включающее диспансеризацию, лабораторные и инструментальные исследования, УЗИ, функциональную диагностику, осмотр различных специалистов; определение уровня калия в крови при наличии гипертонии.
- Второй этап — диагностирование первичного гиперальдостеронизма с исследованием уровня гормонов в суточной моче.При сомнениях в итогах исследований не лишним будет проведение стимуляционной пробы с нагрузкой натрием.
- Третий этап — определение нозологической формы синдрома гиперальдостеронизма:
- фармакологические тесты на содержание альдостерона, ренина и калия в крови при различных состояниях;
- оценка количества 18-гидроксикортикостерона плазмы;
- обнаружение повышения вывода с мочевой жидкостью метаболитов кортизола;
- УЗИ надпочечников с целью обнаружения опухоли в них, её место расположения и характеристики, а также определения гиперплазии надпочечников (результативность до 96%);
- КТ (результативность в отношении альдостеронпродуцирующей аденомы — 62%) и МРТ надпочечников (до 100%);
- сцинтиграфия надпочечников с применением радиоизотопов для установки наличия опухолей и их характеристик при разных формах гиперальдостеронизма с предварительной блокадой щитовидной железы;
- флебография надпочечников с осуществлением селективного забора крови из устьев надпочечниковых вен, являющимся значимым выбором для назначения тактики лечения.
Установка точного диагноза при семейных формах гиперальдостеронизма возможна только с помощью генетических исследований.
Самый точный диагноз отдельных форм псевдогиперальдостеронизма утверждается применением молекулярно-генетического исследования нахождением типовых мутаций или установлением характерной аминокислотной последовательности трансформированных белков.
При дифференциальной диагностике следует различать формы первичного, вторичного гиперальдостеронизма от псевдогиперальдостеронизма и других патологий.
Лечение гиперальдостеронизма
При диагнозе «гиперальдостеронизм» лечение и его тактика подбираются в зависимости от причин возникновения патологии после полного обследования узкими специалистами эндокринологии, кардиологии, нефрологии и офтальмологии.
Идиопатический первичный гиперальдостеронизм: по мнению большинства медиков, здесь применима консервативная терапия с применением верошпирона с ингибиторами ангиотензинпревращающего фермента, блокираторами кальциевых каналов.
Разные формы гипоренинемического гиперальдостеронизма, такие как гиперплазия коры надпочечников, альдостерома, лечатся медикаментозно калийсберегающими диуретиками для нормализации АД и уровня калия в крови как подготовка к хирургическому лечению. Также добавляется низкосолевая диета с калийсодержащими продуктами плюс препараты калия.
Двусторонняя гиперплазия коры надпочечников обычно лечится консервативными методами совместно с ингибиторами АПФ, блокаторами кальциевых каналов.
Альдостерома, ренинома, альдостеронпродуцирующая карцинома, гормонально активные опухоли надпочечников и первичная односторонняя гиперплазия надпочечников требуют хирургического вмешательства с удалением пораженного надпочечника с предварительным восстановлением водно-электролитного баланса.
Вторичный гиперальдостеронизм лечат, комбинируя антигипертензивную терапию с патогенетическим лечением основного заболевания под строгим контролем ЭКГ и уровня калия в плазме крови.
Вторичный гиперальдостеронизм из-за стеноза почечных артерий лечат, нормализуя кровообращение и функционирование почки. Можно провести чрезкожную рентгеноэндоваскулярную баллонную дилатацию, стентирование пораженной почечной артерии, открытую реконструктивную операцию.