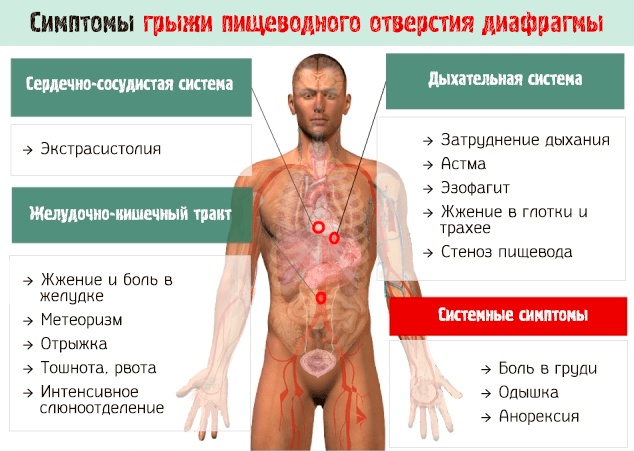
В зависимости от типа и локализации грыжи, симптомы могут отличаться. Рассмотрим поэтому все различные проявления этого очень частого и распространенного расстройства.
Как проявляется грыжа пищеводного отверстия
Более 40% людей , страдающих грыжей пищеводного отверстия диафрагмы, не испытывают никаких симптомов или только легкие симптомы. Это происходит потому, что грыжи среднего размера не оказывают особого влияние на работу пищевода.
Однако, встречаются случаи хронических грыж, сопряженных с рефлюксом пищевода, для которых характерна более тяжелая симптоматика, что может потребовать немедленного вмешательства.
Давайте начнем со схематического изображения симптомов, связанных с различными видами грыж, которые затем будут проанализированы.
| Патология | Симптом |
|---|---|
| Скользящая грыжа пищеводного отверстия | Плохое пищеварение, аэрофагия, отрыжка |
| Хроническая (гериатрическая) грыжа пищеводного отверстия с рефлюксом пищевода | Отрыжка, изжога, рвота, редко кровотечения |
| Параэзофагеальная грыжа пищеводного отверстия | Язвы, кровотечения, затруднение глотания, кашель, астма, одышка |
Симптомы скользящей грыжи
Скользящая гиаларальная грыжа характеризуется ослаблением (расширением) пищеводного отверстия, и, следовательно, выпячиванием части желудка в верхнюю полость: это самая частая форма недуга, почти 90% всех случаев грыжи пищеводного отверстия диафрагмы относится к этой категории.
Такое состояние часто протекает бессимптомно, если симптомы присутствуют, то они скромные.
Наиболее характерным симптомом является отрыжка, так как часть желудка, оказавшаяся в грудной полости, заполняется воздухом во время дыхания. В такой ситуации больной испытывает чувство тяжести , от которого удаётся избавиться путём отрыжки и выброса воздуха.
Сжатие желудка может также вызывать боли в пояснице, которые устраняются путём опорожнения кишечника.
В таких случаях не требуется реальная терапия, достаточно соблюдать рацион, питания, состоящий из легких блюд с низким содержанием жиров, которые замедляют время опорожнения желудка. Кроме того, важно обеспечивать некоторый интервал времени между едой и сном.
Симптомы гериатрической грыжи пищеводного отверстия
Часто грыжу сопровождает гастроэзофагеальный рефлюкс, при котором желудочные кислоты забрасываются обратно из желудка в пищевод. Проскальзывание желудка через отверстие может привести к закрытию клапана между желудком и пищеводом, что и приводит рефлюксу желудочного сока и ферментов.
Если желудок защищен от воздействия кислот, то стенки пищевода не способны сопротивляться действию таких веществ, поэтому рефлюкс может стать причиной серьёзных повреждений.
Наиболее очевидные симптомы в такой ситуации:
- Жгучая боль за грудиной , которая может распространяться на шею, горло и лицо, в сопровождении чувства сильного сдавливания, настолько, что может вызвать инфаркт миокарда.
- Регургитация содержимого желудка , которое достигает рта и может вызвать рвоту. Выброс желудочного содержимого увеличивается, когда субъект лежит.
- Эзофагит , то есть воспаление пищевода, связанное сильной эрозией стенок пищевода под действием желудочных кислот, что, в конечном итоге, может привести к язвам и раку.
- Кровотечение , проявляющееся рвотой с кровью и черным стулом.
- Ожог слизистой оболочки глотки и трахеи, вызванный действием кислот.
- Стеноз пищевода , что затрудняет глотание, может вызвать одышку и истинные приступы астмы.
Симптомы параэзофагеальной грыжи пищевода
В случае параэзофагеальной грыжи часть желудка проходит в грудную полость через пищеводное отверстие, которое сохраняет здоровую форму.
Эта патология является довольно редкой, но более опасной. Параэзофагеальная грыжа может долго оставаться в «ловушке диафрагмы» и сжатие может уменьшить приток крови.
Симптомы параэзофагеальной грыжи похожи на скользящую грыжу, но усугубляются:
- Проблемы с дыханием , вызванные нарушением эффективности диафрагмы.
- Астматическое воспаление бронхов , которое проявляется кашлем и напряжением в грудной клетке из-за сужения дыхательных путей.
- Экстрасистолия , т.е. изменения в синусовом ритме сердцебиения, которая может привести к тахикардии, брадикардии, головокружению, коллапсу.
- Удушение грыжи , что требует немедленного хирургического вмешательства.
Как облегчить симптомы грыжи
Грыжа пищеводного отверстия диафрагмы – это анатомическое заболевание, которое может окончательно решить только хирургическим иссечением, однако, это требуется достаточно редко: в случае параэзофагеальной грыжи для предотвращения защемления.
Многочисленные и надоедливые симптомы, можно предотвратить с помощью различных мер предосторожности:
- Поднимите на 15 см изголовье кровати, чтобы предотвратить переход кислот в пищевод во время сна.
- Избегайте опасных продуктов, таких как жиры, шоколад, кофе или алкоголь, раздражающих желудок и трудных для переваривания.
- Избегайте антихолинергических лекарств, которые расслабляют мышцы и способствуют рефлюксу.
- Принимайте антациды для снятия болезненных симптомов.
Грыжа пищевода и другие заболевания
Симптомы грыжи пищеводного отверстия диафрагмы: проблемы с пищеварением, боли в области грудины, стеснение и т.п. могут скрывать более серьёзные патологии, следовательно, стоит проводить тщательного обследование при любых симптомах.
Общие симптомы могут иметь место при:
- Болезни сердца как стенокардия или инфаркт . Симптомы могут быть похожи на грыжу пищеводного отверстия диафрагмы: тошнота, одышка и чувство стеснения и боли в средне-грудной области, облегчить которые помогает отрыжка. Диагностировать сердечный приступ помогут ЭКГ и некоторые анализы крови.
- Язвенная болезнь желудка . Это повреждение слизистой оболочки желудка или двенадцатиперстной кишки, что влечет появление боли, метеоризма, рвоты и головокружения, – все эти симптомы также могут быть отнесены к грыже с рефлюксом. Язву можно обнаружить путём эндоскопического обследования и с помощью рентгенограммы с контрастом.
Грыжа пищевода во время беременности
Беременные женщины более подвержены риску появления грыжи пищеводного отверстия диафрагмы из-за увеличения давления в брюшной полости.
Кроме того, необходимо учитывать, что многие из симптомов грыжи пищеводного отверстия диафрагмы являются приемлемыми для беременности в течение всех девяти месяцев.
Во время беременности может отмечаться тошнота и рвота из-за высоких уровней эстрогена и гонадотропина, – гормонов, которые помогают поддерживать состояние беременности. Также часто возникает жжение пищевода и отрыжка, так как сфинктер на конце пищевода расслабляется.
Независимо от причин описанной симптоматики, следует подчеркнуть, что во время беременности желудок вырабатывает меньшее количество кислот, и редко доходит до опасных последствий рефлюкса.
Вы можете облегчить симптомы, изменив привычки питания и диеты. Не рекомендуется принимать любые лекарства или использовать пищевую соду как средство против изжоги, потому что она содержит много натрия.
Восемь главных симптомов грыжи пищеводного отверстия диафрагмы

Грыжа пищеводного отверстия диафрагмы (сокращенно «грыжа ПОД» или «ГПОД») – частое заболевание. Оно встречается у 9% взрослых в молодом возрасте и почти у 70% людей старше 70 лет. Нередко патология дебютирует у беременных женщин: установлено, что каждая 5-6 повторно беременная страдает от этого недуга.
Основные симптомы грыжи пищеводного отверстия диафрагмы – это боль, рвота, изжога, отрыжка, нарушение глотания.
Несмотря на такую большую распространенность, очень часто болезнь остается невыявленной. Этому есть 2 причины:
Часто симптомы данной грыжи могут отсутствовать вовсе или быть неспецифическими.
Низкая осведомленность врачей о ГПОД. Из-за этого нередко даже при наличии ярких характерных признаков пациент продолжает безуспешно лечить неверно диагностированное заболевание.
Далее мы расскажем, как распознать и отличить симптомы, характерные именно для грыжи пищеводного отверстия диафрагмы. Это возможно, даже если жалоб совсем немного или они не выражены.

Почему данную грыжу сложно распознать?
Заподозрить грыжу пищевого отверстия диафрагмы часто действительно очень сложно.
- В половине случаев патология вообще никак себя не проявляет.
- В 35% случаев основная жалоба пациентов – перебои в работе сердца и боли в грудной клетке, которые, зачастую, очень похожи на те, что возникают при ишемической болезни сердца.
- Основная часть больных – пожилые люди, у которых обычно есть уже целый «букет» проблем со здоровьем.
- Наличие грыжи пищеводного отверстия диафрагмы вовсе не исключает присутствия сердечно-сосудистой патологии.
Все это создает серьезные проблемы с диагностикой. Многие пациенты продолжают годами проходить лечение у кардиолога, и все безрезультатно, в то время как истинное заболевание продолжает прогрессировать.
Как отличить боль в груди при ГПОД от сердечных болей?
По характеру боль при этих столь разных патологиях действительно может быть очень похожей: по отзывам пациентов она ноющая или жгучая, появляется за грудиной или между лопатками, может провоцироваться физической нагрузкой.
Боль при ГПОД не исчезает при приеме нитратов (препаратов для быстрого снятия боли при стенокардии) и часто сопровождается изменениями на электрокардиограмме. Поэтому пациенты нередко оказываются в стационаре с подозрением на острый инфаркт миокарда. В такой ситуации диагностика грыжи осложняется тем, что до исключения диагноза «инфаркт» противопоказано проведение эндоскопического исследования (ФГС), которое могло бы помочь в установке правильного диагноза.
У симптомов грыжи пищеводного отверстия диафрагмы и симптомов ишемической болезни сердца есть различия, о которых важно знать.
Отличия болей при ГПОД и при ИБС
Развивается после употребления значительного количества пищи
Не связана с употреблением еды
Возникает, когда человек лежит или наклоняется вперед и вниз
Зависимости между болью и данными положениями тела нет
Связана с увеличением внутрибрюшного давления: возникает при кашле, запорах, затрудненном мочеиспускании
Кашель, чихание, запоры не провоцируют грудную боль
Возникает при повышенном газообразовании
Избыточное образование газов в кишечнике не приводит к развитию болей
Проходит вовсе или облегчается после отрыжки и рвоты; уменьшается, если человек глубоко вдохнет
Отрыжка и рвота не оказывают положительного влияния на интенсивность боли
Облегчается или проходит после употребления воды или щелочных напитков
Прием жидкостей не оказывает влияния на боль
Может становиться опоясывающей, из-за чего ГПОД можно спутать с панкреатитом
Распространенная боль в верхней половине живота не типична для стенокардии и инфаркта миокарда
Не исчезает при приеме нитратов (нитроглицерина, изокета)
Боль может провоцироваться физической нагрузкой
(если таблица видна не полностью – листайте ее вправо)
Возникают резкие колющие и жгучие боли в груди. Могут распространяться в руку, под лопатку и пр., как при инфаркте
Интенсивные боли носят жгучий или давящий характер, распространяются (иррадиируют) в нижнюю челюсть, руку, плечо
Боли сопровождаются рвотой с кровью
Рвота обычно не развивается
Нередко на фоне боли резко снижается артериальное давление
Могут сопровождаться снижением или повышением давления
Кожные покровы бледнеют или даже становятся синюшными
Могут возникать побледнение и синюшность кожных покровов
Часто появляется отдышка
Часто возникает одышка

Еще семь признаков грыжи пищеводного отверстия диафрагмы
1. Изжога
В норме нижний пищеводный сфинктер плотно замыкает отверстие между пищеводом и желудком, не давая агрессивному желудочному содержимому проникать обратно в пищевод.
При грыже пищеводного отверстия диафрагмы очень часто запирающая функция сфинктера нарушается, и содержимое желудка попадает в пищевод. При этом неизбежно возникает воспаление стенок пищевода, их химический ожог. Это проявляется изжогой, которая возникает особенно часто в положении лежа или при долгом нахождении в положении «наклон вперед».
2. Отрыжка и горечь во рту
Пациентов с ГПОД часто беспокоит отрыжка: кислым, воздухом, пищей. Обычно она появляется после еды и в зависимости от вида ГПОД может быть умеренной или очень выраженной.
Также большинство людей с грыжей диафрагмы жалуются на появление горечи во рту.
3. Внезапные срыгивания
У здорового человека срыгиванию предшествует тошнота. У пациента с ГПОД срыгивание происходит неожиданно, без тошноты. Чаще всего это случается в положении лежа, например, ночью.
4. Нарушения глотания
Очень типичными для грыж пищеводного отверстия диафрагмы являются проблемы с проглатыванием пищи. Появляется тревожное ощущение «кома в горле». Чаще всего оно возникает после употребления жидкой или полужидкой пищи, особенно если она была холодной или очень горячей.
В отличие от рака пищевода, для которого также характерно затрудненное проглатывание, при диафрагмальной грыже подобные трудности носят непостоянный характер, а сложности с прохождением твердой пищи возникают редко.
5. Анемия
Головокружение, бледность кожи и слизистых оболочек, «немотивированная слабость» и потемнение в глазах могут являться признаками анемии.
Если при исследовании показателей крови выяснится, что уровень гемоглобина и/или эритроцитов снижен – возможно, что повреждение стенок пищевода желудочным соком привело к развитию внутреннего кровотечения. В таких ситуациях врач должен уточнить у пациента, не замечал ли он появление черного разжиженного стула.
6. Боль в языке и осиплость голоса
При грыже пищеводного отверстия диафрагмы может появляться осиплость голоса, вызванная ожогом гортани желудочным соком.
Редким, но типичным симптомом становится боль в языке, обусловленная ожогом ротовой полости содержимым желудка.
7. Кашель и болезни легких
Пациенты с грыжей пищеводного отверстия диафрагмы нередко просыпаются среди ночи от кашля, который сопровождается сильной болью в грудной клетке. Чаще всего это возникает в том случае, если накануне человек плотно поужинал незадолго до сна.
Причина кашля кроется в затекании желудочного содержимого в пищевод, а из пищевода в гортань, трахею и даже бронхи. По этой же причине у пациентов с ГПОД нередко развивается аспирационная пневмония, бронхиты или приступы бронхиальной астмы.
Заключение
Несмотря на обилие симптомов грыжи пищеводного отверстия диафрагмы, многие из них могут возникать и при других заболеваниях. Поставить точный диагноз «ГПОД», не назначая дополнительного обследования, очень и очень сложно.
Поэтому не стоит заниматься самодиагностикой и уж тем более самолечением. При возникновении признаков, о которых мы рассказали – без промедления обратитесь к врачу за помощью. Проблемами диафрагмальных грыж занимаются гастроэнтерологи, а в самых сложных случаях – абдоминальные и торакальные хирурги.
К какому врачу обратиться для лечения грыжи пищевода?
Если вас беспокоит данная проблема, вы можете обратиться к Терехину Алексею Алексеевичу, г. Москва. Врач-хирург, кандидат медицинских наук, специалист в области хирургического лечения грыж. Есть международный сертификат, возможно лечение грыжи пищевода через небольшие проколы за один день в стационаре.

Врач-хирург, кандидат медицинских наук, Терехин Алексей Алексеевич
НЕВРОЗ ЖЕЛУДКА
К неврозам желудка можно отнести выраженные в определенной степени различные нарушения его положения и тонуса (опущение, острое расширение желудка, аэрофагия, привычная рвота).
Самостоятельные чувствительные неврозы (гастральгии), видимо, не существуют, а являются частью клинической картины поражений нервной системы, желудочно-кишечного тракта.
В настоящее время частота так называемых неврозов желудка значительно уменьшилась, ибо многие случаи этих неврозов рассматриваются как нарушения регуляции функций желудка, свойственные органическим поражениям, в первую очередь язвенной болезни пилорического отдела желудка и двенадцатиперстной кишки. Едва ли имеет смысл выделять изолированные секреторные и двигательные неврозы желудка — чаще всего наблюдается сочетанное поражение обеих функций желудка.
НЕВРОЗЫ В ПРАКТИКЕ ГАСТРОЭНТЕРОЛОГА
Г.С. Крылова
Кафедра психотерапии Санкт-Петербургской медицинской академии последипломного образования. Отделение неврозов и психотерапии Психоневрологического института В.М. Бехтерева. Санкт-Петербург
Больные со сложными висцеро-вегетативными нарушениями при неврозах, в том числе и с разнообразными расстройствами со стороны ЖКТ, являются частыми пациентами терапевтов и гастроэнтерологов. Руководствуясь идеей о необходимости в каждом конкретном случае уточнить морфологическую основу предъявляемых гастроэнтерологических жалоб, эти пациенты, как правило подвергаются неоднократным комплексным клинико-инструментальным исследованиям с использованием всех возможностей современной гастроэнтерологии. При этом обычно удается выявить те или иные варианты миниатюрных морфофункциональных нарушений в форме поверхностного гастрита, дисмоторики верхних отделов ЖКТ, дуодено-гастрального или гастроэзофагеального рефлюксов, утолщений стенок желчного пузыря, раздраженной толстой кишки и др. Однако назначаемая традиционная терапия в таких случаях оказывается неэффективной, обследования повторяются и усложняются, мысли о невротическом происхождении заболевания запаздывают.
Опыт отделения неврозов и психотерапии Психоневрологического института им. В.М. Бехтерева свидетельствует, что больные неврозами с нарушениями функций ЖКТ нередко годами безрезультатно лечатся у гастроэнтерологов, подвергаясь повторным обследованиям. Так, у 102 наших подобных пациентов было в общей сложности ранее произведено 1100 желудочных и дуоденальных зондирований, 530 рентгеноскопий желудка и кишечника, более 180 ирригоскопий, 480 холецистографий, 320 УЗИ печени, желчевыводящих путей и поджелудочной железы, 820 фиброгастродуоденоскопий. Производились даже инвазивные исследования как аортография (11 чел.) и лапароскопия (6 чел.). Все больные располагали большим количеством медицинской документации, диагноз гастрита или гастродуоденита на том или ином этапе предшествующего лечения имел каждый больной, хронического холецистита — каждый второй, хронического панкреатита — каждый четвертый.
Часть больных ранее госпитализировалась не только в терапевтические, но и в хирургические отделения. 23 чел. в связи с некурабельностью абдоминального болевого синдрома были оперированы. У 7 чел. диагностирован стеноз чревного ствола, и была произведена его декомпрессия. Все вмешательства оказались не только бесполезными, но и вредными, так как способствовали углублению ипохондрического и депрессивного синдромов на фоне послеоперационной астении.
Среди наших больных преобладали женщины (64,7%), что характерно для обследуемого контингента. Средний возраст пациентов составил 36,5+/-0,4 лет. Клинический анализ обследованных больных позволил установить, с одной стороны обилие и упорство желудочно-кишечных расстройств при отсутствии или неадекватности жалобам морфологической основы, а с другой — наличие признаков выраженности невротических нарушений. Это соответствует общепринятым принципам негативной и позитивной диагностики неврозов [1, 2].
По нашему опыту, среди психосоматических больных с преобладающей гастроэнтерологической симптоматикой целесообразно выделение трех групп состояний: собственно невротические расстройства функций желудочно-кишечного тракта, невротическая фиксация нерезко выраженной патологии органов пищеварения и неврозоподобные расстройства, осложняющие течение хронических гастроэнтерологических заболеваний.
До сих пор окончательно не решен вопрос о механизмах формирования системных неврозов, проблема «выбора» органа или системы, что в конечном итоге и определяет специфичность невроза, системный (в нашем случае гастроэнтерологический) рисунок клинической картины. Выбор симптома или симптомокомплекса может зависеть от неосознанного конфликта, мотивационных переживаний, неудовлетворения какой-либо потребности, свойств личности и темперамента, способов переработки и переживания эмоций, основных защитных механизмов, индивидуального опыта, условий жизни, вида и силы актуальной психотравмы и др. [1]. В формировании висцеральных невротических расстройств всегда участвуют вегетативные нарушения. Имеют значение наследственно-конституциональные особенности состояния той или иной системы, причем собственно психическому фактору отводится роль провоцирующего момента. Определенное значение может принадлежать и приобретенным особенностям системы вследствие перенесенных в течении жизни инфекций, интоксикаций и травм [2].
У части наших больных установлена наследственная отягощенность по неврозам (18,5%), психопатиям (29,8%), алкоголизму (22,2%). Часто выявлялись семейные дезорганизации и дефекты воспитания (85%), психотравмирующие факторы в собственной семье (74%), неудовлетворенность половой жизнью (93%), конфликтные ситуации на работе (59%), неблагоприятные жилищно-бытовые условия (63%), те или иные существенные жизненные изменения (59%). Экспериментально-клиническое исследование больных с использованием самооценочных опросников позволяет говорить о неудовлетворенности большинства из них собой, нерешительности, подверженности чужому влиянию и зависимости от других лиц, тенденции к аффективному реагированию на разочарования, склонности к конфликтам, агрессивным эмоциям и реакциям.
По формам невроза больные распределялись следующим образом: истерический невроз — у 70,4%, неврастения — у 22,2%, невроз навязчивых состояний — у 7,4%. Наиболее характерными были сочетанные типы акцентуаций характера, особенно демонстративный с астеноневротическим (33%) и сенситивным (26%).
Клиническая картина той или иной формы невроза имела специфические гастроэнтерологические оттенки. Для больных истерическим неврозом более характерны яркие описания и демонстрации неблагополучия в сфере пищеварения, стремление «иметь диагноз», высказывалось желание быть прооперированными. При неврастении, напротив, чаще выявляется желание убедиться в отсутствии серьезных заболеваний органов пищеварения, что и приводит к многочисленным повторным госпитализациям и обследованиям. Физическая переработка желудочно-кишечных жалоб, подчеркнутая приверженность к диете, упорная гнетущая канцерофобия типичны для неврозов навязчивых состояний.
Клинические варианты расстройств ЖКТ многочисленны и разнообразны. Наиболее часто встречаются так называемые неврозы желудка, фигурирующие под названиями: псевдоязвенный синдром, функциональная диспепсия, синдром раздраженного желудка, неврогенная желудочная диспепсия, неязвенная диспепсия и другие. В литературе существует довольно широкая трактовка функциональных заболеваний желудка. Важно подчеркнуть, что понятие «функциональное» значительно шире «невротического» и далеко не каждое функциональное расстройство желудка можно назвать невротическим, т.е. выражением невроза.
В гастроэнтерологической практике чаще встречаются два варианта невротической рвоты: истерическая и привычная. Если истерическая рвота обычно появляется в стрессовых ситуациях, сопровождает определенные эмоции и имеет демонстративный оттенок, то привычная — возникает и в спокойной обстановке, являясь выражением подавленных эмоций. Известна также невротическая рвота, возникающая по механизму индукции и подражания, например, в результате длительного контакта с родственниками, страдающими рвотами вследствие рака желудка. Психогенная рвота обычно совершается легко, без мучительного натуживания и предшествующей тягостной тошноты. Вегетативные компоненты такой рвоты (бледность кожных покровов, пот, саливация и др.), как правило, отсутствуют или выражены слабо. Даже частые невротические рвоты обычно не ведут к значительному истощению. Однако у некоторых больных тяжелой истерией в результате повторных рвот формируется дегидратация, гипокалиемия, гипонатриемия, метаболический алкалоз.
Частым вариантом невротических желудочных расстройств является гастралгия. Отмечается тесная зависимость между эмоциональным напряжением и появлением желудочных симптомов (ощущения тяжести и распирания в подложечной области, жжение, боль), отсутствие связи между жалобами и характером питания. Образно говоря, желудок у таких больных становится «органом выражения».
На практике иногда встречаются малые моносимптомные расстройства, проявляющиеся неприятными ощущениями в верхних отделах ЖКТ — психогенный халитоз, дисгевзия, глоссодиния, тошнота, ощущение кома в горле и др.
Халитоз — это ложное ощущение пациентом неприятного запаха выделяемого воздуха, когда все возможные его причины исключаются тщательным исследованием. У некоторых лиц халитоз становится навязчивым состоянием, они фиксируются на своих ложных ощущениях, избегают контактов, что приобретает черты невротической депрессии, а иногда и более глубокого эндогенного психического расстройства.
Известна также дисгевзия — неврогенное расстройство вкуса, ощущение горечи во рту, которое не зависит от еды и не сопровождается какой-либо органической патологией. Психогенная тошнота обычно сочетается со слюновыделением или сухостью во рту, возникая на фоне депрессии и фобий. Редкое проявление психогении нарушение чувствительности языка (глоссодиния), иногда возникает жжение, давление, покалывание в языке и близлежащих областях.
Хорошо известен психогенный эзофагоспазм, проявляющийся упорной дисфагией. Больные испытывают затруднения при глотании на любом уровне пищевода, причем жидкая пища проходит труднее, чем твердая. Иногда эзофагоспазм возникает после сильного психического потрясения во время еды, а затем повторяется почти при каждом приеме пищи. Спазмы пищевода бывают и вне связи с едой, проявляясь болью или чувством сжатия за грудиной, что иногда требует дифференциальной диагностики со стенокардией. Фоном эзофагоспазма являются выраженные эмоционально аффективные нарушения, постоянные тревога и страх перед едой. У части больных формируется тяжелый астеноипохондрический синдром и канцерофобия. Классическим невротическим синдромом является globus hystericus, который чаще всего встречается у женщин молодого возраста. При этом в горле ощущается инородное тело (комок), давление или чувство жжения в области шеи, что обычно ослабевает во время еды. Полагают, что это связано с невротическими чувствительными и двигательными нарушениями функций пищевода. В план дифференциальной диагностики при дисфагии следует включать и дефицит железа в организме (сидеропеническая дисфагия).
Часты и клинически многообразны невротические расстройства кишечника, обозначаемые как синдром раздраженной кишки, дискинезия кишечника, спастическая толстая кишка, слизистая колика и т.д. Наряду с первичными, чисто неврогенными вариантами этого синдрома, нередко встречаются вторичные дискинезии кишки, возникающие на почве других заболеваний, а также смешанные варианты патологии. Неврогенные кишечные боли, разнообразные по характеру (схваткообразные, жгучие, распирающие, тупые и др.), обыкновенно усиливаются на фоне эмоционального напряжения и стрессовых ситуаций. Известны кишечные кризы, проявляющиеся острой болью в животе, метеоризмом, громким урчанием, позывами на отхождение газов и дефекацию. В ряде случаев развивается состояние тревожного ожидания повторения этих явлений, что затрудняет посещение общественных мест, общения с людьми и является источником тяжелых переживаний.
Нервный фактор играет определенную роль и в патогенезе хронических запоров. Такие лица нередко проявляют повышенную заботу об акте дефекации, фиксируют внимание на частоте, количестве и качестве своих испражнений, что способствует формированию тяжелого ипохондрического синдрома и еще большему утяжелению запора. Хорошо известны и психогенные поносы («медвежья болезнь»). У таких пациентов императивные позывы на дефекацию нередко возникают в самой неподходящей ситуации, что отрицательно сказывается на психологическом состоянии. Часто понос возникает ночью или утром, будит больного («понос-будильник»), что приводит к бессоннице и увеличивает астению.
Невротический компонент присутствует и в происхождении некоторых форм ректальной невралгии и кокцидинии, а также упорного анального зуда.
В рамках функциональных невротических расстройств ЖКТ обычно рассматривается и аэрофагия, часто возникающая при истерическом неврозе. Нарастающий и стойкий метеоризм в подобных случаях иногда имитирует беременность или проявляется громкой демонстративной отрыжкой. При этом возможны также рефлекторные тахикардия, экстрасистолия, боли в левой половине груди (гастрокардиальный синдром).
В обсуждаемую проблему входят также и вопросы патологии пищевого поведения. Переедание или несбалансированное питание, как своего рода компенсация недостающих положительных эмоций, лежат в основе многих случаев алиментарноконституционального ожирения. С другой стороны, преднамеренный радикальный отказ от питания (нервная анорексия) приводит к катастрофическому похуданию со всеми признаками алиментарной дистрофии и даже реальной угрозой для жизни.
Лечение больных с невротическими расстройствами функций ЖКТ проводится по общим принципам терапии неврозов, причем психотерапия, как правило, выступает в качестве основного лечебного фактора. Используется личностно-ориентированная психотерапия как в индивидуальной, так и в групповой формах. Целью психотерапии является достижение понимания пациентом психологических конфликтов с расстройством функций органов пищеварения и, по возможности, перестройка нарушенных отношений личности, послуживших источником невроза. Ставится задача расширения диапазона эмоционального реагирования пациентов с постепенной перестройкой системы ценностей и переключением внимания больных с болезненной гастроэнтерологической симптоматикой на разрешение психологических проблем.
В большинстве случаев целесообразен постепенный перевод пациентов с щадящих диет на физиологическое питание с достаточным количеством белка и витаминов. В тяжелых случаях алиментарной дистрофии на почве нервной анорексии временно используют в составе интенсивной терапии парэнтеральное или зондовое питание.
Использование в комплексной терапии медикаментозного лечения (гастропротекторы, антациды, ферментные препараты, антиспастические и другие средства) имеют как прямое (биологическое), так и косвенное (психотерапевтическое) значение. Во многих случаях полезна гомеопатия с ее мягким регулирующим действием [3].
Накоплен опыт использования при неврозах психофармакологических средств, в частности транквилизаторов и антидепрессантов [1-2]. В последнее время наше внимание привлек коаксил (тианептин), при применении которого (0,0125) 2-3 раза в сутки улучшается сниженное настроение пациентов и уменьшаются гастроэнтерологические проявления неврозов.
Гастроэнтерологические аспекты неврозологии нуждаются в дальнейшем изучении и должны быть знакомы врачам разных специальностей.
ЛИТЕРАТУРА
1. Б.Д. Карвасарский. Неврозы. Руководство для врачей. М., 1990
2. Б.Д. Карвасарский, В.Ф. Простомолотов. Невротические расстройства внутренних органов. Кишинев, 1988
3. А.А. Крылов, С.П. Песонина, Г.С. Крылова. Гомеопатия для врачей общей практики. СПб. Изд. Питер, 1997
Грыжа пищеводного отверстия диафрагмы: что делать, если вам поставили такой диагноз?
Это заболевание отличается тем, что трудно диагностируется на первых стадиях. Какими симптомами патология заявляет о себе? Как лечится и как её можно избежать?
О грыже пищеводного отверстия диафрагмы мы беседуем с врачом-гастроэнтерологом «Клиника Эксперт» Воронеж Юлией Геннадьевной Аичкиной.
— Юлия Геннадьевна, что представляет собой грыжа пищеводного отверстия диафрагмы?
— Это состояние (сокращённо ГПОД), вызванное смещением органов брюшной полости в средостение через пищеводное отверстие диафрагмы. Такая грыжа выступает одним из факторов риска развития гастроэзофагеальной рефлюксной болезни — эта патология сопровождается воспалением слизистой оболочки пищевода.
— Как часто встречается грыжа пищеводного отверстия диафрагмы?
— Если говорить о заболеваниях органов пищеварения, считается, что ГПОД стоит на одном из первых мест. Хотя это субъективная оценка, так как зачастую болезнь может протекать без явно выраженных симптомов. По некоторым данным, в России эта патология отмечается у 5-35 % жителей, у возрастных людей — до 50 %.
— Каковы причины возникновения грыжи пищеводного отверстия диафрагмы?
— Врождённые грыжи могут появляться из-за неравномерного развития мышц и отверстий диафрагмы, неполного опущения желудка в брюшную полость, слабости соединительной ткани в пищеводном отверстии диафрагмы. Однако в большинстве случаев встречаются приобретённые виды ГПОД. Этому способствует сочетанное воздействие различных факторов, один из основных среди них — слабость соединительнотканных структур и атрофия мышечных волокон.
Развитие грыжи может быть связано с подъёмом тяжести, запорами, избыточным весом, у женщин — с беременностью. Появлению ГПОД также способствуют хронический кашель, частая рвота. То есть речь идёт о факторах, повышающих внутрибрюшное давление.
Читайте материалы по теме:
— Как выглядят симптомы грыжи пищеводного отверстия диафрагмы?
— Её небольшие размеры, как правило, редко вызывают какие-то серьёзные проблемы. При грыже пищеводного отверстия диафрагмы человек начинает испытывать боли, стоит ей увеличиться. Пациент жалуется на такие неприятные ощущения, как изжога, отрыжка с кислым или горьковатым привкусом, боль и затруднение при глотании пищи, тяжесть в желудке, боли за грудиной, которые можно принять за признаки стенокардии или инфаркта миокарда. Перечисленные симптомы усиливаются после еды и физических нагрузок. Грыжа пищеводного отверстия диафрагмы также даёт о себе знать болью при кашле и метеоризме. Боль может ослабнуть или исчезнуть, если человек меняет положение тела. Ему становится легче после отрыжки, глубокого вдоха или рвоты. А вот при наклоне вперёд боль может усилиться.
Ещё одним проявлением заболевания может быть дисфагия — затруднённое прохождение пищи по пищеводу. Это особенно заметно, когда человек ест поспешно, «на ходу», когда пища жидкая или полужидкая, если глотать слишком холодную или слишком горячую воду.
— Как проводится диагностика грыжи пищеводного отверстия диафрагмы?
— Часто заболевание развивается бессимптомно и выявляется случайно при рентген-исследовании пищевода или желудка, либо при эндоскопическом обследовании (эзофагоскопия, гастроскопия). Обязательно назначается ЭКГ (для исключения патологии сердца), реже — КТ органов грудной клетки и средостения. В самых сложных случаях выполняется диагностическая лапароскопия.
Читайте материалы по теме:
— В чём заключается лечение грыжи пищеводного отверстия диафрагмы?
— При отсутствии проявлений болезни оно не требуется. Важно не допускать ожирения, поскольку излишний вес повышает внутрибрюшное давление. При возникновении симптомов заболевания терапевт или гастроэнтеролог может назначить консервативное медикаментозное лечение, направленное на предупреждение гастроэзофагеального рефлюкса (так называется обратное продвижение содержимого желудка в пищевод). При этом используются средства, подавляющие выработку соляной кислоты в желудке, снижающие кислотность уже образованного желудочного сока, нормализующие сократительную функцию желудка.
При больших размерах грыжи, язвах в пищеводе и неэффективной терапии пациенту рекомендуется операция, которая проводится лапароскопически. Оперативное лечение заключается в низведении желудка в брюшную полость и восстановлении отверстия в диафрагме с помощью различных методик.
— Возможно ли лечение грыжи пищеводного отверстия диафрагмы народными средствами?
— Есть ли при грыже пищеводного отверстия диафрагмы особенности в питании?
— Во-первых, питаться рекомендуется неторопливо, не на бегу, не переедая, потому что при этом человек неизбежно вместе с пищей проглатывает большие порции воздуха, а это повышает внутрижелудочное давление. Последний раз вечером лучше поесть не позже, чем за 3 часа до сна. Следует ограничить себя в употреблении таких продуктов, как жирное мясо, сало, не стоит увлекаться макаронами, вермишелью, хлебобулочной продукцией, сдобным печеньем и выпечкой. Также придётся с осторожностью относиться к острым приправам, жареным блюдам, газированным напиткам, алкоголю.
— Как предотвратить развитие грыжи пищеводного отверстия диафрагмы?
— Если наследственность мы изменить не можем, то устранить ситуации, вызывающие повышение внутрибрюшного давления, в наших силах. Для этого следует:
- нормализовать вес;
- с осторожностью относиться к поднятию тяжестей;
- устранить запоры;
- лечить болезни, сопровождающиеся хроническим кашлем;
- отказаться от курения и алкоголя;
- соблюдать правила здорового питания.
Записаться на приём к врачу-гастроэнтерологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Для справки
Аичкина Юлия Геннадьевна
В 2015 году окончила Воронежский государственный медицинский университет им. Н.Н. Бурденко.
В 2017 году прошла ординатуру по специальности «Общая врачебная практика» и первичную переподготовку по гастроэнтерологии.
Ведёт приём в качестве врача-гастроэнтеролога в «Клиника Эксперт» Воронеж по адресу: ул. Пушкинская, 11.
Грыжи пищеводного отверстия диафрагмы – патогенез, особенности клиники и лечение
 Грыжа пищеводного отверстия диафрагмы (ГПОД) — хроническое рецидивирующее заболевание, при котором через расширенное пищеводное отверстие диафрагмы в грудную полость (заднее средостение) периодически может смещаться кардиальный отдел пищевода, фундальный отдел желудка, иногда другие органы брюшной полости (петли кишки, сальник и др.).
Грыжа пищеводного отверстия диафрагмы (ГПОД) — хроническое рецидивирующее заболевание, при котором через расширенное пищеводное отверстие диафрагмы в грудную полость (заднее средостение) периодически может смещаться кардиальный отдел пищевода, фундальный отдел желудка, иногда другие органы брюшной полости (петли кишки, сальник и др.).
Основными механизмами развития ГПОД считают:
- несостоятельность соединительнотканных структур, участвующих в образовании пищеводно-желудочного соединения;
- значительное повышение внутрибрюшного давления;
- повышение двигательной активности пищевода (гипермоторная дискинезия).
Различают три типа ГПОД:
- аксиальная (осевая) грыжа характеризуется тем, что абдоминальная часть пищевода, кардиальный и фундальный отделы желудка при повышении внутрибрюшного давления могут свободно проникать («скользить») в грудную полость. Такие грыжи часто называют скользящими. Они обусловлены слабым прикреплением пищеводно-желудочного соединения к диафрагме. Скользящие грыжи обычно не ущемляются, а грыжи небольшого размера могут протекать бессимптомно и выявляются только при рентген-исследовании или ФГДС;
- параэзофагеальные (околопищеводные) грыжи отличаются от аксиальных грыж тем, что абдоминальный (кардиальный) отдел пищевода остается в брюшной полости, фиксирован в области пищеводного отверстия диафрагмы, тогда как фундальный и (или) антральный отделы желудка, а иногда и другие органы брюшной полости (петли тонкого или толстого кишечника, сальник и др.) могут проникать в грудную полость, располагаясь рядом с пищеводом (т. е. параэзофагеально). Таким образом, параэзофагеальные грыжи образуются при нормальной фиксации пищеводно-желудочного соединения к диафрагме, но при существенном расширении отверстия диафрагмы, в которое могут проникать органы брюшной полости. Параэзофагеальные грыжи встречаются реже, чем аксиальные, могут сопровождаться ущемлением сместившегося органа;
- смешанные грыжи характеризуются сочетанием признаков аксиальных и параэзофагеальных грыж.
Каждый из перечисленных типов ГПОД может быть временным, преходящим, возникающим только при повышении внутрибрюшного давления (нефиксированная грыжа) и постоянным (фиксированным) выпячиванием того или иного отдела пищевода или желудка в грудную полость.
Патогенез боли при ГПОД, безусловно, состоит из ряда компонентов. В его формировании участвуют дистензионный компонент (вследствие растяжения стенок пищевода при рефлюксе содержимого желудка), воспаление (изъязвление) слизистой пищевода, спастический компонент (гипермоторная дискинезия пищевода), ишемический компонент (сдавление грыжевого выпячивания в области пищеводного отверстия диафрагмы). Особенно выражен последний компонент при ущемлении ГПОД.
При ГПОД возможно развитие как псевдокоронарных, так и коронарных болей, аритмий. Я. Г. Колкин с соавт. (1996) при обследовании более тысячи больных с ГПОД выявили 29 % пациентов с болями, сходными со стенокардией. Среди этих пациентов нормальная ЭКГ зарегистрирована только в 18 % случаев. ЭКГ-признаки ИБС выявлены в 15 %, диффузные изменения миокарда — в 13 %, отклонение электрической оси сердца влево — в 19 %, вправо — в 2 %, синусовая тахикардия — в 1 %, синусовая брадикардия — в 19 %, желудочковая экстрасистолия — в 8 %, нарушения атриовентрикулярной проводимости — в 2 %, мерцательная аритмия — в 3 % случаев.
Вероятен следующий механизм возникновения боли при ГПОД: правый блуждающий нерв, разветвляясь, направляет часть своих ветвей к задней стенке желудка, часть — к солнечному сплетению. Смещение желудка вверх при образовании грыжи сопровождается натяжением ветвей блуждающего нерва, идущих к солнечному сплетению, вследствие чего возникают болевые ощущения. Подобное раздражение блуждающего нерва может привести также к сокращению продольной мускулатуры пищевода и дальнейшему увеличению грыжи, т. е. к образованию «порочного круга».
Соотношение гастроэзофагеальной рефлюксной болезни (ГЭРБ) и ГПОД может быть двояким: ГЭРБ может способствовать формированию ГПОД и наоборот. По мнению В. Х. Василенко (1971), у половины больных ГЭРБ обнаруживают ГПОД. В отличие от ГЭРБ без ГПОД, когда доминирующим проявлением является изжога, при ГЭРБ в сочетании с ГПОД преобладает боль. Боль при ГПОД, по данным различных авторов, беспокоит 25-85 % больных. В связи с преобладанием при ГПОД болевого синдрома над диспепсией в настоящей статье мы уделяем больше внимания именно боли.
При ГПОД боль имеет отчетливые особенности. Чаще боль локализуется в эпигастральной области, она имеет самый различный характер и разностороннюю иррадиацию. Обычно наблюдаются постоянные боли длительностью от нескольких дней до нескольких месяцев, иногда боли исчезают, но вскоре возобновляются опять. Иногда боль смещается ближе к пупку, нередко иррадиируя в спину и подреберья.
Периодически обостряются в виде кратковременных приступов, принимают опоясывающий характер, причем иррадиация может быть сильнее, чем местная боль. Последняя — диффузная, глубокая, резко усиливающаяся в период обострений, иногда сопровождается обморочными состояниями. Боль имеет самый разнообразный оттенок: сверлящий, жгучий, острый, тупой.
Лежание на спине и стояние на ногах усиливают боль. Больной инстинктивно ищет положение, уменьшающее боль, чаще «застывая» на левом боку. Болевой приступ, как правило, резко окрашен эмоционально, сопровождается вазомоторными реакциями, страхом смерти. Нередко приступ боли сопровождается рвотой вначале пищей, а затем слизью и желчью. Иногда рвотные массы содержат примесь крови.
Рвота сменяется тошнотой и резким усилением обычно имеющейся отрыжки. Этому может сопутствовать падение температуры, учащение мочеиспускания, похолодание конечностей. Пульс частый, слабый, мягкий. Приступ может оборваться также внезапно, как и начался. Чаще всего, однако, после некоторого перерыва он повторяется, и начинается длинная цепь рецидивов, иногда постепенно ослабевающих. После приступа — разбитость, депрессия, слабость.
Боль характерна для «кардиальной маски» ГПОД, тем более что приступы болей могут сопровождаться изменениями на ЭКГ (см. выше). Многие из пациентов с ГПОД годами лечатся по поводу стенокардии, и лишь постоянное отсутствие соответствующих изменений на многократно проводимых ЭКГ приводит к дальнейшим поискам причин сердечных нарушений, иногда с обнаружением хиатусной грыжи.
Лечение ГПОД подразумевает, прежде всего, лечение эзофагита, устранение гастроэзофагеального рефлюкса, т. е. соответствует лечению ГЭРБ (см. ниже). Оперативное лечение целесообразно при неэффективности консервативной терапии, невозможности длительного медикаментозного лечения, развитии осложнений, сочетании ГПОД с другими заболеваниями брюшной полости, требующими хирургического вмешательства (ЖКБ и др.), больших размерах ГПОД в сочетании с дыхательной недостаточностью, нарушением сердечной деятельности. Чаще выполняют эзофагофундопликацию, а при рубцовом стенозе пищевода — его резекцию.
Основные направления лечения ГЭРБ:
- уменьшение агрессивности рефлюксата;
- уменьшение времени контакта слизистой оболочки пищевода с рефлюксатом путем уменьшения частоты и длительности эпизодов рефлюкса;
- повышение тонуса нижнего пищеводного сфинктера.
Прежде всего необходимо дать больному рекомендации по изменению образа жизни и питания. Пациенту необходимо спать с приподнятым головным концом кровати не менее чем на 15 см; после приема пищи избегать наклонов вперед и не ложиться; не носить тесную одежду и тугие пояса; избегать поднятия тяжестей более 8-10 кг, перенапряжения брюшного пресса и работы, связанной с наклонами туловища вперед; бороться с избыточным весом; бросить курить.
Рекомендуют частое дробное питание, ограничение объема пищи и некоторых пищевых продуктов (животных жиров, шоколада, кофе, грубой клетчатки, газированных напитков, острых и пряных продуктов, свежего хлеба, мучных изделий и др.). После приема пищи в течение не менее трех часов следует находиться в вертикальном положении. Ужин должен быть легким и не позднее, чем за 2-3 часа до сна. Следует полностью отказаться не только от курения, но и от употребления алкоголя.
Необходимо также исключить, а если это невозможно, то уменьшить прием препаратов, которые могут ухудшать течение ГЭРБ, снижая тонус нижнего пищеводного сфинктера или раздражая слизистую пищевода. К таким препаратам относят метилксантины (эуфиллин, теофиллин, Теодур), холинолитики (атропин, платифиллин, метацин), антидепрессанты (амитриптилин, имизин, флуоксетин, Прозак; флуоксамин — Феварин), нитраты (нитроглицерин, Нитросорбид, Сустак, Тринитролонг), радреноблокаторы (пропранолол, атенолол, метопролол, бисопролол, небиволол, карведилол), антагонисты кальция (верапамил, нифедипин, дилтиазем), контрацептивы (Траквилар, Марвелон, Микрогинон, Логест), миотропные спазмолитики (Ношпа, папаверин, Бускопан), НПВП (ибупрофен, индометацин), наркотические анальгетики (Омнопон, Промедол, Бупренорфин).
При медикаментозном лечении ГЭРБ используют два принципиальных варианта тактики:
- начинают лечение с применения наиболее мощных антисекреторных средств — ингибиторов протонной помпы (ИПП) в стандартной или двойной терапевтической дозировке, а после достижения клинического эффекта дозу ИПП снижают до поддерживающей (stepdown therapy);
- назначают поэтапно нарастающую терапию, используя последовательно антациды (альгинаты), а при их неэффективности — блокаторы Н2-гистаминовых рецепторов и, наконец, ИПП (stepup therapy).
Безусловно, антисекреторная терапия дополняется прокинетиками при выборе любого из двух указанных выше вариантов тактики.
При лечении ГПОД предпочтительной является тактика step-down. При этом лечение начинают с ИПП. Установлено, что для успешного лечения ГЭРБ необходимо, чтобы показатель рН внутри желудка превышал 4,0 в течение 16-18 часов в сутки. Достичь такого результата, применяя Н2-блокаторы в терапевтических дозах, невозможно. Такой результат могут обеспечить только ИПП.
Это основное преимущество этих препаратов. Кроме того, ИПП не требуют повышения доз в процессе лечения, имеют четко установленный механизм действия, обладают антихеликобактерными свойствами, при лечении используется простой режим дозирования (1-2 раза в сутки), они хорошо переносятся, а частота побочных эффектов низка.
Стандартная доза омепразола — 20 мг утром и вечером или 40 мг однократно; лансопразола — 30 мг два раза в сутки или 60 мг однократно; пантопразола — 40 мг два раза в сутки или 80 мг однократно; рабепразола — 10 мг два раза в сутки или 20 мг однократно; эзомепразола — 20 мг два раза в сутки или 40 мг однократно. При необходимости дозы ИПП могут быть увеличены.
В 1974 году был синтезирован первый ИПП. С того времени создан целый ряд поколений этих препаратов. Хотя по результатам исследований каждое последующее поколение ИПП отличается «в среднем» более высокой активностью и продолжительностью эффекта, на реальную эффективность того или иного препарата влияют большое количество факторов: индивидуальные особенности секреторного аппарата в целом (т. н. гиперсекреторный статус), рецепторов на поверхности париетальных клеток, а также метаболизма (в т.ч. различная интенсивность микросомального окисления в печени). Следует также учитывать возможность выработки антител к препарату.
ИПП различаются по биодоступности. Например, биодоступность омепразола снижается при повторном приеме, эзомепразола — возрастает. Преимуществом пантопразола является стабильная высокая биодоступность, т. е. она не изменяется в зависимости от того, принял ли пациент препарат первый, второй или более раз. Важно также, что прием пищи и антацидов на биодоступность пантопразола не влияет.
ИПП поступают в организм человека в виде предшественников, а затем проходят определенную активацию, превращаясь в канальцах париетальных клеток в тетрациклический сульфенамид, который необратимо блокирует активность протонной помпы, связываясь с молекулами цистина.
Н. Б. Губергриц, А. Е. Клочков, Г. М. Лукашевич, П. Г. Фоменко
| Боль при ГПОД | Боль при ишемической болезни сердца |
|---|---|
| Боль при ущемленной грыже | Боль при остром инфаркте миокарда |