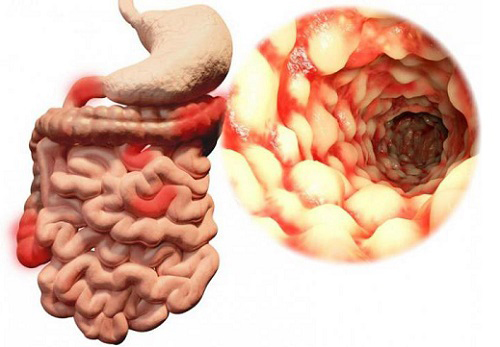
Илеит кишечника представляет собой воспаление подвздошной кишки, имеющее разное происхождение. Сама тонкая кишка обладает 3 отделами (12-перстная кишка, подвздошная, тощая). От гармоничного функционирования этих частей зависит полностью состояние всего организма, ведь усваивание главной доли питательных компонентов (микроэлементов, витамин) осуществляется как раз-таки в тонкой кишке.

- Общие сведения
- Классификация
- Причины
- Симптомы и осложнения недуга
- Диагностика
- Лечение
- Медикаментозное лечение
- Диета
- Профилактика, прогноз
Общие сведения
Илеит – это такое воспаление, располагающееся в конечной части тонкого кишечника и распространяющееся на близлежащие ткани. Вызывает образование язвенно-рубцовых, полиповидных оснований. Поражение происходит как в термальной области тонкой кишки, так и в 12-перстной, толстой, тощей кишке.
Патология отмечается очень часто – появляется в различных формах, один раз в жизни точно, у 75-95% жителей планеты.
Илеит имеет 2 вида:
- изолированный – поражению подвергается лишь подвздошная кишка;
- совмещенный – воспаление наблюдается и в иных отделах ЖКТ.
Заболевание в основном сочетается с дуоденитом, еюнитом. Зачастую болеют люди от 20-40 лет. Причем мужчины подвержены недугу больше женщин. У сельских жителей патология встречается реже, примерно в 2 раза, нежели у людей, живущих в городах.
Статистическими данными установлено, что в 70% ситуаций болевое чувство с правой подвздошной зоны становится признаком хронического развития илеита. Данная патология имеет 6% от всех воспалительных процессов кишечника.
Классификация
Илеит кишечника бывает:
- первичным – появляется у человека с абсолютно здоровым пищеварительным трактом;
- вторичным – образуется вследствие иной болезни органов ЖКТ.

По причине образования илеит может быть:
- послеоперационный;
- аутоиммунный (болезнь Крона);
- медикаментозный (воспаление, вызванное долгим воздействием на слизистую оболочку кишечника определенных лекарственных средств);
- ферментативный (опасное влияние своих же ферментов: неатрофическая, атрофическая форма недуга);
- токсический;
- инфекционный;
- алиментарный (вредная пища, несоблюдение режима питания).
По выраженности клинических признаков различают 3 формы данного заболевания:
- легкая;
- средняя;
- тяжелая.
Различают острый и хронический илеит (течение недуга – более полугода), обусловливается причиной, возрастными изменениями, иммунной системой, лечебными действиями.
По характеру нарушения выделяют:
- катаральный (поражается исключительно слизистая оболочка);
- эрозивный (отличается возникновением глубоких эрозий).
При хроническом илеите возможны периоды усугубления недуга, а также полная, неполная ремиссия.
Причины
При воспалении подвздошной кишки заболевание у детей имеет обычно острое течение, провоцируется патогенными микроорганизмами (стрептококком, стафилококком) либо вирусами. А вот у взрослых людей илеит в основном протекает в хронической форме с временными обострениями. Провокаторами становятся зачастую иерсинии. И достаточно редко может быть вызван паразитами.

Предполагаемыми факторами развития илеита становятся:
- аллергия;
- неправильное питание (прием жирной, жареной, острой еды);
- вредные привычки (курение, алкоголь);
- сопрягающиеся патологии отделов пищеварительного тракта (дуоденит, панкреатит);
- различные операции на кишечник;
- ферментопатия;
- инфекции ЖКТ;
- неактивный, сидячий образ жизни (работа за компьютером);
- интоксикация организма химическими веществами.
Причиной илеита может являться наличие у человека брюшного тифа, язвенного колита, патологии Крона (приводит к течению терминального илеита), туберкулеза. В данной ситуации илеит считается симптомом присутствующей патологии.
Долго развивающийся хронический илеит ведет к сильному нарушению всасывания питательных веществ. Это оказывается причиной появления гиповитаминоза, остеопороза. Также приводит к ломкости волос, ногтей, потере массы тела.
Симптомы и осложнения недуга
Острое воспалительное проявление квалифицируется неожиданным острым началом с моментальным увеличением симптомов. Недуг продолжается несколько дней, часто даже проходит самостоятельно без лечения.
Симптоматика у взрослых при острой форме следующая:
- болевое чувство в подвздошной зоне;
- недомогание, слабость;
- диарея до 10 раз за сутки;
- головная боль;
- урчание, вздутие;
- рвота, повышение температуры тела;
- чувство тошноты.

По причине нарушения пищеварительной системы образоваться способно обезвоживание, судороги, расстройство свертываемости крови.
Симптомы илеита хронической формы таковы:
- ноющая боль в районе пупа, справой стороны подвздошной зоны;
- гиповитаминоз;
- жидкий стул с наличием непереваренных кусочков еды;
- остеопороз;
- потеря массы тела (происходит из-за нарушения усвоения минералов, витаминов);
- урчание, вздутие живота.
При появлении таких признаков следует посетить специалиста для своевременных терапевтических мероприятий. В случае бездействия могут возникнуть осложнения:
- нарушение всасывания;
- появление инфильтратов брюшной полости;
- возникновение свищей;
- перитонит;
- кишечная непроходимость;
- сепсис;
- кишечное кровотечение.
Чтобы этого не допустить, нужно вовремя начать лечение илеита.
Диагностика
Так как терминальный отдел тонкой кишки не просматривается посредством эндоскопических способов, диагностика производится при помощи лабораторных методов исследования.

Человека направляют на сдачу:
- анализа крови;
- копрограммы;
- вирусологического либо бактериологического исследования каловых масс;
- биопсии патологической области кишечника;
- анализа кала на скрытую кровь.
Действенным диагностическим мероприятием при допущении на илеит становится рентгенография с использованием бария либо обобщающая (для органов брюшины). Обследование позволяет распознать расстройство кишечной моторики, установить ее непроходимость. На изображении можно заметить стриктуры, свищи, область спазмирования подвздошной кишки.
Если имеются подозрения на желчнокаменную патологию, панкреатит, больному делают УЗИ.
Лечение
Лечится воспаление у детей и взрослых в стационаре. В случае несложного течения проводится амбулаторное лечение, пациент наблюдается у инфекциониста, если нужно – у гастроэнтеролога. Терапия острой формы длится около 14 дней, хроническая – до полугода.
Для скорейшего излечения илеита производится лечение медикаментами, соблюдение диетического питания и, конечно же, коррекция образа жизни.
Медикаментозное лечение
Терапия лекарственными средствами и длительность зависят от основной причины образования илеита.
Выполняется следующее лечение при илеите:
- Глюкокортикостероиды (Дексаметазон, Дипроспан, Преднизолон) – при сложном протекании недуга с осложнениями врач прописывает данные препараты.
- Антибиотики, противогрибковые, противопаразитные (Микозорал, Метронидазол, Цефотаксим) – маленьким детям при патологии вирусного происхождения применяются иммуномодулирующие противовирусные лекарства.
- НПВС (Нимесулид, Ибупрофен, Мелоксикам, Диклофенак) – противовоспалительные обезболивающие препараты.
- Цитостатики (Цитарабин, Азатиоприн, Циклофосфан), иммуносупрессоры (Циклоспорин, Такролимус).
- Ферментные средства (Мезим, Креон) – прием ферментных средств помогает при рефлюкс илеите улучшить пищеварение.
- Пробиотики (Бифидумбактерин, Аципол, Линекс) – пополняют организм всеми необходимыми полезными бактериями.
- Сорбенты (Активированный уголь, Полисорб, Полифепан) – способствуют выведению вредных веществ из организма при илеите.
- Для коррекции обезвоживания назначается инфузионная терапия – белок, глюкозу, электролиты вводят в кровь внутривенно.

Периодически врач назначает курс вяжущих лекарств растительного происхождения, витаминные комплексы. Когда нет обострения болезни, больным с хронической формой назначается санаторно-курортная терапия.
Диета
Диетическое питание при илеите кишечника формируется на ограничении копченостей, консерваций, жареной, жирной, острой еды. Нельзя употреблять холодную, горячую пищу, только теплую. Кушать необходимо маленькими порциями, но частыми (5-6 раз на день).
| Запрещенные продукты | Рекомендуемые продукты |
|---|---|
| Диетическое мясо протертое (курицы, нутрии, телятины) | Жирное мясо (баранина, свинина) |
| Омлет, приготовленные на пару | Газировка, сок, кофе |
| Свежий некислый творог | Молочные изделия |
| Сухари белые | Рыба речная |
| Черный, мятный чай, напиток из шиповника | Хлеб черный |
| Различные крупы | Фрукты, овощи в свежем виде |
| Суп из овощей | Сладости, мучные изделия |
Готовить блюда в момент всего иерсиниозного периода рекомендуется на пару либо в тушеном, запеченном виде.
Профилактика, прогноз
При острой форме илеита прогноз будет положительный. В случае хронического заболевания результат зависит от стадии воспалительного процесса кишечника, симптоматики, лабораторных данных. Чем сложнее течение недуга, когда имеется усугубление патологии, тем наименее благоприятным станет прогноз илеита.
С целью предотвращения рецидивов болезни нужно придерживаться строгого, с большим количеством витаминов, минералов диетического питания. Важно своевременно посещать специалиста, исключить вредные привычки (курение, алкоголь), санировать места хронического инфицирования. Прогноз и профилактика будут зависеть от того, как пациент сам относится к своему здоровью, придерживается ли рекомендаций специалиста. И главное, лечить илеит кишечника следует при первых проявлениях заболевания, только тогда удастся избежать осложнений.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Илеит (воспаление подвздошной кишки): виды, симптомы и лечение
Илеит – воспаление подвздошной кишки различного происхождения. Тонкий кишечник человека состоит из трёх отделов: двенадцатиперстная кишка, тощая и подвздошная. От слаженной работы всех частей будет зависеть здоровье всего организма, поскольку всасывание основной доли питательных веществ (витамины, микроэлементы, аминокислоты, жирные кислоты) происходит именно в тонком кишечнике.
Классификация
По уровню поражения
- Локализованный (страдает только подвздошная кишка, чаще терминальный участок).
- Распространённый (с переходом воспалительной реакции на другие отделы тонкого или толстого кишечника).
- Илеит, сочетающийся с гастритом, панкреатитом и другими патологиями желудочно-кишечного тракта.
По причине возникновения
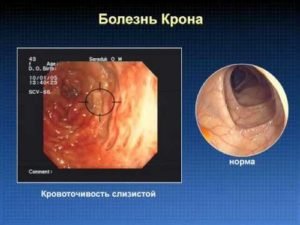 Инфекционный илеит (вирусный, бактериальный, грибковый, паразитарный).
Инфекционный илеит (вирусный, бактериальный, грибковый, паразитарный).- Лекарственный (воспаление, обусловленное продолжительным воздействием на слизистую некоторых медикаментов).
- Токсический (биологические или химические токсины).
- Аутоиммунный (болезнь Крона).
- Ферментативный (агрессивное действие собственных ферментов: атрофический и неатрофический илеит).
- Алиментарные факторы (неправильное питание, вредная еда, отсутствие режима приёма пищи).
- Послеоперационный илеит.
По течению
- Лёгкая степень.
- Средняя.
- Тяжёлое течение.
Также илеит может быть острым и хроническим (процесс длится более 6 месяцев), что зависит от причины, возраста, особенностей реагирования иммунной системы, лечебных мероприятий.
По характеру повреждения тканей кишечника
- Катаральное воспаление (затрагивает только слизистую).
- Эрозивное (образование глубоких эрозий вплоть до мышечного или серозного слоя, иногда с прободением стенки кишки). Наиболее неблагоприятный вариант течения терминального илеита.
Причины
Факторов, приводящих к воспалению подвздошной кишки, довольно много. Иногда так и не удаётся обнаружить истинную причину илеита. Встречаются следующие располагающие моменты:
 Инфекции (вирусные часто вызывают острый илеит у детей, бактериальные приводят к хроническому воспалению у взрослых). Среди бактерий в качестве возбудителя выделяют стафилококки, иерсинии, сальмонеллы, кишечную палочку. Из вирусов илеит могут вызвать рота- и энтеровирусы.
Инфекции (вирусные часто вызывают острый илеит у детей, бактериальные приводят к хроническому воспалению у взрослых). Среди бактерий в качестве возбудителя выделяют стафилококки, иерсинии, сальмонеллы, кишечную палочку. Из вирусов илеит могут вызвать рота- и энтеровирусы.- Эндогенные факторы, к которым можно отнести аутоиммунные процессы, ферментативные реакции, хронические стрессы, наследственная предрасположенность.
- Внешние причины: неправильное питание, вредные привычки, аллергия, интоксикации, лекарственные препараты, операции на органах брюшной полости.
- Сопутствующие воспаления внутренних органов (гастрит, холецистит, колит).
Симптомы
Острый илеит
Характеризуется внезапным началом и проявляется следующими симптомами:
 повышение температуры тела;
повышение температуры тела;- боли в правой подвздошной области (тупые, тянущие или схваткообразные);
- диарея (в тяжёлых случаях до 25 раз за сутки);
- тошнота, рвота (не обязательный симптом);
- признаки обезвоживания и интоксикации (головная боль, слабость, тахикардия, сухость кожи, судороги, сонливость).
Острый илеит длится несколько дней (до 2 недель) и заканчивается полным выздоровлением (иногда самопроизвольным). В тяжёлых случаях развиваются осложнения: кишечное кровотечение, обезвоживание (опасно для детей), нарушение всасывания, непроходимость кишечника, перитонит, сепсис, образование свищевых ходов, инфильтратов брюшной полости.
Хронический илеит
Характеризуется постепенным началом и неспецифическими признаками, поэтому его трудно бывает отличить от других заболеваний желудочно-кишечного тракта:
 субфебрильная или нормальная температура тела;
субфебрильная или нормальная температура тела;- умеренные боли в правых отделах живота, около пупка;
- диспепсические явления (вздутие, урчание, понос после еды);
- стул пенистый, жидкий с непереваренной пищей;
- общая слабость, разбитость, отсутствие аппетита;
- снижение массы тела;
- со временем могут появиться признаки остеопороза костей и анемии вследствие нарушения всасывания кальция, фосфора, железа.
Также развиваются авитаминозы, нарушение ритма сердца, снижается уровень белка крови.
Диагностика
Воспаление подвздошной кишки проявляется неспецифическими признаками, поэтому, в большинстве случаев, установить верный диагноз удаётся не сразу. Кроме того, терминальный отдел тонкого кишечника не доступен для эндоскопических методов из-за топографических особенностей.
Помощь в диагностике могут оказать следующие обследования:
 Тщательный сбор жалоб и анамнеза.
Тщательный сбор жалоб и анамнеза.- Физикальный осмотр.
- Лабораторные данные: анализ крови общий и биохимический, копрограмма, кал на скрытую кровь, уровень ферментов крови, ревмопробы, свёртываемость.
- Фиброгастродуоденоскопия, колоноскопия, рентгенография обзорная органов брюшной полости (или с барием).
- УЗИ органов ЖКТ.
- Посев смыва со слизистой для обнаружения инфекции.
- Биопсия поражённых участков кишки.
Окончательный диагноз основывается на визуальном осмотре слизистой кишечника (эндоскопические методы) или результатах биопсии.
Лечение
 Все случаи острого илеита у детей или острого осложнённого илеита у взрослых лечатся в условиях стационара. При лёгком течении возможна амбулаторная терапия с периодическим наблюдением гастроэнтеролога и инфекциониста, если требуется. Лечение острого илеита может продолжаться до двух недель, хронического до 6 месяцев.
Все случаи острого илеита у детей или острого осложнённого илеита у взрослых лечатся в условиях стационара. При лёгком течении возможна амбулаторная терапия с периодическим наблюдением гастроэнтеролога и инфекциониста, если требуется. Лечение острого илеита может продолжаться до двух недель, хронического до 6 месяцев.
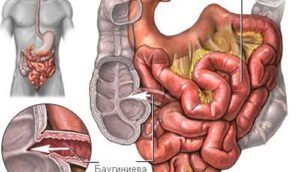
Залогом скорейшего выздоровления является медикаментозное лечение, диета и коррекция образа жизни.
Диета
Принципы диетотерапии основываются на исключении острых, жирных, копчёных и консервированных блюд, также не рекомендуется слишком горячая или холодная еда. Приём пищи дробный, до 5-6 раз в день.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Медикаментозная терапия
Лекарственная схема и продолжительность лечения будут зависеть от предполагаемой причины илеита:
- при инфекциях назначаются антибиотики (цефалоспоринового ряда, фторхинолоны, Бисептол, Метронидазол), противогрибковые и противопаразитарные средства. Детям при вирусной природе заболевания показаны противовирусные иммуномодулирующие препараты.
- при тяжёлом течении терминального илеита с осложнениями (эрозии, изъязвления слизистой) рекомендуются глюкокортикостероиды (Преднизолон, Будесонид).
- Цитостатики (Метотрексат), иммуносупрессоры (Инфликсимаб).
 Противомикробные средства (Сульфасалазин).
Противомикробные средства (Сульфасалазин).- Нестероидные противовоспалительные препараты (Диклофенак, Нимесулид).
- Сорбенты (Смекта, Полисорб), пробиотики (Хилак форте), поливитамины, минеральные комплексы.
- Ферменты (Креон, Мезим).
Хирургическая терапия
Хирургическое лечение требуется при возникновении осложнений, таких как:
- кровотечение;
- перфорация стенки кишки;
- спайки с нарушением проходимости;
- свищи;
- абсцессы брюшной полости.
Прогноз и профилактика
Прогноз благоприятный при остром илеите. При хроническом воспалении прогноз будет зависеть от степени поражения кишечника, клинической картины и лабораторных показателей. Чем тяжелее протекает заболевание, чем больше осложнений, тем менее благоприятным считается прогноз.
Для предупреждения рецидивов необходимо соблюдать строгую, но богатую минералами и витаминами диету, отказаться от вредных привычек, санировать очаги хронической инфекции, посещать лечащего врача и проходить соответствующее профилактическое обследование. Качество жизни больных хроническим илеитом улучшает приём ферментных препаратов, противорецидивное лечение гормонами и цитостатиками.
Илеит
Илеит – что это такое
Илеит – это воспаление, локализующееся в основном в конечном отделе тонкой кишки и охватывающее прилежащие ткани. Приводит к формированию полиповидных либо рубцово-язвенных образований. Поражает не только термальную часть тонкой кишки, но и двенадцатиперстную, тощую, толстую кишки.
В основном илеит диагностируется у людей в возрасте от 20 до 40 лет, чаще у мужчин. У сельского населения встречается в два раза реже, чем у жителей крупных городов. Согласно научным данным, в 70% случаев боль в правой подвздошной области является симптомом хронического илеита. Вообще описываемая патология составляет 6% от всех воспалений кишечника.
Классификация илеита
По критерию поражения тонкой кишки выделяют:
- изолированный илеит;
- илеит, сочетающийся с воспалительными процессами в желудке, толстой кишке;
- илеит, поражающий весь кишечник.
По причине возникновения илеит бывает:
- паразитарным;
- медикаментозным;
- инфекционным;
- ферментативным;
- алиментарным;
- послеоперационным;
- токсическим.
Также он может быть первичным или вторичным (является следствием другого заболевания ЖКТ).
С учетом ферментативной активности врачи выделяют:
- атрофический илеит;
- неатрофический илеит.
По особенностям течения воспаление может протекать с осложнениями или без в трех формах:
- легкой;
- среднетяжелой;
- тяжелой.
Типы илеита
В зависимости от локализации воспаления, илеит разделяют на два типа:
- Первый тип. Сюда относятся:
— поражение только одного участка тонкой кишки;
— поражение только илеоцекальной области (зона перехода тонкого кишечника в толстый);
— поражение только одного любого сегмента толстой кишки. - Второй тип включает в себя:
— поражение сразу нескольких отделов тонкой и толстой кишки;
— одновременное поражение кишечника и желудка, пищевода, слизистой рта.
Формы илеита
Учитывая особенности течения илеита, гастроэнтерологи классифицируют его на три формы:
- Первичная атака (доминирует острая симптоматика).
- Хронический илеит кишечника – острая симптоматика отсутствует, болезнь длится более полугода.
- Рецидивирующий илеит – признаки часто возникают повторно, обострения чередуются с ремиссией более полугода.
В зависимости от особенностей клинической картины, бывает:
- острый илеит (воспаляется подвздошная кишка);
- хронический еюноилеит, сопровождающийся нарушением всасывания питательных веществ;
- еюноилеит, осложненный синдромом непроходимости тонкого кишечника (тощая и подвздошная кишки воспаляются, нарушается процесс прохождения каловых масс по кишечнику);
- гранулематозный проктит (на стенке прямой кишки формируются множественные мелкие опухолевидные образования),
- гранулематозный колит (на стенке толстого кишечника образуются мелкие опухолевидные гранулемы).
Причины илеита
Самой частой причиной инфекционного илеита является инвазия иерсиний. Реже воспаление в подвздошной кишке вызывают:
- сальмонеллы;
- кишечная палочка;
- стафилококки.
Вирусный острый илеит – следствие негативного действия ротовирусов и энтеровирусов. Лямблиоз и глистные инвазии приводят к хронической форме заболевания.
К общим причинам илеита относятся:
- аллергические реакции;
- алкоголизм, курение;
- постоянное употребление жирной и острой пищи;
- отравление тяжелыми металлами, ядами, химическими реагентами;
- наследственная предрасположенность;
- хирургические операции на кишечнике;
- прием некоторых лекарственных препаратов.
Также илеит может быть симптомом брюшного тифа, туберкулеза, язвенного колита.
Илеит
Илеит – это острое либо хроническое воспаление подвздошной кишки (дистального отдела тонкого кишечника). Проявляется диспепсическими расстройствами, болями в животе, повышением температуры до субфебрильных цифр, слабостью и недомоганием. Для подтверждения диагноза необходимо провести общий анализ крови, бактериологический и клинический анализы кала, рентгенологическое исследование кишечника с контрастированием. Бактериальные илеиты требуют применения антибиотиков, всем пациентам назначают специальную диету, энтеросорбенты и вяжущие средства, ферменты, корректоры кишечной моторики, пробиотики и мультивитамины.
- Причины илеита
- Классификация
- Симптомы илеита
- Диагностика
- Лечение илеита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Илеит – достаточно распространенное заболевание, обычно сочетающееся с воспалительным процессом в других отделах кишечника (дуоденитом, еюнитом, тифлитом и т. д.). Патология поражает преимущественно молодых людей от 20 до 40 лет, несколько чаще встречается у мужчин. У жителей крупных городов и мегаполисов илеит встречается в два раза чаще, чем у сельского населения.
Специалистами в сфере современной гастроэнтерологии было установлено, что боли в правой подвздошной области в 70% случаев являются признаком хронического илеита (чаще всего иерсиниозного). Хронический илеит составляет примерно 6% от всех воспалительных заболеваний кишечника. Актуальность проблемы илеита заключается в том, что подвздошная кишка практически недоступна для эндоскопических методов исследования, а клинически илеит проявляется только неспецифическими симптомами, что является причиной гиподиагностики и ошибочной тактики лечения.
Причины илеита
Патология может развиться остро, а может иметь хроническое рецидивирующее течение. Острые илеиты более характерны для детей, часто имеют бактериальную или вирусную природу. Хроническое течение более распространено у взрослых. Наиболее частой инфекционной причиной заболевания служит инвазия иерсиний, реже воспалительный процесс в подвздошной кишке инициируется сальмонеллами, стафилококками, кишечной палочкой. Острый вирусный илеит может вызываться ротавирусами, энтеровирусами. Глистные инвазии, лямблиоз обычно приводят к развитию хронического илеита.
Существуют и общие причины, которые могут способствовать возникновению как острого, так и хронического воспаления подвздошной кишки. К ним относят аллергические реакции организма, вредные привычки (курение, алкоголизм), неправильный режим питания (употребление большого количества экстрактивной, жирной, острой пищи), отравление ядами, тяжелыми металлами и химическими реагентами. Провоцировать патологию может прием некоторых медикаментов, наследственная предрасположенность (ферментопатии), операции на кишечнике.
Чаще всего хронический воспалительный процесс развивается у пациентов, ведущих малоподвижный образ жизни, злоупотребляющих жирной пищей и алкоголем, имеющих спайки в брюшной полости и сопутствующие заболевания органов пищеварения (хронический панкреатит, желчнокаменную болезнь и др.). Илеит может выступать одним из проявлений туберкулеза, иерсиниоза, брюшного тифа, болезни Крона, язвенного колита.
Классификация
По локализации процесса выделяют изолированный илеит или сочетающийся с воспалительным процессом в желудке, других отделах тонкого кишечника, толстой кишке, а также с тотальным поражением всего кишечника. По причине возникновения заболевание может быть паразитарным, инфекционным, медикаментозным, алиментарным, токсическим, ферментативным, послеоперационным.
Илеит может быть первичным и вторичным, возникшим на фоне другой патологии пищеварительного тракта. По ферментативной активности илеиты бывают атрофическими и неатрофическими. По течению выделяют легкую форму, среднетяжелую и тяжелую, протекающую с осложнениями или без. Также особо отмечают такие стадии патологии, как обострение, полная и неполная ремиссия.
Симптомы илеита
Острый процесс отличается бурной манифестацией симптоматики, а в будущем – быстрым выздоровлением, иногда самопроизвольным (без лечения). Для него характерны боли в правой подвздошной области, урчание и вздутие живота, жидкий стул до 20 раз в сутки. Пациента беспокоят тошнота и рвота, повышение температуры до 39°С, головные боли и слабость. Тяжелая диспепсия может приводить к выраженному обезвоживанию, несвоевременно оказанная помощь при эксикозе — к развитию гиповолемического шока, судорог, нарушений свертывающей системы крови.
Для хронического илеита характерно постепенное начало заболевания, умеренная выраженность симптомов. Пациенты предъявляют жалобы на умеренные боли в правой подвздошной области и вокруг пупка, урчание и вздутие живота, появление водянистого желтоватого стула с примесью непереваренной пищи сразу после еды. Акт дефекации не приносит облегчения, а может провоцировать усиление болей, коллапс. Из-за нарушения всасывания питательных веществ, витаминов и минералов отмечается постепенное снижение веса, гиповитаминоз, остеопороз.
Диагностика
В диагностике большое значение придается лабораторным методам исследования, так как дистальный отдел тонкой кишки практически недоступен для осмотра с помощью эндоскопа. Производят общий анализ крови – в нем могут быть выявлены воспалительные изменения (лейкоцитоз, сдвиг лейкоформулы влево, повышение СОЭ). Назначается вирусологическое и бактериологическое исследование кала, в копрограмме определяется большое количество непереваренных пищевых волокон, углеводов, снижение ферментативной активности.
Обязательно выполняется анализ кала на скрытую кровь, так как хронические кровотечения довольно часто осложняют течение илеита. В биохимическом анализе крови отмечается недостаточность белка и микроэлементов. Информативным методом диагностики является рентгенография пассажа бария по тонкому кишечнику — во время исследования можно выявить нарушения моторики кишечника, динамическую кишечную непроходимость. На снимках могут быть выявлены участки спазма подвздошной кишки, свищи и стриктуры. Патологические изменения кишечной стенки приводят к нарушению пассажа кишечного содержимого, что может проявляться клиникой непроходимости кишечника.
Консультация врача-эндоскописта поможет диагностировать сопутствующую патологию пищеварительного тракта; ЭГДС проводится для исключения гастрита, воспаления начальных отделов тонкого кишечника. УЗИ органов брюшной полости выполняется при наличии подозрения на желчнокаменную болезнь, панкреатит. Также УЗИ позволит оценить состояние кишечной стенки, наличие выпота в брюшной полости (асцита). МСКТ брюшной полости дает возможность комплексной оценки состояния всех внутренних органов, выработки правильной тактики лечения.
Илеит следует дифференцировать с другими заболеваниями, протекающими с диареей: тиреотоксикозом, неспецифическим язвенным колитом, тиреотоксикозом синдромом раздраженного кишечника, болезнью Аддисона.
Лечение илеита
Всем пациентам с подозрением на воспалительный процесс в области подвздошной кишки показана консультация гастроэнтеролога. Специалист сможет дифференцировать жалобы, выявить закономерности течения заболевания, выработать правильную тактику диагностического поиска и терапии. При наличии острого инфекционного илеита в лечении обязательно принимает участие инфекционист. Лечение острых илеитов осуществляется только в стационаре. При верифицированном бактериальном генезе илеита (после определения чувствительности выделенной микрофлоры к антибиотикам) назначается антибактериальная терапия.
Обязательным компонентом лечения является диета – пища должна быть механически, химически и термически щадящей, легкоусваиваемой и богатой витаминами. При наличии упорной рвоты и диареи назначается инфузионная терапия растворами глюкозы, солевыми растворами. Для нормализации усваивания пищи обязательно назначают ферментные препараты. Если сохраняется диарея, рекомендуют прием вяжущих средств, сорбентов, рисового отвара. Важной составляющей терапии илеита служат витамины и пробиотики.
Тактика лечения хронических илеитов несколько иная. Назначается щадящая диета, содержащая молочно-кислую продукцию, небольшое количество грубых пищевых волокон, исключающая прием острых, жареных и жирных блюд. В меню включается достаточное количество белка, витаминов и минералов. Принимать пищу желательно 4-5 раз в день, маленькими порциями. При верификации наследственной ферментопатии такая диета соблюдается пожизненно. Обязательно назначаются ферменты, препараты для нормализации моторики кишечника, пробиотики, витамины и минералы, вяжущие растительные средства. Лечение может длиться несколько месяцев, однако после нормализации состояния не исключаются рецидивы.
Прогноз и профилактика
Прогноз при остром илеите благоприятный, а при хроническом течении зависит от причины и степени поражения кишечной стенки. Соблюдение диеты и прием ферментных препаратов значительно улучшают качество жизни пациентов, позволяют избежать значительного истощения, улучшают прогноз. Профилактика заключается в своевременном выявлении и лечении хронической патологии пищеварительного тракта, соблюдении правильного образа жизни и питания.
Эффективные методы диагностики болезней кишечника
Диагностика заболеваний отделов кишечника востребована в медицине. Современные методы диагностики позволяют вовремя обнаружить патологию и провести лечение на ранней стадии.
Роль кишечника

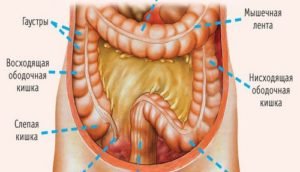
Данный орган выполняет важную роль в организме. Он представляет собой извивающуюся полую трубку, которая заканчивается анальным отверстием. Орган состоит из следующих отделов:
- Толстый кишечник. Он подразделяется на поперечную, сигмовидную, нисходящую, восходящую и прямую кишку.
- Тонкий кишечник. Орган делится на тощую, повздошную и двенадцатиперстную кишку.
В современное время наблюдается рост заболеваний желудочно-кишечного тракта. Это связано с употреблением некачественных продуктов, неправильным режимом питания и другими факторами. Существуют различные методы диагностики кишечника.
Современные методы диагностики
Специалист, в зависимости от выраженных симптомов, целей исследования, возраста и анатомических особенностей пациента назначает наиболее информативное обследование. Диагностика органа проводится при помощи одного или нескольких оптимальных методов: пальпации, колоноскопии, УЗИ, ректороманоскопии, ирригоскопии, аноскопии, эндоскопии, МРТ, КТ и капсульного обследования.
На первичном посещении проктолог проводит пальцевое ректальное обследование. Эта процедура позволяет оценить текущее состояние мышц ануса и выявить заболевания, которые локализуются в органах малого таза (рубцы,геморроидальные узлы, трещины, полипы, сужения просвета кишки, опухоли). Отделы, которые расположены более глубоко исследуются при помощи ректоскопа и других специальных инструментов. После процедуры пальпации проктолог определяет последующий способ исследования проблемного органа.
Для проверки разных отделов толстого и тонкого кишечника применяют разные методы диагностики
Обследование толстого кишечника
Для получения более информативной и точной диагностики заболеваний толстой кишки пациенту назначается комплексное исследование, которое включает все необходимые в конкретном случае лабораторные методы обследования.
Клинические проявления и симптомы заболеваний отделов толстой кишки, которые требуют обследования органа:
- боли в животе;
- диарея или задержка стула;
- боли или зуд в области ануса;
- ложные, болезненные позывы к дефекации;
- анемия или малокровие;
- ректальные слизистые, гнойные выделения;
- наличие крови в стуле.
С целью выявления возможных патологий на прямой кишке доктора назначают:
- исследование анализов кала и крови;
- бактериологические и ректальные обследования;
- аноскопию, фиброколоноскопию или ректороманоскопию.

Фиброколоноскопия является наиболее информативной методикой, так как позволяет выявить все патологии, характерные толстой кишке
При любом виде исследования результаты процедуры зависят от правильной подготовки пациента к назначенному обследованию.
Различают следующие методы исследования отделов толстой кишки:
- лабораторный метод – включает анализ на онкомаркеры, биохимический и клинический анализ крови;
- рентгенологический – состоит из эффективных высокотехнологичных процедур: ультразвуковое исследование, ирригоскопия, трансректальное УЗИ, протонно-эмиссионная, магнито-резонансная и компьютерная томография;
- эндоскопический или инструментальный – включает процедуры: пальпацию прямой кишки, ректороманоскопию, лапароскопию, аноскопию, фиброколоноскопию.
Симптомы заболеваний тонкой кишки

Наиболее частыми признаками болезней отделов тонкой кишки являются:
- боль в мезогастральной области. Она зачастую не имеет четких границ, усиливается после еды, в вечернее и ночное время. Если усиление перистальтики слышно на расстоянии, это указывает на органическое поражение;
- диспепсическое состояние. Наблюдается при расстройствах тонкого кишечника. Проявляется в виде жидких каловых масс с непереваренной пищей, тошноты и рвоты;
- ректальное кровотечение. Симптом указывает на опухолевые и воспалительные очаги. Чаще проявляется черным стулом, наблюдается рвота «кофейной гущей»;
- хроническое и острое малокровие. Болезнь может развиваться при проблемах тонкой кишки;
- опухолевые (лимфосаркома или рак) и воспалительные (энтерит, болезнь Крона) процессы. Они протекают с ярко выраженными симптомами: похудением, интоксикацией и лихорадкой.
Общие симптомами заболеваний в отделе тонкой кишки: гиповитаминоз, бледность кожи, и похудание
Диагностика тонкого кишечника
При необходимости обследования этого органа диагностике подлежат его составляющие — тощая, двенадцатиперстная и повздошная кишки. С целью проверки текущего состояния вышеперечисленных отделов применяются: ультразвуковая диагностика, эндоскопия, ирригоскопия, рентгенография, фиброскопия, лапароскопия. Оптимальный диагностический метод назначается врачом и зависит от симптоматики пациента, учитывая противопоказания.
Пальпация позволяет выявить наличие опухолевого или воспалительного конгломерата. Процесс диагностики тонкой кишки чаще проводится востребованными методами рентгеноскопии, назогастрального зонда и рентгенографии с применением бариевой взвеси.
Перед проведением диагностических процедур специалисты рекомендуют соблюдать правила питания и придерживаться специально разработанной диеты
Колоноскопия
Данная методика диагностики позволяет визуализировать язвы, полипы, воспаления опухоли и прочие патологии. Во время проведения процедуры по необходимости проводится биопсия и удаляются поражения. Основное преимущество методики – возможность исследования всех отделов, расположенных в толстом кишечнике.
Показания к проведению колоноскопии: подозрения на новообразования, желудочно-кишечные кровотечения, непроходимость кишечника, полипы и прочие патологии.
Не рекомендуется колоноскопия для пациентов с язвенным колитом, болезнью Крона, так как процедура может вызвать в перфорацию толстой кишки. Им назначаются другие способы диагностики
Ирригоскопия

Заболевания на отделах толстой кишки диагностируются также при помощи ирригоскопии, которая проводится с введением специального рентгеноконтрастного препарата. В процессе исследования получаются ирригограммы, которые позволяют обнаружить патологии: свищи, дивертикулы, опухоли и пороки развития. Изображения дают возможность оценить степень изменений воспалительного процесса при язвенном колите и при болезни Крона.
Процедура ирригоскопии назначается проктологом, если у пациента наблюдаются: обильные кректальные кровотечения, гнойные или слизистые выделения из толстой кишки. Методика применяется для диагностики непроходимости кишечника.Этот метод безболезненный и нетравматичный, поэтому на практике он обходится без возможных осложнений.
Эндоскопия
Диагностический метод исследования — эндоскопия используется для исследования полипов и разного происхождения новообразований. В ходе процедуры обследуется внутренняя поверхность желудка и двенадцатиперстной кишки. Для детального изучения характера патологических изменений врачами проводится комплекс эндоскопических процедур.
Процедура требует подготовки, которая включает очищение кишечника современными слабительными средствами. Она проводится при помощи оснащенного ультразвуком датчика, который вводится в прямую кишку. Когда регистрирующий прибор оказывается в месте локализации патологии, врач осматривает кишку и определяет степень ее развития.
Эндоскопия – безболезненная и абсолютно безопасная процедура, который дает точную информацию о текущем состоянии кишечника и его слизистой
Противопоказания для использования данного диагностического метода практически нет. Исключениями являются серьезные сердечно-легочные заболевания, при которых запрещен прием специальных препаратов.
Ультразвуковое исследование и магнито-резонансная томография

Большинство пациентов пугает идея прохождения диагностики при помощи инструментальных (эндоскопических) и рентгенологических методов. В данном случае явное преимущество за современными методиками – ультразвуковой и магнитно-резонансной диагностикой.
Отсутствие лучевой нагрузки, безболезненность и безопасность позволяют применять диагностический метод ультразвуковой диагностики и МРТ без возрастных ограничений
Ультразвуковая диагностика позволяет с точностью диагностировать у пациента функциональные, онкологические и воспалительные, заболевания кишечника. Методика дает возможность детально обследовать послойную структуру внутренней стороны стенок толстой кишки.
При помощи МРТ можно определить наличие хронических патологий кишечного тракта, обнаружить воспаления и злокачественные образования (опухоли, полипы и другие). Перед магнитно-резонансной диагностикой пациент должен соблюдать диету и очистить орган при помощи слабительных препаратов.
Капсульное обследование
Популярный и эффективный метод – капсульная диагностика кишечника. Минимально инвазивная методика дает возможность информативно и достоверно исследовать практически любой участок ЖКТ с помощью энтерокапсулы, которая оснащена специальной видеокамерой.
Капсульное обследование применяется при жалобах пациентов на локализованные боли в животе, при подозрении на скрытые кровотечения, опухоли или врожденные отклонения. Максимально точное диагностическое обследование дает специалистам возможность своевременно выявить рак кишечника или желудка.