- Из анатомии
- Особенности заболевания
- В чем опасность лигаментита?
- Симптоматика
- Диагностика
- Лечение лигаментита
- Профилактика
Лигаментит часто сопряжен с микроразрывами связки. Заболеванию подвержены люди с системными недугами (диабет, гипотиреоз) и патологиями суставного аппарата. Первым и основным симптомом лигаментита является боль. Затем присоединяется отечность, повышение температуры кожи и ее покраснение. Нередко нарушается подвижность сустава, в области которого расположена пораженная связка. Лечение состоит в применении противовоспалительных препаратов и физиотерапевтических методик.

Из анатомии
Скелет взрослого человека в среднем насчитывает 206 костей. Часть из них фиксированы (например, кости черепа или таза), тогда как большинство представляют собой подвижные сочленения – суставы.
Сама по себе суставная область нестабильна. Поэтому для ее укрепления эволюционно развились соединительнотканные образования – связки. Они представляют собой плотные тяжи, которые не просто стабилизируют сустав, но также направляют или тормозят движения в нем.
Особенности заболевания
Очевидно, что связки во время двигательной активности испытывают колоссальные нагрузки. По этой причине они травмируются в несколько раз чаще, чем кости или мышцы. Так, классическим проявлением перегрузок и травм связочных тяжей является их воспаление – лигаментит (с лат. «лигаментум» – связка, «итис» – воспаление).
Провоцируют недуг как значительные повреждения связок (разрывы), так и микротравмы вследствие предельных нагрузок на сустав. В ряде случаев воспалительная реакция является ответом на инфекционное заражение при бруцеллезе, лептоспирозе или сифилисе. Способствуют недугу соматические заболевания: диабет, нарушение функции щитовидной железы, ожирение и различные суставные патологии артрит или артроз.
Реже лигаментит возникает у новорожденных и детей. Причиной тому врожденная аномалия развития – образование на связочном тяже «узелка», затрудняющего функции прилегающих сухожильного и мышечного аппаратов.
В чем опасность лигаментита?
Длительная воспалительная реакция провоцирует нарушение местного обмена веществ в связке, из-за чего лигаментит может трансформироваться в лигаментоз.
Подобное осложнение характеризуется замещением связки на хрящевую ткань с последующим окостенением. Патологический процесс начинается в месте крепления связочного аппарат к кости, после чего распространяется на весь тяж.
Данные трансформации значительно ограничивают объем движений в суставе. Тогда как с развитием недуга возникает анкилоз – полная неподвижность костного сочленения, способствующая инвалидизации пациента.

Симптоматика
Связочные тяжи богаты нервными окончаниями. По этой причине основным симптомом лигаментита является боль. Клиническая картина также сопровождается воспалительными явлениями: покраснением, отеком и повышением температуры окружающих тканей. При этом нередко нарушается функция костного сочленения, в области которого наблюдается воспалительный процесс.
Симптоматика во многом зависит от локализации и формы недуга. Теоретически воспаление может возникать в любой связке тела. Однако наиболее частыми вариантами являются межостистый, коленный, подошвенный и стенозирующий лигаментит кисти.
Межостистый лигаментит
Межостистый лигаментит характеризуется воспалением и уплотнением связок между остистыми отростками позвонков (их можно прощупать по срединной линии спины, если наклониться вперед). Провоцирующими факторами являются травмы позвоночника, инфекционные заболевания и специфическая профессиональная деятельность (сварщики, каменщики, закройщики).
Чаще всего воспаление развивается в поясничной области. Так, пациентов беспокоят ноющие или жгущие боли, усиливающиеся при наклонах туловища или ощупывании поясницы. В запущенных случаях ограничивается объем движений, а при поворотах или сгибании позвоночника возникают характерные «щелчки».
Изолированное воспаление связок позвоночника считается довольно редким недугом. Зачастую подобный диагноз ставится после исключения всевозможных патологий позвоночного столба (остеохондроза, спондилеза, болезни Бехтерева и пр.).
Коленный лигаментит
Воспаление коленных связок в большинстве случаев спровоцировано микротравмами. Чаще всего заболевание развивается на фоне интенсивных занятий спортом, прыжков или падений.
Клинические проявления лигаментита связаны с микроскопическими надрывами связочного тяжа. Так, пациентов беспокоит тупая боль в области колена, усиливающаяся при ощупывании. Сам сустав увеличивается в объеме за счет отека окружающих тканей. Кожа над коленом краснеет, а ее температура повышается. Нередко наблюдается кровоподтек – «синяк». Больному трудно сгибать и разгибать ногу в коленном суставе. При этом затрудняется ходьба и опора на пораженную конечность.
При хроническом течении воспаления болевой синдром менее выраженный, а объем движений практически не ограничен. Однако со временем состояние пациента ухудшается: связочные тяжи становятся плотными, значительно уменьшая подвижность сустава.
Микроповреждения связок колена стоит отличать от полных разрывов. Во втором случае будет наблюдаться характерный «треск» во время травмы, а также нестабильность («расшатанность») сустава после.
Подошвенный лигаментит
Поражение подошвенных связок может возникать из-за травм ранее, носки некомфортной обуви, повышенных нагрузок или воспаления в окружающих тканях.
Обычно пациентов беспокоит ноющая боль, которая усиливается во время шаговых движений (ходьбы, бега). Как правило, болезненность локализуется в области пораженного связочного тяжа. Однако в ряде случаев болевые ощущения могут иметь разлитой характер – т.е. ощущаться во всей стопе.
В зоне воспаления лигаментита нередко наблюдается отечность, онемение или напротив повышенная чувствительность кожи. Часто больным трудно сгибать/разгибать, как саму стопу, так и пальцы. В некоторых случаях затруднена опора на пораженную конечность.
Если в патологический процесс вовлекается длинная подошвенная связка, боль может наблюдаться в области пятки, имитируя плантарный фасциит («пяточную шпору»). В таком случае требуется дополнительная диагностика в виде рентгена или компьютерной томографии.
Стенозирующий лигаментит кисти
Данный вариант воспаления приводит к сдавлению сухожильных каналов, из-за чего возможны три формы: с поражением кольцевидных (недуг Нотта), поперечных связок (синдром запястного канала) и первого канала запястья (патология де Кервена).
При болезни Нотта в воспалительный процесс чаще всего вовлекается большой палец, из-за чего невозможно его нормальное разгибание (во время движения слышен характерный звук – «щелкающий палец»). Способствуют недугу перенапряжение кистей и работа на производстве (воздействие вибрации и пр.).
Патология де Кервена характеризуется сужением первого запястного канала. В результате основание большого пальца отекает, кожа над ним воспаляется – краснеет и теплеет. Пациент испытывает жгущую боль, которая усиливается при отведении первого пальца, его сгибании или ощупывании.
При синдроме запястного канала происходит сдавление срединного нерва поперечной связкой и сухожилиями. По этой причине возникают неврологические расстройства в виде боли, жжения или онемения большого, указательного и среднего пальцев руки. Также наблюдается слабость сгибания кисти и ее сжатия в кулак. Недуг считается профессиональным заболеванием среди сурдопереводчиков, художников и пианистов.
Диагностика
Диагностические мероприятия при лигаментите основываются на клиническом осмотре и исключении сопутствующих патологий (переломов, разрывов связок и пр.). С этой целью проводится рентгенография и компьютерная томография.
Для непосредственной визуализации связочного тяжа прибегают к использованию ультразвука или ядерно-магнитного резонанса (УЗИ, МРТ). При значительных повреждениях связок может проводиться артроскопия – лечебно-диагностическая процедура, в ходе которой в полость сустава вводятся микроинструменты и камера.
При подозрении на инфекционный процесс необходимо дополнительное исследование крови на наличие маркеров тех или иных инфекционных агентов (реакция Вассермана при сифилисе и пр.).

Лечение лигаментита
Лечебные мероприятия в остром периоде направлены на снижение болевого синдрома. С этой целью больным необходимо обездвижить пораженную конечность, ограничив всевозможные нагрузки на нее.
Для купирования боли и уменьшения воспалительной реакции рекомендуется каждые 4 часа на 10-15 минут прикладывать к очагу поражения холод в виде компресса со льдом. Подобные процедуры необходимо повторять в течение двух суток, после чего заменить на прогревание (теплые компрессы, парафиновые аппликации и пр.).
Медикаменты
В качестве обезболивающих средств можно применять нестероидные противовоспалительные препараты (Индометацин, Кеторолак, Анальгин, Ибупрофен). Эти вещества также назначаются местно в виде мазей (Диклофенак, Кетопрофен, Фенилбутазон).
При ярко выраженном болевом синдроме возможно применение инъекций с гормональными противовоспалительными (Гидрокортизон) и анестетиками (Лидокаин, Прокаин).
В качестве местнораздаражающего действия (так называемой «отвлекающей терапии») используют мази с капсаицином (экстрактом перца), пчелиным и змеиным ядами.
Современным вариантом лечения лигаментита являются тканевые препараты, например, обогащенная тромбоцитами плазма крови пациента. Вводится данное средство в очаг поражения с целью уменьшения воспалительного ответа и ускорения восстановления поврежденных тканей.
Физиотерапия
Укоротить срок реабилитации пациента могут физиотерапевтические процедуры, способствующие регенерации связочных тяжей. Обычно назначают высокочастотное или ультразвуковое воздействие. Также применяют грязевые и озокеритовые аппликации.
Для поддержания подвижности костного сочленения пациентам рекомендуется периодически выполнять комплекс лечебной физкультуры, практиковать самомассаж.
Хирургическое лечение
Операции в случае воспаления связок выполняются редко. Однако при стенозирующем лигаментите может потребоваться хирургическое рассечение связки или удаление ее врожденных «узлов».
Профилактика
Профилактические мероприятия, направленные на предупреждение воспаления связок, включают:
- Изменение рациона питания с целью снижения массы тела до нормы;
- Избегание травм суставов и околосуставных тканей;
- Адекватные физические нагрузки с исключением малоподвижного образа жизни или чрезмерно интенсивных занятий спортом;
- Коррекцию системных заболеваний (диабета, нарушений функции щитовидной железы и пр.);
- Лечение суставных патологий – артроза, а также артрита вследствие ревматизма, псориаза, подагры;
- Предупреждение заражения бруцеллезом, лептоспирозом, сифилисом, туберкулезом и прочими инфекциями.
Актуальны данные профилактических мер среди спортсменов, сурдопереводчиков, сварщиков, швей, художников, секретарей, писателей и пианистов.
Вторичная профилактика заключается в предотвращении прогрессирования лигаментита в лигаментоз. С этой целью проводится своевременное медикаментозное лечение воспалительной реакции и хирургическая коррекция (рассечение связки или удаление врожденных «узелков»).
Помните, запущенное воспаление связочного аппарата грозит окостенением соединительнотканных тяжей. Подобное «уплотнение» связок является причиной неподвижности сустава и последующей инвалидизации пациента!
Стенозирующий лигаментит ( Болезнь Нотта , Узелковая болезнь сухожилия , Щелкающий палец )
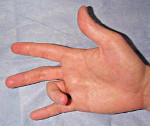
Стенозирующий лигаментит – это заболевание сухожильно-связочного аппарата кисти, при котором наблюдается блокировка пальца в разогнутом или согнутом положении. Причиной развития обычно становятся повторяющиеся однообразные движения. Вначале возникает ощущение препятствия, при сгибании и разгибании пальца в определенном положении слышен щелчок. В последующем возможна полная блокировка пальца в согнутом или разогнутом положении. Отмечается боль в основании пальца. Диагноз выставляют на основании анамнеза и клинической картины, для исключения других заболеваний выполняют рентгенографию кисти. Лечение может быть как консервативным, так и оперативным.
МКБ-10
- Причины
- Патогенез
- Симптомы стенозирующего лигаментита
- Диагностика
- Лечение стенозирующего лигаментита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Стенозирующий лигаментит – заболевание, при котором нарушается свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале возникают затруднения при движениях, а затем палец блокируется в положении сгибания или разгибания. Болезнь провоцируется повторяющимися однотипными движениями. Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II – в 3,3%, III – в 19,7%, IV – в 43,8%, V – в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом. Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ и т. д. Лечение стенозирующего лигаментита осуществляют ортопеды-травматологи.

Причины
Причиной развития стенозирующего лигаментита являются постоянные перегрузки или чрезмерное давление на область связок. Выявляется связь с профессией, отмечается преобладание больных, чья профессия связана с совершением частых хватательных движений: каменщики, сварщики, закройщики и т. д. Иногда заболевание обусловлено большой бытовой нагрузкой на руки (например, у домашних хозяек). У детей стенозирующий лигаментит выявляется очень редко, при этом наблюдается только поражение I пальца, спровоцированное врожденными особенностями или нарушениями развития связочного аппарата.
Патогенез
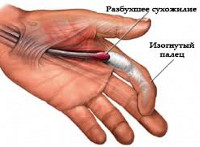
Сухожилия сгибателей кисти расположены в каналах (сухожильных влагалищах), изнутри покрытых синовиальной оболочкой и содержащих небольшое количество жидкости. «Смазка» и гладкие стенки каналов обеспечивают беспрепятственное скольжение сухожилий во время движений. В области основания пальцев, а также на уровне диафизов проксимальных и средних фаланг сухожилия удерживаются связками, образованными утолщенной фиброзной тканью оболочки сухожильных влагалищ. При определенных условиях в этой области появляются утолщения, просвет канала сужается, свободное движение сухожилия становится невозможным.
Патогенез стенозирующего лигаментита пока окончательно не выяснен. Большинство специалистов в области ортопедии и травматологии считают, что первично патологический процесс возникает в связке, а уже затем распространяется на сухожильное влагалище и сухожилие. Однако ряд авторов утверждают, что первичные изменения могут возникать не только в связке, но и в ткани сухожильного влагалища. В любом случае, при прогрессировании болезни патологические проявления затрагивают все анатомические структуры это области. Связка утолщается и уплотняется, внутренняя оболочка сухожильного влагалища воспаляется и становится менее гладкой, сухожилие утолщается.
Симптомы стенозирующего лигаментита
Симптомы острой патологии очень специфичны – пациенты описывают и показывают врачу основное проявление болезни, то есть «соскакивание», «щелканье» пальца при разгибании. При затяжном течении распознать болезнь становится труднее, поскольку симптом «защелкивания» исчезает, а палец переходит в сгибательную или разгибательную контрактуру. И при остром, и при затяжном течении отмечаются боли не только при выполнении мелких движений, но и в покое. При ощупывании области основания пораженного пальца определяется болезненность и уплотнение.
В течении стенозирующего лигаментита можно выделить несколько четко выраженных фаз. В начальной фазе наблюдается боль при надавливании на ладонь в основании пальца и периодические затруднения при попытке полностью разогнуть или согнуть палец, особенно выраженные по утрам. Во второй стадии постоянные «защелкивания» пальца доставляют выраженные неудобства. Препятствие движениям устраняется с трудом, иногда для преодоления сопротивления приходится сгибать или разгибать палец второй рукой. Боли сохраняются после щелчка, уплотнение в области основания пальца становится болезненным. В третьей стадии ограничение движений нарастает, постепенно развивается стойкая контрактура. Пациент может изменить положение пальца только при помощи второй руки. После «защелкивания» больного беспокоят длительные боли, распространяющиеся на ладонь, предплечье и даже плечо.
Диагностика
На первой и второй стадии постановка диагноза обычно не вызывает затруднений. При обращении на третьей стадии учитывают анамнез заболевания, наличие характерных профессиональных или бытовых нагрузок, а также возраст и пол пациента. Дифференциальную диагностику проводят с контрактурой Дюпюитрена – в отличие от нее при стенозирующем лигаментите отсутствуют тяжи и узлы на пальцах и ладони, процесс ограничен одним пальцем, при этом выявляется болезненность при пальпации на уровне кольцевидной связки. Для исключения патологии мелких суставов назначают рентгенографию кисти.
Лечение стенозирующего лигаментита
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществляют иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой. На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки.
При второй стадии назначают интенсивную противовоспалительную и рассасывающую терапию с использованием ферментных препаратов. Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для уменьшения болей используют местное орошение хлорэтилом, теплый местный душ, специальный массаж и другие средства. При выраженном воспалении выполняют блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев. При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы. При неэффективности терапии больным трудоспособного возраста с второй стадией болезни показано хирургическое вмешательство.
При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию. Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в ряде случаев проводят консервативную терапию. При неэффективности лечения, упорном болевом синдроме и контрактуре, затрудняющей самообслуживание, оперативное вмешательство осуществляют независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза. Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие – вскрывают.
Рану промывают, ушивают и дренируют резиновым выпускником. Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день. Еще одним вариантом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования традиционной оперативной методики.
Прогноз и профилактика
Прогноз благоприятный. Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от последующих рецидивов и развития стенозирующего лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки. Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук.
Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе. Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда частично сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов становится одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
Причины, симптомы и лечение стенозирующего лигаментита
Ежедневно человек совершает огромное количество движений кистью. Это возможно благодаря мышцам предплечья и сухожилиям, отходящим от каждого пальца и зафиксированным кольцевидными связками на поверхности человеческой ладони. Последние и обеспечивают плавное разгибание и сгибание, когда фаланги тянутся за сухожилиями при сокращении мышц.
Когда происходит утолщение одной из кольцевидных связок, движение пальцев сопровождается щелчком. Такой характерный звук является предвестником стенозирующего лигаментита связок и сухожилий сгибателя, его терапию необходимо начинать сразу же, чтобы в дальнейшем обойтись без помощи хирургов.
Стенозирующий лигаментит или болезнь Нотта: что это такое
Человеческая кисть – это сложная анатомическая система комплекса сухожилий и мышц, позволяющая выполнять многие необходимые человеку движения и функции: письмо, питание, ежедневное обслуживание себя, удерживание мелких вещей и т.д.
Часто причиной этого становятся однотипные повторяющиеся движения. Сначала человек ощущение препятствие при выполнении действия, слышится щелчок. При отсутствии своевременной терапии наступает полная блокировка в одном положении.
Стенозирующий лигаментит часто провоцируют воспалительные и дегенеративно-дистрофические болезни опорно-двигательного аппарата. Он часто сопровождается артрозами суставов конечностей, лопаточным периартритом, эпикондилитом и спондилоартрозом. Эти процессы обусловлены нарушением обмена веществ и слабостью соединительной ткани.
Причины возникновения и факторы, провоцирующие стенозирующий лигаментит
Развитие патологии обусловлено различными факторами, но чаще стенозирующий лигаментит возникает на фоне анатомических особенностей связочно-сухожильного аппарата кисти, состоящего из сгибательных и разгибательных мышц. Пучки мышц плотно прилегают к костям благодаря сухожильной ткани, которая имеет оболочку в виде плотных связочных волокон.
Уплотнение связок в этих местах часто сопровождается отложением фиброзной ткани, что провоцирует нарушение эффективной работы сухожилий. Чем больше просвет сухожильного канала сужается, тем менее подвижным становится палец.
Стенозирующий лигаментит часто развивается вследствие патологий:
- Частые перегрузки мышц и сухожилий, связанные с профессиональной деятельностью (у музыкантов, операторов ПК, доярок, каменщиков, швей, парикмахеров и других);
- Наследственность;
- Аномальное строение аппарата кисти, врожденные патологии тканей ОДА;
- Воспалительные и дегенеративные процессы;
- Травмы связок (удары, растяжения);
- Травмы костей (ушибы, переломы, трещины);
- Некоторые хронические заболевания (атеросклероз, сахарный диабет и болезни щитовидной железы, ревматизм, артрит).

Формы лигаментита
Возникновение стенозирующего лигаментита возможно на любом пальце, но чаще патология встречается на большом:
- Болезнь де Кервена – воспалительные процессы в сухожилии короткого разгибателя и отводящей мышцы большого пальца руки. Характеризуются натиранием оболочек сухожилия о канал, по которому двигаются, вызывая болезненность у основания. Чаще возникает как следствие перенапряжение кисти, протекая болезненно и остро;
- Болезнь Нотта – лигаментит, сопровождающийся появлением уплотнения у основания пальца и невозможности изменения положения.
Симптомы стенозирующего лигаментита
Патология сопровождается специфической ярко выраженной симптоматикой:
- Щелчок при попытке изменения положения пальцев;
- Движение пальчика затруднено, в тяжелых случаях он обездвижен;
- Болезненные ощущения в основании пораженного участка и ладони при прикосновениях;
- Боль непосредственно в месте развития патологии, в более тяжелой форме она распространяется на кисть, запястья, предплечья;
- Образование припухлой выпирающей шишечки в области кисти;
- Болевые ощущения в состоянии покоя слабо выражены, ноющие, при движении руками значительно усиливаются;
- В основании больного пальчика легко прощупать болезненное уплотнение;
- Изменение цвета кожи в области поражения: бледность, синева;
- Онемение кистей на поздних стадиях заболевания.

Стадии заболевания стенозирующего лигаментита
В зависимости от степени поражения, вовлечения в процесс новых областей и распространения симптомов принято различать 3 стадии патологии:
- Легкие периодические болевые ощущения в области пальца, небольшие щелчки при движении кистью;
- Происходит утолщение сухожилий, при котором пальчики меняют положение, разгибаются и сгибаются с трудом. Ощущается боль при надавливании на ладонь в области уплотненного сухожилия;
- Положение пораженного пальца зафиксировано в согнутом виде, самостоятельно и при помощи усилий не разгибается. На этой стадии необходимо хирургическое лечение.
Диагностика стенозирующего лигаментита
Для определения патологии и степени вовлечения в процесс областей кисти не требуется специальных методов обследования. Врач оценит возможность фиксации пальца при разгибании, его способность к распрямлению, наличие «Пружинящего» эффекта, а также степень болезненных ощущений в области кольцевидной связки.
Развитие лигаментита у детей
По статистике ортопедические нарушения у детей могут начать формироваться в раннем возрасте. Патология стеноза сухожилий в детском возрасте затрагивает лишь большие пальцы, что обусловлено их физиологическим строением и особенностями развития.
Первичное нарушение функций сухожилий и связок провоцируется хватательным рефлексом у младенцев как результат дисбаланса в нервно-мышечном проведении импульса.
Первичный клинический симптом патологии, т.е. щелкающие звуки при движениях кисти, со временем может либо самоустраниться по мере взросления и роста ребенка, либо перерасти в более сложную форму, требующую лечения.
Точный диагноз специалисты смогут поставить после двух лет. Если к тому времени сохранятся признаки нестабильности сухожильно-связочного аппарата, ребенку показана консультация ортопеда.
В случае необходимости назначают реабилитационное лечение, часто при небольшом поражении достаточно специального курса гимнастики рук, проводимой для полного восстановления функций большого пальца.

Лечение стенозирующего лигаментита
Терапия, проводимая при патологии, различается в зависимости от степени выраженности недуга, скорости его развития и возраста пациента. Начинать ее необходимо при появлении первых симптомов, это позволит обойтись без хирургического вмешательства и минимальными средствами.
Не стоит дожидаться нарушения разгибания пальца и его фиксации в одном положении, обращение к специалистам на ранней стадии – залог быстрого выздоровления.
Лечение первой стадии стенозирующего лигаментита
Пациентам рекомендуется уменьшение нагрузки на пораженную кисть, назначаются противовоспалительные препараты, электрофорез и осуществляют фиксацию больной руки во избежание трения.
Вторая стадия стенозирующего лигаментита
Шансы на восстановления при консервативной терапии значительно ниже, но все еще можно попробовать обойтись без хирургического лечения. Врач назначает интенсивное лечение рассасывающими и противовоспалительными ферментными препаратами, обязательную фиксацию пораженного пальца и кисти, ЛФК, электрофорез и корригирующий массаж.
Для уменьшения выраженности болевого синдрома применяют теплый местно направленный душ, орошают поврежденный участок хлорэтилом, проводят специальные массажи и т.д. Выраженное воспаление снимают глюкокортикостероидными препаратами и блокадами на новокаине.
Консервативная терапия стенозирующего лигаментита на второй стадии имеет длительное течение, до нескольких месяцев. При достижении положительного лечебного эффекта для профилактики рецидива пациенту рекомендуется смена деятельности (если его труд связан с ручной работой) и избежание травмирующих факторов.
В случае отсутствия эффективности консервативного лечения больному показана хирургическая операция.
Лечение третьей стадии стенозирующего лигаментита
Осложненное течение стенозирующего лигаментита является прямым показанием к хирургическому лечению для пациентов трудоспособного возраста. Лечение пациентам с тяжелыми соматическими заболеваниями и преклонного возраста назначается индивидуально, с учетом состояния здоровья.
Хирургическое вмешательство осуществляется в плановом режиме, с предварительным сбором анамнеза и результатов анализов. Кожу в области повреждения иссекают, формируя разрез до 3 см длиной. Раздвигают мягкие ткани над сухожилиями и спаянной кольцевидной связкой. Для определения локализации стеноза поврежденный палец сгибают и разгибают. Если позволяет структура сухожильно-связочного аппарата, под связкой внедряют зонд, а после рассекают ее ткани, визуально контролируя.
Для оценки текущего состояния сухожилия вновь проводят проверку путем сгибания и разгибания. Если препятствие отсутствует, то больше никаких разрезов не делается, при несвободном движении мышц проводят вскрытие сухожильного влагалища.
После завершения манипуляций разрез обрабатывают, зашивают, накладывают резиновый дренаж, а поверх него стерильную повязку. Во избежание воспалений после операции назначается прием антибиотиков, для купирования боли – анальгетики. Также необходимы физиопроцедуры для уменьшения сроков восстановления.
Другим вариантом хирургического вмешательства, менее травматичным, но с часто рецидивирующем после него заболеванием, является лигаментотомия. При ней рассечение связки проводится не через разрез, а небольшой прокол.
Ни один из способов устранения стеноза, даже хирургическое лечение, не гарантирует отсутствия рецидивов заболевания и его развития на других пальцах. Единственно эффективной мерой предупреждения недуга является уменьшение нагрузки на кисти рук.
Что можно сделать самостоятельно при первых проявлениях стенозирующего лигаментита
Болезнь Нотта хорошо поддается лечению на ранних стадиях без операции и приводит к серьезным последствиям при его отсутствии. Помимо назначенных врачом медикаментозной терапии и физиолечения, пациент может дополнить восстанавливающий комплекс другими процедурами, способствующими скорейшему выздоровлению.
Но не надо ими злоупотреблять и применять вместо рекомендаций врача, т.к. они являются лишь хорошим дополнением.
Прогревание кисти при стенозирующем лигаментите
Метод сухого тепла – популярный, дешевый в исполнении и эффективный. Для него нагревают некоторое количество морской или поваренной соли на сковороде или в духовке, высыпают в плотный мешочек. Кисть с пораженным участком поворачивают ладонью вверх, выкладывая сверху мешок.
Повторять процедуру лучше дважды подряд, после чего мышцы и сухожилия слегка размять. Важно не допустить переохлаждения больного участка после процедуры.

Компрессы и ванночки при лигаментите
Особенно эффективны на 1 стадии, пока степень поражения не очень глубока и в процесс не вовлечены широкие участки.
- Корневище девясила заливают кипятков в соотношении 6ст.л на 1 литр, кипятят на слабом огне треть часа. Процеживают, слегка остужают. ХБ ткань окунают в отвар, накладывают на кисть и формируют компресс с помощью целлофана и теплого полотенца. Держат до остывания;
- Несколько горстей листочков бузины настаивают в литре кипятка, добавляют 1,5 ст.л. соды. Отвар остужают, затем можно использовать как компресс или ванночку;
- Семена подорожника настаивают 30 минут, залив кипятков. Соотношение: 4 ст.л. на 400 мл. воды. Добавить 1-2 капли масла календулы, подогреть и использовать в качестве ванночки;
- Траву сены залить кипятком, кипятить треть часа. Соотношение: 5 ст.л. на литр воды. Процедить и остудить до 45 градусов. Применять как ванночку;
- Солевые ванны с хвойными маслами. Соотношение: 1 ст.л. морской соли, пара капель масла на литр воды.

Мази при стенозирующем лигаментите
Эффективны на начальных стадиях заболевания:
- Цветки календулы измельчить, смешать 1:1 с детским кремом. Настоять в темном месте 1 сутки, затем смазывать пораженные участки несколько раз в день;
- Любую жирную основу для крема (100 грамм) растопить на водяной бане или тихом огне. Измельчить траву полыни, смешать и проварить 8-10 минут, охладить. Наносить мазь тонким слоем, сопровождая массирующими движениями.
Масла при стенозирующем лигаментите
Эфирные и растительные масла при заболевании полезны в качестве растирок:
- 1 часть сухой измельченной лаванды залить 2 частями растительного масла, томить на водяной бане 1,5 часа. Применять средство для растираний, не процеживая;
- Смешать в 50 мл. растительного масла по 5 капель масла гвоздики, лаванды, герани. Хорошо взболтать, применять до четырех раз в сутки;
- Смешать 1:1 масло пихты и лаванды, растирать пораженный участок ежедневно дважды в сутки. Для каждого применения следует готовить смесь заново.
Парафинотерапия при стенозирующем лигаментите
В качестве прогревания при патологии применяют теплый растопленный парафин, вылитый в миску с калькой. После застывания верхнего слоя всю конструкцию накладывают на поврежденную кисть, утепляя полотенцем. Держат до полного остывания. После процедуры можно применить растирания, мази или провести массаж.
Дополнительными методами лечения патологии на всех ее стадиях рекомендуется применять массаж и лечебную гимнастику для пораженной кисти. Комплексное лечение медицинскими и народными методами ускоряет выздоровление.
Стенозированный лигаментит — особое заболевание сухожильно-связочного аппарата кисти
Моторика рук — процесс, который получается за счет действия сухожилий и мышц, расположенных в кисти. Иногда случается, что по определенным причинам сухожилия начинают воспаляться. Это приводит к нарушению подвижности пальца, данное заболевание называется стенозирующий лигаментит.
Что это
На самом деле, стенозирующий лигаментит — особое заболевание. Оно не начинается из-за попавшей в организм инфекции, гормональных изменений или различных травм. Но даже несмотря на причину возникновения недуга, болезнь сопровождается неприятными ощущениями, болями, из-за которых страдает человек. Пальцы трудно сгибаются, разгибаются.
Анатомия кисти
Кисть руки содержит несколько главных структур:
- кости;
- связки;
- мышцы.
Каждая из перечисленных структур отвечает за выполнение определенной функции. Так, например, кости служат основой для крепления связок, мышц. Связки, в свою очередь, удерживают кости, образуя таким способом суставы.
За сгибание и разгибание кисти отвечают сухожилия. Они скользят по каналам. Каждое сухожилие покрыто специальной оболочкой, внутри которой вырабатывается жидкость, обеспечивающая скользящее передвижение.
Почему развивается стенозированный лигаментит
Причин развития недуга несколько. Часто заболевание на ранних стадиях проявляется еще у детей, у взрослых — реже. Встретить патологию можно у людей профессии каменщика, ювелира или музыканта. Также довольно часто страдают от заболевания женщины средних лет.
Основными причинами недуга являются:
- наследственность;
- аномалии строения кисти;
- последствия подагры или артрита;
- чрезмерные нагрузки на руки, продолжающиеся длительное время;
- проблемы эндокринной системы;
- недоразвитость костно-мышечного аппарата кисти;
- травмы.
Обнаружение патологии требует незамедлительного лечения, так как любая задержка может привести к печальным последствиям.
 Также читайте о том, как навсегда избавиться от хондромаляции
Также читайте о том, как навсегда избавиться от хондромаляции
Что такое болезнь омфалоцеле, узнайте здесь
Стенозирующий лигаментит у детей
Если говорить о развитии болезни среди детей, то она имеет несколько отличительных особенностей. Например, возникновение недуга в этом случае может быть обусловлено процессами роста всех частей кисти. Другими словами, быстрое увеличение сухожилий приводит к неравномерному росту пальцев.
Симптомы стенозирующего лигаментита
Стенозирующих лигаментит имеет две разновидности:
- болезнь Нотта;
- болезнь-Де Кервина.
Симптомы у каждого из видов немного различаются. В первом случае ярко выраженными симптомами являются:
- онемение и отекание пальца;
- характерный щелчок при попытке согнуть, разогнуть палец;
- ноющие боли;
- трудности перемещения пальца;
- боль в запястье, кисти, плече;
- изменения цвета кожи пальца, возникновение уплотнений.
Как итог, палец опухнет, станет толще, кисть потеряет подвижность. Что касается болезни-Де Кервина, то симптомы следующие:
- возникновение болей и отека в пальце;
- распространение боли.

Диагностика
Диагностикой занимается врач-ортопед или врач-травматолог. Он назначает обследования, позволяющие выявить какие-либо признаки данного недуга. Только после этого пациенту прописывается лечение.
Стенозирующий лигаментит пальца — лечение
Методика лечения подбирается, исходя из того, какая стадия заболевания была диагностирована врачом. Существует две основных методики:
- безоперационная;
- хирургическая.
Что касается второго варианта, то хирургическое вмешательство необходимо только при последней стадии патологии, когда была зафиксирована неподвижность конечности у пациента. Операцию можно проводить как взрослым пациентам, так и детям. Разрешается применение анестезии.
Первый вариант подразумевает использование медикаментов. Врач прописывает рецепт, где указывает, какие именно препараты необходимо приобрести. Чаще всего это гормональные и противовоспалительные лекарства. Дополнительно назначается физиотерапия, в которую входят процедуры:
- магнитотерапия;
- электрофорез;
- компрессы;
- инъекции;
- фонофорез.
Можно включить массаж, нанесение мазей.
Если действовать по рекомендации врача, можно избавиться от недуга за короткое время.
Народные средства
Стенозирующий легаментит лечится народными средствами. К тому же, некоторые предпочитают лечение в домашних условиях посещению врачей. Сюда входит:
- Прогревание. Осуществляется при помощи нагретой на сковородке соли. Она выкладывается на холщовую ткань и прикладывается к пораженному месту. Держать компресс требуется до полного его остывания. Рекомендуется делать 2 раза в день.
- Лечение грязью. Используется целебная глина. Ее разводят с водой до образования густой смеси, полученное средство наносят на пораженную часть. Пару часов выдерживают, накрыв целлофаном, после чего смывают водой.
- Нанесение мазей. Отличное средство — мазь на основе календулы. Она окажет противовоспалительный и обезболивающий эффект.
- Употребление настоек. Для этого берется трава пастушьей сумки и заливается примерно 350 мл спирта. Настаивается раствор в течение недели. Используют настойку не внутрь — смачивают в ней марлю, прикладывают к больному месту.
Массаж
Эффективное средство во время лечения патологии — массаж. Прежде, чем начинать массировать пораженный участок, необходимо сделать расслабляющую ванну для рук. Также стоит учесть, что массаж должен выполнять другой человек. Желательно, чтобы это был профессионал.
Дополнительно стоит отметить чередование типов движения во время массирования проблемного места. Например, можно использовать надавливание, поглаживание, чередуя это с растиранием, разминанием.
Профилактика
Чтобы избежать возникновения недуга, необходимо позаботиться о собственном здоровье. Для начала рекомендуется отказаться от чрезмерных нагрузок суставов — их нужно беречь. Также во время выполнения однотипной работы врачи советуют иногда делать перерыв, выполнять расслабляющие упражнения.
Травм тоже лучше избегать. Здоровый образ жизни позволит избежать риска возникновения стенозирующего лигаментита. Если же симптомы были замечены, необходимо сразу обратиться за помощью лечащего врача. Таким образом, можно излечиться еще на ранней стадии болезни.
Отзывы людей о проблеме
Ольга. «Как-то ночью заметила, что у дочки не разгибается большой палец на левой руке. Судя по ее состоянию, больно ей не было, но на всякий случай мы обратились к врачу. Оказалось, вовремя. Врач диагностировал раннюю степень заболевания, посоветовал пройти несколько сеансов массажа и выписал необходимые препараты. К счастью, недуг удалось устранить.»
Валерий. «Работаю музыкантом, заметил недавно уплотнение на большом пальце. Спустя несколько дней он опух, потом стало тяжело им шевелить. Работу терять не хотелось (стало трудно играть), поэтому пошел в больницу. Мне поставили диагноз: стенозирующий лигаментит. Врач сказал, что еще немного, пришлось бы ложиться под хирургический нож. Вылечили болезнь при помощи медикаментов и физиотерапии.»
Щелкающий палец или стенозирующий лигаментит:
Читайте по теме:

Что такое хондромаляция — причины заболевания, симптомы, методы лечения

Киста на позвоночнике: чем она опасна и как проводить лечение

Причины возникновения антелистеза, и как лечить заболевание?
Стенозирующий лигаментит
Стенозирующий лигаментит – это одна из форм патологии сухожилий и связок кисти, приводящая к блокировке пальца в одном положении. Это может быть как разогнутое, так и согнутое положение пальца и неподвижность может быть как полной, так и частичной. Наиболее распространенная причина возникновения заболевания – это повторяющиеся однообразные движения, которые больной выполняет в быту или в силу определенной профессиональной деятельности.
Если говорить о патогенезе, то при стенозирующем лигаментите нарушается процесс свободного скольжения сухожилия в сухожильном влагалище. В результате патологических процессов сгибание и разгибание пальца сначала бывает затруднено, а потом палец может и вовсе заклинить в определенном положении. Чаще такой патологией страдают женщины различного возраста, но в некоторых случаях стенозирующий лигаментит может поражать детей или мужчин. Чаще в процесс бывают вовлечены 1 и 3 пальцы, но в зоне риска могут оказаться и другие, задействованные в монотонном труде.
В некоторых клинических случаях стенозирующий лигаментит выступает в качестве самостоятельного заболевания, а в других – может быть сопутствующей патологией при таких заболеваниях как:
- артриты крупных суставов;
- деструктивно-дегенеративные заболевания опорно-двигательного аппарата;
- эпикондилит;
- плече-лопаточный периартрит и некоторых других.
Как правило, это связано с тем, что у пациента возникают различные патологии связочного аппарата, нарушение обмена веществ, воспалительные заболевания и некоторые другие изменения.
Причиной возникновения стенозирующего лигаментита можно назвать, прежде всего, чрезмерное давление на связки или повторяющиеся движения, которые носят хватательный характер. Люди некоторых профессий, по мнению ученых, более склонны к развитию данной патологии. Среди таких профессий можно отметить следующие: сварщики, закройщики, каменщики, швеи и другие. Из-за чрезмерных нагрузок в быту заболевание часто встречается у домохозяек.
У детей патология возникает как результат возрастного несовершенства связочного аппарата и как следствие врожденных или приобретенных патологических изменений в работе мышц и сухожилий. В результате тех или иных патологических процессов происходит воспаление сухожильного влагалища, утолщение его стенок, что в результате приводит к невозможности согнуть или разогнуть один из пальцев.
Симптомы стенозирующего лигаментита
Для стенозирующего лигаментита характерны достаточно специфичные признаки. В дебюте развития патологии при попытке согнуть или разогнуть определенный палец возникает характерный щелчок, который может стать диагностическим критерием. Если пациент обратился за медицинской помощью несвоевременно, то клиническая картина и вовсе не вызывает сомнений – палец остается в одном и том же положении и изменить его не представляется возможным.
Кроме того, больные часто жалуются на болезненные ощущения у основания пальца, которые могут усиливаться при физических нагрузках или появляться без причины даже в состоянии покоя. У основания пальца при пальпации может прощупываться заметное уплотнение тканей.
В клиническом течении стенозирующего лигаментита можно выделить несколько характерных стадий:
- в дебюте заболевания пациент испытывает болезненные ощущения при надавливании на основание пальца, а также иногда при попытке согнуть или разогнуть палец (чаще – в утренние часы);
- после возникают характерные «защелкивания» пальца, которые иногда нельзя устранить, если не помогать себе другой рукой, что причиняет выраженный дискомфорт;
- в последней фазе наблюдается устойчивая контрактура, разогнуть без посторонней помощи палец больной не может, а если сделать это с усилием, помогая второй рукой, то еще долго не оставляют болезненные ощущения не только в ладони, но в предплечье.
Имеет место нарастание симптомов и ухудшение состояния пациента в отсутствии адекватной терапии.
Диагностика стенозирующего лигаментита
Как правило, диагноз не вызывает сомнений у опытных специалистов в области ортопедии и хирургии, так как заболевание имеет достаточно характерную клиническую картину. Важное значение имеет физикальный осмотр и сбор анамнеза.
В некоторых случаях может потребоваться дифференциальная диагностика с контрактурой Дюпюитрена, но стенозирующий лигаментит в отличие от указанного заболевания, характеризуется поражением только одного пальца, а также отсутствием тяжей и узлов. Для дифференциальной диагностики и общей оценки состояния суставов проводят рентгенографическое исследование поврежденной кисти руки.
Лечение стенозирующего лигаментита
Лечение стенозирующего лигаментита может быть как хирургическим, так и медикаментозным. Стоит заметить, что медикаментозное лечение может быть достаточно длительным и не всегда эффективным. Кроме того, консервативная терапия включает физиотерапевтические процедуры, такие как:
- электрофорез;
- парафиновые аппликации, озокерит;
- магнитотерапия и некоторые другие.
Для лечения используют компрессы с димексидом, которые проводят после предварительного нанесения гепариновой, гидрокортизоновой или любой другой мази, назначенной врачом. На время лечения накладывают гипсовую или любую другую шину, которая обеспечивает неподвижность кисти руки. Если консервативная терапия показывает себя как неэффективная, то больному назначают операцию.
Оперативное вмешательство выполняют под местным наркозом. Для опытного хирурга подобная операция не представляет сложности и в большинстве случаев заканчивается успехом. Может потребоваться послеоперационное наложение шины в зависимости от области и характера имеющегося поражения.
Иногда используют другую методику, при которой рассечение связок во время операции проводят через небольшой чрезкожный прокол. Некоторые хирурги считают такой метод менее травматичными, но согласно данным статистики рецидивы стенозирующего линаментита после проведения такого рода вмешательств встречаются чаще, чем при использовании более традиционных методик.
Послеоперационный период достаточно продолжительный. Через 10 дней, как правило, снимают швы, а затем назначают физиотерапевтические процедуры, главная цель которых – это улучшение обмена веществ и кровообращения, что приводит к достаточно быстрому заживлению и предупреждению рецидивов заболевания.
Прогноз и профилактика стенозирующего лигаментита
Прогноз заболевания в основном благоприятный, вне зависимости от того, какой метод лечения выбран лечащим врачом. В качестве профилактики больному объясняют, что основная причина возникновения стенозирующего лигаментита – это излишняя напряженность мышц, вынужденное положение кисти и неумение расслаблять мышцы рук даже на отдыхе.
Чтобы избежать повторного развития стенозирующего лигаментита, некоторым пациентам необходимо сменить работу, а другим приобрести полезные навыки и избавиться от двигательных стереотипов. Это связано еще и с тем, что вынужденное положение кистей часто связано с болезненными ощущениями и такое положение многие больные склонны сохранять даже после того, как боль проходит после терапии стенозирующего лигаментита.
Предотвратить или предугадать развитие рецидивов не представляется возможным, и потому больному могут понадобиться профилактические посещения врача или обращение при возникновении симптомов.