
Лимфедема является прогрессирующим патологическим состоянием лимфатический системы, при котором происходит накопление богатой белком жидкости в интерстициалтной ткани и, как следствие, воспаление, гипертрофия жировой ткани и фиброз.
Отек и уплотнение поврежденного участка могут выглядеть уродливо, а также быть причиной ограниченной мобильности и функциональности.
Лимфедема известна врачам уже не одно столетие, но в последнее время интерес к ней особеннно возрос. Это связано с тем, что лимфедема является частым последствием лечения злокачественных новообразований.
Нередко такие состояния не диагностируются и не лечатся, что вносит немалый психологический дискомфорт в жизнь пациентов. Лимфедема чаще встречается у женщин, чем у мужчин.
| of your page —> |  |
 |
Патогенез лимфедемы
В основе возникновения лимфедемы лежат нарушения транспорта лимфы. Функция лимфатических сосудов заключается в отводе от капилляров жидкости, которая накапливается в интерстициальной ткани, для поддержания постоянного интерстициального давления.
Венозные капилляры реабсорбируют 90% жидкости интерстиция, оставшаяся жидкость транспортируется в кровь лимфатическими протоками в виде лимфы.
При нормальных условиях в интерстиций транспортируется такое же количество жидкости, как и из него. Этот баланс нарушается при лимфедеме вследствие ухудшения лимфатической транспортной способности, приводя к накоплению жидкости в интерстициальной ткани и отекам.
Классификация
Лимфедему обычно делят на первичную и вторичную.
- Термин первичная лимфедема используется по отношению к пациентам с врожденной аномалией или дисфункцией лимфатической системы.
- Вторичная лимфедема является результатом повреждения или блокады нормальной лимфатической системы вследствие заболевания или ятрогенных процессов.
Первичная лимфедема делится на подкатегории в зависимости от возраста пациента, в котором начали проявляться симптомы.
- Наследственный трофический отек, или болезнь Милроя, проявляется у пациентов с рождения или в течение первых двух лет жизни. Болезнь Милроя наследуется по аутосомнодоминантному типу и часто поражает нижние конечности, вызывая билатеральную лимфедему ног, лимфангиэктазию кишечника и холестатический синдром. Недавние генетические исследования указывают на связь этой болезни с мутацией гена FLT4 (локус 5q35.3), кодирующего рецептор фактора роста эндотелия сосудов-3.
- Семейная ранняя лимфедема, или болезнь Мейджа, обычно проявляется в пубертатном периоде, также наследуется по аутосомно-доминантному типу. Эта болезнь связана со многими аномалиями, включая дефекты позвоночника, цереброваскулярные нарушения, потерю слуха и дистихиаз (двойной ряд ресниц). Молекулярно-генетический анализ семей с лифедемой-дистихиазом показал более 30 мутаций в гене транскрипционного фактора человека FOXC2.
- Из наследственных лимфедем лимфедема тарда (медленная лимфедема (лат.)), проявляется наиболее поздно – после 35 лет, болезнь начинается спонтанно.
Подкатегории вторичной лимфедемы определяются причинами возникновения заболевания.
- Лимфедема как осложнение варикозной болезни вен нижних конечностей – наиболее частая причина всех случаев лимфедемы.
- Лимфедема, вызванная заражением нематодами Wuscheria bancrofti (нитчатка Банкрофта). По некоторым данным, этой формой лимфедемы страдают около 90 млн. людей в мире. Взрослые особи нитчаток (филярий) поселяются в лимфатической системе, блокируя лимфатические сосуды и затрудняя лимфатический транспорт.
- В развитых странах большой процент случаев вторичной лимфедемы связан с онкологическими заболеваниями и их лечением. В литературе описаны лимфатическая дисфункция и лимфедема вследствие лечения различных видов рака, включая рак молочной железы, меланому, различные типы гинекологического рака, лимфому и различные типы урологического рака. В последнее время особое внимание уделяется лимфедеме после хирургического и радиационного лечение рака молочной железы у женщин, на долю которой приходится большинство случаев лимфедемы верхних конечностей.
Среди факторов риска, которые могут инициировать развитие лимфедемы, выделяют травмы, инфекции и ожирение.
Клинические проявления
Клинические признаки лимфедемы возникают вследствие накопления отечной жидкости в подкожножировой клетчатке. Хроническое накопление интерстициальной жидкости приводит к воспалению. Кроме того, замедленная лимфатическая циркуляция стимулирует липогенез и жироотложение, что приводит к активации фиброцитов и избыточному росту соединительной ткани.
У пациентов с лимфостазом наблюдается прогрессивное уплотнение подкожной ткани из-за фиброза и гипертрофия жировой ткани. Такие патологические изменения вначале проявляются отечностью пораженного участка. Отечность сначала мягкая, при надавливании остаются вмятины, но со временем она затвердевает.
Клиническая классификация лимфедематозного отека:
- Стадия 0. Латентное или бессимптомное состояние, при котором отек еще не очевиден, но лимфатический транспорт уже нарушен. Такое состояние может длиться месяцы, и даже годы.
- Стадия I. Раннее накопление жидкости с высоким содержанием белков, уменьшающееся при поднятии конечности.
- Стадия II. Появление фиброзных изменений кожи и подкожножировой клетчатки, развитие склероза. Само по себе поднятие конечности редко приводит к уменьшению отека.
- Стадия III. Лимфостатическая слоновость. Проявляются трофические изменения кожи, такие, как акантоз, отложение жира и бородавчатые невусы.
И хотя сам по себе отек обычно не вызывает серьезного дискомфорта, пациенты склонны к периодическому образованию целлюлита из-за повышенной пролиферативной активности микробов в застоявшейся жидкости. Также часто встречается лимфангоит, который провоцирует дальнейшее разрушение лимфатических сосудов. Другие кожные изменения включают гиперкератоз, папилломатоз и разрушение кожных покровов. Самым грозным из часто встречающихся осложнений лимфедемы является рожистое воспаление, трудно поддающееся лечению вследствие выраженных трофических нарушений.
Редким осложнением хронической лимфедемы является развитие кожных злокачественных опухолей, таких, как лимфангмосаркома, саркома Капоши или лимфома.
Диагностика
Диагностика лимфедемы, особенно на более поздних стадиях, проводится на основе клинической картины и анамнеза. На ранних стадиях лимфедему довольно трудно отличить от других причин отеков конечностей. Дифференциальная диагностика лимфедемы включает системные причины отека:
- сердечную и почечную недостаточность,
- состояния, связанные с потерей белка и локальные причины, включая липедему,
- глубокий тромбоз вен, хроническую венозную недостаточность,
- микседему и идеопатическую эдему.
Симптомокомплекс, характерный для лимфедемы, включает:
- 1) синдром лимонной корочки, который указывает на кожный и подкожный фиброз;
- 2) позитивную реакцию Стеммера (невозможность сложить в складку кожу над вторым пальцем на ноге).
Лечение
Целью консервативного лечения при лимфедеме является улучшение сократительной функции лимфангиона (структурной единицы лимфатической системы, состоящего из мышечной манжетки, стенки клапанного синуса и области прикрепления клапана. – прим. ред.), улучшение моторики лимфатических сосудов и оксигенации тканей, реологических свойств крови, профилактику рожистого воспаления и трофических язв.
Консервативные методы лечения условно можно разделить на три группы:
- механические,
- физические,
- фармакологические.
К механическим методам относятся лечебная гимнастика, массаж, компрессионная терапия, пневмокомпрессия, контроль массы тела.
К физическим – различные виды физиотерапевтического воздействия (амплипульс, электрофорез, электростимуляция, ультрафиолетовое облучение крови).
Фармакотерапия является неотъемлемой частью консервативного лечения и может включать в себя применение нескольких групп препаратов: улучшающих реологические свойства крови, антибиотики (по показаниям), иммуномодуляторы, десенсибилизирующие средства, мочегонные (однако в связи с их способностью усиливать фиброз их назначают нечасто), флеботоники.
На последних хотелось бы остановиться подробнее, поскольку они являются основой лимфодренажной терапии. В этом плане особо эффективны препараты на основе высокоочищенного диосмина, т. к. он обладает поливалентным действием. Этому биофлаваноиду присуще венотоническое и лимфодренажное действие (усиливает лимфоотток за счет повышения онкотического давления лимфы, снижает проницаемость капилляров, оказывает прямое защитное действие на микроциркуляторное русло, обладает противовоспалительным действием за счет блокады медиаторов воспаления.
Использованием французского препарата Флебодиа 600 было доказано прямое влияние высокоочищенного диосмина на функциональное состояние лимфатической системы: отмечалась активация пролиферации лимфатического эндотелия с образованием новых капиллярных лимфатических сетей, что приводило к увеличению общей всасывающей площади и достоверному повышению объёма реабсорбции лимфы.
Любопытно, что уже на 3 сутки применения Флебодиа 600 в микроскопических препаратах отмечался рост плотности лимфатического русла в единице объема, достигавший к концу второй недели приема препарата прироста в 63%, а к 30м суткам – увеличения этого показателя на 88%. В настоящее время препарат Флебодиа 600 широко используется в лечении хронической венозной недостаточности нижних конечностей и геморроидальной болезни, однако показал себя незаменимым средством и в случае хронической лимфедемы.
Его режим дозирования прост и удобен – 1 таблетка 1 раз в сутки. С фармако-экономической точки зрения Флебодиа 600 выгодно отличается соотношением ценакачества. 1 упаковки этого препарата хватает на месяц регулярного приема и обеспечивает выраженный терапевтический эффект.
Тем пациентам, у которых консервативная терапия не принесла результата (чаще всего по причине гипертрофии и фиброза жировой клетчатки), показаны хирургические методы. При этом консервативная терапия должна быть продолжена и является залогом успешных результатов оперативных вмешательств.
Рекомендации
Пациентам с лимфостазом или с риском развития лимфостаза стоит избегать ношения тесной одежды и обуви, неудобных поз, длительного стояния, физических и температурных перегрузок. Стоит отдать предпочтение оздоровительной физкультуре и сбалансированной диете. Тучным пациентам рекомендовано снижение веса.

Лимфостаз нижних конечностей — причины, симптомы, как лечить отек ног
Лимфостаз (лимфедема, лимфатический отек, слоновость) возникает вследствие нарушения баланса между образованием тканевой жидкости и ее оттоком от капилляров и периферических лимфатических сосудов в тканях конечностей и органов.

Варикозная болезнь — профилактика, лечение, рекомендации пациентам
Существует два способа консервативного лечения варикоза: компрессионная терапия и медикаментозное лечение.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Популярная информация
для пациентов
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
|
|
|
|
Внимание! Все материалы размещенные на странице не являются рекламой, Материалы, предоставленные на сайте, собраны из открытых источников и носят ознакомительный характер. Все права на данные материалы принадлежат их законным правообладателям. В случае обнаружения нарушения авторских прав — просьба сообщить через обратную связь. Внимание! Вся информация и материалы, размещенные на данном сайте, представлены без гарантии того, что они не могут содержать ошибок. Лимфедема — диагностирование и лечение
Лимфедема конечностей — это видимое и ощутимое опухание ног, возникающее в результате застоя лимфатической жидкости. Лимфа — это бледно-желтая, либо не имеющая цвет, жидкость, в которой содержится плазма крови и лимфоциты (белые кровяные клетки). Причин возникновения заболевания много. Зачастую, это блокада лимфатических узлов. Повышается давление в сосудах, и лимфа выступает из лимфатических каналов, заполняя ткани. Вторая причина — это наследственность. У пациента может быть слишком мало лимфатических сосудов или они отличаются от нормы, поэтому не могут исправно выполнять свою функцию. При этом, риск получить заболевание в наследство — 50%. Заболевание редкое. Женщины им страдают в 9 раз чаще мужчин. Обычно, лимфедема проявляется в возврате от 15 до 20 лет. И еще реже заболевание встречается у пациентов старше 35 лет. Диагностирование лимфедемы нижних конечностейДиагностика на наличие лимфедемы ног начинается с физического осмотра пациента. Собирается анамнез, то есть воспоминания пациента о своем образе жизни, когда он впервые заметил изменения в нижних конечностях, о перенесенных заболеваниях, операциях, полученных травмах, аллергических реакциях, хронических заболеваниях и наследственности. Вся эта информация помогает врачу определить возможных источник провоцирования заболевания.
Лимфедема имеет первичную и вторичную форму. При первичной, пальцы ног у пациента будут иметь квадратную форму. Этот яркий отличительный признак сразу исключает венозные отеки. Чтобы поставить диагноз визуализации не требуется. Она нужна во время определения степени вовлеченности тканей в патологическое развитие заболевания. То есть, определить, насколько сильно пострадали ткани. Основные исследования, которые назначаются при лимфедеме:
Для вторичной лимфедемы характерна связь с каким-либо перенесенным заболеванием, травмой или операцией. Важно установить причину и определить степень заболевания, чтобы назначить правильное лечение. После ознакомления с клиническими симптомами, определяется стадия протекания заболевания: 1 стадия — отек не виден снаружи, но естественная способность лимфатической системы в циркулирововании лимфы уже снижена; При 1 и 2 стадиях вылечить заболевание можно. Лимфедема полностью устраняется. При 3 и 4 стадиях заболевание необратимо. Лечение лимфедемыПри заболевании нужно следовать рекомендациям по изменению образа жизни. К примеру, если у вас 3 или 4 стадия лимфедемы, то вам нужно проходить терапию на снижение внешнего давления на тело. Не надевайте плотную, облегающую и тугую одежду. Нужно максимально обезопасить себя от возможных травм. При появлении первых признаках воспаления, таких как лихорадка, озноб, покраснения — следуют незамедлительно обратиться к врачу.
Лечение первичной лимфедемыПри наследственной лимфедеме назначается комплексная терапия: лимфатический дренаж, лекарства (мочегонные, бензопироны), компрессы, гимнастика, уход за кожей ног в целях профилактики появления язв или травм, хирургическое вмешательство. Лечение вторичной лимфедемыЕсли у пациента вторичная форма заболевания, то лечить нужно причину возникновения лимфедемы. Например, при обнаружении злокачественной опухоли, лечение направлено на устранение причины и облегчения симптомов. Своевременное лечение поможет избежать пагубных последствийПрогнозировать осложнения болезни нужно опираясь на причины его возникновения и стадии. Обычно, при наследственной предрасположенности к лимфедеме можно снизить шансы на ее появление простыми путями. К примеру, избегать избыточного веса. Тогда риск получить заболевание в наследство снижается с 50% до 25%, что, согласитесь, очень весомый результат. Своевременное обращение к врачу и вовремя начатое лечение так же снижает шансы на неблагоприятный прогноз практически в 5 раз. Это весомый довод, чтобы обезопасить себя. Флебологи КДЦ Арбатский помогают пациентам справляться с заболеванием на начальных стадиях болезни, практически до полного выздоровления. Имеется все необходимое современное оборудование для диагностирования и эффективного проведения терапии. ЛимфедемаЛимфедема – это скопление лишней жидкости между тканями. Чаще всего заболевание поражает конечности (верхние и нижние). Лимфедема связана с нарушением работы и целостности лимфатических узлов и сосудов, которые играют роль фильтра в организме и являются важной частью иммунной системы. Лимфедема приводит к сильным отекам рук и ног, что вызывает множество неприятностей: возникают затруднения при движении, а пораженные ткани в большей степени подвержены рису воспаления и инфицирования с тяжелым течением. Терапию заболевания необходимо начинать при первых признаках. В этом случае вероятность торможения и устранения патологического процесса значительно увеличивается. Распознать лимфедему и назначить адекватное лечение может только специалист. Лечение лимфедемы в Москве выполняют в Юсуповской больнице. Здесь работают врачи, которые имеют большой опыт устранения подобного недуга. В Юсуповской больнице лечение лимфедемы проводят с использованием результативных методов терапии, которые способствуют улучшению состояния пациента и восстанавливают работу систем организма.
Причины лимфедемыЛимфедема возникает в результате повреждения или удаления лимфатических узлов и сосудов. Это достаточно распространенное заболевание, дебют которого чаще встречают в молодом возрасте. Выделяют два типа лимфедемы:
Вторичная лимфедема встречается в более чем 90% случаев. Ее развитие провоцируют хирургические вмешательства, травмы, злокачественные новообразования, тромбоз вен, лучевая терапия. В группу риска развития лимфедемы попадают пациенты, которые перенесли следующие процедуры:
Лимфедема может проявиться через несколько месяцев после хирургического вмешательства или даже через несколько лет. Поэтому важно вовремя проходить профилактические осмотры, особенно пациентам, перенесшим лечение онкологических заболеваний. Достаточно часто лимфедема встречается у женщин после мастэктомии. Однако, данное заболевание также поражает мужчин. Выделяют такую разновидность патологии, как мошоночная лимфедема. Она формируется вследствие воспалительного заболевания лимфатических узлов паховой области. В результате патологии в области мошонки появляются плотные образования, деформирующие орган и нарушающие его функции. Лимфедема нижних конечностейПервичная лимфедема нижних конечностей обычно начинается со стопы. Она характеризуется плотным отеком в области пальцев, тыльной стороны стопы, голеностопного сустава. Вторичная лимфедема локализуется в проксимальном отделе конечности и постепенно распространяется на периферические отделы. На начальных этапах кожа имеет бледный окрас, безболезненна. При надавливании возникает небольшое углубление кожи, которое быстро восстанавливается. Со временем отек увеличивается, складки кожи пропадают, начинает формироваться так называемая «слоновость», когда нога теряет свои природные очертания, приобретая цилиндрическую форму. Перед началом терапии необходимо убедиться, что причина отеков именно лимфедема нижних конечностей. Лечение начинают с дифференциальной диагностики. Заболевание отличают от отеков, связанных с варикозной болезнью, а также поражением почек и сердца. Для этого врач оценивает анамнез пациента и назначает обследование. Лимфедема верхних конечностейЛимфедема руки после удаления молочной железы достаточно часто наблюдается у женщин, перенесших подобную операцию. Лимфедема после мастэктомии развивается в результате нарушения целостности каналов, по которым проходит жидкость. После хирургического вмешательства пациентке показано обязательное обследование с определенными промежутками времени для своевременной диагностики лимфедемы. Покраснение кожи или боль в руке может свидетельствовать о начале развития воспаления, поэтому врач должен предложить адекватное лечение в ближайшее время. Симптомами лимфедемы верхних конечностей могут быть:
Терапия начинается после подтверждения диагноза «лимфедема верхних конечностей». Лечение определяет специалист исходя их особенностей анамнеза пациента, степени заболевания и индивидуальных особенностей человека. Лечение лимфедемыЛечение патологии обычно имеет схожий сценарий, вне зависимости от того, первичная или вторичная лимфедема нижних конечностей. Лечение данной патологии будет состоять из комплекса мероприятий, которые позволяют улучшить ток жидкостей в организме и повысить его защитные функции. Консервативное лечение лимфедемы руки и ноги буде включать следующие элементы:
Бандажирование при лимфедеме верхних конечностей рекомендуют выполнять в течение дня, во время прогулок и передвижений. На ночь следует подкладывать по ноги подушку или приобрести кровать с поднимаемым ножным концом. В медицине еще не разработан полноценный метод лечения лимфедемы. Указанные выше методы являются способами остановить развитие процесса, но не дают гарантии полного выздоровления. Для сохранения своего здоровья необходимо своевременно посещать специалистов для исключения прогрессирования патологий, особенно, пациентам, которые находятся в группе риска развития лимфедемы. Где лечат лимфедему в МосквеЛечение лимфедемы качественно выполняют в Юсуповской больнице. Здесь работают квалифицированные специалисты, которые подберут наиболее оптимальный метод терапии заболевания. Лечение лимфедемы в Юсуповской больнице позволяет остановить развитие патологии и улучшить состояние пациента. В больнице созданы клиники онкологического лечения и реабилитации, где выполняют эффективное лечение заболеваний различной сложности и последующее восстановление утраченных функций. В случае развития онкологического заболевания в Юсуповской больнице можно пройти диагностику и лечение у опытных специалистов. Дальнейшее ведение пациента выполняют врачи клиники онкологии и реабилитации. В реабилитационном центре пациенту оказывают все необходимые услуги для нормализации его состояния. С пациентами работают профессиональные инструкторы ЛФК, массажисты, диетологи и другие специалисты, которые помогут вылечить лимфедему. Пациентам составляется индивидуальный план лечения в зависимости от нюансов его состояния и вида лимфедемы. В Юсуповской больнице осуществляют лечение лимфедемы любой сложности. Врачи берутся за самые сложные случаи и добиваются максимальных результатов. Записаться на прием к реабилитологам и другим специалистам клиники реабилитации, уточнить информацию о работе центра реабилитации и другой интересующий вопрос можно по телефону Юсуповской больницы. Лимфедема: причины, симптомы, диагностика, лечение
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам. У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования. Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter. Лимфедема — отек конечности из-за гипоплазии лимфатических сосудов (первичная лимфедема) либо их обструкции или разрушения (вторичная). Симптомы лимфедемы включают бурый цвет кожи и твердый (при нажатии пальцем не остается вдавления) отек одной или нескольких конечностей. Диагноз устанавливают при физикальном обследовании. Лечение лимфедемы состоит из физических упражнений, ношения компрессионных колгот/чулок, массажа и (иногда) хирургического вмешательства. Полного излечения, как правило, не происходит, но лечение может уменьшить симптоматику и замедлить или остановить прогрессирование заболевания. Пациенты имеют риск развития панникулита, лимфангиита и (редко) лимфангиосаркомы. Лимфедема может быть первичной (возникающей из-за гипоплазии лимфатического сосуда) или вторичной (развивающейся вследствие обструкции или деструкции лимфатических сосудов).
Первичная лимфедемаПервичные лимфедемы носят наследственный характер и встречаются редко. Они различны по фенотипическим проявлениям и возрасту, в котором возникают первые проявления. Врожденная лимфедема появляется в возрасте до 2 лет и возникает из-за гипоплазии или аплазии лимфатических сосудов. Болезнь Милроя — аутосомно-доминантная наследственная форма врожденной лимфедемы, приписываемая мутациям VEGF3 и иногда ассоциированная с холестатической желтухой и отеком или диареей из-за энтеропатии с потерей белка, вызванной застоем лимфы в тканях кишечника. Основное количество лимфедем появляется в возрастном диапазоне от 2 до 35 лет, у женщин типичен дебют при установлении менструаций или возникновении беременности. Болезнь Мейж — аутосомно-доминантная наследственная форма ранней лимфедемы, приписываемая мутациям фактора транскрипции гена и ассоциированная с наличием второго ряда ресниц (дистихиаз), волчьей пасти и отека ноги, руки и иногда лица. Дебют поздней лимфедемы происходит после 35 лет. Существуют семейные и спорадические формы, генетические аспекты неизвестны. Клинические находки подобны таковым при ранней лимфедеме, но могут быть менее выраженными. Лимфедема встречается при различных генетических синдромах, включая синдром Тернера, синдром «желтых ногтей» (характеризующийся плевральным выпотом и желтым цветом ногтей) и синдром Хеннекама, редкий врожденный синдром, характеризующийся наличием кишечных (или другой локализации) лифмангиэктазий, аномалий лицевого черепа и олигофрении. Вторичная лимфедемаВторичная лимфедема — намного более частая патология, чем первичная. Ее причинами обычно бывают хирургическое вмешательство (особенно удаление лимфатических узлов, типичное для операций по поводу рака молочной железы), лучевая терапия (особенно подмышечной или паховой области), травма, обструкция лимфатического сосуда опухолью и (в развивающихся странах) филяриоз лимфатического сосуда. Умеренная лимфедема может также развиваться при истекании лимфы во внутритканевые структуры у больных с хронической венозной недостаточностью. Симптомы вторичной лимфедемы включают болезненный дискомфорт и ощущение тяжести или переполнения в пораженной конечности. Кардинальный признак — отек мягких тканей, подразделяемый натри стадии.
Припухлость чаще всего односторонняя и может увеличиваться при теплой погоде, перед менструальным кровотечением и после долгого пребывания конечности в вынужденном положении. Процесс может затронуть любую часть конечности (изолированная проксимальная или дистальная лимфедема) или всю конечность. Возможны ограничения диапазона движений, если отек локализуется вокруг сустава. Нарушение функций и эмоциональный стресс могут быть значительными, особенно если лимфедема возникла в результате медикаментозного или хирургического лечения. Часто возникающие изменения кожи включают гиперкератоз, гиперпигментацию, бородавки, папилломы и микозы. Лимфангиит чаще всего развивается, когда бактерии проникают через трещины кожи между пальцами ног в результате микозов или через порезы на руках. Лимфангиит почти всегда бывает стрептококковым и вызывает рожу, иногда обнаруживают стафилококки. Поврежденная конечность становится гиперемированной и горячей, красные полосы могут простираться проксимальнее очага. Возможна лимфаденопатия. Иногда на коже возникают трещины. Диагностика лимфедемыДиагноз обычно очевиден при физикальном обследовании. Дополнительные исследования назначают при подозрении на вторичную лимфедему. При КТ и МРТ можно идентифицировать участки обструкции лимфатического сосуда. Радионуклидная лимфосцинтиграфия помогает обнаружить гипоплазию лимфатического сосуда или сниженную скорость лимфотока. Отрицательную динамику можно выявить при измерении окружности конечности, определении объема жидкости, вытесняемой при погружении конечности в воду, или используя кожную или тонометрию мягких тканей; эти тесты не были утверждены. В развивающихся странах необходимы исследования на филяриоз лимфатических сосудов.
Лимфедема ( Лимфатический отек , Лимфостаз )
Лимфедема – это патологическое состояние, сопровождающееся нарастающим отеком мягких тканей пораженной области (чаще всего – нижних конечностей). Проявляется увеличением объема пораженной части тела, ощущением распирания и тяжести, трофическими нарушениями. Лимфедема диагностируется при помощи УЗС сосудов, лимфангиографии, лимфосцинтиграфии. Лечение в начальных стадиях консервативное (бандажирование, массаж, пневмокомпрессия), при его неффективности применяются хирургические методики. МКБ-10
Общие сведенияЛимфедема – врожденное или приобретенное состояние, в основе которого лежит лимфостаз и лимфатический отек пораженной части тела. Отек при лимфедеме развивается из-за нарушения оттока жидкости по лимфатическим сосудам. Заболевание широко распространено. Нарушение оттока лимфы различной степени наблюдается у каждого десятого жителя Земли. Более 10 миллионов людей во всем мире страдают от лимфедемы, развившейся на фоне хронической инфекции. Больные лимфедемой составляют 2,5-7% всех пациентов с поражением периферических сосудов. ПричиныВ зависимости от этиологических предпосылок выделяют два типа лимфедемы:
Симптомы лимфедемы
Врожденная лимфедема вначале поражает дистальные отделы конечностей (стопы или кисти). У пациентов появляется безболезненный плотный отек пальцев, распространяющийся на стопу и голеностопный сустав (при поражении верхней конечности – на кисть и лучезапястный сустав). По мере прогрессирования лимфедемы отеки распространяются на голень и бедро. Ноги больного становятся похожими на колонны. В области суставов со временем образуются складки из отечных мягких тканей. Складки на тыле стопы не выражены. Кожа напоминает апельсиновую корку. При приобретенной лимфедеме в первую очередь поражаются проксимальные отделы конечностей, чуть ниже уровня поврежденных лимфатических узлов на бедре или плече. В последующем отек распространяется на дистальные отделы конечностей. При сборе анамнеза следует учитывать, что лимфедема может развиться в отдаленные сроки после поражения или удаления лимфатических узлов. Иногда первые признаки заболевания появляются спустя 10-15 лет после операции, травмы или облучения. ОсложненияПри лимфедеме нарушается питание тканей. Возникают участки гиперкератоза. Измененная кожа трескается, появляются язвы. Иногда развиваются лимфатические свищи между пальцами. Лимфедемы любого генеза часто осложняются рожистым воспалением, которое может стать причиной флегмоны, вызывает облитерацию сохранных лимфатических сосудов и приводит к быстрому прогрессированию заболевания. При длительном течении болезни (особенно – в случае вторичной лимфедемы) может развиться лимфоангиосаркома. ДиагностикаДиагноз выставляется хирургом-флебологом на основании внешнего осмотра, измерения объема конечностей и данных анамнеза. Для оценки состояния лимфангионов (мелких лимфатических сосудов) применяется лимфангиография. При обнаружении на лимфограмме сосудов, имеющих форму бус или веретена, можно говорить о сохранности моторики. Если сосуд равномерно заполнен контрастным веществом, а его диаметр одинаков на всем протяжении, это свидетельствует о нормальной проходимости при повреждении сократительного аппарата и нарушении транспорта лимфы. При первичной лимфедеме выявляется гипоплазия лимфангионов, при вторичной – изменение формы сосудов, экстравазация, заполнение кожной лимфатической сети. Для изучения динамики заболевания применяется лимфосцинтиграфия. Характер распространения изотопов позволяет оценить магистральный, диффузный, коллатеральный лимфоток и выявить полный лимфостаз. В последние годы лимфоангиография постепенно вытесняется новыми методами исследования. Для оценки лимфооттока и состояния лимфатической системы все чаще используется МРТ, компьютерная томография и дуплексное сканирование. Лимфедему необходимо дифференцировать с отеками, обусловленными посттромбофлебитическим синдромом, заболеваниями почек и сердца. При подозрении на первичную лимфедему проводится дифференциальная диагностика с липедемой (синдромом болезненного ожирения ног). В отличие от лимфедемы, для липедемы характерно симметричное поражение голеней. Стопы при липедеме остаются интактными. Лечение лимфедемыКонсервативная терапия возможна при отсутствии органических изменений мягких тканей. Пациентам назначается специальная диета, курсы лечебной физкультуры, бальнеологические и физиотерапевтические процедуры. Для уменьшения объема пораженной конечности показаны: ношение бандажа, лимфодренажный массаж, переменная аппаратная пневмокомпрессия. Комплексные методы лечения, применяющиеся в современной флебологии, позволяют замедлить развитие лимфедемы, а в ряде случаев – даже добиться регресса симптомов заболевания. Для создания обходных путей лимфооттока проводятся операции на лимфатических путях. Лимфатические сосуды предварительно окрашивают. В ходе операции выделяют максимальное количество сосудов в области подколенной ямки или треугольника Скарпы на бедре. Сосуды пересекают, после чего их центральные концы коагулируют. Затем создают анастомозы между периферическими концами сосудов и ближайшими ветвями подкожных вен. Операция, проведенная на ранних стадиях, позволяет полностью нормализовать отток лимфы. При длительном течении заболевания после оперативного вмешательства удается добиться существенного уменьшения отека кожи и подкожной клетчатки. Прогноз и профилактикаПри выявлении лимфедемы на начальных стадиях в большинстве случаев можно не только остановить развитие заболевания, но и устранить уже имеющиеся проблемы, поэтому при первых признаках лимфедемы следует обращаться к врачу. Пациентам с нарушением оттока лимфы и повышенным риском развития лимфедемы рекомендуют не создавать дополнительных препятствий лимфооттоку (не следует носить сумочку на больной руке, скрещивать ноги при сидении или измерять АД на пораженной руке). Необходимо содержать пораженную конечность в чистоте. Не рекомендуется ходить босиком или готовить пищу без защитных перчаток. |
||










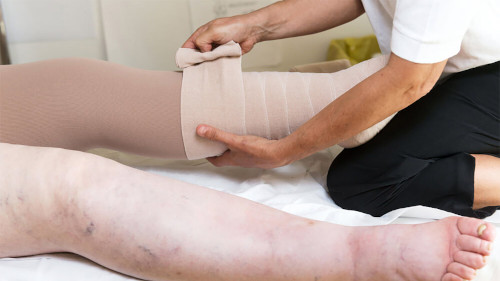


 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]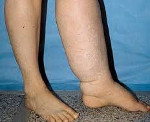
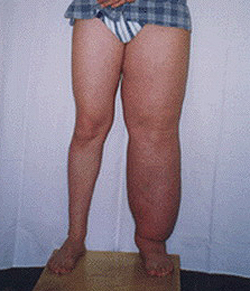 Пациенты с лимфедемой предъявляют жалобы на боли, слабость, ощущение распирания, тяжесть в пораженной конечности, ограничение подвижности суставов. Кожные покровы в пораженной области бледные, рисунок сети подкожных вен не определяется, кожная складка утолщена.
Пациенты с лимфедемой предъявляют жалобы на боли, слабость, ощущение распирания, тяжесть в пораженной конечности, ограничение подвижности суставов. Кожные покровы в пораженной области бледные, рисунок сети подкожных вен не определяется, кожная складка утолщена.