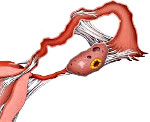
Спайки в малом тазу — соединительнотканные тяжи, покрывающие поверхность тазовых органов и соединяющие их между собой. Спаечный процесс проявляется постоянными или периодическими тазовыми болями, невынашиванием беременности или бесплодием, кишечными расстройствами в виде запора, учащенного стула и метеоризма. При постановке диагноза используют бимануальное исследование, УЗИ и томографию тазовых органов, гистеросальпингографию, диагностическую лапароскопию. Консервативная терапия включает назначение антибактериальных, противовоспалительных, гормональных и фибринолитических средств. Хирургическое лечение основано на лапароскопическом рассечении спаек.
- Причины спаек в малом тазу
- Патогенез
- Классификация
- Симптомы спаечной болезни
- Осложнения
- Диагностика
- Лечение спаек в малом тазу
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Спаечная болезнь в области малого таза (пластический пельвиоперитонит) – одна из наиболее распространенных причин хронических тазовых болей и нарушений овариально-менструального цикла. Женщины страдают данной разновидностью спаечной болезни в 2,6 раза чаще мужчин. При этом частота возникновения острой кишечной непроходимости из-за спаек у пациенток женского пола выше в 1,6 раза. Обычно заболевание выявляют у женщин, которые перенесли полостные вмешательства или воспалительные процессы. При повторных операциях риск образования соединительнотканных сращений существенно возрастает: если после первого вмешательства их выявляют у 16% прооперированных, то после третьего — почти у 96% больных.

Причины спаек в малом тазу
Тазовая спаечная болезнь развивается на фоне процессов, провоцирующих усиленное образование соединительной ткани. Непосредственными причинами формирования спаек являются:
- Воспаление тазовых органов. Заболевание чаще диагностируется у женщин, перенесших острый воспалительный процесс, страдающих хроническим кольпитом, эндометритом, аднекситом, параметритом и т. п.
- Хирургические вмешательства. Вероятность возникновения спаечной болезни выше после лапаротомических операций: аппендэктомии, кесарева сечения, удаления придатков, надвлагалищной ампутации или экстирпации матки.
- Кровоизлияния в малый таз. Толчком к началу спаечного процесса может послужить апоплексия яичника, кровотечение вследствие разрыва трубы при внематочной беременности.
- Эндометриоз. Распространение эндометриодных разрастаний на органы и брюшину малого таза стимулирует образование фибринозных соединительнотканных тяжей.
- Травмы малого таза. К развитию заболевания могут привести открытые и закрытые повреждения, полученные в аварии, при падении с высоты, на производстве.
По данным исследований, более чем в половине случаев пластический пельвиоперитонит возникает при сочетанном действии двух и более причин. В развитии патологии важную роль играют предрасполагающие факторы: инвазивные гинекологические вмешательства, беспорядочная половая жизнь, позднее обращение за медицинской помощью.
Патогенез
При травматических повреждениях, остром и хроническом воспалении брюшины, покрывающей тазовые органы, выделяются медиаторы, стимулирующие процесс регенерации. Одним из звеньев этого процесса является активация фибробластов, синтезирующих фибрин. В результате фибриновые волокна «склеивают» расположенные рядом органы и ткани. Такая реакция носит защитный характер и направлена на локализацию очага воспаления. При массивных поражениях и хронических воспалительных процессах обратная резорбция соединительной ткани нарушается, что приводит к образованию плотных спаек между серозными оболочками тазовых органов. При этом листки брюшины также уплотняются, подвижность матки и придатков ограничивается. При смещении органов спайки натягиваются, что сопровождается раздражением нервных окончаний и возникновением характерного болевого синдрома.
Классификация
Клиническая классификация пластического пельвиоперитонита основана на особенностях его течения. Выделяют следующие формы патологии:
- Острая. Заболевание проявляется выраженной клинической симптоматикой с болевым синдромом, температурой, падением давления, тошнотой и другими признаками нарастающей интоксикации. В ряде случаев развивается кишечная непроходимость.
- Интермиттирующая. Отмечается фазность течения. При обострении возникают характерные боли, могут наблюдаться кишечные расстройства. В период ремиссии симптоматика минимальна или отсутствует.
- Хроническая. Заболевание протекает бессимптомно или его проявления слабо выражены. Пациентку периодически беспокоят запоры и боли внизу живота. Обычно причиной обращения к врачу становится невозможность забеременеть.
Поскольку спайки играют существенную роль в развитии бесплодия, важно учитывать особенности поражения придатков матки. Специалисты в области гинекологии и репродуктологии различают следующие стадии процесса, определяемые лапароскопически:
- Iстадия. Единичные тонкие сращения локализованы возле яичника, маточной трубы, матки или других органов, но не препятствуют движению яйцеклетки.
- IIстадия. Яичник соединен плотными сращениями с маточной трубой или иными органами, при этом более 50% его поверхности остается свободной. Спайки мешают захвату яйцеклетки фимбриями.
- IIIстадия. Более половины яичника покрыто многочисленными плотными спайками. Маточные трубы непроходимы вследствие деформации и перекрытия просвета.
Симптомы спаечной болезни
При неосложненном течении основным клиническим признаком наличия спаек между органами в малом тазу является болевой синдром. Пациентка практически постоянно ощущает тупую или ноющую боль различной интенсивности внизу живота, над лобком, в области поясницы, крестца, прямой кишки. Болезненные ощущения усиливаются при физических нагрузках (поднятии тяжестей, занятиях спортом), стрессах, переохлаждении, в период овуляции и месячных. Боли могут возникать при дефекации, активном половом акте, переполненном мочевом пузыре либо сразу после его опорожнения.
При сдавливании спайками органов, расположенных в малом тазу, наблюдаются признаки их раздражения или функциональной недостаточности. Больную беспокоят кишечные расстройства: учащенный стул, запоры, умеренный преходящий метеоризм. Периодически возникает тошнота, очень редко – рвота. Симптомы усиливаются после употребления бобовых, чеснока, свеклы, винограда и других продуктов, способствующих повышенному газообразованию. Поражение яичников и маточных труб проявляется нарушением репродуктивной функции и жалобами на невозможность забеременеть.
Осложнения
Наиболее грозное осложнение заболевания – острая кишечная непроходимость. Из-за сдавливания спайкой просвет кишечника частично или полностью перекрывается, кровообращение в стенке кишки нарушается. При несвоевременном лечении возможен летальный исход. Бесплодие при спайках в малом тазу возникает у 25% пациенток. Из-за наличия соединительнотканных тяжей нарушается иннервация и кровоток в стенке матки, что вызывает ее гиперактивность и провоцирует преждевременное прерывание беременности. Спайки маточных труб и яичников препятствует нормальному движению яйцеклетки и ее оплодотворению, повышает вероятность возникновения внематочной беременности.
Диагностика
В постановке диагноза важную роль играет сбор анамнестических сведений и выявление возможных причин развития патологии. Чтобы подтвердить наличие спаек в малом тазу, в план обследования включают:
- Осмотр в гинекологическом кресле. При бимануальной пальпации в области придатков определяется тяжистость, болезненность. Подвижность матки ограничена. Своды влагалища укорочены.
- Диагностическая лапароскопия. Эндоскопическое обследование является наиболее достоверным методом диагностики, обеспечивающим хорошую визуализацию спаек между органами малого таза.
- Гинекологическое УЗИ. В процессе исследования сращения выявляются в виде неоднородных эхо-сигналов различной интенсивности, соединяющих стенки малого таза и тазовые органы.
- Гистеросальпингография и ультразвуковая гистеросальпингоскопия. Методики направлены на оценку степени вовлеченности в спаечный процесс маточных труб.
- МРТ тазовых органов. На полученном трехмерном изображении в полости малого таза определяются анэхогенные белые тяжи.
Для выявления причин заболевания пациентке назначают мазок на флору, бакпосев с антибиотикограммой, ПЦР-диагностику ИППП. Дифференциальную диагностику проводят с острыми и хроническими воспалительными процессами, доброкачественными и злокачественными новообразованиями в органах малого таза. При остром течении с признаками кишечной непроходимости необходимо исключить другую хирургическую патологию. Для уточнения диагноза могут быть назначены консультации онкогинеколога, урогинеколога, хирурга.
Лечение спаек в малом тазу
Терапевтическая тактика определяется стадией, характером течения, клинической выраженностью и наличием осложнений. На начальном этапе лечения хронической спаечной болезни рекомендована комплексная консервативная терапия, которая включает в себя:
- Антибактериальные препараты. Назначаются при подтверждении ведущей роли инфекционных агентов в развитии спаечного процесса с учетом чувствительности микроорганизмов.
- Нестероидные противовоспалительные средства. Эффективно устраняют выраженный болевой синдром. Снимают отек и ускоряют рассасывание спаек на начальных этапах болезни.
- Гормональные препараты. Гормонотерапия показана при спаечном процессе, возникшем на фоне наружного генитального или экстрагенитального эндометриоза.
- Фибринолитические ферменты. Расщепляют гликопептидные связи в соединительнотканных тяжах, что способствует полному или частичному рассасыванию спаек.
- Витамины, иммунокорректоры. Применяются для улучшения общего самочувствия и коррекции возможных иммунных нарушений.
- Физиотерапия, бальнеотерапия. Используются в качестве вспомогательных методов лечения.
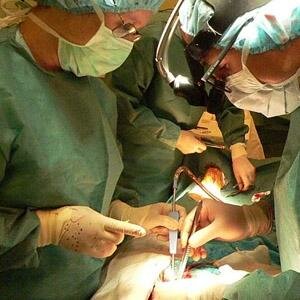
При неэффективности медикаментозного лечения хронической формы заболевания, остротекущем и интеркуррентном вариантах патологии показано хирургическое вмешательство. Для рассечения спаек обычно применяют эндоскопические операции. Зачастую лапароскопия является лечебно-диагностической процедурой, соединительнотканные сращения рассекают прямо в ходе обследования. В зависимости от применяемых инструментов такие вмешательства могут быть лазерохирургическими, электрохирургическими и аквадиссекционными. В последнем случае спайки разрушают повышенным давлением воды. При распространенном спаечном процессе выполняют альтернативные варианты лапароскопии: двойную с атипичными точками введения троакара, открытую (минилапаротомическую) с прямым введением троакара, с созданием пневмоперитонеума повышенного давления. Операции с рассечением спаек скальпелем в наши дни проводятся редко.
Прогноз и профилактика
При адекватном лечении на ранних стадиях заболевания прогноз благоприятный. Хирургическое рассечение спаек позволяет устранить или существенно уменьшить болевой синдром и в 50-60% случаев восстановить репродуктивную функцию у женщин с 1-2 стадией спаечной болезни. Использование противоспаечного гелевого барьера сводит к минимуму риск рецидива заболевания. Профилактика возникновения спаек в малом тазу включает плановые осмотры у гинеколога для обнаружения и лечения воспалительных процессов, отказ от необоснованных инвазивных вмешательств, планирование беременности, использование контрацептивов при половых контактах со случайными партнерами. Чтобы уменьшить вероятность возникновения перитонеальных тазовых спаек, при проведении операций у женщин важно выбирать наиболее щадящий вид вмешательства, своевременно лечить воспалительные осложнения, в послеоперационном периоде соблюдать двигательный режим.
Методы диагностики и лечения спаек в малом тазу
Спайки представляют собой тяжи из соединительной ткани, которые совмещают соседствующие органы в малом тазу. Распространённость патологии крайне высока – до 1-2% населения, при этом отклонение у мужчин встречается в 2,7 раза реже, чем у женщин. После проведения хирургических воздействий спайки образуются в 16% случаев, при повторных операциях – в 95%.

Причины
Прямыми факторами, провоцирующими спаечный процесс в малом тазу, являются:
- Воспалительные заболевания тазовых органов . Как правило, встречаются у женщин после перенесённого кольпита, эндометрита, аднексита, параметрита, пельвиоперитонита. В роли возбудителей выступают гонококки, хламидии, уреаплазмы, бактерии туберкулёза. Длительность течения инфекционно-воспалительного процесса прямо пропорциональна объёму спаечной соединительной ткани.
- Хирургические вмешательства . Любые операции (удаление аппендикса, Кесарево сечение, экстирпация матки и её придатков, манипуляции с пищеварительным трактом) вызывают рост соединительной ткани в местах наложения швов, которая часто распространяется за пределы операционного поля. Крайне редко отклонение провоцируют аборты, диагностические выскабливания, гистероскопия.
- Кровоизлияния в малый таз . В роли причинного фактора могут выступать разрыв маточной трубы, апоплексия яичника, внематочная беременность, доброкачественные опухоли матки (миома, гемангиома и т.п.).
- Эндометриоз – разрастание эндометрия за пределами женского детородного органа. В эпицентрах формируются изъязвления и хроническое воспаление – пусковой фактор спаечного процесса.
- Травматические повреждения малого таза (падение с высоты, автокатастрофы и т.п.).

В норме листки париетальной и висцеральной брюшины не соединены друг с другом, а между ними находится небольшое количество жидкости. Любые движения, сопровождаемые трением, полностью компенсируются. Так же подвижность брюшины необходима для физиологического смещения органов (увеличение матки при беременности, переполнение мочевого пузыря или толстого кишечника).
Если в малом тазу произошёл запуск любых воспалительных процессов (септической или асептической природы), брюшина отекает, на её поверхности начинает скапливаться фибрин, который имеет клееподобную структуру и соединяет ближайшие ткани. При быстром купировании патологического процесса белковые наложения полностью рассасываются, при длительном – замещаются соединительной тканью, образуются спайки.

Классификация
Клиническая классификация врачей любой специальности основана на особенностях протекания пельвиоперитонита с последующим образованием соединительнотканных тяжей.
| Форма | Проявления |
| Острое течение | Клиническая симптоматика выражена. Яркий болевой и интоксикационный синдромы, температура тела повышается до фебрильных цифр. Признаки раздражения брюшины положительные. Может быть парез кишечника с развитием непроходимости. |
| Интермиттирующее течение | Течение заболевания складывается из периодов обострений и ремиссий. Характерны малоинтенсивные болезненные ощущения, небольшой подъём температуры (не выше 38 градусов). В период стихания процесса клинической симптоматики нет. |
| Хроническое течение | Симптомов либо вообще нет, либо они слабо выражены. Периодически появляются запоры, слабые боли в нижних квадрантах живота. Данный тип играет ключевую роль в развитии бесплодия и невынашивания. |
Через некоторое время (от 4 недель до нескольких лет) от момента начала воспаления начинают образовываться тяжи в малом тазу. Следует отметить, что спайки локализуются не только в малом тазу, но и в внутрибрюшной полости, однако их значительно меньше.
Специалисты-гинекологи и репродуктологи выделяют следующие стадии течения заболевания в зависимости от данных, полученных в ходе проведения лапароскопии.
| Стадия | Характеристика |
| I |

| Единичные тяжи, спайки тонкие, слабо нарушают функцию органов. | |
|
II
|
Многочисленные тяжи, плотные. Поверхность яичников покрыта менее чем на 50%. |
|
III
|
Множество спаек, плотных, покрывают выше половины поверхности яичников. |
|
IV
|
Спайки плотные, пластинчатые, полностью перекрывают яичники. Функции всех поражённых органов нарушены. Яркий болевой синдром. |
Клинические проявления
В начале заболевания на первый план выступает болевой синдром. Боль носит тупой, слабоинтенсивный характер и локализована преимущественно в нижних отделах живота. Постепенно выраженность симптома нарастает – сильная, ноющая, с иррадиацией в область крестца, прямой кишки, верхних отделов живота.
Любые физические нагрузки (бег, подъём тяжестей, половые контакты) вызывают усиление болевых ощущений. Расположение спаек в области малого таза определяет особенности клинической картины. При поражении околопрямокишечной клетчатки и самой прямой кишки болезненность развивается во время акта дефекации, на мочевом пузыре – при акте мочеиспускания или чрезмерном наполнении органа мочой, в области мочеточников – постоянно, в боковых отделах живота.
Опасным является поражение яичников. Боль возникает всегда при овуляции, стрессе, психоэмоциональных перегрузках. Быстро развивается бесплодие, так как ткани яичников не могут в полном объёме выполнять свою функцию. Возможно вовлечение маточных труб, которые «зарастают изнутри» и полностью перекрывают путь яйцеклетке по пути к полости матки.
При длительном течении и обширном поражении брюшины и органов малого таза присоединяются расстройства со стороны желудочно-кишечного тракта:
- неустойчивый стул – чередование периодов запоров и диареи;
- метеоризм, сопровождающийся резким усилением болей;
- периодическая тошнота и рвота, при кишечной непроходимости – рвота содержимым кишечника.
Осложнения
Образование спаек в малом тазу влечёт за собой массу нарушений. Наиболее часто диагностируются:
- Острая кишечная непроходимость. Обусловлена перетяжкой или сдавлением отдельного сегмента кишечника. В результате каловые массы задерживаются в организме, быстро нарастает интоксикация из-за всасывания продуктов длительного гниения и брожения, а сам участок сдавления ишемизируется, может возникнуть некроз и перфорация стенки кишечника с признаками перитонита. Летальный исход при отсутствии лечения наступает в 40% случаев.
- Бесплодие. Наблюдается у каждой 4 пациентки со спайками. Тяжи соединительной ткани препятствуют созреванию яйцеклетки в яичниках, её продвижению по маточным трубам и имплантации в эндометрий. Дополнительно нарушается снабжение женских половых органов кислородом и иннервация, которые обуславливают преждевременное самопроизвольное прерывание беременности.
- Острая задержка мочи с гидронефротической трансформацией почек. Возникает при обтурации мочевыводящих путей на любом уровне. Выделение мочи замедляется или прекращается вовсе, нарастает интоксикация, отёки, повышается артериальной давление. Может быть летально при неоказании экстренной хирургической помощи.
Диагностика
Ведущая роль в постановке правильного диагноза отводится сбору анамнеза (перенесённые инфекционные заболевания, длительное бесплодие и т.п.). Для подтверждения нозоологии используются:
- Осмотр на гинекологическом кресле. В районе яичников и маточных труб может быть определена тяжистость, болезненность при пальпации. Движения матки ограничены или полностью отсутствует. Своды влагалища неподвижны, твёрдые, короткие.
- УЗИ органов малого таза. Соединительнотканные перетяжки визуализируются по типу неэхогенных включений различной интенсивности.

- Гистеросальпингография или гистеросальпингоскопия – позволяют выявить нарушение проходимости маточных труб ввиду их внешней или внутренней обтурации соединительной тканью.
- Диагностическая лапароскопия. Данный метод является приоритетным, поскольку позволяет точно определить локализацию и протяжённость патологического процесса, степень вовлечения органов и целый ряд возможных осложнений.
- КТ и МРТ органов таза. Анэхогенные белые тяжи, полученные при моделировании изображения по результатам сканирования, являются достоверным признаком спаечного процесса в полости малого таза.
Спайки в малом тазу
Спаечный процесс – одна из частых причин бесплодия и хронической тазовой боли. При этом заболевании в брюшине в результате её повреждения образуются соединительнотканные перегородки, которые необходимы для улучшения кровоснабжения и обеспечения репаративных процессов. Но спайки смещают и деформируют органы, вызывают болевые ощущения, препятствуют наступлению беременности, а потому подлежат хирургическому удалению.
Причины
Спайки в тазу образуются в ответ на любое раздражение, сила которого превышает защитные механизмы. Как правило, причинами образования спаек становятся:

- перенесенные операции на брюшной полости, тазовых органах;
- воспалительные заболевания матки и придатков;
- эндометриоз 3-4 степени.
Считается, что в той или иной степени выраженные спайки присутствуют у 40% всех людей. Но лишь у некоторых женщин они приобретают клиническое значение: вызывают неприятные симптомы или становятся причиной нарушения репродуктивной функции.
Процесс образования спаек обусловлен повреждением не столько самой брюшины, сколько сосудов и прилегающих тканей. Немаловажную роль в патогенезе их формирования играют гипоксия брюшины и миграция в зону воспаления клеточных факторов иммунитета. Спайки представлены соединительной тканью. Тем не менее, это не рубцы, а васкулярный транпслантат, обеспечивающий нормальное кровоснабжение поврежденных органов.
При любом повреждении тазовой брюшины начинается воспаление. В эту зону мигрируют иммунные клетки – полиморфноядерные нейтрофилы. Если воспалительный процесс не прогрессирует, клеточный инфильтрат быстро рассасывается. Если же оно продолжается, то с 5 дня после повреждения ключевую роль в протекании воспалительной реакции играют перитонеальные макрофаги и тканевые клетки репарации. Именно они создают соединительнотканный матрикс и стимулируют заживление ран.
Последствия
Спаечный процесс малого таза может иметь такие последствия:
- бесплодие;
- хроническая тазовая боль;
- кишечная непроходимость;
- увеличение риска острой хирургической патологии.
Степени тяжести
Выделяют 4 степени тяжести спаечного процесса малого таза:
- 1 степень – единичные, тонкие в виде пленок спайки, без кровеносных сосудов, не нарушающие анатомо-топографические взаимоотношения матки и придатков;
- 2 степень – много тонких спаек, которые располагаются между фаллопиевыми трубами и яичниками, в зоне крестцово-маточных связок, в незначительной степени нарушают анатомо-топографические взаимоотношения тазовых органов;
- 3 степень – плотные спайки, нарушают положение внутренних органов в тазу, с вовлечением в процесс множества анатомических структур: матки, придатков, сальника, тонкого кишечника и мочевого пузыря;
- 4 степень – множественные плотные спайки, делающие тазовые органы недоступными для медицинской визуализации.
Симптомы
Основные жалобы пациентов:
- тазовые боли, иррадиирующие в прямую кишку, крестец, влагалище;
- усиление болевых ощущений при физической нагрузке;
- расстройства стула.
При осмотре в зеркалах отмечается смещение матки относительно срединной оси. При пальпации живот болезненный. Матка может быть резко болезненной.
Диагностика
Многие случаи спаек малого таза могут быть обнаружены при помощи УЗИ или МРТ.

Однако чувствительность УЗИ невысокая – лишь около 50%. А МРТ применяется редко, так как оборудование для его проведения есть далеко не в каждой клинике. К тому же, исследование дорого обходится, поэтому в диагностике спаечной болезни малого таза использование МРТ нецелесообразно.
На УЗИ можно обнаружить линейные гиперэхогенные образования. Они располагаются между петлями кишечника и тазовыми органами.
Гистеросальпингография или альтернативный способ оценки проходимости маточных труб – обязательное исследование для всех пациенток с подозрением на спаечную болезнь малого таза. У многих трубы непроходимы, что и становится непосредственной причиной бесплодия.
Лапароскопия – основной метод диагностики и лечения спаек. Это малоинвазивная операция. Через небольшие разрезы в брюшную полость вводится камера и инструменты. Спайки обнаруживаются и сразу же удаляются. Тонкие спайки могут быть разделены тупым способом, плотные рассекаются.
Лечение
Лечение может быть только хирургическим. Лапароскопия дает 100% результат, хотя и не исключает рецидива. Основных вариантов борьбы со спайками три:
- рассечение лазером;
- нагнетание воды и разделение спаек под влиянием давления жидкости;
- рассечение электроножом.
Восстановление фертильности
После рассечения спаек фертильность женщины восстанавливается, если нет других факторов бесплодия. 50-70% женщин беременеют в течение 12 месяцев после операции (большинство – в течение 6 месяцев).

Но не во всех случаях операция бывает эффективной. Если она эффективна, у женщины могут быть другие факторы бесплодия, в том числе те, которые и стали причиной спайкообразования. К спайкам часто приводят воспалительные болезни малого таза и эндометриоз 3-4 степени. Эти же патологии становятся причинами нарушения фертильности. Помимо спаек в тазу, присоединяется трубный, маточный, эндокринный факторы бесплодия.
Ещё одной проблемой становится возможный рецидив спаек после удаления. Поэтому, если основной целью лечения является восстановление фертильности, лучше не делать операцию заблаговременно, а проводить её непосредственно перед тем как будут осуществлены попытки зачатия. Наибольшие шансы успеха отмечаются в первые месяцы после операции.
Если же беременность не достигается в течение 12 месяцев, а у женщин после 35 лет – в течение 6 месяцев, показано ЭКО. Эта процедура имеет наибольшую эффективность именно при трубно-перитонеальном бесплодии. Особенно у женщин, у которых не нарушен процесс созревания яйцеклетки и имплантации эмбриона. В хорошей клинике вероятность наступления беременности на 1 перенос при спайках малого таза достигает 50-55%.
Спайки в малом тазу: все о спаечном процессе (причины, симптомы и лечение)
Спайки в малом тазу являются распространенным явлением. Данный процесс может привести не только к дискомфортному чувству, но и бесплодию. Спаечный процесс проявляется у тех женщин, кто перенес оперативное вмешательство, имеет гормональные нарушения или страдает половой болезнью. В нынешнее время такая проблема очень актуальна.
- Информация о спаечном процессе
- Причины развития спаечного процесса
- Симптоматика спаечного процесса
- Синдром хронических тазовых болей
- Диагностирование спаечного процесса
- Лечение спаек в малом тазу
Информация о спаечном процессе
Спаечный процесс в малом тазу подразумевает соединительнотканные стяжки, которые имеют расположение на брюшине и внутренних органах. В брюшной полости находится брюшина, представляющая собой оболочку серозного характера. Она имеет два слоя, которые имеют возможность переходить от одного к другому. Один из них является париетальным. Этот слой покрывает внутреннюю поверхность брюшной полости. Второй слой называется висцеральным. Он располагается на внутренних органах.
Основной функцией брюшины является обеспечение свободного движения органов, снижение трения между собой, защита от инфицирования и сохранность жировой прослойки в полости живота. При воздействии неблагоприятных факторов происходит гипоксия (кислородное голодание). В результате этого процесса могут произойти два течения событий в виде физиологического восстановления брюшины или развитие спаечного процесса.
При втором варианте событий наблюдается слипание участков висцерального и париетального слоя, из-за чего образуются спайки у женщин. Такой процесс имеет несколько фаз в виде:
- Реактивной. Течение фазы длится в первые 12 часов после начала воспалительного процесса или травмирования брюшины.
- Экссудативной. Через 2-3 суток наблюдается повышение проницаемости сосудов, что ведет к выходу в полость малого таза воспалительных клеток и крови с фибриногеном.
- Адгезивной. На третий день происходит трансформация фибриногена в фибрин (волокно). Он начинает выпадать на поверхность брюшины в виде ниточек. Воспалительные клетки превращаются в фибробласты, действие которых направлено на синтезирование коллагена. Относится к одному из важных компонентов соединительной ткани.
- Фазы молодых спаек. Этап длится от одного до двух недель. Спайки имеют рыхлую структуру, потому что им не хватает коллагена. Потом в спайках начинают прорастать новые сосуды, а нервные окончания мигрируют в клетки гладкой мускулатуры.
- Развитие плотных спаек. Длительность процесса составляет от двух до четырех недель. Их плотность повышается за счет коллагена, а капилляры превращаются в сосуды больших размеров.
Причины развития спаечного процесса
Считается, что возникновение спаек является защитным механизмом. Когда происходит травмирование тканей в брюшной полости, здоровые ткани отстраняются от воспаленных участков. Но каждый человек по-разному реагирует на развитие спаечного процесса, а степень и распространенность зависят от признаков и особенностей организма.
Перед тем, как начать лечить спаечный процесс в малом тазу, стоит разобраться в причинах возникновения. Их подразделяют на несколько групп в виде:
-
Заболеваний, проявляющихся вследствие воспалительного процесса. Этот фактор является самым распространенным. К такому процессу могут привести болезни, развивающиеся в полости малого таза в виде эндометрита, сальпингоофорита, параметрита и пельвиоперитонита. К распространению инфекции могут привести:
- скрытые инфекции полового характера;
- туберкулез в женских половых органах;
- самолечение различных болезней;
- оперативные вмешательства внутри матки в виде абортов, выскабливания или гистероскопии;
- применение внутриматочной спирали.
-
Внешних факторов, которые скорее являются косвенными, в виде:
- частой и беспорядочной смены половых партнеров;
- отказа от использования презервативов;
- пренебрежения гигиеническим правилам;
- переохлаждения;
- несбалансированного питания;
- плохой экологии или жилищных условий.
- Эндометриоза. Заболевание ведет к разрастанию тканей, которые по строение напоминают эндометрий. Во время месячных менструальная кровь выходит не вся, а остается в маточной полости. В результате этого кровь вызывает воспалительный процесс, который ведет к развитию спаечного процесса.
- Оперативного вмешательства. Процедуры, которые проводятся в брюшной полости, ведут к скоплению крови в органе малого таза. Это приводит к воспалительному процессу и формированию послеоперационных спаек. Также к данному заболеванию может привести травмирование органов.
- Попадания крови в области брюшины и малого и таза. К самой распространенной причине относят возникновение внематочной беременности и апоплексию яичников. Также к такому состоянию приводит процесс в виде ретроградного забрасывания крови во время менструального цикла.
- Аппендицит. Относится к самой распространенной болезни воспалительного типа. К основным симптомам относят режущие и приступообразные болезненные ощущения справа. Такой процесс требует незамедлительного оперативного вмешательства (аппендэктомии).
Симптоматика спаечного процесса
Как определить данную болезнь? Как болят спайки в малом тазу? Чтобы ответить на эти вопросы, стоит разобраться в симптоматики болезни. Проявление спаек малого таза зависит от того, насколько поражена брюшная область и сколько имеется тяжей.
Признаки спаечного процесс зависят от формы воспалительного процесса. В результате этого выделяют:
- Острую форму. При спаечном процессе у женщины возникают сильнейшие болевые ощущения. Девушка жалуется на регулярные боли в области живота, тошноту и рвоту. При этом поднимается температура тела и увеличивается сердцебиение. При пальпировании живота наблюдаются боли. Спаечная болезнь малого таза имеет главный симптом, который проявляется в острой кишечной непроходимости. Это ведет к ухудшению общего состояния, резкому падению давления, развитию слабости и сонливости, уменьшению количества выделяемой мочи и отсутствию кала. Возникновение такого состояния требует срочного осмотра врача и госпитализации.
- Интермиттирующую форму. В таком случае у женщины возникают боли при спайках. Проявляются они через определенный интервал времени. Наблюдается расстройство пищеварительной системы.
- Хроническую форму. Симптоматика может полностью отсутствовать или проявляться достаточно слабо. Спайки малого таза характеризуются периодическими болями внизу живота и запорами. Хронический тип спаечного процесса встречается чаще всего. К основным причинам развития спаечного процесса относят эндометриоз и скрытую половую инфекцию. Зачастую женщина приходит к доктору в тот момент, когда хочет родить малыша, — женщины долгое время пытаются забеременеть, но не получается.
Синдром хронических тазовых болей

Болезненные ощущения связывают с натяженностью спаек при смещении органов малого таза. При этом наблюдается раздражение рецепторов, которые отвечают за боль, и нарушение питания кровью.
Хронические тазовые боли характеризуются:
- длительными, постоянными болезненными ощущениями в области нижней части живота, пояснице и паху. Такие боли носят острый или ноющий характер;
- болезненными месячными и периодами овуляции;
- болезненными ощущениями во время полового акта, подъема тяжелых предметов или занятия физическими упражнениями.
Диагностирование спаечного процесса
Симптомы и лечение напрямую связаны между собой. Если признаки спаечного процесса выражаются ярко, то требуется незамедлительное проведение оперативного вмешательства. Если симптоматика проявляется слабо, то лечебный процесс заключается в консервативной терапии.
Перед тем, как начать лечение спаечного процесса в малом тазу, нужно провести диагностику. Как только женщина обратилась к доктору, он собирает анамнез и узнает сопутствующие симптомы. При гинекологическом осмотре, лечащий врач устанавливает, что полость матки и придатков находится практически в неподвижном состоянии. Если спаек много, то женщина ощущает боли при пальпировании живота.
После этого врач назначает обследование, куда входит:
- Взятие мазка на микрофлору.
- Проведение ПЦР-анализа на наличие скрытых половых инфекций.
- Проведение ультразвукового диагностирования.
- Проведение МРТ органов в малом тазу.
Самыми информативными методами являются ультразвуковое исследование и магнитно-резонансная томография (МРТ). Для определения проходимости придатков матки проводят гистеросальпингоскопию. Если наблюдается нарушенность, это однозначно говорит про спаечный процесс органов малого таза.
К самому достоверному способу обнаружения спаек относят диагностическую лапароскопию. Данный метод проводят при помощи небольших надрезов в области живота и введения небольшой камеры. Такая процедура дает возможность:
- Обнаружить спайки на первой стадии. В таком случае яйцеклетка имеет способность свободно продвигаться. Возможно наступление беременности.
- Обнаружить спайки на второй стадии. Характеризуется расположением тяжей между яичником и яйцеводом. Спаечный процесс мешает прохождению яйцеклетки.
- Выявить спайки на третьей стадии. В таком случае наблюдается перекрут матки, закупорка труб и непроходимость.
Лечение спаек в малом тазу
Как лечить спайки в малом тазу? Лечение спаечного процесса проводится двумя способами:
- консервативным;
- хирургическим.
Все зависит от того, какие наблюдаются симптомы и степень тяжести. Если во время диагностирования тяжи были пластическими, то лечение заключается в лекарственной терапии.
Лекарственная терапия заключается в приеме фибринолитических препаратов в виде:
- Трипсина или Химотрипсина в форме инъекций;
- Лонгидза в форме свечей;
- проведения физиопроцедур;
- использования антиагрегантов и антикоагулянтов для разжижения крови.
Если во время диагностирования у девушки была обнаружена скрытая инфекция, то лечение включает прием антибиотиков и противовоспалительных средств. При эндометриозе генитального типа назначают гормональные препараты.
Чтобы избавиться от спаек хронической формы, рекомендуют проведение физиопроцедур с фибринолитиками. Для достижения наилучшего результата назначают лечебную физкультуру, массаж, лечение пиявками.
Избавление от спаек в малом тазу включает использование тампонов с мазью Вишневского и введение внутримышечных инъекций с Тиопенталом натрия.
При сильных болях женщине советуют принимать Но-шпу или ставить свечи Папаверин.
Зачастую консервативный способ лечения не всегда помогает. Чтобы вылечить заболевание, женщине проводят оперативное вмешательство. В медицине такую процедуру называют адгезиолизис, которая подразумевает рассечение спаек. Операцию проводят лапароскопическим путем.
Существует еще три вида процедур в виде:
- Лазеротерапии. Спаянные органы рассекают при помощи лазера.
- Аквадиссекции. Рассечение спаек производят при помощи воды, которая подается под большим давлением.
- Электрохирургии. Тяжи рассекают при помощи электроножа.
Если у женщины долгое время не наступает беременность, то стоит задуматься о здоровье. Возможно у нее образовались спайки. Чтобы узнать причину бесплодия, нужно обратиться к врачу и пройти соответствующее обследование.
Спайки в малом тазу
С проблемой развития спаечной болезни чаще всего сталкиваются в гинекологии и гастроэнтерологии. Органы урогенитального и пищеварительного тракта наиболее подвержены формированию подобных новообразований. Заболевание длительное время остаётся незамеченным, что впоследствии отягощает прогноз, включая появление неизлечимых состояний. Без прохождения полноценной диагностики определить симптомы, причины и лечение спаек в малом тазу невозможно. Обращение к специалисту – обязательно.
Что это такое
Спайки (или синехии) – это новообразования различной толщины и оттенка (от светло-бежевого до серого цвета). Представляют собой плёнки – прозрачные или полупрозрачные. Образуются за период от 3 месяцев до 1 года, после чего начинают активно и всесторонне беспокоить. Страдают практически все системы организма. Становится невозможно безболезненно опорожнять мочевой пузырь и кишечник; спать, выполнять даже элементарную деятельность.
Чем опасны
Спайки представляют опасность способностью перекрывать просвет внутренних органов. Разрастаясь, новообразования не только их блокируют, но и препятствуют полноценному кровоснабжению. Возникает гипоксия тканей (кислородное голодание), застой каловых масс с последующей интоксикацией.
Причины образования

Женщины более предрасположены к развитию спаек. Распространённые причины формирования синехий – перенесенные операции и факторы, которыми сопровождаются вмешательства. К ним относится пересыхание тканей из-за их длительного контакта с воздухом, обильно наложенные швы.
Другие причины перечислены в таблице.
| Причины развития спаек | Характеристики указанной причины |
| Воспаление в малом тазу | Спайки редко возникают из-за острого воспаления, в основном – вследствие его хронической формы. Состояние сопровождается повышением температуры тела и болезненностью. Затяжное течение воспаления представляет собой постоянный источник патогенной микрофлоры. Болезнетворные возбудители перемещаются в мочевыделительный тракт. Вскоре у женщины развиваются проблемы с мочеиспусканием. Дополнительно снижается иммунитет. |
| Травмы малого таза и брюшины | Между повреждением брюшной полости (или малого таза) и формированием спаек может пройти более 1 года. |
| Эндометриоз | Во время месячных разросшаяся ткань кровоточит. Попадание выделяемых масс в полость малого таза приводит к воспалению внутри него. В ответ на патологическое явление образуются синехии. |
Воспаление в органах малого таза
Развитию эндометрита и аднексита предшествует:
- переохлаждение
- несоблюдение личной гигиены
- длительное ношение внутриматочной спирали
- отсутствие постоянного полового партнёра
- перенесенная диагностическая или лечебная процедура на половых органах, при которой медицинский персонал применял нестерильные инструменты
Если заболевание не устранено в острой фазе его развития – патология принимает хроническую форму, что исключает возможность её быстрого устранения.
Травмы органов малого таза и брюшины
К ним относятся все виды нарушения целостности тканей, при которых происходит кровоизлияние в полость таза и/или брюшины (рассечения, разрывы). Контакт крови и стерильной полости способствует воспалению, а непосредственно повреждение – выработке организмом специфических веществ. Они стимулируют восстановление повреждённых участков. Регенерация тканей обусловливает выработку фибробластов, синтезирующих фибрин – липкое вещество, которое обусловливает склеивание тканей. Это явление имеет защитную функцию – организм ограничивает патогенный процесс от дальнейшего развития посредством образования спаек.
Эндометриоз

Заболевание характеризуется разрастанием слоя матки за пределы этого органа. Причина развития эндометриоза не установлена.
Специалисты выделяют только предрасполагающие факторы:
- перенесенные аборты и операции на матке
- гормональные колебания (вследствие нерегулярной половой жизни, эндокринных нарушений)
- чрезмерно длительное ношение внутриматочной спирали с её последующим приращением к тканям детородного органа
Особенность заболевания в том, что продолжительное время пациентка не догадывается о его наличии. В 90% случаев эндометриоз выявляют во время прохождения обследования по поводу подозрения на другую патологию.
Классификация
По форме развития спаечный процесс бывает острым, интермиттирующим и хроническим. В первом случае симптоматика бурная (с гипертермией, болью и тошнотой). Интермиттирующая форма имеет волнообразное течение. Фаза ярко выраженных признаков заменяется периодом ослабления симптоматики. Во время обострения рассматриваемой стадии заболевания пациентку больше всего беспокоит нарушение функции пищеварительного тракта. Оно включает боль в прямой кишке при дефекации, скопление газов. При затяжной форме патологии женщина обеспокоена регулярными, на первый взгляд, беспричинными эпизодами запора. Дискомфорт не имеет чёткой локализации – распределяется по нижней части живота и спины, с переходом на промежность.
В зависимости от степени выраженности заболевание имеет следующие стадии:
- I стадия. Во время исследования выявляют тонкие спайки, расположенные возле любого из органов половой системы. Новообразования не представляют препятствия для движения яйцеклетки.
- II стадия. Наблюдается сращение яичника с фаллопиевой трубой или другими органами репродуктивной системы. Но половина его поверхности остаётся неизменённой. Стадия сопровождается значительными болевыми ощущениями. Возможность оплодотворения яйцеклетки маловероятна.
- III стадия. 75% яичника занимают плотные спайки. Из-за перекрытия просвета и изменения структуры фаллопиевых труб наблюдается их непроходимость. Это исключает возможность зачатия.
Также спайки в малом тазу классифицируются в зависимости от первопричины их появления. Встречается гинекологическая, брюшная (кишечная) форма и идиопатическая (при которой этиологию установить не удаётся).
Симптомы

Женщина претерпевает болевой синдром – неприятное ощущение в надлобковом, пояснично-крестцовом отделе спины. Интенсивность дискомфорта – варьирует: в основном, он имеет постоянный, но тупой характер, без локализации в определённой точке. Факторы, провоцирующие усиление боли – подъём тяжестей, психоэмоциональное напряжение, овуляция, месячные и переохлаждение. Если длительное время не устранять плёночные разрастания в малом тазу – даже дефекация и мочеиспускание сопровождаются выраженным дискомфортом.
Другие симптомы состояния:
- Нарушение пищеварения (появляется громкая моторика кишечника, метеоризм, запор или наоборот – диарея)
- Диспепсические явления (тошнота, рвота)
- Повышение температуры тела (зачастую развивается вследствие психоэмоционального напряжения, вызванного болью)
Перечисленная симптоматика возникает вследствие сдавливания внутренних органов разросшимися спайками.
К какому врачу обратиться
При неприятном ощущении внизу живота нужно обратиться к гинекологу – врач проведёт осмотр и направит на прохождение обследования. Находясь на приёме, важно сообщить специалисту о травмах, операциях и воспалениях, перенесенных за последние 2 года. Предварительного обращения к терапевту – не требуется.
Возможные осложнения
Своевременно не устранённые спайки в малом тазу приводят к отягощающим последствиям, среди которых:
- Кишечная непроходимость. Новообразования сдавливают кишечник, в результате чего происходит частичное или полное блокирование его просвета. Нарушение кровообращения и застой пищевых масс может привести к летальному исходу.
- Гипоксия тканей (из-за недостаточного кровоснабжения).
- Снижение репродуктивных способностей (вследствие непроходимости маточных труб).
Перечисленные осложнения можно предотвратить, если регулярно посещать гинеколога. Выявив у пациентки синехии, специалист рекомендует сначала избавиться от новообразований, и только потом планировать беременность. Женщины, которые проходят обследование до зачатия, минимизируют риск выкидыша из-за наличия спаек.
Спайки и беременность

Бесплодие и внематочная беременность – последствия спаечного процесса. Развиваются вследствие склеивания просвета фаллопиевых труб. Это создаёт неблагоприятные условия для оплодотворения яйцеклетки. Если зачатие происходит – женская половая клетка не может переместиться в матку и остаётся внутри трубы. Так происходит трубная беременность. При наличии синехий повышается риск прерывания беременности. Спаечный процесс вызывает нарушение проводимости нервных импульсов и кровоснабжения матки. В результате этих явлений происходит её усиленное и учащённое сокращение, и последующее отторжение плодного яйца.
Диагностика
Обследование включает лабораторные, аппаратные, инструментальные методы. Но им предшествует бимануальный осмотр на гинекологическом кресле. Процедура доставляет женщине значительную болезненность, особенно, во время пальпации матки. Детородный орган ограничен в подвижности.
- Анализ мочи и крови (на биохимическое, бактериологическое, клиническое исследование, ПЦР).
- УЗИ малого таза. Позволяет предварительно установить, что причина ухудшения самочувствия – спаечный процесс.
- Лапароскопия. Предполагает выполнение 2-3 проколов вблизи малого таза и последующее внедрение специального тонкого инструмента. Он имеет форму трубки и оснащён камерой. Посредством таковой хорошо просматривается состояние малого таза и наличие спаек в его полости.
- Гистеросальпингография. Благодаря проведению этого метода удаётся определить, насколько фаллопиевы трубы вовлечены в патологический процесс.
- МРТ малого таза. Относится к методу сложной лучевой визуализации. Трёхмерное изображение позволяет обнаружить наличие синехий различной степени выраженности.
Чтобы выявить спайки в малом тазу, необходимо исключить развитие опухолей, острого или хронического воспаления. Если гинеколог сочтёт это целесообразным, понадобится дополнительное обращение к урологу, хирургу.
Лечение

Объём и вид вмешательства напрямую зависит от срока давности спаек, степени их выраженности. Поскольку о наличии синехий пациентки узнают на 2 и более стадии, зачастую лечение редко предполагает только консервативный подход. В 90% случаев терапия имеет сочетанный характер – медикаментозные препараты вводят после хирургического вмешательства.
Препараты
Антибактериальная терапия предполагает купирование воспаления, которое создаёт благоприятное условие для дальнейшего разрастания спаек. Определённый препарат подбирают с учётом основного микроорганизма, вызвавшего заболевание (применяют Цефтазидим, Цефтриаксон). Нестероидные противовоспалительные средства купируют боль и угнетают воспаление. Эти препараты назначают для применения перед сном в форме суппозиториев. Если плёночные разрастания выявлены в самом начале формирования, благодаря действию Диклофенака, Вольтарена, Ибупрофена синехии рассасываются.
Гормонотерапия показана при установленной взаимосвязи спаечного процесса и эндометриоза. Следует подготовиться к тому, что терапевтический процесс может длиться более 3-4 месяцев. Фибринолитические препараты. Расщепляют гликопептидные вещества в синехиях. Это способствует их полному или частичному растворению. Наибольшей эффективностью обладает Лидаза (количество единиц на 1 введение зависит от стадии спаечного процесса). Дополнительно проводят коррекцию состояния витаминами, иммуномодуляторами. Применяют комплексы (Нейрорубин, Неурбекс) или отдельные витамины, в основном, группы B.
Поскольку заболевание сопровождается запором – пациентке показано применение слабительных средств или постановка очистительных клизм. Во время наибольшего ощущения тошноты необходимо вводить Церукал или его аналоги. Также женщине важно придерживаться диетического питания (отказаться от приёма продуктов, способствующих метеоризму). Наличие синехий – прямое противопоказание для поднятия тяжестей, ведения половой жизни, воздействия высоких температур.
Немедикаментозная терапия
Физиотерапевтическое лечение относится к вспомогательным методикам в отношении устранения синехий. Этот вид вмешательства совместим с проведением медикаментозного подхода. Эффективностью характеризуется электрофорез, УВЧ, магнитотерапия. Перечисленные процедуры помогают рассасывать спайки на начальной стадии их развития. Снижают болезненность и улучшают циркуляцию крови в полости малого таза. Оптимальный курс физиотерапевтических процедур – не менее 10 сеансов. Несмотря на преимущества такого подхода, существуют определённые противопоказания к его прохождению. В частности – наличие опухолевого процесса.
Хирургическое вмешательство

Операцию проводят только после неудачных попыток консервативного лечения. Для устранения синехий применяют эндоскопические операции. Они не предполагают обширного рассечения тканей. Одним из таких подходов является лапароскопия. Она не предусматривает выполнение разрезов и позволяет быстро восстановиться после вмешательства. Лапароскопию совмещают с воздействием лазерным лучом, электрохирургическими инструментами или водой повышенного давления.
Если обнаружено обширное разрастание синехий, показана операция с прямым введением троакара. Во всех случаях выполнения хирургического вмешательства предварительно обеспечивают наркоз. Классическую операцию (с использованием скальпеля) в современной гинекологии практически не применяют.
Профилактика
Чтобы минимизировать риск образования спаек в малом тазу, важно не допускать различных повреждений. Вместо выполнения абортов следует обратиться к гинекологу и подобрать оптимальный метод контрацепции. После ранее перенесенного случая внематочной беременности женщине следует регулярно посещать врача и проходить обследование. Это позволит выявить наличие спаек на начальной стадии их развития.