Травмы гортани — повреждения гортани, возникающие под прямым или опосредованным воздействием травмирующего фактора, который может действовать как снаружи (наружные травмы гортани), так и изнутри (внутренние травмы гортани). Клиника травмы гортани зависит от ее характера и тяжести. Она может включать дыхательные расстройства, болевой синдром, наружное или внутреннее кровотечение, дисфагию и дисфонию, кашель, кровохарканье, подкожную эмфизему. Травмы гортани диагностируются по данным осмотра и пальпации места повреждения, ларингоскопии, лабораторных анализов, УЗИ, рентгенологических и томографических исследований, оценки функции внешнего дыхания и голосообразования. Травмы гортани нуждаются в обезболивающем, противовоспалительном, антибактериальном, противоотечном лечении. По показаниям проводится инфузионная и противошоковая терапия, хирургические вмешательства.
- Причины
- Классификация
- Симптомы травм гортани
- Диагностика
- Лечение травм гортани
- Цены на лечение
Общие сведения
Гортань — это часть верхних дыхательных путей, граничащая в своем верхнем отделе с глоткой, а в нижнем отделе с трахеей. Кроме дыхательной функции гортань также отвечает за голосообразование. Рядом с ней расположены другие важные анатомические образования: пищевод, щитовидная железа, позвоночник, крупные сосуды шеи, возвратные нервы и парасимпатические нервные стволы. Травмы гортани могут сочетаться с травмами глотки и трахеи, а также с повреждением расположенных рядом с ней анатомических структур. Такие сочетанные травмы гортани, как правило, приводят к тяжелым нарушениям дыхания, массивной кровопотере, расстройству иннервации жизненно важных центров и могут стать причиной гибели пострадавшего.

Причины
Причинами закрытой тупой травмы гортани могут являться: удар тупого предмета или кулака в шею, автомобильная авария, спортивная травма, попытка удушения. Тупые травмы гортани зачастую сопровождаются переломом ее хрящей и подъязычной кости, отрывом гортани, разрывом голосовых связок. Проникающие травмы гортани связаны с ее пулевыми или ножевыми ранениями. Около 80% пулевых ранений гортани являются сквозными. В большинстве случаев оба пулевых отверстия находятся на шеи, в отдельных случаях одно из отверстий расположено на голове. При слепых ранениях выходное отверстие может быть обнаружено в стенке гортани.
Причиной внутренней травмы гортани часто являются ее повреждения в ходе медицинских манипуляций: интубация трахеи, проведение бронхоскопии и эндоскопической биопсии, искусственная вентиляция легких, бужирование пищевода, удаление инородного тела глотки или гортани и пр. В других случаях травмы гортани обусловлены попаданием в нее инородных тел, имеющих острые края или углы. Ожоговые травмы гортани возникают при вдыхании едких химических веществ или горячего пара.
В отдельных случаях травмы гортани происходят при резком повышении внутригортанного давления во время сильного кашля или крика. Обычно они случаются на фоне предрасполагающих факторов: голосового перенапряжения, нарушения кровоснабжения голосовых связок, гастроэзофагеального рефлюкса.
Классификация
По механизму происхождения отоларингология классифицирует травмы гортани на внутренние и наружные. Внутренние травмы гортани чаще являются изолированными, т. е. поражающими лишь гортань. Наружные травмы гортани зачастую бывают сочетанными и сопровождаются повреждением соседствующих с гортанью анатомических структур.
По характеру повреждающего фактора различают пулевые, резанные, колотые, тупые, химические и термические травмы гортани. По факту проникновения в анатомические образования шеи выделяют проникающие и непроникающие травмы гортани, по факту нарушения целостности кожных покровов — открытые и закрытые. В зависимости от ситуации, в которой были получены травмы гортани, они могут иметь бытовой, производственный или военный характер.
Симптомы травм гортани
Симптоматика травмы гортани зависит от характера и обширности повреждений. Главным симптомом является нарушение дыхательной функции, которое может иметь различную степень. Если дыхательная недостаточность не развилась сразу же после травмы, то она может возникнуть спустя некоторое время в результате нарастания воспалительной инфильтрации, отека или образования гематомы.
Нарушения голоса (дисфония, афония) в той или иной степени возникают при всех травмах гортани и особенно выражены при травмировании области голосовых связок. Повреждения входа в гортань зачастую сопровождаются расстройствами глотания (дисфагией). Болевой синдром может иметь самую различную интенсивность от ощущения дискомфорта до выраженной боли в области гортани. Кашель не всегда сопровождает травмы гортани. Как правило, он возникает при попадании инородного тела в гортань, внутреннем кровотечении или развитии острой воспалительной реакции. При повреждении гортанных нервов отмечается нейропатический парез гортани.
Наружное кровотечение сопровождает наружные травмы гортани. Наибольшая кровопотеря наблюдается при ранении крупных сосудов шеи. Внутренние травмы гортани могут сопровождаться внутренним кровотечением, которое проявляется кровохарканьем. Кроме скрытой кровопотери, внутреннее кровотечение опасно аспирацией крови в легкие и возникновением аспирационной пневмонии, а также образованием гематом, уменьшающих просвет гортани.
Наличие подкожной эмфиземы в области шеи говорит о проникающем характере травмы гортани. Эмфизема способна быстро распространяться на область средостения и подкожной клетчатки в области груди. Изменение формы шеи в результате инфильтрации свидетельствует о тяжелом течении посттравматического периода.
Травмы гортани могут привести к гибели пострадавшего от травматического шока, инфекционных осложнений (пневмонии, хондроперихондрита гортани, флегмоны шеи, гнойного медиастинита), асфиксии. Асфиксия может быть вызвана острым стенозом гортани, развившемся в результате ее рефлекторного спазма, посттравматического отека или попадания в гортань инородного тела.
Диагностика
Травмы гортани диагностируются травматологом, в случае внутреннего характера повреждений гортани пострадавшие могут обращаться к отоларингологу. Диагностика травмы гортани включает осмотр и пальпацию места повреждения, оценку тяжести состояния пострадавшего и характера полученных повреждений, зондирование раневого канала. Проводятся общеклинические исследования крови и мочи, анализ газового состава крови и КОС, бакпосев отделяемого из раны.
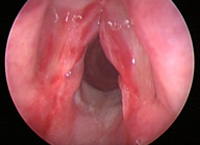
При внутренних повреждениях гортани проводится ларингоскопия. Она может выявить царапины и разрывы слизистой оболочки гортани, подслизистые кровоизлияния, ожоги, внутреннее кровотечение, прободение стенки гортани, нахождение в ее полости инородного тела. Отрыв гортани от подъязычной кости диагностируется по следующим ларингоскопическим признакам: удлинение надгортанника, повышенная подвижность его свободного края, более низкое местонахождение голосовой щели.
Оценка распространенности повреждений, состояния соседствующих с гортанью органов и посттравматических осложнений осуществляется путем рентгенографии и МСКТ гортани, рентгенографии позвоночника в шейном отделе, рентгенографии пищевода с контрастированием, УЗИ щитовидной железы, УЗИ и МРТ тканей шеи, рентгенографии легких, исследования внешнего дыхания. При отсутствии серьезных повреждений или в восстановительном периоде проводится исследование голосообразования (фонетография, стробоскопия, электроглоттография).
Лечение травм гортани
Пострадавшие с повреждениями гортани нуждаются в первую очередь в противошоковых мероприятиях, остановке кровотечения, восстановлении проходимости дыхательных путей и коррекции дыхательных нарушений. Пациента укладывают на кровать с приподнятой головой. Производится иммобилизация шеи, масочная вентиляция и кислородотерапия. Рекомендован двигательные и голосовой покой. Питание пострадавшего осуществляется через назогастральный зонд.
Медикаментозное лечение травмы гортани заключается в антибактериальной, дезинтоксикационной, инфузионной, обезболивающей, противовоспалительной и противоотечной терапии. Хороший эффект наблюдается при применении антибактериальных препаратов и глюкокортикостероидов в виде лекарственных ингаляций. Хирургическое лечение травмы гортани показано при переломах ее хрящей со смещением, стенозе, нарастающей эмфиземе, профузном кровотечении, нарушении скелета гортани, обширных повреждениях. В соответствии с показаниями хирургическим путем производят первичную обработку раны, удаление инородного тела гортани, удаление гематомы, трахеостомию, перевязку наружной сонной артерии, ларингопексию (подшивание гортани к подъязычной кости), резекцию гортани, хордэктомию, реконструктивные вмешательства, протезирование и пластику гортани. В периоде реконвалесценции пациенты, перенесшие травмы гортани, посещают занятия с врачом-фониатором, направленные на восстановление голосовой функции.
Травмы гортани и трахеи: клиническая картина, виды повреждений гортани, диагностика и терапия
а) Первичный осмотр и диагностика травмы гортани. При первичном осмотре пациента с травмой шеи в первую очередь необходимо обеспечить проходимость дыхательных путей. Сделать это не всегда просто, и в некоторых случаях приходится выполнять экстренную трахеотомию или коникотомию. Нельзя изменять положение шеи. До того, как будет исключена травма шейного отдела позвоночника, шею пациента разгибать нельзя ни при проведении оротрахеальной интубации, ни при выполнении трахеотомии.
После восстановления дыхательной функции нужно обеспечить доступ к двум крупным венам. При необходимости коррекции функции кровообращения начинается внутривенное введение изотонических жидкостей. После этого пациента можно раздеть и осмотреть на предмет других повреждений. Если состояние пациента все еще нестабильно, показано проведение экстренного оперативного вмешательства. При относительной стабильности после проведения указанных процедур можно перейти к диагностическим мероприятиям. Во всех случаях требуется выполнить рентгенограммы шейного отдела позвоночника и грудной клетки.
Затем, после детальной оценки всех имеющихся повреждений специалисты определяют порядок действий.

б) Вторичный осмотр и диагностика травмы гортани. Внешняя травма гортани может быть представлена в диапазоне от открытого перелома до небольших нарушений функции гортани.
1. Анамнез. Понимание механизма травмы очень важно для того, чтобы принять решение о проведении неотложного лечения и предположить характер и тяжесть имеющихся травм. Состояние пациента, которого доставили в приемное отделение после ДТП с ударом шеей о рулевое колесо, на первый взгляд может казаться стабильным. В течение нескольких часов картина нормальных дыхательных путей (в т.ч. ларингоскопическая) может смениться на резко противоположную: нарастает отек дыхательных путей, формируется гематома.
В подобных случаях, если в анамнезе имеются сведения о крайне сильном ударе в шею, врач всегда должен ожидать самого неблагоприятного развития событий. Напротив, при травмах меньшей силы (например, кулаком в шею) возможно появление перелома щитовидного хряща со смещением отломков. При проникающих ранениях нужно уточнить вид оружия и боеприпасов, расстояние выстрела и локализацию раневых отверстий. Исходя из имеющегося опыта, до получения подтверждения обратного рекомендуем считать, что у всех пациентов с травмой передней поверхности шеи имеется также и травма дыхательных путей.
2. Осмотр. По нашему опыту, о тяжести тупой травмы можно судить только по выраженности дыхательной недостаточности. Иногда при осмотре шеи определяется открытый перелом хрящей гортани, либо гортанно-кожная фистула. Но чаще всего при тупой травме шеи внешний осмотр неинформативен. Проводится пальпация гортани, оценивается крепитация. Болезненность при пальпации хотя и не является специфическим симптомом, часто свидетельствует о тяжелой травме. На коже шеи иногда можно увидеть синяки или ссадины (после тупой травмы), либо странгуляционную борозду (после попыток удушения, повешения).
При проникающих ранениях нужно осмотреть входное и выходное отверстие, попытаться предсказать ход раневого канала. Открытые раны не следует зондировать, либо манипулировать в них инструментом, потому что это может привести к смещению имеющейся гематомы и возобновлению кровотечения. Далее пальпируется шейный отдел позвоночника, оценивается наличие неровностей костных контуров, смещения костей, болезненности. Кровохарканье может свидетельствовать о травме верхних отделов дыхательного или пищеварительного трактов, но зачастую его сложно дифференцировать от кровотечения при сопутствующей травме лица.
При наружных травмах гортани часто изменяется голос, после тяжелой травмы он может отсутствовать. Чаще всего дисфония является следствием анатомических изменений в гортани, либо следствием повреждения надскладочного отдела гортани и верхних отделов дыхательных путей. Гематома на голосовой складке приводит к увеличению ее массы и снижению частоты колебания. Слабый, хриплый голос может быть следствием травмы возвратного гортанного нерва с развитием пареза голосовой складки, а также механического подвывиха перстнечерпаловидного сустава. Наконец, любая травма гортани, которая сопровождается изменением хода воздушных потоков по дыхательным путям, может сопровождаться изменениями голоса.
Одним из наиболее тяжелых нарушений функции гортани является нарушение нормального прохождения воздуха по дыхательным путям. При отрыве перстневидного хряща от трахеи, когда дыхательные пути оказываются частично пересеченными, их целостность поддерживается лишь благодаря сохранению тонкой слизистой оболочки между перстневидным хрящом и трахеей. При огнестрельных ранениях раневой канал может служить в качестве гортанно-кожной фистулы, позволяющей дышать даже при обструкции на уровне голосовой щели или выше. В подобных случаях прохождение воздуха через рану будет очевидным, и до тех пор, пока хирург не будет готов обеспечить адекватную проходимость дыхательных путей, эту рану нельзя закрывать, сдавливать или проводить с ней какие-либо манипуляции. Стридор может стать следствием двустороннего пареза голосовых складок, их разрыва, либо сочетанием одностороннего пареза с отеком или гематомой любого из трех отделов гортани.
Выраженный отек может сам по себе приводить к стенозу дыхательных путей, даже при сохраненной подвижности голосовых складок. Как уже обсуждалось выше, у некоторых пациентов отек и гематома могут развиваться в течение нескольких часов, в данных случаях есть время оценить, в каком из отделов дыхательных путей имеются нарушения. Если же обструкция нарастает стремительно, уточнить характер стридора (инспираторный, экспираторный, смешанный) становится невозможным. Третьим, наиболее скрытым нарушением функции гортани, является развитие аспирации, которая чаще всего вызвана неподвижностью одной или двух голосовых складок. И хотя ее практически невозможно диагностировать в первое время после травмы, впоследствии она может проявиться пневмонией.
После первичного осмотра и обеспечения проходимости дыхательных путей нужно постараться осмотреть внутренние структуры гортани. Начиная с 1980-х, появление гибких фиброларингоскопов сделало возможным осмотр травмированной гортани вне условий операционной. После аккуратного введения эндоскопа в одну из половин носа, ротоглотка и гортаноглотка осматриваются на предмет повреждений. Осматривается гортань, определяется наличие гематом или разрывов слизистой, оценивается их размер и локализация. Оценивается объем движений черпаловидных хрящей при фонации и дыхании.
Частичное нарушение подвижности свидетельствует о структурной деформации или смещении хрящей, в то время как полная неподвижность больше характерна для травмы возвратного гортанного нерва. Если голосовые складки не смыкаются из-за того, что более не находятся в одной горизонтальной плоскости, это может свидетельствовать либо о травме скелета гортани, либо о повреждении верхнего гортанного нерва. При небольших травмах, когда можно провести видеостробоскопию, данный метод исследования позволяет оценить, как повреждение мышц или слизистой влияет на подвижность голосовых складок. Наконец, оценивается целостность хрящей и мембран гортани.
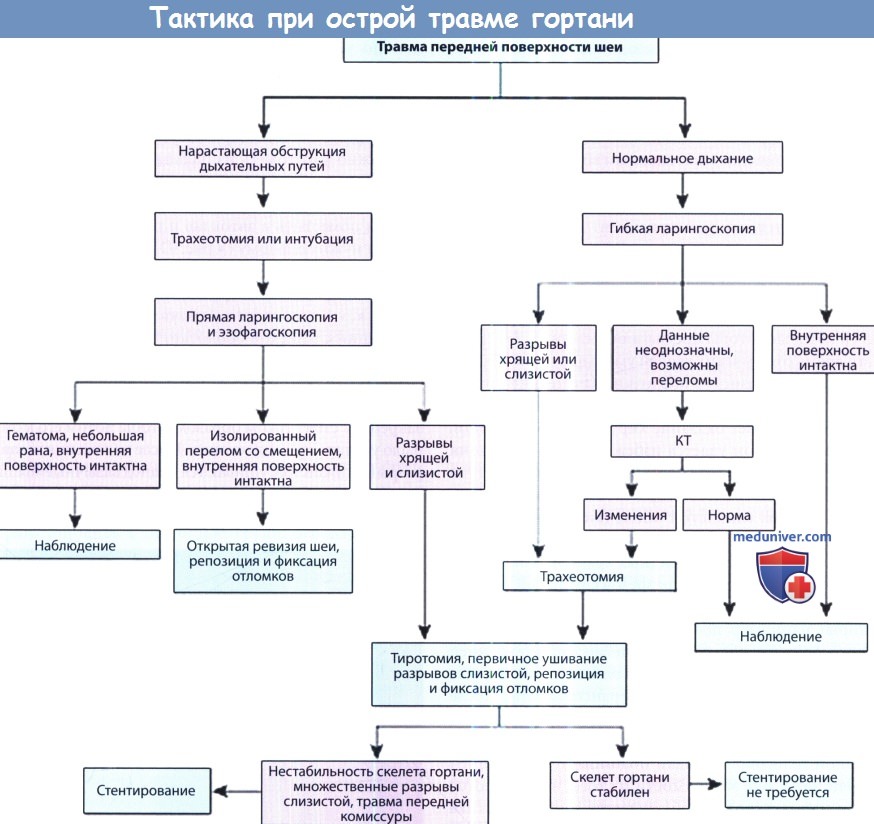 Протокол оказания помощи больным с острой травмой гортани.
Протокол оказания помощи больным с острой травмой гортани.
КТ, компьютерная томография.
3. Лучевая диагностика травмы гортани. На простых рентгенограммах можно увидеть тяжелые переломы, но информативность обычной рентгенографии ограничивается двухмерностью изображения. Магнитно-резонансная томография (МРТ) позволяет более точно оценить мягкотканные структуры гортани, но с ее помощью нельзя оценить более плотные участки. Напротив, компьютерная томография (КТ) позволяет неинвазивно исследовать и скелет гортани, и ее мягкие ткани. Мы рекомендуем выполнять ее в случае подозрения на травму гортани на основании анамнеза без клинических проявлений во время физикального исследования.
У таких пациентов может присутствовать лишь один симптом или признак травмы гортани (например, охриплость), а данные физического осмотра противоречивы. В таких случаях КТ позволяет исключить травму гортани, при этом избежав проведения прямой ларингоскопии с сопутствующим ей наркозом. Также КТ полезна для диагностики небольших переломов щитовидного хряща с минимальным смещением вдоль средней линии или по латеральной поверхности; часто при первичном осмотре у таких пациентов отсутствуют выраженные симптомы. При отсутствии лечения такие латеральные смещения могут привести к дисфонии, поскольку голосовые складки не смогут смыкаться полностью, и клапанная функция гортани будет нарушена.
У небольшого числа пациентов с выраженным отеком или гематомой без разрывов слизистых оболочек оценить состояние скелета гортани при помощи прямой ларингоскопии бывает невозможно. В таких случаях для обнаружения переломов хрящей используется КТ. Если на КТ переломов не обнаруживается, то для обеспечения проходимости дыхательных путей просто выполняется трахеотомия, а открытой ревизии скелета гортани удается избежать.
Тактика лечения при травме гортани зависит от механизма и тяжести травмы, которые необходимо оценить во время первичного осмотра. В первую очередь следует думать об обеспечении проходимости дыхательных путей. Долгосрочной целью является восстановление нормальной функции гортани. Поэтому при первичном осмотре всегда следует ответить на несколько вопросов. Во-первых, угрожает ли что-либо проходимости дыхательных путей? Учитывая то, что при травмах передней поверхности шеи достаточно часто встречаются повреждения скелета гортани, ответ должен быть тщательно обдуман. Во-вторых, какие методы исследования оптимальны для оценки тяжести травмы? К ним относятся гибкая ларингоскопия, КТ и прямая ларингоскопия.
В-третьих, после того, как были получены ответы на два предыдущих вопроса, следует оценить вероятность самостоятельного заживления и сравнить с возможным исходом хирургического вмешательства при безусловном или явно тяжелом прогнозе исхода с необходимостью хирургического лечения. Ответы на последние два вопроса требуют от врача знания анатомии и биомеханики гортани, а также клинического опыта, что достаточно сложно, учитывая редкость таких травм.
Повреждения (травмы) гортани и трахеи — Лечение
Медицинский эксперт статьи

Вероятность возникновения стойких структурных изменений и функциональных нарушений при травме шеи снижается при правильной и своевременно оказанной помощи. Методы лечения, применяемые при травмах гортани и трахеи зависят от сроков, характера повреждения и травмирующего агента, объема поражения органов и мягких тканей шеи, тяжести состояния больного.
Тактика лечения при открытых и закрытых повреждениях гортани и трахеи различна. Открытые ранения и обширные травмы гортани с развитием внутренней гематомы наиболее опасны в плане развития дыхательных расстройств и в большинстве случаев нуждаются в хирургическом лечении.
Цели лечения повреждений (травм) гортани и трахеи
Все лечебные мероприятия проводят с целью восстановления анатомической целостности и функций повреждённых органов.
Показания к госпитализации
Все пациенты с травмой гортани и трахеи должны быть госпитализированы в отделение уха, горла, носа или интенсивной терапии для детального обследования и динамического наблюдения.
В первую очередь необходимо создать покой травмированному органу путем иммобилизации шеи, назначения голода, постельного режима (положение с приподнятым головным концом) и голосового покоя. Следует обеспечить подачу увлажнённого кислорода и интенсивное наблюдение в течение 48 ч. Первая помощь при нарушении дыхания включает масочную вентиляцию, установку внутривенного катетера на стороне, противоположной повреждению. Практически всем больным требуется введение назогастрального зонда, исключение составляют изолированные травмы гортани и трахеи лёгкого течения. В случае несовпадения дефектов пищевода и трахеи и их небольших размеров при проникающем ранении возможно консервативное лечение на фоне использования назогастрального зонда. Последний служит протезом, изолирующим два раненых отвертия. Интубацию, если она необходима, проводят с участием эндоскописта.
Консервативное лечение включает антибактериальную, противоотечную, обезболивающую, противовоспалительную и оксигенотерапию: всем больным назначают антацидные средства и ингаляции. Проводят коррекцию сопутствующей патологии. Если при поступлении состояние пациента тяжёлое, в первую очередь проводят терапию общесоматических заболеваний, по возможности откладывая хирургическое вмешательство на несколько часов.
Лечение химических ожогов зависит от степени поражении. При первой степени тяжести больного наблюдают в течение двух недель, проводят противоспалительную и антирефлюксную терапию. При второй назначают глюкокортикоиды, антибиотики широкого спектра действия, антирефлюксное лечение на протяжении ориентировочно 2 нед. В зависимости от состояния пищевода решают вопрос о целесообразности введения назогасгрального зонда. При круговом поражении мягких тканей больного необходимо наблюдать 4-5 мес. или год. При третьей степени ожога не следует применять глюкокортикоиды по причине высокого риска развития перфораций. Назначают антибиотики широкого спектра действия, антирефлюксную терапию, вводят назогастральный зонд, в дальнейшем наблюдают в течение года.
Хороший клинический эффект у больных с травмами полых органов шеи дает ингаляционная терапия — глюкокортикоидами, антибиотиками, щелочами продолжительностью в среднем по 10 мин трижды в день. Для увлажнения слизистой оболочки можно назначать щелочные ингаляции несколько раз в сутки.
Кровоизлияния и гематомы гортани чаще лизируются самостоятельно. Хороший клинический эффект наряду с противовоспалительной терапией даёт физиотерапия и лечение, направленное на резорбцию сгустков крови.
Больным с ушибами и травмами гортани, не сопровождающимися переломами хрящей или с таковыми без признаков смещения, проводят консервативное лечение (противовоспалительную, антибактериальную, дезинтоксикационную, общеукрепляющую и физиотерапию, гипербарическую оксигенацию).
Показания к хирургическому лечению:
- изменение скелета гортани;
- переломы хрящей со смещением;
- паралич гортани со стенозом:
- выраженная или нарастающая эмфизема;
- стеноз гортани и трахеи;
- кровотечения;
- обширные повреждения гортани и трахеи.
Результаты хирургического лечения зависят от времени, прошедшего с момента травмы. Своевременное или отсроченное на 2-3 сут вмешательство позволяет восстановить структурный каркас гортани и полностью реабилитировать больного. Физиологическое протезирование — обязательный компонент лечения больного с травмой гортани.
При травме инородным телом в первую очередь необходимо его удаление. При значительных вторичных изменениях, затрудняющих его поиск, проводят противовоспалительную и антибактериальную терапию в течение двух дней. Инородные тела удаляют по возможности с применением эндоскопической техники или гортанных щипцов при непрямой микроларингоскопии под местной анестезией. В других ситуациях удаление производят с помощью ларингофлесуры, особенно в случае внедрившихся инородных тел.
Гранулёму гортани удаляют после предварительного лечения, включающего антирефлюксную, противовоспалительную местную терапию, фононедито для исключения напряжённой фонации. Операцию проводят при сокращении основания гранулёмы и уменьшении перифокального воспаления. Исключение составляют гранулёмы больших размеров, вызывающие стенозирование просвета.
При сформированной гематоме голосовой складки в ряде случаев прибегают к микрохирургическому вмешательству. При прямой микроларингоскопии производят разрез слизистой оболочки над гематомой, удаляют её эвакуатором, как и варикозный узел голосовой складки.
Для обеспечения дыхания в случае обструкции верхних дыхательных путей и невозможности интубации производят трахеостомию или коникотомию. Предпочтение отдают трахеостомии, так как коникотомня может оказаться неэффективной при неуточнённом уровне поражения. Закрытые повреждения гортани, сопровождающиеся обструкцией дыхательных путей за счёт отёка или нарастающей гематомы, требуют немедленного проведения трахеостомии. При разрешении гематомы трахеотомическую канюлю удаляют, в дальнейшем стома закрывается самостоятельно. При внутренних кровотечениях, нарастающей подкожной, межмышечной или медиастинальиой эмфиземе закрытое ранение необходимо перевести в открытое, обнажив место разрыва органа, произвести трахеотомию по возможности на 1,5-2 см ниже его, а затем послойно ушить дефект с репозицией хрящей, максимально щадя окружающие ткани.
При ранениях производит первичную обработку раны и её послойное ушивание. Трахеостомию выполняют по показаниям. При повреждениях ротоглотки и пищевода устанавливают назогастральный зонд. Резаные раны наглухо зашивают с введением небольших дренажей на первые 1-2 сут. При колотых, точечных ранениях шейного отдела трахеи, которые выявляют при фибробронхоскопии для создания условий самопроизвольного закрытия раны осуществляют интубацию с проведением трубки ниже места повреждения, длительностью 48 ч. При необходимости обработки раны трахеи используют стандартные доступы. Ушивают дефект через все слои атравматичным рассасывающимся шовным материалом, накладывают трахеостому ниже места повреждения на срок до 7-10 сут.
При ларинготрахеальной травме трахеостомию можно произвести как из доступа, выполненного для ревизии и обработки самой раны шеи. так и из дополнительного. Предпочтение отдают дополнительному доступу, так как это помогает предотвратить вторичное инфицирование раневой поверхности в послеоперационном периоде.
Обширные закрытые и наружные травмы гортани с повреждением кожных покровов, хрящевого каркаса и слизистой оболочки нуждаются в экстренном хирургическом лечении, заключается в обеспечении дыхания и реконструкция повреждённых травмой структур гортанно-трахеального комплекса. При этом осуществляют репозицию хрящевых отломков, удаляют нежизнеспособные фрагменты хрящей и слизистой оболочки. Обязательно протезирование сформированного каркаса на съёмном зндопротезе (термопластические трубки с обтураторами, Т-образные трубки). Раннее проведение операции позволяет добиться адекватной репозиции и фиксации отломков, удовлетворительного восстановления функции органов.
Для ревизии гортани и трахеи используют стандартные хирургические доступы по Разумовскому-Розанову или поперечный доступ типа Кохера. При выявлении обширных повреждений хрящевого остова гортани после репозиции переломов производят ушивание атравматическим шовным материалом. Если достичь герметичности шва не удаётся, края раны по возможности сближают, а раневой дефект закрывают кожно-мышечным лоскутом на ножке. При значительных повреждениях гортани выполняют ларингофиссуру из продольного доступа по средней линии, проводят ревизию внутренних стенок гортани. Осмотр позволяет выявить объём повреждения слизистой оболочки и наметить план её реконструкции. Дня профилактики хондрита и предотвращения развития рубцового стеноза края хрящевой раны экономно резецируют, а скелет гортани тщательно репонируют, затем осуществляют пластику слизистой оболочки за счёт перемещения eе неизменных участков.
При открытом повреждении стенки трахеи на протяжении более 1 см больному производят срочную трахеостомию с ревизией зоны повреждения и пластикой трахеального дефекта с последующим протезированием съёмными гортанно-трахеальными протезами. При этом можно сблизить края трахеи на протяжении 6 см. В послеоперационном периоде необходимо соблюдать определённое положение головы (подбородок приведён к грудине) в течение недели.
Самые тяжелые травмы сопровождающиеся подкожными разрывами полых органон шеи. Такие повреждения сопровождаются разрывами передней группы мышц шеи с формированием свищей. Края разорванных органов могут paсходится в стороны, что в дальнейшем может привести к формированию стеноза, вплоть до полной облитерации просвета. В этих случаях в ранние сроки после травмы показано восстановление целостности органа посредством наложении анастомомоза и пексии — подвешивания дистального участка на нитях. При переломах подъязычной кости, сопровождающихся отрывом гортани, производят ларингогиоидопексию (подшивание гортани за нижние рожки подъязычной кости), или трахеоларингопексию (подшивание трахеи к нижним рожкам щитовидного хряща) при отрыве гортани от трахеи.
Среди осложнений хирургического лечения отмечают смещение протеза, рестенозирование за счёт рубцевания и грануляции, параличи гортани.
Осмотр повторяют через 1 и 3 мес.
При повреждении пищевода проводят эзофагогастроскопию через 1 мес после травмы, затем каждые 3 мес в течение года. Сроки проведения повторных хирургических вмешательств, направленных на деканюляцию и восстановление анатомической целостности и просвета гортани и трахеи, решают индивидуально в зависимости от общего состояния пациента и клинико-функционального состояния полых органов шеи.
При ожогах следует повторить исследования пищевода, гортани и трахеи через 1 и 3 мес, в тяжёлых случаях — через каждые 3 мес в течение года.
Информация для пациента. При травмах шеи. в том числе внутренних повреждениях полых органов, первая помощь состоит в обеспечении восстановления проходимости дыхательных путей — удалении из полости рта отломков зубов, инородных тел, устранении западения языка: при ожогах химическими веществами — удалении остатков вещества и промывании водой. Не следует вводить нейтрализующие вещества, так как возникающая при этом химическая реакция может быть экзотермической. Необходимо произвести иммобилизацию шейного отдела позвоночника. Транспортировать больного лучше в положении полусидя, так как это облегчает дыхание. Правильное оказание неотложной помощи позволяет предотвратить развитие асфиксии, кровотечения, повреждения шейного отдела позвоночника.
В случаях первичной пластики и протезирования просвета полого органа деформация органа с грубым нарушением его функции, как правило, не наступает.
Профилактика повреждений (травм) гортани и трахеи
Профилактические мероприятия при травмах гортани и трахеи вторичные, направлены на предупреждение осложнений и последствий повреждения. Экстренная госпитализация и тщательное клинико-лабораторное обследование, динамическое наблюдение за пациентом, своевременное выполнение хирургического вмешательства, полноценная терапия и последующее длительное ведение позволит избежать тяжёлых последствий травмы — формирования рубцовых стриктур, свищей, параличей, приводящих к серьёзным анатомо-функциональным изменениям полых органов шеи.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Травмы гортани
Травмы гортани представляют собой разнообразные повреждения данного органа, которые обусловлены агрессивным воздействием некоего фактора. Действовать он может как извне (в этом случае речь идет о наружных травмах гортани), так и изнутри (что приводит к внутренним травмам гортани). Нередко повреждения гортани сочетаются с травмами близлежащих анатомических структур, а также трахеи и глотки.
- Классификация травм гортани
- Причины возникновения травм гортани
- Симптомы травмы гортани
- Диагностика травм гортани
- Лечение травм гортани
Гортань — довольно важный орган для человека, выполняющий дыхательную функцию, поэтому ее травмы представляют серьезную угрозу не только здоровью, но и жизни. Рядом с гортанью располагается немало важных органов и образований, которые при ее повреждении также могут пострадать:
- крупные артерии шеи;
- пищевод;
- парасимпатические нервные стволы;
- щитовидная железа;
- позвоночник.
Сверху гортань, будучи элементом верхних дыхательных путей, граничит с глоткой, снизу — с трахеей. Кроме того, она отвечает за голосовую функцию. Ее повреждение любой степени тяжести ведет к значительному ухудшению качества жизни.
Классификация травм гортани
Принципов деления здесь может быть несколько. Во-первых, повреждения гортани можно классифицировать по их локализации — на внутренние и наружные, а также на изолированные и сочетающиеся. Изолированные травмы затрагивают исключительно саму гортань, а сочетающиеся распространяются на расположенные по соседству с ней анатомические образования или другие органы.
По степени повреждения кожных покровов травмы гортани могут быть открытыми или закрытыми, по проникновению в полые органы шеи — проникающими или непроникающими.
По характеру действия травмирующего фактора травмы гортани делятся на:
- ножевые ранения;
- огнестрельные ранения;
- механические повреждения;
- термические ожоги;
- химические ожоги.
Стоит отметить, что огнестрельные ранения, в свою очередь, могут быть слепыми, касательными или сквозными.
Наконец, приведем самые распространенные виды травм гортани:
- ушиб;
- сдавление;
- ранение;
- сотрясение или контузия;
- вывих;
- перелом;
- отрыв.
В заключении отметим, что, как и любые другие травмы, повреждения гортани могут быть бытовыми, производственными или военного времени.
Причины возникновения травм гортани
В целом гортань является одним из самых защищенных органов в теле человека, поэтому вероятность случайного получения повреждений сводится к минимуму. Она огорожена от механических воздействий со всех сторон:
- сверху — нижней челюстью;
- снизу — рукояткой грудины;
- спереди — щитовидной железой;
- сзади — телами шейных позвонков;
- по бокам — грудино-ключично-сосцевидными мышцами.
При легком воздействии благодаря анатомической подвижности она способна амортизировать давление и смещаться. Поэтому повреждения различного характера, наносящие серьезный ущерб здоровью и жизни пострадавшего, обычно получают в экстремальных ситуациях.
Среди случайных факторов, приводящих к травме гортани, можно выделить:
- попадание в гортань инородного тела;
- непреднамеренное проглатывание щелочи или кислоты;
- удар об руль областью шеи во время аварии.
Наружные травмы гортани чаще всего происходят из-за:
- прямых ударов в область шеи (кулаком, ногой, тяжелым предметом);
- ударов о выступающую поверхность (об руль автомобиля, об перила);
- ранений различного характера;
- повешения.
Внутренние травмы гортани могут быть обусловлены:
- попаданием инородного тела с острыми краями;
- неаккуратным проведением интубации, бронхоскопии или искусственной вентиляции легких;
- удалением инородного тела (причем не только из гортани, но и из глотки);
- хирургическими манипуляциями на близлежащих органах (например, бужирование пищевода);
- вдыханием горячего пара;
- вдыханием едких веществ;
- проглатыванием химических веществ.
Теперь рассмотрим причины возникновения отдельных видов травм гортани. Сотрясение можно получить в результате любого насильственного воздействия на гортань, контузия возникает при небольшом толчке или ударе в область шеи, не вызывающим повреждения кожных покровов. Вывих гортани случается при сильном ее сдавлении (веревкой или руками). Аналогичное действие, выполненное с приложением больших усилий, приводит к перелому гортани.
Симптомы травмы гортани
Однозначно определить комплекс симптомов повреждения этого органа нельзя вследствие широкого спектра их разновидностей и степеней тяжести.
При наружной механической травме в любом случае возникнут следующие признаки:
- кровотечение (оно может быть и наружным, и внутренним);
- шоковое состояние пострадавшего;
- нарушение дыхательной функции, вплоть до обструкции (нарушения проходимости дыхательных путей) или асфиксии (удушья).
В некоторых случаях дыхательная недостаточность возникает через некоторый промежуток времени. Это значит, что она вызвана не травмой гортани напрямую, а вызванным ею отеком, гематомой или воспалительной инфильтрацией.
Симптомы ранения гортани:
- визуальная рана;
- затруднение глотания;
- кашель;
- нарушение звукообразования;
- стеноз;
- асфиксия.
Если рана была проникающей, есть риск развития инфекции.
Симптомы сотрясения и контузии гортани:
- боль при глотании;
- нарушение механизма глотания (дисфагия);
- одышка;
- отеки;
- гематомы;
- кратковременная потеря сознания.
Иногда подобные травмы вызывают внезапную кончину пострадавшего.
Симптомы вывиха хряща гортани:
- посинение слизистой оболочки;
- изменение просвета гортани;
- отклонение черпаловидных хрящей;
- снижение подвижности голосовой складки;
- удушье.
В сложных ситуациях это повреждение сопровождается травмой языкоглоточного нерва.
Симптомы перелома хряща гортани:
- боль в области повреждения, усиливающаяся во время речевого акта или движений головы;
- побледнение кожных покровов;
- охриплость;
- дисфагия;
- усиливающийся кашель;
- состояние тревоги;
- сердечная слабость;
- потеря сознания;
- развитие отека;
- смещение в сторону выступа гортани;
- дыхательные шумы;
- снижение подвижности гортани.
Кровотечение и асфиксия считаются рано возникающими осложнениями данного вида травмы. Примечательно, что у детей таких повреждений практически не встречается, поскольку гортанные хрящи до определенного возраста очень эластичны.
Симптомы ожогов гортани:
- покраснение слизистой оболочки;
- отек;
- образование пузырей с серозной жидкостью;
- появление серовато-белого налета;
- омертвение тканей.
Если после ожогов образуются большие рубцы, это может вызвать сужение просвета гортани. Следует принять во внимание, что химические ожоги гортани сопровождаются общей интоксикацией организма, что также не может остаться незамеченным.
Симптомы отрыва гортани:
- опущение гортани;
- смещение подъязычной кости;
- нарушение функции глотания;
- кашель;
- кровохаркание.
Кроме того, можно заметить изменение угла между передней поверхностью шеи и подбородком: он становится острее.
Диагностика травм гортани
Установить наличие и вид травмы гортани можно невооруженным взглядом, а вот степень ее тяжести выявляется в процессе более детального исследования. Для постановки точного диагноза травматологу необходимо оценить, как гортань выполняет свою дыхательную функцию. Для этого нужно обратить внимание на следующее:
- глубина вдоха и выдоха;
- частота дыхательных движений;
- ритмичность дыхательных сокращений;
- разница окружности грудной клетки во время вдоха и во время выдоха (экскурсия);
- наличие одышки (затрудненного вдоха или выдоха);
- посинение слизистых оболочек;
- нарушения работы сердца.
Внешнее кровотечение не заметить невозможно, а вот внутреннее может некоторое время протекать скрыто. Рано или поздно брызги темно-красной крови, вырывающиеся изо рта при кашле, раскроют его наличие. Если ранение было проникающим, то через раневое отверстие будет выделяться кровавая пена на выдохе.
Переломы и вывихи гортанных хрящей определяются путем пальпации.
Диагностикой внутренних травм гортани занимается отоларинголог. Основным методом, которым он при этом пользуется, является ларингоскопия. Она поможет установить:
- наличие инородного тела в полости гортани;
- характер повреждения — от царапины до разрыва слизистой оболочки;
- наличие внутреннего кровотечения;
- наличие подслизистых кровоизлияний;
- наличие сквозного отверстия в гортанной стенке;
- степень ожога.
Для исключения развития сопутствующих травмам гортани осложнений могут быть назначены прочие диагностические мероприятия, такие как УЗИ, томография или рентген близлежащих анатомических образований, а также исследование голосовой функции.
Лечение травм гортани
Пациент с травмой гортани любого вида нуждается в оказании первой помощи, которая заключается в:
- остановке кровотечения;
- восстановлении дыхания;
- устранении шока;
- обеспечении нормальной проходимости дыхательных путей.
До прибытия медиков следует обеспечить полный покой, не позволять пострадавшему говорить и дать ему пососать кусочек льда.
Пострадавший должен быть зафиксирован в положении лежа со слегка приподнятой головой и иммобилизованной шеей. Обеспечение кислородом может осуществляться посредством масочной терапии. Если имеет место быть асфиксия, то возможно проведение трахеотомии.
При транспортировке важно зафиксировать язык пациента так, чтобы исключить его западание и перекрытие дыхательных путей.
Адекватное лечение травм гортани важно еще и потому, что их последствия могут проявиться через некоторый промежуток времени. Поэтому важно оказать полноценную помощь пострадавшему и исключить осложнения. Лечение должно быть комплексным, направленным не только на заживление непосредственно повреждения, но также на снятие отека, воспаления, дезинфекцию. В дальнейшем назначаются терапевтические полоскания.
Травмы гортани
Травмы гортани чаще всего встречаются у автомобилистов, мотоциклистов, велосипедистов и бывают вызваны ударом шеей о руль. Травма может также возникнуть, если человек случайно либо намеренно проглотит кислоту или щелочь. Травмы возникают при попадании инородных тел в гортань.
Все травмы гортани принято подразделять на ушибы, раны, ожоги, вывихи и переломы хрящей. Переломы могут быть открытыми и закрытыми, иногда травма гортани может сочетаться с травмами соседних органов: глотки, пищевода, щитовидной железы.
Ушибы и сдавления. Причиной сдавления гортани может быть образование кровоизлияния (гематомы), ушибы возникают при ударе по передней поверхности шеи. При ушибах и сдавлениях нет ни наружных, ни внутренних разрывов, ран или нарушения целостности гортани. Больные обычно жалуются на болевые ощущения и дискомфорт в области гортани, может быть припухлость.
Лечение: больной должен обязательно наблюдаться в условиях стационара, т.к. позже могут возникнуть осложнения. Назначается режим молчания, холод на шею, щадящая диета.
Раны относятся к открытым повреждениям, раны бывают резаные, колотые, огнестрельные и укушенные. Обычно через рану входит и выходит воздух, выделяются пенистая кровь и слизь. У больного наблюдается приступообразный кашель, нарушается дыхание и глотание, изменяется голос. Пища может попадать в дыхательные пути и выбрасываться через рану. Постепенно нарастает эмфизема легких, особенно при колотых ранах.
Лечение: проводится в стационаре. Проводится восстановление дыхания (трахеостомия), остановка кровотечения, хирургическая обработка и ушивание раны.
Ожоги гортани делят на термические и химические. Обычно они сочетаются с ожогами губ, полости рта, глотки и пищевода. Различают поверхностные ожоги I-II степени и глубокие – III степени.
Термические ожоги возникают в результате воздействия горячего воздуха, пара или жидкости, химические – кислот, щелочей (чаще всего уксусной кислоты, каустической соды), нашатырного спирта.
ри термических ожогах определяется покраснение и отек слизистой оболочки гортани, при ожоге второй степени появляется серовато-белый налет, иногда образуются пузыри, наполненные серозной жидкостью. Наиболее тяжелые изменения при ожогах третьей степени, т.к. наблюдается некроз (омертвение) тканей. При химических ожогах наблюдается также картина общего отравления. Ожоги гортани могут в дальнейшем привести к образованию грубых рубцов и сужению просвета гортани.
Помощь и лечение: при термических ожогах назначаются болеутоляющие средства, щадящая диета. Внутривенно вводится 10-20% глюкоза и физиологический раствор натрия хлорида (0,9%). При химическом ожоге важно выяснить, каким веществом он вызван. Обязательно проводится промывание желудка и орошение глотки и гортани нейтрализующими средствами. При отравлении кислотами желудок промывают 4% раствором гидрокарбоната натрия (соды), при отравлении щелочами – слабыми растворами кислот. Для профилактики бактериальных осложнений применяются антибиотики.
Вывихи хрящей гортани. Вывихи, как правило, встречаются в комбинации с ранениями гортани или переломами ее хрящей. Вывих черпаловидного хряща сопровождается нарушением голоса и глотания. Полный вывих гортани может быть по отношению к трахее и по отношению к вышележащим отделам. Гортань при этом смещается в сторону с одновременным поворотом вокруг вертикальной оси. У больного сильно затруднено дыхание.
Лечение: проводится в ЛОР-стационаре. Назначается режим молчания, антибиотики, противовоспалительное лечение, местно – сосудосуживающие препараты. Хирургическое вмешательство производится при развитии сужения просвета гортани, затрудняющего дыхание.
Переломы хрящей гортани. Переломы хрящей гортани встречаются в основном у мужчин, реже у женщин и практически отсутствуют у детей в связи с тем, что у детей хрящи гортани более эластичны. Типичными переломами щитовидного хряща являются горизонтальный поперечный – перелом сразу обеих пластинок, оскольчатый перелом с вертикальным и горизонтально-вертикальным ходом трещин. При переломе перстневидного хряща обычно из передней части его кольца выламывается фрагмент. Переломы хрящей гортани бывают открытыми и закрытыми.
Сразу после травмы больной теряет сознание вследствие остановки дыхания от гортанного шока или удушья. У него появляется одышка с напряженным дыханием, мокрота с примесью крови, изменение или полное отсутствие голоса, боль в передней части шеи, кашель.
Отрывы. Результатом тупой или острой травмы передней поверхности шеи может быть отрыв гортани от подъязычной кости. Полные отрывы встречаются редко, частичные возникают довольно часто. При полном отрыве, если разорвана глоточная мускулатура, гортань опускается вниз, а подъязычная кость двигается вверх и вперед, глотание невозможно. Видно втяжение на месте подъязычной кости, а угол между подбородком и передней поверхностью шеи становится острым.
Лечение: хирургическое, проводится в ЛОР-стационаре.
Следует помнить, что при всех видах травм нарушается нормальное дыхание, изменяется голос, становится больно глотать, кашлять, иногда наблюдается кровохарканье. Эти симптомы могут проявиться как непосредственно после травмы, так и спустя некоторое время.
Первая помощь при травмах гортани. Если произошло повреждение гортани, необходимо быстро вызвать скорую помощь. До приезда врача необходимо создать пострадавшему максимальный покой, надо придать полусидячее или сидячее положение, дать пососать кусочки льда. Пострадавший не должен говорить. При открытой травме гортани на рану нужно наложить стерильную или сухую чистую повязку. Пострадавший может сидеть или лежать в зависимости от того, как ему легче дышать.
Травма гортани опасна и тем, что ее последствия могут проявиться спустя несколько месяцев или даже лет. В таких случаях человек жалуется на постоянные нарушения дыхания, глотания, изменение голоса, тогда необходимо восстановительное хирургическое лечение.
Анна Дмитриевна Горбачёва
детский и взрослый ЛОР-врач
высшей категории, г.Киев
www.lor.kiev.ua
При каких смертельно опасных болезнях может быть частая зевота?