Аллергический бронхолёгочный аспергиллёз (АБЛА) – хроническое заболевание, характеризующееся появлением аллергической реакции в бронхах и легких на фоне бронхиальной астмы.
Возникает в результате заражения грибком Aspergillus fumigatus (Аспергилла) или представителями семейства микроорганизмов.
Особенности патологии
Кроме аллергического бронхолегочного аспергиллеза различают по области развития: головной мозг, внутренние или внешние ткани легких. Патология вызывает массу неприятных симптомов и грозит осложнениями при плохом лечении.
Аллергический бронхолегочный аспергиллез называют бронхопульмональным, (пульмональный от латинского «связанный с легкими»). Развивается он редко, только у 1-2% страдающих бронхиальной астмой в медкарте диагноз АБЛА.
Если сравнивать патогенез аспергиллеза, в 91-94% случаев появляется он при астме. Иногда появляются симптомы заболевания при муковисцидозе и ослабленном иммунитете.
Появляются признаки болезни у людей, старше 20-25 лет. Мужчины страдают патологией чаще. Но зафиксированы случаи заражения аспергиллами и детей. Лечение у ребенка поражения паразитами легких и бронхов проходит сложнее. В 98% случаев при не вовремя начатой терапии у детей АБЛА приводит к летальному исходу.
В МКБ аллергический бронхолегочный аспергиллез занимает код В44, куда входит инвазивная форма патологии. Грибок может попасть в организм и начать пагубное паразитирование, а может «засесть» и себя не проявлять до тех пор, пока иммунитет не даст сбой.

У АБЛА выделены 5 стадий развития:
- На начальном этапе происходит обострение, воспалительный процесс сильный.
- Если вовремя начать лечение удается добиться ремиссии, которая считается второй стадией болезни.
- Опять наступает обострение, оно характеризуется не сильными симптомами по сравнению с начальными. Заметны изменения в структуре легких, воспалительные инфильтраты (очаги воспалительного процесса) занимают больше 60% легочной ткани.
- АБЛА четвертой стадии наступает тогда, когда у пациента начинается зависимость от медикаментозных препаратов и организм перестает реагировать на сильнодействующие лекарства.
- Пятая стадия – фиброз легких. Организм заменяет пораженные участки соединительной тканью, снижается функция внутренних органов дыхания. Легкие увеличиваются в размерах по причине того, что объема недостаточно.
Последняя стадия наступает, если лечение не начато вовремя и врачи не смогли выбрать корректную программу терапии.
Главная особенность АБЛА – отсутствие порядка развития стадий. Может наступить обострение, а за ним вместо ремиссии, развиться острая (начальная) стадия болезни. Появляются признаки болезни часто осенью-весной, когда грибки начинают размножение.
Что вызывает заболевание
Возбудитель патологии – аспергиллы. У человека наблюдается чувствительность к этим грибкам, а они, попадая в органы дыхательной системы, вызывают аллергическую реакцию. Грибок распространен везде, их скопление наблюдается в сгнивших органических массах, в верхнем слое перегноя.
Споры грибка, которые попали в органы дыхательной системы, достигают труднодоступных участков и начинают колонизацию в бронхиальном секрете. После в организме появляются медиаторы аллергии, иммуноглобулины в бронхах и легких, потом начинается воспалительный процесс.
Признаки болезни
Диагностика патологии вызывает сложности по причине схожести симптоматики с обострением астмы. АБЛА начинается остро:
- Температура поднимается до 39.
- Начинается кашель с отхождением гнойной мокроты.
- Появляются тупые боли в грудной клетке.
- Наблюдается кровохарканье.
Прибавляется обострение астмы: приступы удушья, нехватки воздуха. На фоне недуга появляются симптомы интоксикации:
- Сонливость и слабость.
- Раздражительность.
- Бледность и синюшность кожных покровов.
- Плохой аппетит и следствие снижение массы тела.
В стадии ремиссии будет проявление патологии, но неявное, одышка при физической нагрузке и несильный кашель с отхождением коричневатой мокроты.
Если АБЛА появилась на фоне иммунодефицита, у человека наблюдаются симптомы заболевания.

Возможные осложнения
Одним из осложнений является обструкция легких, человек не может сделать вдох и выдох. Появляется деструкция, разрушение легочной ткани, возможны внутренние кровотечения.
При сниженной функции органов дыхания страдают все органы без исключения: отсутствие кислородоснабжения приводит к их плохой работе. Развивается сердечная недостаточность, появляются признаки деменции (приобретенное слабоумие).
В 45% случаев при отсутствии грамотного лечения или безответственности пациента к здоровью случается смерть.
Группа риска
В группе риска находятся те, у кого наблюдается бронхиальная астма, поскольку органы поражения одни и те же. К факторам, которые могут привести к появлению недуга, специалисты относят наследственность (по астме), а также болезни:
- Злокачественные новообразования.
- Лейкоз.
- Туберкулез легких.
В 25% случаев стать косвенной причиной развития АБЛА может стать хроническая или острая форма болезней дыхательной системы.
Не надо забывать о контакте с возбудителем: люди, которые занимаются земледелием или садоводством находятся в группе риска.
Правильная диагностика
Для постановки диагноза нужно провести комплексное обследование. К сбору анамнеза подключается не только аллерголог и пульмонолог, но и иммунолог. Чтобы выяснить последствия для организма, обязательна консультация кардиолога, невролога и узкопрофильных специалистов.
Начинается диагностика с осмотра и опроса. Проводят несколько коротких тестов. Информативно простукивание грудной клетки: при АБЛА притупляется звук в верхних отделах дыхательной системы. Общую слабость или бледность заметить не сложно. В постановке диагноза поможет описание симптоматики.
Нужно исключить заболевания:
- Туберкулез легких.
- Саркоидоз.
- Обструктивную болезнь легких.
Для этого применяют лабораторные и инструментальные методы диагностики. В первую очередь пациенты сдают кровь, при патологии наблюдается повышение лейкоцитов и СОЭ. Проводят тесты на аллергию (при возбудителе аспергилл).
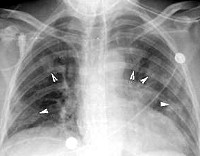
Необходима цитология, микроскопия и тест на бактериальный посев мокроты. Это позволяет выявить степень развития грибков. Проводят рентгенографию и КТ легких и бронхов. На снимках определяется «летучесть» инфильтратов и расширение бронхов.

Методы лечения
Программу лечения выбирают в зависимости стадии болезни. К примеру, в острой стадии или при рецидиве эффективны кортикостероиды, в основном пульмонологи выбирают Преднизолон. Курс приема достигает до 6-8 месяцев. Пациентам назначают уколы или таблетки препарата.
После основного лечения необходим прием Преднизолона в минимальных дозах еще на 4-6 месяцев. Это так называемая поддерживающая терапия.
Важно сократить воспалительный процесс до минимума, для этого исключают контакт с аллергеном. Нельзя сокращать или прекращать терапию заболевания: астмы или другого.
Поскольку кортикостероиды влияют на гормональный баланс пациента, важно проходить обследование, чтобы не допустить осложнений, например, сахарного диабета или катаракты на фоне него.
Если болезнь перешла в стадию ремиссии, начинают ликвидацию самого грибка из организма и назначают Амфотерицин B .
На четвертой стадии недуга, когда наблюдается зависимость к основному медикаменту, которым проводили лечение, придется заменить лекарство: Итраконазол или Флюконазол .
В период ремиссии стоит придерживаться профилактики:
- Регулярно проходить обследование дыхательной системы и других органов.
- Исключить контакт с аллергеном.
- Придерживаться правильного питания.
- Принимать витаминные комплексы.
Умеренная физическая нагрузка и отдых в районах с сухим климатом, позволяет забыть о болезни.
Прогноз заболевания
Вовремя выявленный недуг врачи введут в состояние ремиссии без особых последствий для организма.
Важно выбрать препараты в зависимости от индивидуальных особенностей пациента. Заболевшему нужно следовать программе лечения.
Аллергический бронхолёгочный аспергиллёз
Аллергический бронхолёгочный аспергиллёз – это хроническое заболевание бронхолегочной системы, обусловленное поражением дыхательных путей грибами аспергиллами и характеризующееся развитием в бронхах аллергического воспалительного процесса. Аспергиллез, как правило, возникает у больных бронхиальной астмой, проявляется лихорадкой, кашлем со слизисто-гнойной мокротой, болями в грудной клетке, периодическими приступами удушья. Диагноз устанавливается с учетом данных клинического осмотра, анализов крови и мокроты, рентгенологического исследования легких, аллергологических проб. Лечение проводится с использованием глюкокортикоидов и противогрибковых препаратов.
МКБ-10
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение бронхолегочного аспергиллеза
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Аллергический бронхолёгочный аспергиллез – это инфекционно-аллергический плесневый микоз, вызванный грибками аспергиллами (как правило, это Aspergillus fumigatus) и проявляющийся развитием дисбактериоза дыхательных путей, аллергического воспаления слизистой оболочки бронхов и последующего фиброза легких. Заболевание возникает преимущественно у больных атопической бронхиальной астмой (90% всех случаев аспергиллеза), а также при муковисцидозе и у лиц с ослабленным иммунитетом.
Впервые заболевание было выявлено и описано в Великобритании в 1952 году среди больных бронхиальной астмой, у которых отмечалось длительное повышение температуры тела. В настоящее время аллергический бронхолегочный аспергиллез встречается чаще у людей в возрасте от 20 до 40 лет и диагностируется у 1-2% больных бронхиальной астмой. Поражение дыхательных путей грибами аспергиллами представляет особую опасность для лиц с врожденным и приобретенным иммунодефицитом.

Причины
Возбудитель аллергического бронхолегочного аспергиллеза – дрожжеподобные грибы из рода аспергилл. Всего известно около 300 представителей этих микроорганизмов, 15 из которых могут вызывать развитие инфекционно-аллергического воспаления при попадании в дыхательные пути. В подавляющем большинстве случаев плесневый микоз в бронхах возникает при проникновении Aspergillus fumigatus.
Распространены аспергиллы повсеместно, споры грибов находятся в воздухе и летом, и зимой. Любимые места обитания этих микроорганизмов – влажная, заболоченная местность, почвы с богатым содержанием органических удобрений, скверы и парки с опавшими листьями, жилые и нежилые помещения с повышенной влажностью воздуха (санузлы, ванные комнаты, подвалы в старых домах), земля комнатных растений, клетки птиц, кондиционеры.
Основными факторами риска, облегчающими развитие аллергического бронхолегочного аспергиллеза, являются наследственная предрасположенность (наличие бронхиальной астмы и других аллергических заболеваний у родственников), длительный контакт с аспергиллами (работа на приусадебном участке, животноводческих фермах, мукомольных предприятиях), снижение защитных сил организма (первичный и вторичный иммунодефицит, хронические заболевания бронхолегочной системы, болезни крови, злокачественные новообразования и др.).
Патогенез
Споры грибов Aspergillus во время вдоха попадают в дыхательные пути, оседают на слизистой оболочке бронхов, прорастают и начинают свою жизнедеятельность. При этом происходит выброс протеолитических ферментов, повреждающих клетки эпителия бронхов. Реакция иммунной системы на антигены аспергилл вызывает образование медиаторов аллергии, синтез иммуноглобулинов E, A и G, развитие воспалительного процесса аллергической природы в бронхах.
Симптомы
Аллергический бронхолегочный аспергиллез в подавляющем большинстве случаев развивается у больных атопической бронхиальной астмой, чаще в осенне-весенний период, то есть в холодную сырую погоду. Болезнь начинается остро, с озноба, повышения температуры до 38-39 градусов, появления болей в грудной клетке, кашля со слизисто-гнойной мокротой, кровохарканья. При этом становятся более выраженными и симптомы бронхиальной астмы (чувство нехватки воздуха, повторяющиеся приступы удушья). Отмечаются признаки интоксикации организма: общая слабость, сонливость, бледность кожных покровов, отсутствие аппетита, снижение массы тела, длительное сохранение субфебрильной температуры и т. д.
При хроническом течении аллергического бронхолегочного аспергиллеза проявления болезни могут быть стертыми – без признаков интоксикации, с периодическим кашлем со слизистой мокротой, в которой могут быть коричневатые включения, небольшой одышкой при физических нагрузках, чувством нехватки воздуха. Если аспергиллез протекает на фоне иммунодефицита, в клинической картине будут присутствовать симптомы основного заболевания (острого лейкоза, туберкулеза легких, саркоидоза, обструктивной болезни легких, злокачественного новообразования конкретной локализации).
Диагностика
Диагноз аллергического бронхолегочного аспергиллеза устанавливает аллерголог-иммунолог и врач-пульмонолог на основании изучения анамнеза, клинической картины заболевания, данных лабораторных и инструментальных исследований, аллергологических проб:
- Беседа и осмотр. Анамнез заболевания может указывать на наследственную отягощенность по аллергическим заболеваниям, наличие атопической бронхиальной астмы у пациента, периодический или длительный контакт с аспергиллами в быту или в процессе профессиональной деятельности. При физикальном обследовании примерно у половины больных аллергическим бронхолегочным аспергиллезом определяется притупление перкуторного звука в верхних отделах легких и прослушивание при аускультации влажных мелкопузырчатых хрипов, а также признаки нарушения общего состояния – одышка, бледность кожных покровов, потливость, субфебрилитет или гипертермия.
- Тесты лабораторной диагностики. При лабораторном исследовании в периферической крови определяется эозинофилия (более 20%), иногда отмечается лейкоцитоз и повышение СОЭ. При цитологическом анализе мокроты выявляется преобладание эозинофилов, при микроскопии мокроты могут определяться элементы мицелия аспергилл. Бактериологическое исследование мокроты позволяет выявить культуру Aspergillus fumigatus при росте грибов на питательных средах.
- Аллергологическое обследование. Проводятся кожные аллергологические тесты с экстрактом из аспергилл (выявляется типичная реакция немедленного типа). Диагноз аллергического бронхолегочного аспергиллеза подтверждается при определении повышенного уровня общего иммуноглобулина E и специфических IgE и IgG к Aspergillus fumigatus в сыворотке крови.
- Рентгендиагностика. При проведении бронхографии и компьютерной томографии выявляются проксимальные бронхоэктазы, «летучие» инфильтраты в легких.
Дифференциальная диагностика аллергического бронхолегочного аспергиллеза проводится с туберкулезом легких, саркоидозом, хронической обструктивной болезнью легких, эозинофильными легочными поражениями другой этиологии.
Лечение бронхолегочного аспергиллеза
Основные направления лечения аспергиллеза с поражением бронхолегочной системы – противовоспалительная терапия, уменьшение сенсибилизации организма и снижение активности аспергилл.
В острый период заболевания назначаются системные глюкокортикостероидные гормоны на протяжении не менее шести месяцев (препарат выбора – преднизолон). Применение глюкокортикостероидов начинают в лечебных дозировках и продолжают до полного рассасывания инфильтратов и нормализации титров антител, после чего переходят на поддерживающий прием еще на протяжении 4-6 месяцев. После полного купирования воспалительного процесса, то есть в стадии ремиссии, начинают проводить противогрибковую терапию амфотерицином B или траконазолом в течение 4-8 недель.
Прогноз и профилактика
Прогноз зависит от частоты и тяжести обострений аспергиллеза, сопутствующего фона. При частых обострениях и наличии других заболеваний в анамнезе существенно страдает качество жизни. Предупредить первичную инвазию позволяет соблюдение правил предосторожности при проведении сельхозработ. В первую очередь это касается лиц с бронхиальной астмой и иммудефицитами. Для профилактики рецидивов аллергического бронхолегочного аспергиллеза необходимо обеспечить максимальное снижение контакта с аспергиллами, а при наличии такой возможности – переезд в высокогорную местность с сухим климатом.
Аллергический бронхолёгочный аспергиллёз


Аллергический бронхолёгочный аспергиллёз – это хроническое заболевание бронхолегочной системы, обусловленное поражением дыхательных путей грибами аспергиллами и характеризующееся развитием в бронхах аллергического воспалительного процесса. Аспергиллез, как правило, возникает у больных бронхиальной астмой, проявляется лихорадкой, кашлем со слизисто-гнойной мокротой, болями в грудной клетке, периодическими приступами удушья. Диагноз устанавливается с учетом данных клинического осмотра, анализов крови и мокроты, рентгенологического исследования легких, аллергологических проб. Лечение проводится с использованием глюкокортикоидов и противогрибковых препаратов.
Аллергический бронхолёгочный аспергиллёз

Аллергический бронхолёгочный аспергиллез – это инфекционно-аллергический плесневый микоз, вызванный грибками аспергиллами (как правило, это Aspergillus fumigatus) и проявляющийся развитием дисбактериоза дыхательных путей, аллергического воспаления слизистой оболочки бронхов и последующего фиброза легких. Заболевание возникает преимущественно у больных атопической бронхиальной астмой (90% всех случаев аспергиллеза), а также при муковисцидозе и у лиц с ослабленным иммунитетом.
Впервые заболевание было выявлено и описано в Великобритании в 1952 году среди больных бронхиальной астмой, у которых отмечалось длительное повышение температуры тела. В настоящее время аллергический бронхолегочный аспергиллез встречается чаще у людей в возрасте от 20 до 40 лет и диагностируется у 1-2% больных бронхиальной астмой. Поражение дыхательных путей грибами аспергиллами представляет особую опасность для лиц с врожденным и приобретенным иммунодефицитом.
Причины
Возбудитель аллергического бронхолегочного аспергиллеза – дрожжеподобные грибы из рода аспергилл. Всего известно около 300 представителей этих микроорганизмов, 15 из которых могут вызывать развитие инфекционно-аллергического воспаления при попадании в дыхательные пути. В подавляющем большинстве случаев плесневый микоз в бронхах возникает при проникновении Aspergillus fumigatus.
Распространены аспергиллы повсеместно, споры грибов находятся в воздухе и летом, и зимой. Любимые места обитания этих микроорганизмов – влажная, заболоченная местность, почвы с богатым содержанием органических удобрений, скверы и парки с опавшими листьями, жилые и нежилые помещения с повышенной влажностью воздуха (санузлы, ванные комнаты, подвалы в старых домах), земля комнатных растений, клетки птиц, кондиционеры.
Споры грибов Aspergillus во время вдоха попадают в дыхательные пути, оседают на слизистой оболочке бронхов, прорастают и начинают свою жизнедеятельность. При этом происходит выброс протеолитических ферментов, повреждающих клетки эпителия бронхов. Реакция иммунной системы на антигены аспергилл вызывает образование медиаторов аллергии, синтез иммуноглобулинов E, A и G, развитие воспалительного процесса аллергической природы в бронхах.
Основными факторами риска, облегчающими развитие аллергического бронхолегочного аспергиллеза, являются наследственная предрасположенность (наличие бронхиальной астмы и других аллергических заболеваний у родственников), длительный контакт с аспергиллами (работа на приусадебном участке, животноводческих фермах, мукомольных предприятиях), снижение защитных сил организма (первичный и вторичный иммунодефицит, хронические заболевания бронхолегочной системы, болезни крови, злокачественные новообразования и др.).
Симптомы
Аллергический бронхолегочный аспергиллез в подавляющем большинстве случаев развивается у больных атопической бронхиальной астмой, чаще в осенне-весенний период, то есть в холодную сырую погоду. Болезнь начинается остро, с озноба, повышения температуры до 38-39 градусов, появления болей в грудной клетке, кашля со слизисто-гнойной мокротой, кровохарканья. При этом становятся более выраженными и симптомы бронхиальной астмы (чувство нехватки воздуха, повторяющиеся приступы удушья). Отмечаются признаки интоксикации организма: общая слабость, сонливость, бледность кожных покровов, отсутствие аппетита, снижение массы тела, длительное сохранение субфебрильной температуры и т. д.
При хроническом течении аллергического бронхолегочного аспергиллеза проявления болезни могут быть стертыми – без признаков интоксикации, с периодическим кашлем со слизистой мокротой, в которой могут быть коричневатые включения, небольшой одышкой при физических нагрузках, чувством нехватки воздуха. Если аспергиллез протекает на фоне иммунодефицита, в клинической картине будут присутствовать симптомы основного заболевания (острого лейкоза, туберкулеза легких, саркоидоза, обструктивной болезни легких, злокачественного новообразования конкретной локализации).
Диагностика
Диагноз аллергического бронхолегочного аспергиллеза устанавливает врач-пульмонолог и аллерголог-иммунолог на основании изучения анамнеза, клинической картины заболевания, данных лабораторных и инструментальных исследований, аллергологических проб.
Анамнез заболевания может указывать на наследственную отягощенность по аллергическим заболеваниям, наличие атопической бронхиальной астмы у пациента, периодический или длительный контакт с аспергиллами в быту или в процессе профессиональной деятельности. При физикальном обследовании примерно у половины больных аллергическим бронхолегочным аспергиллезом определяется притупление перкуторного звука в верхних отделах легких и прослушивание при аускультации влажных мелкопузырчатых хрипов, а также признаки нарушения общего состояния – одышка, бледность кожных покровов, потливость, субфебрилитет или гипертермия.
При лабораторном исследовании в периферической крови определяется эозинофилия (более 20%), иногда отмечается лейкоцитоз и повышение СОЭ. При цитологическом анализе мокроты выявляется преобладание эозинофилов, при микроскопии мокроты могут определяться элементы мицелия аспергилл. Бактериологическое исследование мокроты позволяет выявить культуру Aspergillus fumigatus при росте грибов на питательных средах.
Проводятся кожные аллергологические тесты с экстрактом из аспергилл (выявляется типичная реакция немедленного типа). Диагноз аллергического бронхолегочного аспергиллеза подтверждается при определении повышенного уровня общего иммуноглобулина E и специфических IgE и IgG к Aspergillus fumigatus в сыворотке крови. При проведении бронхографии и компьютерной томографии выявляются проксимальные бронхоэктазы, «летучие» инфильтраты в легких.
Дифференциальная диагностика аллергического бронхолегочного аспергиллеза проводится с туберкулезом легких, саркоидозом, хронической обструктивной болезнью легких, эозинофильными легочными поражениями другой этиологии.
Лечение
Основные направления лечения аспергиллеза с поражением бронхолегочной системы – противовоспалительная терапия, уменьшение сенсибилизации организма и снижение активности аспергилл.
В острый период заболевания назначаются системные глюкокортикостероидные гормоны на протяжении не менее шести месяцев (препарат выбора – преднизолон). Применение глюкокортикостероидов начинают в лечебных дозировках и продолжают до полного рассасывания инфильтратов и нормализации титров антител, после чего переходят на поддерживающий прием еще на протяжении 4-6 месяцев. После полного купирования воспалительного процесса, то есть в стадии ремиссии, начинают проводить противогрибковую терапию амфотерицином B или траконазолом в течение 4-8 недель.
Для профилактики рецидивов аллергического бронхолегочного аспергиллеза необходимо обеспечить максимальное снижение контакта с аспергиллами, а при наличии такой возможности – переезд в высокогорную местность с сухим климатом.
Аллергический бронхопульмональный аспергиллез: причины, симптомы, диагностика, лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Аллергический бронхопульмональный аспергиллез представляет собой реакцию гиперчувствительности к Aspergillus fumigatus, который встречается почти исключительно у больных бронхиальной астмой или, реже, муковисцидозом. Иммунные реакции на аспергиллюсные антигены вызывают обструкцию дыхательных путей и, если отсутствует лечение, бронхоэктазы и легочный фиброз.
Симптомы аллергического бронхопульмонального аспергиллеза соответствуют таковым при бронхиальной астме, с дополнением в виде продуктивного кашля и, иногда, лихорадки и анорексии. Диагноз подозревается на основании анамнеза и результатов инструментальных обследований и подтверждается аспергиллюсной кожной пробой и определением уровня IgE, циркулирующих преципитинов и антител к A. fumigatus. Лечение аллергического бронхопульмонального аспергиллеза проводится глюкокортикоидами и итраконазолом при рефрактерном течении заболевания.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Что вызывает аллергический бронхопульмональный аспергиллез?
Аллергический бронхопульмональный аспергиллез развивается, когда дыхательные пути пациентов с бронхиальной астмой или муковисцидозом колонизируются аспергиллой (повсеместно распространенный почвенный гриб). По неясным причинам колонизация у этих пациентов вызывает выработку антител (IgE и IgG) и реакции клеточного иммунитета (реакции гиперчувствительности типа I, III и IV) на аспергиллезные антигены, приводя к частым, повторным обострениям бронхиальной астмы. Со временем иммунные реакции вместе с прямым токсическим действием гриба приводят к повреждению дыхательных путей с развитием дилятации и, в конечном счете, бронхоэктазов и фиброза. Гистологически заболевание характеризуется обтурацией слизью дыхательных путей, эозинофильной пневмонией, инфильтрацией альвеолярных перегородок плазматическими и мононуклеарными клетками и увеличением количества бронхиолярных слизистых желез и кубических клеток. В редких случаях идентичный синдром, названный аллергическим бронхопульмональным микозом, в отсутствие бронхиальной астмы или муковисцидоза вызывают другие грибы, например Penicillum, Candida, Curvularia, Helminthosporium и/или Drechslera spp.
Аспергилла находится интралюминарно, но не инвазивна. Таким образом, аллергический бронхопульмональный аспергиллез нужно отличать от инвазивного аспергиллеза, который встречается исключительно у пациентов с ослабленным иммунитетом; от аспергиллом, которые представляют собой скопления аспергилл у пациентов с известными кавернозными поражениями или кистозными образованиями в легких; и от редкой аспергиллезной пневмонии, которая встречается у больных, длительно получающих низкие дозы преднизолона (например, больные с ХОБЛ).
Какие симптомы имеет аллергический бронхопульмональный аспергиллез?
Симптомы аллергического бронхопульмонального аспергиллеза аналогичны таковым при бронхиальной астме или обострении легочного муковисцидоза, с дополнительно имеющимся кашлем, выделением грязно-зеленой или коричневой мокроты и, иногда, кровохарканьем. Лихорадка, головная боль и анорексия — частые системные симптомы тяжелого заболевания. Симптомы — это проявления обструкции дыхательных путей, специфичными являются хрипы и удлиненный выдох, которые неотличимы от обострения бронхиальной астмы.
Стадии алергического бронхопульмонального аспергиллеза
- I — Острая — Все диагностические критерии присутствуют
- II — Ремиссия — Отсутствие симптомов более 6 месяцев
- III — Рецидив — Появление одного или нескольких диагностических признаков
- IV — Рефрактерная — Зависимость от глюкокортикоидов или рефрактерность к лечению
- V — Фиброз — Диффузный фиброз и бронхоэктазы
Стадии не прогрессируют последовательно.
Как диагностируется аллергический бронхопульмональный аспергиллез?
Диагноз подозревается у больных бронхиальной астмой при любой частоте обострений, при наличии мигрирующих или неразрешающихся инфильтратов на рентгенографии грудной клетки (часто из-за ателектаза от слизистой пробки и закупорки бронха), выявлении признаков бронхоэктазов с помощью методов визуализации, выявлении A. fumigatus при бактериологическом исследовании и/или выраженной периферической эозинофилии. Другие рентгенологические находки включают затемнение в виде ленты или пальца перчатки вследствие наличия слизистых включений и линейных теней, указывающих на отечность стенок бронхов. Эти признаки также могут присутствовать при бронхоэктазах, вызванных другими причинами, но признак кольца с печаткой вследствие увеличенных дыхательных путей, прилежащих к сосудистой сети легких, отличает бронхоэктазы от аллергического бронхопульмонального аспергиллеза на КТ высокого разрешения.
Диагностические критерии аллергического бронхопульмонального аспергиллеза
- Бронхиальная астма или муковисцидоз
- Повышенный уровень аспергиллоспецифических IgE и IgG
- Повышенный сывороточный IgE (> 1000нг/мл)
- Проксимальные бронхоэктазы
- Папулезно-гиперергическая реакция кожи на аспергиллезные антигены
- Эозинофилия крови (> 1 х 109)
- Сывороточные преципитины к аспергиллезным антигенам
- Мигрирующий или фиксированный легочный инфильтрат
- Отмечены минимальные существенные критерии.
- Включение проксимальных бронхоэктазов спорно и, возможно, не требуется для диагноза.
Было предложено несколько диагностических критериев, но на практике обычно оценивают четыре существенных критерия. При положительном тесте с аспергиллезным антигеном (немедленная реакция в виде волдыря и покраснения лица) следует определить сывороточное содержание IgE и аспергиллезных преципитинов, хотя положительная кожная проба может быть у 25 % пациентов с бронхиальной астмой без аллергического бронхопульмонального аспергиллеза. При уровне IgE больше 1000 нг/мл и положительном тесте на преципитины следует определить содержание специфических антиаспергиллезных иммуноглобулинов, хотя до 10 % здоровых пациентов имеют циркулирующие преципитины. Анализ на аспергиллёз: антитела к возбудителю аспергиллеза в крови позволяет обнаружить грибковоспецифичные антитела IgG и IgE в концентрациях, по крайней мере в два раза выше, чем у пациентов без аллергического бронхопульмонального аспергиллеза, подтверждает диагноз. Всякий раз, когда результаты расходятся, например, IgE больше 1000 нг/мл, но тесты на специфические иммуноглобулины отрицательны, исследование необходимо повторять, и/или пациент должен наблюдаться в течение долгого времени, чтобы окончательно установить или исключить диагноз «аллергический бронхопульмональный аспергиллез».
Результаты, вызывающие подозрение, но не специфичные для данного заболевания, включают наличие в мокроте мицелия, эозинофилию и/или кристаллы Шарко-Лейдена (удлиненные эозинофильные тельца, сформированные из эозинофильных гранул) и кожную реакцию замедленного типа (эритема, отек и болезненность через 6-8 ч) на аспергиллезные антигены.
 [6], [7], [8], [9], [10], [11], [12], [13]
[6], [7], [8], [9], [10], [11], [12], [13]












