
- Этиология
- Классификация синдрома Рейтера
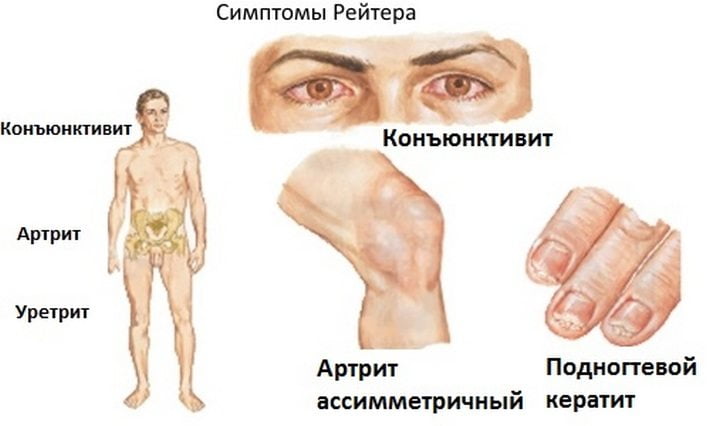
- Характерные симптомы
- Стадии заболевания
- Причины появления
- Диагностика синдрома Рейтера
- Терапевтические меры
- Профилактика
Болезнь Рейтера – аутоиммунное заболевание аллергического типа, сопровождается уретритом, конъюнктивитом и полиартритом. Вторичное патологическое состояние развивается после перенесенных инфекционных заболеваний кишечника и мочеполовой системы. Лечение синдрома Рейтера антибактериальными, противовоспалительными и антигистаминными препаратами ведет к полному выздоровлению, изредка процесс переходит в хроническое течение.

Этиология
Первые случаи синдрома Рейтера были описаны в начале прошлого столетия немецким военным доктором, по фамилии которого и названо заболевание. После перенесенной кишечной инфекции среди военнослужащих были зафиксированы случаи с одновременным поражением глаз, мочевой системы и суставов. Именно это состояние и назвали — болезнь Рейтера.
Развивается патология чаще у мужчин в возрасте до 35 лет после заражения венерическими заболеваниями с генетической предрасположенностью. Зафиксированы единичные случаи у детей и людей старшего возраста. Почти каждый из заболевших был носителем антигена HLA B27. Специфический белок локализуется на поверхности иммунных клеток, является одним из звеньев, обеспечивающих иммунные реакции.
У носителей антигена повышается риск заболеть серонегативными спондилоартритами, к которым относят болезнь Бехтерева, синдром Рейтера, острый увеит, ювенильный артрит. С другой стороны антиген защищает от таких патологий, как герпес, гепатит С, ВИЧ — инфекция.
Среди здорового населения выявляется до 10% антигеноносителей, встречаются случаи приобретенного состояния при приеме лекарственных препаратов – Сульфалазин, Каптоприл, Пеницилламин.
Классификация синдрома Рейтера
В медицинской практике различаются две формы болезни Рейтера:
- Спорадическая – развивается после венерических заболеваний, вызываемых хламидиями. Состояние появляется у отдельных людей, не имеет массового характера.
- Эпидемическая – появляется после сальмонеллеза, дизентерии, кишечного иерсиниоза. Патология возникает чаще в теплое время года, когда возможны эпидемии кишечных инфекций.
По длительности лечения течение болезни можно разделить на острое, которое продолжается до полугода и хроническое, не ограниченное по длительности.

Характерные симптомы
Признаки болезни Рейтера можно разделить на три группы, проявляющиеся друг за другом или одновременно:
- Уретрит – воспаление внутренних стенок мочевого канала. Симптомами являются рези и болезненное мочеиспускание, выделения гнойного характера. Если во время не начато лечение, к воспалению уретры присоединяется простатит.
- Конъюнктивит – аллергическое поражение слизистой оболочки глаз, представленное воспалением конъюнктивы. У больного чешутся и краснеют глаза, появляется слезотечение, небольшой отек век. Реакция распространяется на оба глаза, проходит в течение недели без специфического лечения.
- Артрит – поражение суставов может появиться не сразу. Появление симптома отмечается спустя неделю или месяц. Воспалительный процесс сопровождается интенсивными болями. Артрит поражает несколько сочленений, происходит это постепенно. Вначале болеть начинают суставы верхнего пояса, затем патология спускается на нижерасположенные соединения костей.
Суставное воспаление сопровождается синовитом. Пораженный участок отекает незначительно, в суставе скапливается умеренное количество патогенного содержимого. Отмечаются случаи общей интоксикации с появлением лихорадочного состояния.
При этом страдает двигательная функция, при длительном течении патология поражает сначала верхние конечности, затем нижние, после чего человеку становится тяжело передвигаться самостоятельно.
К основной триаде можно добавить поражение слизистой оболочки слизистой полости рта. Во рту появляются эрозивные гиперемированные язвы. Больной не может нормально принимать пищу, острая болезненность доставляет неприятные ощущения. Одним из частых осложнений во время течения болезни Рейтера является баланит (воспаление головки полового члена).
Дополнительными патологиями со стороны глаз может стать кератит и ирит. При кератите воспаляется роговица, синдром проявляется помутнением, появлением мелких язв на глазу и сильной болью. Ирит характеризуется воспалительными процессами на сосудистой оболочке глазного яблока. У человека резко снижается зрения, частое помутнение в глазах, наблюдается светобоязнь и слезотечение.
На теле появляются красные пятна, преимущественно на ладонях и подошвах стоп. Постепенно участки ороговеют, приводя к кератодермии. Со стороны сердечно-сосудистого тракта страдает сердечная мышца. Наблюдается развитие миокардита и миокардиодистрофии.
Стадии заболевания
Существуют две стадии болезни Рейтера:
- Инфекционная – начальная стадия появляется сразу после возникновения очага инфекции в мочеполовой системе. Период характеризуется восприимчивостью к лечению непосредственно против возбудителя инфекции. Если в ранний период добиться ликвидации очага воспаления, десенсибилизирующий контрагент прекратит свое влияние и выздоровление наступит быстрее.
- Иммунная – затяжной процесс приводит к развитию хронического иммунного ответа организма на длительное присутствие аллергена. На этом этапе развитие болезни не связано с первичной инфекцией, избавление от возбудителя не приносит положительного результата для лечения синдрома.
Причины появления
Почему появляется синдром Рейтера, выяснялось не один год учеными медиками. Основными провоцирующими факторами являются:
- перенесенные патологии, передающиеся половым путем, возбудителем которых является хламидия;
- присутствие хламидии в организме, доказано, что скрытые формы не проявляются, и человек может не подозревать, что внутри паразитирует вредоносный микроорганизм;
- кишечная группа инфекций – дифтерия, сальмонеллез, эширехиозы;
- наличие в организме антигена HLA B27, у предыдущих поколений может отмечаться случаи таких заболеваний, как псориаз, ревматоидные и ювенильные артриты, чаще всего крестцово-повздошных сочленений.

Диагностика синдрома Рейтера
Для подтверждения диагноза больной направляется к ряду медицинских специалистов: урологу, окулисту, ортопеду, ревматологу, иммунологу. Из лабораторных исследований назначают:
- лабораторное исследование крови: повышенная скорость оседания лейкоцитов и их увеличенное количество укажет на наличие воспаления;
- мазок из половых органов – наличие хламидий;
- при пункции из сустава проводится анализ жидкости на выявление возбудителя;
- биохимическое исследование крови на наличие ревматоидного фактора;
- анализ мочи по Нечипоренко подтверждает воспаление в уретре;
- определение антихламидийных антител в сыворотке крови;
- иммунологическое исследование крови на определение антигеноносительства;
- электрокардиограмма при нарушении работы сердца;
- рентгенография для обследования суставов;
- ультразвуковое исследование для определения количества и характера образовавшегося выпота в суставной сумке.
Терапевтические меры
При развитии острой фазы лечение болезни Рейтера направлено на устранение очага инфекции и воздействие на возбудителя:
- Антибиотики, активные по отношению к хламидии, купируют инфекционный процесс, уничтожая возбудителя. Спирамицин, Азитромицин, Левофлоксацин – одни из часто назначаемых препаратов, выписывать препараты может только врач, консультация обязательна! Данная группа препаратов вызывает нарушение микрофлоры кишечника. Для профилактики этого состояния назначается параллельный прием пробиотиков – Линекс, Нормабакт.
- Нестероидные противовоспалительные средства для снятия воспаления и обезболивающего эффекта – Индометацин, Кеторолак, Диклофенак.
- Антигистаминные препараты (Тавегил, Супрастин, Астемизол) блокируют аллерген, избавляют от проявлений десенсибилизации организма.
- Дезинтоксикационные средства для очищения крови и выведения токсинов из организма, применяются в форме диффузных растворов для внутривенного введения – Гемодез, Реополиглюкин, Полиамин.
- Витаминные комплексы для укрепления организма.
Лечение первой стадии не требует госпитализации, прогноз всегда благоприятный, больной быстро идет на поправку. При хроническом течении болезни Рейтера назначается стационарное лечение.
При этом проводится:
- Внутривенная антибиотикотерапия (Джозамицин, Ампициллин, Азитромицин) для антибактериального эффекта.
- Иммунносупрессоры – лекарственные средства, угнетающие иммунитет. Такролимус, Отесла, Ксолар – защищают организм от губительного воздействия иммунных клеток на собственный организм.
- Противоаллергическое лечение с помощью антигистаминных препаратов – Цетиризин, Меклизин, Астемизол.
- При длительном течении полиартрита назначается лечебная пункция с выкачиванием экссудата и терапевтическим промыванием растворами глюкокортикостероидов – Гидрокортизона, Преднизолона.
- На данном этапе эффективны физиотерапевтические процедуры. Назначаются сеансы фонофореза с использованием стероидного гормона – Гидрокортизона.
Для симптоматического лечения при артритах назначаются хондропротекторы. Структум, Терафлекс, Артра препятствуют разрушению сустава, останавливают дегенеративные процессы в хрящевой ткани.
Для облегчения состояния глаз капают антигистаминные капли – Аллергодил, Лекролин, Алломид. Глазные средства снимают покраснения, устраняют зуд и слезотечение.

Профилактика
К мерам предупреждения болезни можно отнести:
- не вести развратную половую жизнь, соблюдать гигиену
- своевременное лечение заболеваний мочеполовой системы;
- обязательное лечение обоих партнеров при наличии венерического заболевания у одного из них.
На ранних этапах болезни Рейтера выздоровление наступает быстро без последствий для организма. Если подключаются аутоиммунные процессы, хроническое течение характеризуется присутствием остаточных явлений, которые находятся в стадии ремиссии.
При отсутствии лечения или неправильных действиях возможен летальный исход, поэтому обращение к специалисту необходимо при появлении первых симптомов со стороны любого органа.
Болезнь Рейтера: симптомы у женщин и мужчин, лечение

Синдром Рейтера в 80% случаев диагностируется у мужчин в возрасте 20-40 лет. Заболевание крайне редко выявляется у женщин и детей. Для него характерно одновременное или последовательное поражение суставов, урогенитального тракта и слизистых оболочек глаз. Лечение синдрома Рейтера —консервативное, с использованием препаратов различных клинико-фармакологических групп — антибиотиков, гепатопротекторов, антимикотиков, нестероидных противовоспалительных средств.
Краткое описание заболевания
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Синдром Рейтера — ревматическая воспалительная патология, спровоцированная проникновением в организм возбудителей урогенитальных или кишечных инфекций. Наиболее часто она развивается после внедрения хламидий. Эти микроорганизмы способны длительно паразитировать в клетках хозяина в форме непостоянных (необязательных) структурных элементов цитоплазмы. Течение синдрома Рейтера подразделяется на 2 стадии. На первой — инфекционной — возбудитель находится в мочеполовой системе или кишечнике. А на иммунопатологической стадии он активизируется, поражая конъюнктиву, синовиальные суставные оболочки.
Причины появления синдрома Рейтера
В основе патогенеза синдрома Рейтера лежит нарушение функционирования иммунной системы. Проникновение инфекционных возбудителей в организм человека приводит к контакту со специфическими антигенами HLA B27. Результатом становится формирование сложных белковых комплексов. В ответ на их присутствие в организме продуцируются антитела, атакующие собственные клетки организма. В зависимости от этиологического фактора выделяют две формы патологии:
- спорадическая (болезнь Рейтера), возникает после урогенитальных инфекций;
- эпидемическая (синдром Рейтера), спровоцирована внедрением возбудителей кишечных инфекций — дизентерии, иерсиниоза, сальмонеллеза.
Обнаружена наследственная предрасположенность к развитию заболевания. Наиболее часто оно выявляется у людей, чьи родственники страдают от псориаза, анкилозирующего спондилоартрита, двухстороннего воспаления крестцово-подвздошных суставов.
Симптоматика патологии
Для клинической картины синдрома Рейтера характерно сочетанное поражение мелких и крупных суставов, мочеполового тракта, глаз, кожных покровов, слизистых, а при отсутствии врачебного вмешательства — почек, аорты, сердца. Патология может быть острой (до полугода), затяжной (до года), хронической (дольше 12 месяцев).
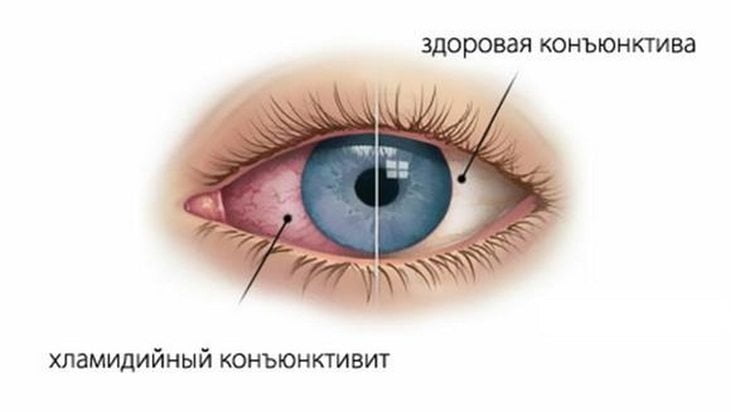
Поражение глаз
При синдроме Рейтера развиваются конъюнктивит, ирит, увеит, иридоциклит, ретинит, кератит или ретробульбарный неврит. Поражение слизистых глаз проявляется болями, светобоязнью, слезотечением, гиперемией (перенаполнением кровью сосудов), двоением предметов, мельканием «мушек», темных пятен, цветных кругов. Признаки конъюнктивита могут быть выражены слабо, исчезать на время и возникать вновь. Но чаще именно сильные боли в глазах и снижение остроты зрения становятся причинами обращения к врачу.
Со стороны мочеполовой системы
Болезнь Рейтера всегда манифестирует признаками уретрита — воспаления стенок уретры (мочеиспускательного канала). Сначала появляются зуд, жжение, болезненные ощущения только при опорожнении мочевого пузыря. Впоследствии возникновение этих симптомов возможно в любое время дня и ночи. Учащаются позывы к мочеиспусканию, при этом выделяется скудное количество мутной мочи. Кожа вокруг уретры краснеет, воспаляется, при касании ощущается болезненность. Достаточно редко уретрит протекает бессимптомно, но при проведении лабораторных исследований определяется скрытое течение воспаления по повышенному количеству лейкоцитов.

Суставы
Ведущий признак синдрома Рейтера — реактивный артрит, развивающийся спустя 4-6 недель после поражения мочеполовой системы. Для патологии характерно последовательное лестничное (от серединных структур к отдаленным) вовлечение суставов в воспалительный процесс. Обычно асимметрично повреждаются межфаланговые, плюснефаланговые, голеностопные, коленные сочленения ног. Возникают боли в суставах, усиливающиеся при ходьбе, отечность, скованность движений. Кожа над суставами краснеет, становится горячей на ощупь. Течение синдрома Рейтера нередко сопровождают сакроилеиты, пяточные бурситы, шпоры, тендиниты.

Другие симптомы
В 30-50% случаев отмечается поражение слизистых оболочек и кожных покровов. Воспаляется по типу глоссита или стоматита слизистая рта. У мужчин развивается баланопостит — острое или хроническое воспаление внутреннего листка крайней плоти и головки полового члена, баланит — воспаление кожи головки полового члена. Также типично появление красных папул, эритематозных пятен, участков с обильным шелушением на стопах, ладонях. Если человек длительное время не обращается за медицинской помощью, то возникают лимфоденопатия, миокардит, миокардиодистрофия, очаговая пневмония, плеврит, амилоидоз почек, нефрит. При осложненном течении синдрома Рейтера высока вероятность бесплодия, эректильной дисфункции.

К какому специалисту обратиться
Разнообразная симптоматика синдрома Рейтера обуславливает частые первичные обращения пациентов к урологам, офтальмологам, ортопедам, нефрологам, кардиологам. Врачи этих узких специализаций обладают всеми навыками диагностирования аутоиммунной патологии. После проведения необходимых исследований пациент будет направлен к ревматологу, который и займется дальнейшим лечением. Не станет ошибкой и обращение к врачу общего профиля — терапевту. По совокупности клинических проявлений он выпишет направление к ревматологу.

Общие принципы диагностики
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Помимо ревматолога, в диагностике синдрома Рейтера могут принимать участие венеролог, уролог офтальмолог, гинеколог. По результатам общеклинических исследований обнаруживаются гипохромная анемия, лейкоцитоз крови, повышенный уровень скорости оседания эритроцитов (СОЭ). Увеличение количества лейкоцитов в моче выявляется при проведении проб — по Нечипоренко, трехстаканной. Биохимические исследования помогают установить повышенные уровни:
- глобулинов;
- серомукоидов;
- сиаловых кислот;
- фибрина;
- С-реактивных белков.
Для обнаружения хламидий биологические образцы (сперма, синовий, соскобы с уретры, конъюнктивы) окрашиваются по Романовскому-Гимзе. Инфекционные возбудители обнаруживаются и при проведении полимеразной цепной реакции, иммуноферментного анализа. Наиболее информативна из инструментальных исследований рентгенография. На полученных изображениях визуализируются частичные сращения суставных щелей, эрозии, наличие шпор, односторонний сакроилеит.
Как лечить синдром Рейтера
Лечение синдрома Рейтера направлено на устранение всех симптомов, коррекцию иммунного ответа, предупреждение прогрессирования заболевания. Основная цель проводимой терапии — достижение устойчивой ремиссии с помощью препаратов, физиопроцедур, ЛФК.

Медикаментозная терапия
В терапевтические схемы при синдроме Рейтера обязательно включаются иммунокоррегирующие препараты — иммуномодуляторы, адаптогены, индукторы интерферона. Они корректируют работу иммунной системы, повышают невосприимчивость организма к действию провоцирующих факторов. В случаях тяжелого течения патологии практикуется проведение антигистаминной терапии (курсовой прием противоаллергических средств). При необходимости пациентам показана экстракорпоральная гемокоррекция (плазмаферез, каскадная фильтрация плазмы, криоаферез).
Антибактериальное лечение
Антибиотикотерапия проводится 2-3 курсами по 14-20 дней с небольшими перерывами. В ходе лабораторных исследований определяется вид инфекционных агентов, а также их резистентность к препаратам. При составлении лечебной схемы в нее включаются средства, которым наиболее чувствительны возбудители. Могут применяться следующие антибактериальные препараты в различных комбинациях:
- тетрациклины — преимущественно Доксициклин;
- фторхинолоны — Ломефлоксацин, Офлоксацин, Ципрофлоксацин;
- макролиды — Кларитромицин, Азитромицин, Эритромицин.
Реже используются цефалоспорины 2 и 3 поколения, защищенные клавулановой кислотой полусинтетические пенициллины. Антибиотикотерапия может обычно дополняется приемом гепатопротекторов, противогрибковых средств, протеолитических ферментов, поливитаминов.
Противовоспалительная терапия
Для купирования внутрисуставного воспаления применяются препараты в различных лекарственных формах. Справиться с острым патологическим процессом позволяет внутримышечное, периартикулярное, внутрисуставное введение инъекционных растворов. Умеренно выраженные боли и воспаление устраняются приемом таблеток. Избавиться от слабых дискомфортных ощущений помогает локальное нанесение мазей и гелей.
| Противовоспалительные препараты | Наименования лекарственных средств |
| Базисные средства | Сульфасалазин, Метотрексат, Азатиоприн, Циклоспорин, Пеницилламин |
| Нестероидные противовоспалительные препараты | Целекоксиб, Эторикоксиб, Рофекоксиб, Нимесулид, Ибупрофен, Ксефокам, Индометацин, Кетопрофен, Мелоксикам, Диклофенак |
| Глюкокортикостероиды | Преднизолон, Дипроспан, Метилпреднизолон, Флостерон, Дексаметазон |
| Наружные средства | Вольтарен, Фастум, Артрозилен, Долгит, Диметилсульфоксид, Ортофен, Быструмгель |
Физиотерапия
Сразу после купирования острого воспаления, устранения сильных болей пациентам назначаются сеансы физиотерапии — УВЧ-терапии, диатермии, магнитотерапии, лазеротерапии. Часто используется электрофорез или ультрафонофорез с протеолитическими ферментами, гормональными средствами, анестетиками, витаминами группы B, хондропротекторами. В период ремиссии рекомендовано грязелечение, классический и вакуумный массаж, сероводородные, жемчужные, углекислые, радоновые ванны, минеральные воды.
При затяжных, трудно поддающихся лечению инфекциях применяется ультрафиолетовое облучение крови. Из вены пациента извлекается небольшое количество крови и пропускается через аппарат для ее облучения УФ-лучами.
Лечебная физкультура
Ежедневные занятия лечебной физкультурой становятся отличной профилактикой обострений реактивного артрита. При синдроме Рейтера подбором упражнений занимается врач ЛФК. Он учитывает локализацию патологии, тяжесть ее течения, выраженность симптоматики. Так как чаще всего поражаются крупные и мелкие суставы ног, то именно им уделяется повышенное внимание. Обычно пациентам рекомендованы вращения коленями в положении лежа (имитация езды на велосипеде), подъемы ног и отведения их в стороны, перекатывания по полу бутылки, наполненной водой. Летом полезна ходьба босиком по песку, мелкой гальке, траве. Зимой для укрепления мышц стопы можно использовать ортопедические коврики.
Народное лечение
Синдром Рейтера — аутоиммунная патология, поэтому лечению народными средствами он не поддается. Многие из них оказывают слабое общее или местное иммуностимулирующее действие, что может спровоцировать очередной болезненный рецидив.
К чему приводит заболевание
При отсутствии лечения реактивный артрит переходит в хроническую форму. Суставы постепенно разрушаются, атрофируются мышцы. Создаются все предпосылки для развития плоскостопия, деформирующего остеоартроза. Тяжелое течение синдрома Рейтера приводит к развитию амилоидоза — заболеванию, для которого характерны поражения почки (нефротический синдром, отечный синдром), сердца (сердечная недостаточность, аритмии), желудочно-кишечного тракта, кожи.
Профилактика, прогноз и диета при синдроме Рейтера
Прогноз преимущественно благоприятный. При соблюдении всех врачебных рекомендаций патология переходит в устойчивую ремиссию. Но это не исключает появление рецидивов через несколько лет. Профилактика заболевания заключается в своевременном лечении кишечных и урогенитальных инфекций. Ревматологи рекомендуют пополнить рацион продуктами с высоким содержанием витаминов и микроэлементов — свежими овощами, фруктами, зеленью, творогом, жирной морской рыбой.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Синдром Рейтера: механизм возникновения, признаки, диагностика, как лечить

Синдром Рейтера – системное заболевание, проявляющееся клиническими признаками воспаления уретры, простаты, суставов и глаз. Аутоиммунный процесс, лежащий в основе патологии, развивается в результате проникновения в организм патогенных бактерий или вирусов. Возбудители дизентерии, сальмонеллеза, иерсиниоза и хламидиоза могут спровоцировать синдром Рейтера.

триада симптомов, составляющих основу синдрома Рейтера
Болезнь Рейтера имеет несколько наименований: реактивный уроартрит, ревматоидоподобный артрит с очагом инфекции в мочеполовых органах. Патология чаще всего регистрируется у молодых людей и зрелых мужчин. У женщин и детей заболевание встречается крайне редко. Половые гормоны играют определенную роль в развитии синдрома и влияют на аутоиммунные процессы. Этим объясняется неравномерная заболеваемость среди мужчин и женщин.
Синдром Рейтера протекает в две стадии. Первая инфекционная стадия характеризуется присутствием микробов в кишечнике или урогенитальном тракте. В основе второй стадии лежит иммунопатологическая реакция, проявляющаяся воспалением конъюнктивы, уретры и суставов.
Синдром Рейтера — хроническое, часто рецидивирующее заболевание. При отсутствии своевременного лечения развиваются тяжелые осложнения, часто приводящие к инвалидизации больного.
- спорадическая — единичные случаи болезни Рейтера, спровоцированные мочеполовой инфекцией;
- эпидемическая – поражение преимущественно мужчин, перенесших дизентерию, иерсиниоз, сальмонеллез.
Этиология

Синдром Рейтера – аутоиммунное заболевание, которое развивается под воздействием патогенных биологических агентов – бактерий и вирусов.
Чтобы сформировался патологический процесс, необходимо присутствие трех предрасполагающих факторов — иммунодефицита, инфицирования и генетической предрасположенности. Только в этом случае возможно развитие синдрома Рейтера.
- Хламидийная инфекция передается половым и бытовым путем. Синдром Рейтера начинается с уретрита, который возникает после незащищенного полового акта или обострения хронических недугов мочевыделительной системы. Хламидии – внутриклеточные паразиты, обнаруживаемые в эпителии урогенитального тракта и приводящие к воспалению уретры, простаты, яичек. Внутриклеточное обитание хламидий надежно защищает их от многих антибактериальных препаратов, действующих вне живой клетки. В женском организме хламидии длительно персистируют, не вызывая развития патологии. Из очага поражения микробы распространяются с током крови или лимфы по всему организму.
- Кишечная инфекция передается контактным путем и приводит к энтероколиту. Чаще всего возбудителями воспаления становятся шигеллы, сальмонеллы, иерсинии. Неблагоприятная эпидемическая обстановка в закрытых коллективах приводит к развитию болезни Рейтера. После перенесенного энтероколита микробы продолжают паразитировать в организме больного, вызывая дисфункцию органов иммунной системы у предрасположенных к патологии лиц.
- В единичных случаях спровоцировать синдром Рейтера могут уреаплазмы и микоплазмы, антигенная структура которых во многом совпадает с маркерами соединительной ткани суставов.
Наследственная предрасположенность и иммунные процессы — основные этиологические факторы артрита.
Патогенетические звенья синдрома Рейтера:
- заражение хламидиями или энтеробактериями,
- формирование в мочеполовых органах и пищеварительном тракте первичного очага воспаления,
- распространение микробов гематогенным путем в различные ткани,
- нарушение работы иммунной системы,
- развитие аутоаллергии,
- выработка антител против собственных тканей.
У генетически предрасположенных лиц формируется своеобразная реакция на чужеродные антигены – бактерии, способные вызвать подобный иммунный ответ организма. Циркулирующие иммунные комплексы разрушают соединительнотканные элементы суставов, эпителиоциты слизистой уретры и конъюнктивы.
Симптоматика
Болезнь Рейтера проявляется клинически спустя 3-4 недели после перенесенной острой инфекционной патологии – сальмонеллеза, шигеллеза, хламидиоза. Одновременно все симптомы при данном недуге не наблюдаются. Последовательное их появление обусловлено постепенным вовлечением в патологический процесс тканей и органов. У больных первым делом возникают признаки воспаления мочеиспускательного канала и предстательной железы у мужчин, шейки матки и придатков у женщин, а затем конъюнктивита и артрита.

возможные симптомы синдрома Рейтера
Поражение органов мочеполовой системы
У мужчин уретрит протекает малосимптомно, вяло и длительно. Он проявляется следующими признаками:
 дизурией,
дизурией,- поллакиурией,
- ощущением переполненного мочевого пузыря,
- отсутствием удовлетворения после мочеиспускания,
- гиперемией и склеиванием губок наружного отверстия уретры,
- болью при половом акте,
- снижением полового вличения, эректильной дисфункцией, половой слабостью,
- зудом и жжением после мочеиспускания,
- болью внизу живота.
По степени выраженности клинических явлений уретрит может быть затяжным, хроническим или острым, гнойным.
У женщин обычно возникает жжение и зуд во влагалище, режущая боль при мочеиспускании, поллакиурия, боль во время коитуса, нарушение менструального цикла, появление маточных кровотечений, в мазке и моче обнаруживают лейкоцитоз.
Поражение глаз
Глазная симптоматика появляется вслед за уретритом. Патология протекает в форме воспаления конъюнктивы, стекловидного тела, сетчатки, роговицы. Конъюнктивит обычно двухсторонний, слабовыраженный, проходящий в течение 2-3 дней. Встречаются более затяжные формы.

Больного беспокоят симптомы поражения глаз:
- боль и дискомфорт,
- слезотечение,
- слизистые или гнойные выделения,
- ухудшение зрения,
- отек верхнего века,
- инъекция склер,
- зуд и жжение в глазах,
- гиперемия глаз,
- боязнь яркого света.
Поражение суставов
 Воспаление суставов – основное проявление синдрома Рейтера, которое появляется через два месяца после уретрита. Обычно воспаляются 1-2 сустава, а в более редких и тяжелых случаях – множество суставов с развитием асептического полиартрита. В первую очередь поражаются суставы, которые несут на себе самую большую нагрузку.
Воспаление суставов – основное проявление синдрома Рейтера, которое появляется через два месяца после уретрита. Обычно воспаляются 1-2 сустава, а в более редких и тяжелых случаях – множество суставов с развитием асептического полиартрита. В первую очередь поражаются суставы, которые несут на себе самую большую нагрузку.
Для артрита характерно острое начало. Кожа над пораженным суставом краснеет, становится горячей и отечной. Возникает артралгия, деформация суставов, нарушается их функция, частично атрофируются мышцы.
У больных асимметрично поражаются суставы ног по «лестничному» принципу: голеностоп, колено, бедро.
Симптомы воспаления суставов:
- боль,
- асимметричность суставов,
- гиперемия или синюшность кожи над суставом,
- гипертермия и отечность кожи в области воспаления,
- сглаженность поверхности сустава,
- скованность в движениях по утрам,
- ограничение объема движений в суставе.
Поражение суставов стопы приводит к формированию плоскостопия и сосискообразной дефигурации пальцев. Патологические изменения в костях развиваются крайне редко.
Прочие симптомы

- Поражение кожи при болезни Рейтера проявляется эритемой и папулами на ладонях, трещинами на подошвах, шелушением и ороговением кожных покровов, полиморфными высыпаниями на лице и шее. Эритематозные пятна часто трансформируются в пустулы и бляшки, покрытые корками.
- Признаками поражения слизистых оболочек являются: эрозии на слизистой рта, у мужчин – баланит или баланопостит с явлениями гиперкератоза, у женщин — вульвит с множественными эрозиями.
- Поражение ногтевых пластинок отличается их утолщением, ломкостью и пожелтением.
- Воспаление и дисфункция внутренних органов возникает при тяжелой форме синдрома Рейтера. Развивается паховая лимфаденопатия — безболезненное увеличение лимфоузлов. Поражение сердца протекает по типу тахикардии и экстрасистолии. У больных отмечаются невралгии и невриты, менингиты и энцефалиты, вегетативные нарушения — раздражительность и бессонница. Если данный недуг не лечить, могут развиться тяжелые осложнения.

Патогномоничные симптомы болезни Рейтера сопровождаются проявлениями интоксикации и астенизации организма: субфебрильной температурой, недомоганием, утомляемостью, похудением.
Болезнь Рейтера рассматривается специалистами как хроническая рецидивирующая патология, проявления которой приступообразно возникают и исчезают спустя 2-3 месяца. Синдром Рейтера редко приводит к смерти больных.
Диагностические мероприятия

Специалисты могут заподозрить синдром Рейтера, выслушав жалобы больных и осмотрев их. Наличие признаков воспаления суставов в сочетании с симптомами поражения уретры и глаз позволяет предположить диагноз патологии.
- В общеклиническом анализе крови — снижение эритроцитов и повышение лейкоцитов.
- В общем анализе мочи — лейкоциты, белок и эритроциты в значительном количестве.
- В простатическом секрете при микроскопии определяется лейкоцитоз.
- Микробиологическое исследование отделяемого уретры, влагалища или шейки матки на микрофлору выявляет хламидии или уреаплазмы.
- ПЦР-диагностика – метод обнаружения ДНК возбудителя в биологическом материале.
- Синовиальная жидкость у больных вязкая и мутная за счет высокого содержания белка и лейкоцитов.
- В бактериологическом посеве кала обнаруживают иерсиний, шигелл, сальмонелл.
- Инструментальные методы исследования позволяют определить признаки поражения суставов. Наиболее информативными являются рентгенография и артроскопия. Данные рентгенологического исследования не выявляются разницы между болезнью Рейтера и прочими артритами — ревматическим, псориатическим.
- Серологические методы исследования определяют наличие в крови больных антител к возбудителям патологии. Для этого ставят следующие реакции: ИФА, РСК, РНГА.
- КТ и МРТ позволяют выявить нарушения в суставах, костях, внутренних органах и прилегающих к ним тканях.
Лечение

Лечением больных с синдромом Рейтера занимаются специалисты в области офтальмологии, урологии, гинекологии, вертебрологии, ревматологии. Терапевтические мероприятия заключаются в проведении иммуностимуляции, борьбы с микробами, устранении признаков воспаления и симптомов патологии. Результаты проводимой терапии зависят от общего самочувствия больного и стадии патологии.
- Антибактериальная терапия — назначение антибиотиков широкого спектра действия из группы тетрациклинов «Олететрин», «Метациклин», фторхинолонов «Пефлоксацин», «Левофлоксацин», макролидов «Клацид», «Эритромицин», «Олеандомицин».
- Длительная и интенсивная антибиотикотерапия может привести к побочному эффекту — нарушению микрофлоры кишечника. Чтобы этого не допустить, одновременно с приемом антибактериальных препаратов следует принимать про- и пребиотики – «Линекс», «Бифиформ», «Энтерол», а также антимикотические средства – «Клотримазол», «Пимафуцин», «Флуконазол».
- Препараты из группы НПВС – «Ибупрофен», «Индометацин», «Ортофен», «Нурофен», «Диклофенак».
- Поливитаминные комплексы – «Биовиталь», «Алфавит», «Витрум».
- Гепатопротекторные препараты – «Эссенциале», «Гепабене».
- Иммуномодулирующая терапия – «Ликопид», «Бронхомунал», «Полиоксидоний».
- Дезинтоксикация — введение коллоидных и кристаллоидных растворов, гемосорбция, плазмаферез, криоаферез.
- Антигистаминная терапия – «Тавегил», «Супрастин», «Диазолин».
- Глюкокортикостероиды – «Дипроспан», «Преднизолон».
- Цитостатики – «Метотрексат», «Циклофосфан».
- Симптоматическая терапия кожных поражений заключается в использовании кератолитической и глюкокортикостероидной мази. При артрите местно применяют мазь «Бутадион», гель «Вольтарен», крем «Долгит».
- При стихании острого процесса подключают физиотерапевтические процедуры: лечебную физкультуру, СВЧ-терапию, индуктотермию, ультразвук, амплипульстерапию, магнитотерапию, электрофорез с новокаином, УВЧ-терапию, лечебный массаж, диатермию, аппликации парафина, озокерита.
- Бальнеотерапия и грязелечение.
Ранняя диагностика и правильно организованная терапия позволяют добиться излечения за 3-6 месяцев и исчезновения очевидных симптомов на 1-2 года. Повторные атаки болезни Рейтера практически неизбежны. Рецидивы возникают у половины леченых пациентов.
Профилактика патологии заключается в:
- соблюдении санитарно-гигиенических норм и правил,
- своевременном лечении воспалительных заболеваний половых и мочевыделительных органов,
- ведении сексуальной жизни с постоянным партнером,
- использование средств контрацепции.
Все пациенты с синдромом Рейтера подлежат длительной диспансеризации. Особого внимания заслуживают больные с частыми рецидивами. Они наблюдаются у дерматовенеролога, уролога, ревматолога, кардиолога, окулиста.
Видео: о синдроме Рейтера
Синдром Рейтера
Реактивный артрит (ранее синдром Рейтера) — аутоиммунное заболевание, которое развивается в ответ на инфекцию. Воспаление и отек суставов, дискомфорт при мочеиспускании, изменение зрения — основные признаки синдрома Рейтера.
Пациентами с реактивным артритом лечит врач-ревматолог. Диагностика не является простой из-за многообразия и расплывчатости симптомов и отсутствия верификационного лабораторного теста. Все обследования направлены на исключение других типов артрита.
Мужчины болеют в 10 раз чаще, чем женщины. Большинство пациентов с реактивным артритом — молодые люди. Дети младшего возраста, как правило, имеют постдизентериальную форму, в то время как подростки и молодые мужчины заболевают после заражения хламидийной инфекцией.
Этиология
Инфекционные причины — основные этиологические факторы. Организмы, которые ассоциируют с реактивным артритом, включают:
• хламидию трахоматис;
• уреаплазму уреалитикум;
• гонококки Нейссера;
• шигеллу;
• сальмонеллу;
• кампилобактер;
• микоплазму;
• эшерихию;
• псведотуберкулезную палочку и пр.
Кто может заболеть реактивным артритом
Бактерии, провоцирующие синдром Рейтера, чрезвычайно распространены. Теоретически, у каждого, кто вступил в контакт с микробами, может развиться заболевание. Роль бессимптомной хламидийной инфекции окончательно не определена, но некоторые случаи артрита неизвестной причины связаны с хламидиозом.
Заболевание, как правило, встречается чаще у мужчин в возрасте от 20 до 50 лет. У некоторых пациентов с реактивным артритом обнаруживают ген HLA-B27. У них также более вероятны хронические (длительные) симптомы. Тем не менее, пациенты с отрицательным результатом на HLA-b27 могут заболеть после контакта с инфекционными агентами.
У пациентов с ослабленной иммунной системой (СПИД и ВИЧ, иммуносупрессия на фоне приема препаратов, после химиолучевого лечения и пр.) также может развиться реактивный артрит.
Признаки и симптомы болезни Рейтера
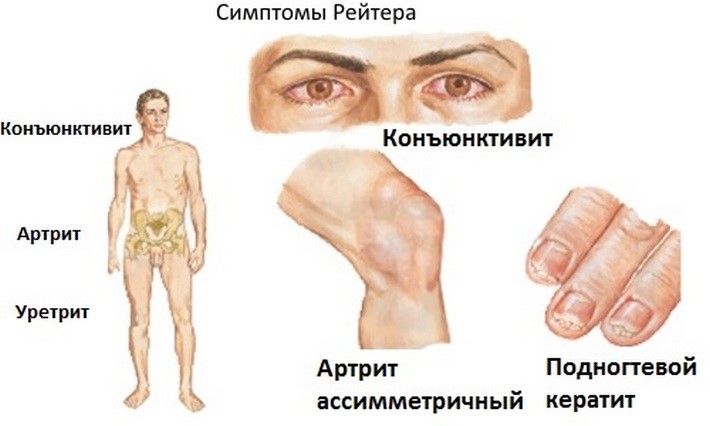
Классическая триада симптомов:
• неинфекционный уретрит;
• конъюнктивит;
• артрит.
Эти признаки в совокупности могут быть только у 1/3 больных. Некоторые специалисты называют четвертый критерий – изменения кожи и ее придатков. У некоторых пациентов зарегистрированы жалобы на диарею, боли в животе, тошноту за 3-4 недели до появления изменений в суставах, нарушения мочеиспускания и ухудшения зрения.
Для болезни Рейтера характерно следующее:
1. Появление острых болей в суставах на фоне недомогания, усталости и повышения температуры. Артрит поражает преимущественно нижние конечности (колени, лодыжки, щиколотки), асимметричный, с ранними болями в мышцах. Может быть дактилит (утолщение, увеличение пальца), энтезопатия (поражения сухожилий в месте их прикрепления к кости), сакроилеит (воспаление боли в нижней части спины, усиливающиеся в ночные часы).
2. Частые мочеиспускания малыми порциями, с ургентными позывами и выделениями из мочеиспускательного канала.
3. В тяжелых случаях: простатит, везикулит, вульвовагинит, цистит, бартолинит, сальпингоофорит, цервицит, пиелонефрит.
4. Резь в глазах, светобоязнь, снижение остроты зрения, покраснение конъюнктивы. В осложненных случаях присоединяются увеит, кератит, склерит, катаракта, язва роговицы, отек сетчатки, неврит зрительного нерва.
Конъюнктивит
5. Дискомфорт в животе после эпизода диареи. Изменения в кишечнике напоминают таковые при воспалительном процессе.
6. У ВИЧ-положительных пациентов могут быть признаки псориатических высыпаний на сгибательных поверхностях, в зоне роста волос на голове, на подошвах и ладонях.
7. Изменения кожного покрова и ногтей: кератодермия, узелковая эритема, ониходистрофия. Язвенные поражения полости рта. Псориазоформенные высыпания могут быть на головке полового члена.
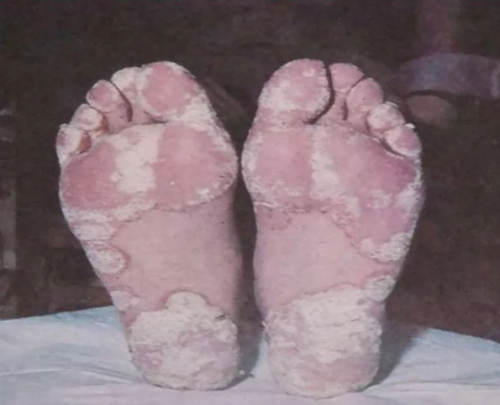
Кератодермия подошв
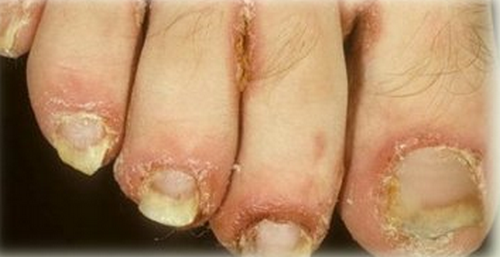
Подногтевой гиперкератоз
8. Со стороны сердечно-сосудистой системы: нарушение проводимости, аортальная регургитация, миокардит, перикардит.
9. Болезнь Рейтера может нарушать работу почек, что проявляется протеинурией, микрогематурией, амилоидозом, иммуноглобулин-А нефропатией.
10. У женщин клиническая картина синдрома Рейтера может быть стертой; при свободном сексуальном поведении возможно заражение всех сексуальных партнеров.
Диагностические мероприятия

Болезнь Рейтера устанавливают на основании анамнеза и данных физического осмотра.
Важно сообщить о диарее, рвоте, повышении температуры, незащищенном сексуальном контакте, если перечисленное имело место 2-3 недели назад.
При диагностическом поиске могут быть полезны следующие исследования:
• общий анализ крови;
• С-реактивный белок;
• Ревматоидный фактор (анализ исключения, при синдроме Рейтера отрицательный).
• антитела к специфическим бактериальным антигенам;
• серологические и культуральные анализы (кровь, моча, кал, отделяемое шейки матки/уретры) на хламидиоз;
• генетический маркерный тест на лейкоцитарный антиген (HLA– B27);
• кожная проба с туберкулином;
• исследование на ВИЧ-инфекцию;
• общий анализ мочи;
• ПЦР-диагностика синовиальной жидкости, крови, мочи, отделяемого уретры, цервикального канала.
Инструментальная диагностика включает:
• нативную рентгенографию;
Со временем синдром Рейтера приводит к изменениям в суставах, которые фиксирует рентгеновский снимок.
• сцинтиграфию костей скелета;
• магнитно-резонансную томографию (преимущественно, крестцовые суставы); МРТ показывает разрушительные изменения раньше, чем рентгенография.
• компьютерную томорафию;
• УЗИ;
• эхокардиографию.
К числу прочих исследований относят:
• артроцентез: анализ синовиальной жидкости (часто требуется для исключения инфекционного процесса, особенно при моноартикулярном артрите);
• антистрептолизин О (ASO) при подозрении на стрептококковую инфекцию;
• электрокардиографию.
Лечение болезни Рейтера
При синдроме Рейтера показаны консультации специалистов:
• гинеколога/уролога;
• ортопеда/ревматолога;
• офтальмолога;
• физиотерапевта;
• дерматолога;
• инструктора ЛФК.
Специфической терапии не существует, лечение направлено на облегчение симптомов. У 2/3 пациентов организм без приема лекарств справляется с болезнью, но у 30% развиваются хронические симптомы и осложнения.
Препараты при болезни Рейтера включают:
• НПВС (нестероидные противовоспалительные средства) — основа терапии, назначают Индометацин, Диклофенак, Напроксен, Мелоксикам, Целекоксиб, Рофекоксиб.
Учитывая, что при реактивном артрите курс лечения длительный, для избегания привыкания препараты чередуют.
Внутрисуставное и системное введение при отсутствии эффекта от НПВС, в острой стадии и в фазе обострения. Начинают с больших доз, которые постепенно уменьшают. Иногда прибегают к пульс-терапии метилпреднизолоном в течение 3-5 суток при тяжелой форме заболевания.
• антибиотики: тетрациклины, макролиды, фтохинолоны;
• препараты для нормализации иммунных реакций: Сульфасалазин, Метотрексат. Лекарства применяют для пациентов, у которых нет положительного ответа на прием НПВС или если есть противопоказания к назначению;
• Этанерцепт, Инфликсимаб – относительно новые лекарства, проводятся клинические исследования.
• препараты для нормализации кальциевого обмена.
Так как при длительном приеме антибиотиков могут активно размножаться грибковые патогены, в схему включают антимикотики.
При сильных болях в мышцах и суставах назначают физиотерапию: фонофорез протеолитических ферментов, глюкокортикостероидов, хондропротекторов; УВЧ, магнитную и лазерную терапию.
Синовиальная пункция может выполняться не только с диагностической, но и с лечебной целью. Избыточную жидкость убирают и вводят кортикостероиды.
Местная терапия подразумевает использование компрессов с диметилсульфоксидом и мазей/гелей с обезболивающим и противовоспалительным эффектом. При неосложненных формах госпитализация не требуется, но если есть признаки интоксикации, а поражение суставов множественное – показано стационарное лечение с дезинтоксикационной терапией.
При простатите на фоне синдрома Рейтера назначают антибиотик с учетом чувствительности, Простатилен (Витапрост), НПВС, физиопроцедуры.
Если пациент не получает стероидную терапию, ограничения в питании не нужны.
Пациенту с самого начала рекомендуют посильную физическую нагрузку и занятия физкультурой. По мере стихания воспаления нагрузку постепенно увеличивают.
Санаторно-курортное лечение возможно только вне обострения.
При поражении глаз назначают антибиотики и глюкокортикостероиды местно.
Упражнения при синдроме Рейтера

Перед началом лечебной физкультуры необходима консультация специалиста. Регулярное выполнение упражнений способствует:
• улучшению функции сустава;
• увеличению объема движений;
• укреплению мышц.
Гимнастика может выполняться, даже если есть воспаление и боль. Полезно плавание, так как вода уменьшает давление на суставы, что облегчает выполнение необходимого объема упражнений.
Приведем варианты, которые могут помочь справиться с недугом:
Ходьба: помогает наращивать силу и поддерживает гибкость суставов, укрепляет кости и снижает риск остеопороза.
Тай-чи: упражнения на основе боевых искусств древнего Китая, плавные круговые движения помогают расслабиться, поддерживают мобильность и улучшают диапазон движений.
Йога: облегчает боль в суставах, расслабляет мускулатуру.
Тренировки в теплой воде: уменьшают болевой синдром, увеличивают мышечную силу, подвижность в суставах.
Велосипед – хороший вариант для пациентов с артритом с низкой физической нагрузкой.
Бег трусцой на мягких поверхностях (вне острой стадии).
Ходьба/прогулки: вопреки распространенному мнению, бег не вызывает остеоартрита у людей с нормальными, неповрежденными коленями.
Чтобы упражнения принесли максимальную пользу, соблюдайте ряд правил:
• старайтесь быть последовательными;
• увеличивайте нагрузку постепенно;
• не занимайтесь в острый период;
• не переусердствуйте;
• слушайте сигналы тела;
• устанавливайте реалистичные цели;
• чередуйте отдых с активностью.
Каков прогноз для людей с синдромом Рейтера
Большинство пациентов полностью выздоравливают после первоначальной вспышки симптомов и возвращаются к привычной деятельности через 2-6 месяцев. Значение имеет раннее установление диагноза и адекватная терапия. В тяжелых случаях симптомы артрита могут длиться до 12 месяцев, но чаще они выражены умеренно. У 20-30% болезнь приобретает хроническое течение.
Исследования показывают, что у 15-50 % пациентов снова появятся симптомы через некоторое время. Возможно, что рецидивы связаны с реинфекцией. Боль в спине и артрит являются признаками, которые чаще всего носят рецидивирующий характер.
Длительно существующий нелеченый хламидиоз рассматривается одной из провоцирующих причин бесплодия, как у мужчины, так и у женщины.
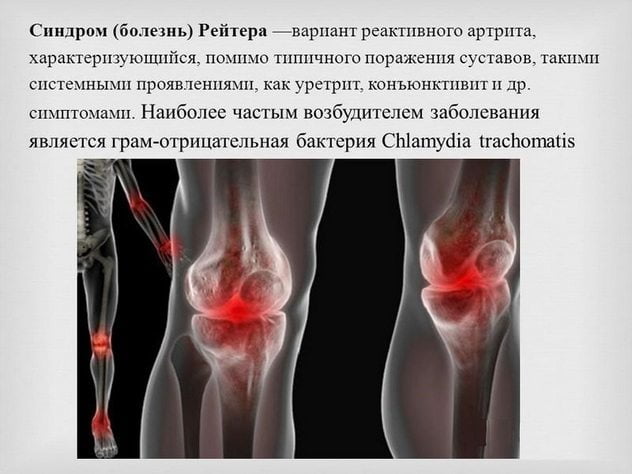
Синдром (болезнь) Рейтера

Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.
- Классификация синдрома (болезни) Рейтера
- Клиника синдрома (болезни) Рейтера
- Диагностика синдрома (болезни) Рейтера
- Лечение синдрома (болезни) Рейтера
- Прогноз и профилактика синдрома (болезни) Рейтера
- Цены на лечение
Общие сведения
В 80% случаев болезнь Рейтера атакует молодых мужчин от 20 до 40 лет, реже — женщин и исключительно редко – детей. Ведущим этиологическим агентом синдрома Рейтера служит хламидия – микроорганизм, способный к длительному паразитированию в клетках хозяина в виде цитоплазматических включений. Кроме того, синдром Рейтера может развиваться после перенесенного колита, вызванного шигеллой, иерсинией, сальмонеллой, а также провоцироваться уреаплазменной инфекцией. Предполагается, что перечисленные возбудители благодаря своей антигенной структуре вызывают определенные иммунологические реакции у генетически склонных лиц.
В течении синдрома Рейтера выделяют две стадии: инфекционную, характеризующуюся нахождением возбудителя в мочеполовом или кишечном тракте, и иммунопатологическую, сопровождающуюся иммунокомплексной реакцией с поражением конъюнктивы и синовиальной мембраны суставов.

Классификация синдрома (болезни) Рейтера
С учетом этиофактора различаются спорадическая и эпидемическая (постэнтероколитическая) формы заболевания. Спорадическая форма, или болезнь Рейтера, развивается после перенесенной мочеполовой инфекции; эпидемическая – синдром Рейтера – после энтероколитов различной этиологической природы (дизентерийных, иерсиниозных, сальмонеллезных, недифференцированных).
Течение болезни или синдрома Рейтера может быть острым (до 6 месяцев), затяжным (до года) или хроническим (длительнее 1 года).
Клиника синдрома (болезни) Рейтера
Для болезни (синдрома) Рейтера специфическими являются поражение урогенитального тракта, глаз, суставных тканей, слизистых и кожи. При болезни Рейтера первым манифестирует уретрит, сопровождающийся дизурическими расстройствами, скудным слизистым отделяемым, ощущениями дискомфорта и гиперемией в области наружной уретры. При бессимптомной клинике наличие воспаления определяется на основании увеличения числа лейкоцитов в мазке. Вслед за уретритом при синдроме Рейтера развивается глазная симптоматика, чаще имеющая форму конъюнктивита, реже — ирита, увеита, иридоциклита, ретинита, кератита, ретробульбарного неврита. Явления конъюнктивита могут быть мало продолжительными и слабо выраженными, незаметными для пациента.
Определяющим признаком синдрома Рейтера является реактивный артрит, который дебютирует спустя 1-1,5 месяца после урогенитальной инфекции. Для синдрома Рейтера типично асимметричное вовлечение суставов ног – межфаланговых, плюснефаланговых, голеностопных, коленных. Артралгии более выражены утром и по ночам, кожа в области суставов гиперемирована, в полости суставов образуется выпот.
Синдром Рейтера отличается последовательным лестничным (от проксимальных к дистальным) вовлечением суставов в течение нескольких дней. При урогенном артрите развиваются отеки, сосискообразные дефигурации пальцев; кожа над ними приобретает окраску синюшно-багрового цвета. При болезни Рейтера может развиваться тендинит, пяточный бурсит, пяточные шпоры, поражение крестцово-подвздошных суставов — сакроилеит.
Слизистые оболочки и кожные покровы при синдроме Рейтера поражаются у 30-50% пациентов. Характерны язвенные изменения слизистой рта (глоссит, стоматит) и полового члена (баланит, баланопостит). На коже появляются красные папулы, эритематозные пятна, очаги кератодермии – участки гиперемии кожи с гиперкератозом, шелушением и трещинами преимущественно на ладонях и стопах. При синдроме Рейтера возможно развитие лимфаденопатии, миокардита, миокардиодистрофии, очаговой пневмонии, плеврита, полиневритов, нефрита и амилоидоза почек.
При осложненной форме синдрома Рейтера развиваются дисфункции суставов, расстройства зрения, эректильные нарушения, бесплодие. В поздней фазе болезни Рейтера могут поражаться почки, аорта, сердце.
Диагностика синдрома (болезни) Рейтера
В ходе диагностики пациент с подозрением на синдром Рейтера может быть направлен на консультацию ревматолога, венеролога, уролога, офтальмолога, гинеколога. Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису-Каковскому и Нечипоренко) определяется лейкоцитурия. Микроскопия простатического секрета показывает увеличение лейкоцитов (>10) в поле зрения и снижение числа лецитиновых телец. Изменения биохимии крови при синдроме Рейтера характеризуются повышением α2- и β-глобулинов, фибрина, сиаловых кислот, серомукоида; наличием С-реактивного протеина, отрицательной пробой на РФ.
Цитологические исследования соскобов уретры, шейки матки, конъюнктивы, синовиального экссудата, спермы, секрета простаты с окрашиванием по Романовскому-Гимзе обнаруживает хламидии в виде внутриклеточных цитоплазматических включений. В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10-50×109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов — односторонний сакроилеит.
При диагностике синдрома Рейтера принимаются во внимание анамнестические сведения (связь заболевания с урогенитальной или кишечной инфекцией); наличие симптомов конъюнктивита, реактивного артрита, кожных проявлений; лабораторное подтверждение возбудителя в эпителиальных соскобах.
Лечение синдрома (болезни) Рейтера
Тактика лечения синдрома Рейтера предусматривает проведение антибиотикотерапии (для обоих половых партнеров), иммунокоррекции, противовоспалительного курса и симптоматической терапии. Антибиотикотерапия включает 2-3 последовательных курса (по 2-3 недели) препаратами из различных фармакологических групп: тетрациклинами (доксициклин), фторхинолонами (ломефлоксацин, офлоксацин, ципрофлоксацин) и макролидами (кларитромицин, азитромицин, эритромицин и др.). При хламидийной инфекции предпочтение отдается доксициклину. Одновременно с антибиотикотерапией назначается противогрибковые препараты, поливитамины, гепатопротекторы, протеолитические ферменты (панкреатин, трипсин, химотрипсин).
Иммунокоррегирующая терапия при синдроме Рейтера включает использование иммуномодуляторов (препаратов тимуса), адаптогенов, индукторов интерферона ( оксодигидроакридинилацетата натрия, акридонуксусная кислота в комбинации с N-метилглюкамином), а также УФОК, надвенной и внутривенной квантовой терапии. При тяжелых артралгических атаках и высокой активности воспаления проводится дезинтоксикационная и антигистаминная терапия. В целях дезинтоксикации при болезни Рейтера показана экстракорпоральная гемокоррекция – проведение плазмафереза, каскадной фильтрации плазмы и криоафереза.
Для подавления внутрисуставного воспаления при синдроме Рейтера используются НПВС (рофекоксиб, целекоксиб, нимесулид, мелоксикам), глюкокортикостероиды (бетаметазон, преднизолон), базисные препараты (сульфасалазин, метотрексат). При наличии внутрисуставного экссудата проводится лечебная пункция сустава с введением пролонгированных глюкокортикоидов (бетаметазона, метилпреднизолона). Местно накладываются компрессы с раствором диметилсульфоксида, обезболивающими и противовоспалительными мазями.
Стихание явлений острого артрита при синдроме Рейтера позволяет подключить физиотерапевтические сеансы фонофореза с протеолитическими ферментами, глюкокортикоидами, хондропротекторами; УВЧ, диатермию, магнитотерапию, лазеротерапию, массаж, грязелечение, сероводородные и радоновые ванны. В комплексе с терапией собственно синдрома Рейтера проводится лечение других экстрагенитальных очагов воспаления.
Прогноз и профилактика синдрома (болезни) Рейтера
Динамика течения синдрома Рейтера преимущественно благоприятная. У большей части пациентов через полгода заболевание переходит в стойкую ремиссию, что, однако, не исключает обострения болезни Рейтера много лет спустя. У четверти пациентов артрит переходит в хроническую фазу, приводя к дисфункции суставов, атрофии мышц, развитию плоскостопия. Исходом синдрома Рейтера может служить амилоидоз и другие висцеропатии.
Профилактика синдрома (болезни) Рейтера включает предупреждение кишечных и урогенитальных инфекций, проведение своевременной этиотропной терапии уретритов и энтероколитов.












