
- Причины кори в детском возрасте
- Инкубационный период
- Признаки кори в детском возрасте
- Формы кори
- Диагностика кори у детей
- Лечение кори
- Вакцинация: за и против
- Возможные осложнения заболевания
Причины кори в детском возрасте
Возбудитель патологического процесса – вирус кори. Это представитель рода морбилливирусов, неустойчивый к солнечному свету и ультрафиолетовому облучению. ОДнако вирус очень контагиозен: один заболевший заражает до 15 человек, не имеющих иммунитета к данной болезни. Источник инфекции – зараженный вирусом человек на протяжении последних 4 суток инкубационного периода и до 4-го дня периода высыпаний. Вспышки кори наблюдаются в конце осени и зимой.
Вирус проникает в организм через слизистые оболочки дыхательной системы, распространяется по системному кровотоку.
Пациент выделяет вирусную инфекцию при кашле, чихании, в процессе разговора. Если носитель вируса – беременная женщина, повышается вероятность заражения плода.
Инкубационный период
После того как вирусная инфекция попадает в организм через органы дыхания, возбудитель с током крови попадает в лимфатические узлы, где поражает белые кровяные клетки. Активное размножение морбиллвирусов продолжается на протяжении 7-14 дней (иногда до 21) – это инкубационный период. Вирус начинает выделяться в течение последних нескольких дней инкубации.
После завершения инкубационного периода инфекция вновь распространяется по организму с кровью, поражает кожные покровы, органы зрения и дыхания, центральную нервную систему, желудочно-кишечный тракт.
Признаки кори в детском возрасте
Болезнь проявляется остро, делится на периоды. Характерный клинический признак болезни – образование во рту пятен Бельского-Филатова-Коплика. Возможны проявления со стороны желудочно-кишечного тракта: болевые ощущения в области живота, нарушения стула, жалобы на тошноту и рвоту.
1. Катаральный период — 72-96 часов:
· характеризуется появлением кашля, насморка, характерного конъюнктивита со слезотечением, светобоязнью; температура повышается до 38 — 40 в зависимости от тяжести течения болезни
· веки становятся отечными, лицо – одутловатым;
· на 2 — 3 сутки болезни появляются характерные белесые пятна, окруженные красной каймой. Это пятна Филатова — Коплика. Они поражают слизистую оболочку щек в области моляров, могут появляться на конъюнктиве. Этот симптом бывает только при кори.
— на твердом и мягком небе характерные красные пятна — коревая энантема
2. Период высыпаний
Сыпь проявляется спустя 96 часов после первых признаков болезни:
· элементы сыпи пятнисто-папулезные, могут сливаться вместе. Сыпь имеет четкую стадийность: в первый день высыпания появляются на лице, на второй — на туловище, в третий — на конечностях.
— сохраняются и могут даже усиливаться все проявления катарального периода
3. Период пигментации
С 4 дня от начала высыпаний сыпь начинает угасать. Больной считается с этого момента незаразным. На местах высыпаний формируется грубое шелушение с пигментацией, которое сохраняется в среднем 2 недели. Если течение болезни не тяжелое, катаральные симптомы тоже начинают угасать.
У людей, которые получали иммуностимуляторы после контакта с зараженными пациентами, период инкубации бывает более продолжительным. Периоды болезни могут смещаться, катаральная стадия выражена нечетко, характерные внешние признаки – пятна Филатова-Коплика — не просматриваются.
У привитых детей в случае заболевания наблюдается более легкое течение. Наблюдаются небольшие высыпания, хаотично возникающие на лице и теле, которые склонны к самоустранению, не оставляя пятен и шелушений. Осложнения наблюдаются редко. Возможны стертые формы.
Формы кори
Корь бывает типичного и атипичного течения.
К атипичным формам относится стертая форма, характеризующаяся легким течением и неяркой клинической картиной, и такие тяжелые формы, как молниеносная и геморрагическая, характеризующиеся крайне тяжелым течением, быстрым ухудшением состоянием больного и необходимостью оказания помощи в условиях интенсивной терапии.
Типичная корь бывает легкого, среднетяжелого и тяжелого течения.
При легкой форме интоксикация выражена слабо. Легкий кашель, насморк, конъюнктивит. Пятна образуются в 25-35% случаев, не поражая ноги.
Важно знать, как протекает болезнь, чтобы своевременно обратиться за консультацией к педиатру.
При среднетяжелой форме признаки болезни проявляются повышением температуры до 38,9-39,5 °C, общей интоксикацией. У ребенка формируется сыпь, развивается конъюнктивит, наблюдаются характерные проявления со стороны органов дыхания.
При тяжелой форме клиническая картина просматривается после стремительного повышения температуры тела. Наблюдаются обширные высыпания, возможно присоединение бактериальной инфекции, осложнения со стороны центральной нервной и дыхательной системы.
Диагностика кори у детей
Для выявления кори у детей проводят очный осмотр и устный опрос пациента или родителей, задействуют инструментальные и лабораторные методы диагностики.
Корь у детей можно определить по характерным внешним признакам: высыпаниям на кожных покровах, повышению температуры тела, кашлю, насморку, головной боли, ухудшению общего самочувствия, жидкому стулу. Клиническая картина схожа с другими инфекционными патологиями. Для уточнения диагноза могут проводиться различные методы диагностики:
- определение IgM к вирусу кори (IgG определять бессмысленно, так как он говорит о перенесенном ранее заболевании или о факте вакцинации в прошлом)
- общий анализ крови;
- общий анализ мочи;
- рентгенографию – если есть подозрение на развитие пневмонии;
- электрокардиографию;
- консультации ЛОРа и невролога по необходимости
При подозрении на коревой менингит или энцефалит, невролог может назначить люмбальную пункцию и взять на анализ спинномозговую жидкость.
Подбор подходящей схемы лечения может осуществлять только педиатр или врач-инфекционист. Самолечение чревато ухудшением состояние ребенка и развитием осложнений.
Лечение кори
Лечение болезни симптоматическое. Основная цель – облегчить симптомы болезни, предотвратить развитие осложнений.

При среднетяжелом и легком течении болезни показано:
- лечение конъюнктивита антисептическими каплями
- жаропонижающее в возрастных дозировках для борьбы с лихорадкой (ибупрофен или парацетамол в сиропе или в свечах)
- антисептические спреи для горла и сосудосуживающие и антисептические капли в нос при рините
- антигистаминные препараты
Необходимо соблюдение постельного, питьевого режима и диеты.
Пациентам с тяжелым течением кори назначают иммуномодулирующие препараты, инфузионную дезинтоксикационную терапию, антибиотики для лечения или профилактики вторичной инфекции. Лечение проводится только в инфекционном стационаре.
По показаниям рекомендован прием цефалоспоринов, аминогликозидов, пенициллинов, макролидов. При коревом энцефалите используют кортикостероиды, назначают интенсивную терапию.
Протокол терапии подбирают индивидуально для каждого пациента, учитывая течение патологического процесса, возраст, индивидуальные особенности организма. По необходимости, ребенка также осматривает отоларинголог, окулист, невролог, кардиолог. В интенсивную терапию переводят пациентов с повторными судорогами, нарушениями сознания, дисфункцией сердечно-сосудистой системы, острой дыхательной недостаточностью.
Вакцинация: за и против
Доказательная медицина отмечает, что прививка от кори обеспечивает более легкое течение болезни и формирование коллективного иммунитета. Осложнения бывают в основном на фоне использования некачественных вакцин. До сих пор корь приводит к летальному исходу в 10% случаев при отсутствии квалифицированной медицинской помощи, вакцина позволяет обезопасить ребенка от столь тяжелого заболевания.
В настоящее время используется живая ослабленная коревая вакцина. Ребенок прививается в год, в 6 лет, в 14 — 17 лет, если нет показаний для иной схемы вакцинации. К таким показанием относится неблагоприятная эпидобстановка в регионе, а также отсутствии антител к вирусу кори у матери новорожденного ребенка.
Возможные осложнения заболевания
При правильном уходе за больным ребенком и соблюдении всех рекомендаций врача последствия преимущественно благоприятны. Болезнь не оставляет косметических несовершенств. Есть вероятность развития осложнений:
- бактериальной пневмонии;
- ларингита;
- бронхита;
- стоматита;
- менингита;
- полиневрита;
- энцефалита.
Вирус способен сохраняться в организме длительно, провоцируя развитие опасных аутоиммунных процессов. При коревом энцефалите прогноз менее благоприятен.
Итого: при первых проявлениях кори у детей рекомендовано воздержаться от самолечения и обратиться к педиатру за уточнением диагноза. Дети должны соблюдать постельный режим, диету, принимать препараты согласно рекомендациям врача-инфекциониста. Чем раньше выявлена патология и подобран соответствующий протокол терапии, тем меньше вероятность развития осложнений.
Также интересно почитать: косолапость у детей
Чем опасна корь
Коревая инфекция считается одной из самых опасных заболеваний в медицинской практике. Контакт с возбудителем дает практически 100% заражение вирусом. Болезнь поражает людей разного пола и возраста. После перенесенной инфекции вырабатывается стойкий иммунитет на всю жизнь, как и после вакцинации. Течение болезни настолько серьезное, что грозит пациенту различными осложнениями. Патоген способен распространяться с высокой скоростью, поэтому болеют всегда группы людей, мгновенно заражаясь друг от друга воздушно-капельным путем. Прививка от кори в России входит в обязательный перечень вакцинирования детей. Это помогает избежать внезапных и неконтролируемых вспышек инфекции.
Характеристика кори
Корь считается детским инфекционным заболеванием. Она вызывается РНК-вирусом, которая неустойчива в окружающей среде, но имеет высокую скорость распространения. За короткий промежуток времени поразить большое количество человек.
Ее вирус проникает в организм через дыхательную систему и поражает слизистые оболочки, а также ЖКТ и нервную систему. Это становится причиной ослабления организма и его защитных сил. Наряду с этим происходит сбой витаминного обмена. К основному заболеванию присоединяется вторичная инфекция в виде воспалительного процесса в верхних и нижних дыхательных путях.
Симптомы кори
Инкубационный период заболевания длится около 2-х недель. Существует две формы заболевания:
- Типичная.
- Атипичная.
Врачи выделяют три периода течения болезни:
Катаральный период
Для него характерны признаки:
- общее снижение тонуса организма, нарушение сна, головные боли, отсутствие аппетита,
- высокая температура, ринит,
- конъюнктивит, боязнь яркого света, пастозность лица,
- воспаление слизистой гортани, ярко-красная окраска ротовой полости, кашель с потерей голоса,
- плотные и белые высыпания в области коренных зубов (отличительный признак кори от других похожих детских инфекций), боли в области желудка.
Длительность от 3-х до 5-ти дней, затем состояние пациента стабилизируется, но через сутки наступает следующий этап.
Активные высыпания
Проявляется практически теми же симптомами, что и предыдущий этап, но с добавлением высыпаний в виде папул и присоединением вторичной инфекции – трахеобронхита.
Заключительный или восстановительный период
Протекает со снижением температуры до нормы, угасанием катаральных проявлений и исчезновением кожной пигментации. Восстановление происходит несколько недель, сопровождается снижением иммунитета. В это время лучше воздержаться от массовых мероприятий, длительных прогулок в прохладную погоду.

Опасность кори для детей раннего возраста
В детские инфекции корь включили за ее способность поражать в основном детей дошкольного возраста. По статистическим данным ежегодно в мире летальным исходом завершается 250000 случаев коревой инфекции. Среди этих пациентов немало детей. Но надо понимать, что опасность для жизни представляет не сам вирус, а осложнения, сопутствующие болезни.
Самые опасные осложнения для малышей
Инфицирование органов слуха
Довольно распространенное осложнение во время кори. Проявляется воспалением среднего уха – отитом. Яркими симптомами считаются:
- головокружение,
- тошнота,
- рвота,
- тугоухость или полная потеря слуха.

Воспаление головного мозга
Опасно возможными изменениями функций мозга. Проявляется:
- чрезмерно высокой температурой,
- растерянностью,
- сильными головными болями.
Иногда приводит к коматозному состоянию.
Тяжелая форма диареи
В этом случае бывает сложно остановить процесс расстройства пищеварения. Это приводит к обезвоживанию организма и требует стационарного лечения и наблюдения за пациентом.
Инфекционные заболевания органов дыхания
Часто встречается осложнение кори ларинготрахеитом. Это одновременное поражение глотки и трахеи. Особенно опасным заболевание становится в ночное время, когда больной просыпается от лающего кашля и свистящего дыхания. Все это сопровождается повышенным потоотделением, ослаблением дыхания. При первых же проявлениях ларинготрахеита нужно немедленно вызвать скорую помощь.
Пневмония – осложнение, которым особенно опасна корь. Именно оно становится причиной смертности среди детей.
Офтальмологические заболевания
Осложнением кори может оказаться потеря зрения, связанная с активно протекающим конъюнктивитом.
Она представляет опасность и для взрослых людей старше двадцати лет. Симптомы при заболевании появляются такие же, как у детей.

Опасность кори во время беременности
По статистике инфицирование женщины корью на ранних сроках беременности приводит к выкидышу или порокам развития ребенка.
- тяжелые поражения нервной системы,
- олигофрения,
- гибель плода на позднем сроке беременности.
Очень сложно диагностировать эти пороки на ранней стадии внутриутробного развития плода, поэтому медики предлагают женщине искусственное прерывание беременности. Это связано еще и с тем, что корь одинаково опасна и для жизни матери, и ребенка.
Профилактика кори
Профилактические мероприятия заключаются в изолировании больного на 4 суток, начиная с момента высыпаний, а в сложных случаях на полмесяца.
Скрытый период от попадания вируса в организм до проявления первых признаков длится от 7 до 10 дней. За это время микробы активно размножаются. Врачи рекомендуют принять срочные меры: провести вакцинацию, витаминотерапию и уделять больше времени прогулкам. Эти мероприятия помогут ослабить действие вируса и избежать осложнений.
Корь у детей: симптомы, лечение и вакцинация

Корь – инфекция, передающаяся воздушно-капельным путем, то есть при чихании или кашле больного ребенка. Это заболевание до сих пор является одной из самых частых причин детской смертности, хотя врачи предлагают провести вакцинацию каждому ребенку. По данным Всемирной организации здравоохранения только за три года проводимой противокоревой вакцинации привело к сокращению смертности среди детей на 75%.
Симптомы кори у детей
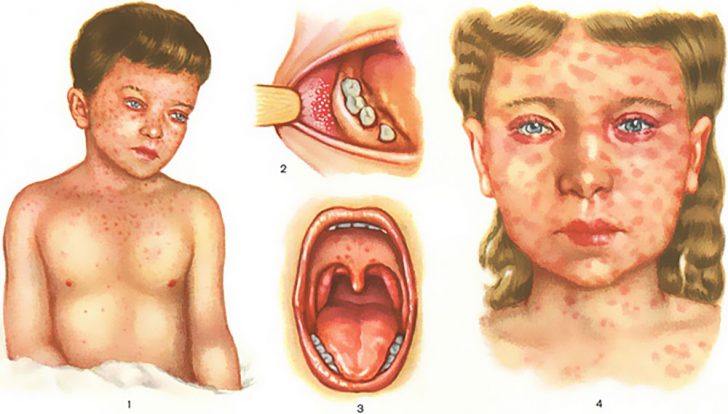
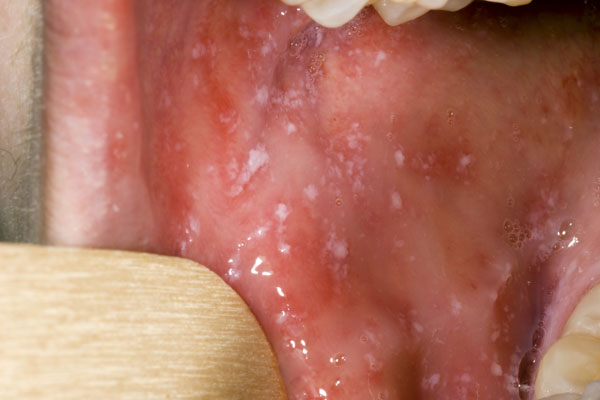
Признаки кори развиваются постепенно и с первого дня заболевания невозможно сразу же сказать, что это у ребенка рассматриваемое инфекционное заболевание. Инкубационный период болезни составляет не менее 10 дней, так что как только вирус попадает в организм никаких видимых изменений в самочувствии ребенка не отмечается. А вот через 10 (в редких случаях через 14) дней у больного малыша поднимается температура – всегда внезапно и сразу до высоких показателей (до 39 градусов). Длится это состояние в среднем 5 дней, но может отмечаться и в течение недели. К высокой температуре присоединяется кашель, насморк, чихание в последнюю очередь появляются мелкие белые пятна на внутренней стороне щек.
 Важно: на первом этапе развития кори даже самые сильные жаропонижающие лекарственные средства оказывают лишь кратковременный эффект. Народные способы понижения температуры вообще неэффективны.
Важно: на первом этапе развития кори даже самые сильные жаропонижающие лекарственные средства оказывают лишь кратковременный эффект. Народные способы понижения температуры вообще неэффективны.
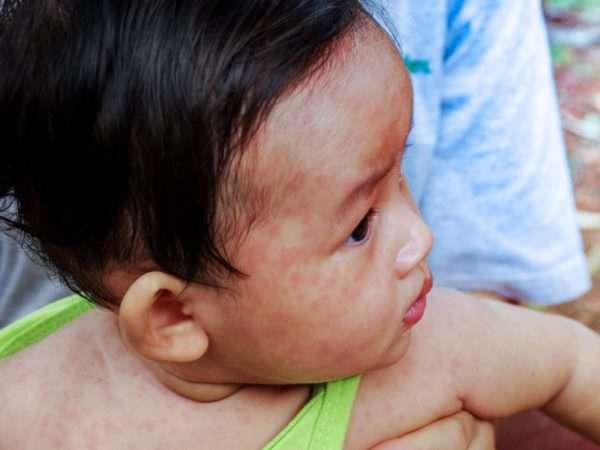
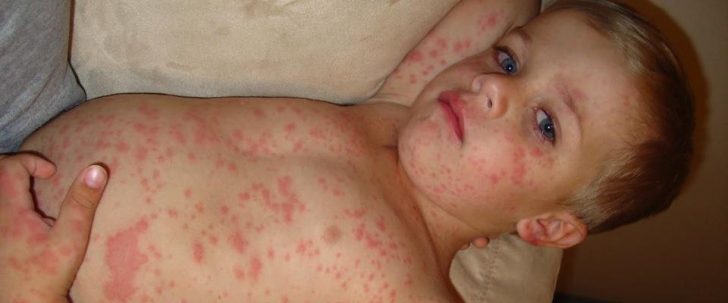
Второй этап развития болезни характеризуется появлением сыпи на шее (ее верхней части) и лице. Она не причиняет неудобств больному ребенка – нет ни зуда, ни раздражения. Через три дня сыпь распространяется по всему телу, ее отчетливо видно и на стопах и ладонях.
Третий этап кори – утихание всех симптомов. Температура тела стабилизируется еще на втором этапе развития рассматриваемого инфекционного заболевания, а через 5-7 дней после появления первой коревой сыпи выраженности ее спадает. Причем, происходит это в обратном порядке – сначала бледнеют высыпания на шее и лице, а затем во всех остальных частях туловища. Бывают и такие случаи, когда на ногах коревая сыпь только появилась, а на верхней части тела она уже начинает бледнеть.
Обратите внимание: элементы сыпи сливаются и образуют практически сплошное «поле», но даже при самой густой коревой сыпи можно различить абсолютно здоровые участки кожи. После прохождения всех этапов развития рассматриваемого инфекционного заболевания на коже остаются пигментные пятна (на неопределенное время, но всегда проходящие), а немного позже на шее и лице в местах высыпаний отмечается шелушение.
Достаточно часто к вышеописанным симптомам кори присоединяются конъюнктивит, который характеризуется обильными гнойными выделениями из слезного мешка, расстройства пищеварения – рвота или понос.
Что делать родителям: лечение кори
Как только у ребенка повысилась температура тела, необходимо уложить его в постель и вызвать врача – это обязательно. Педиатр проверит наличие противокоревой прививки, соберет данные на окружающих (возможно, кто-то из детей, играющих/гуляющих на одной площадке с конкретным заболевшим ребенком, является носителем вируса) и поставит маленького пациента на контроль.
 Если температура тела повышается до 38,5 и выше градусов, то можно дать больному ребенку жаропонижающее средство, рекомендованное педиатром – наиболее часто используемым является парацетамол. Обязательно нужно обеспечить больному обильное питье – отлично подойдут отвар из шиповника, чай с малиной/калиной, компоты из сухофруктов, липовый/ромашковый отвар.
Если температура тела повышается до 38,5 и выше градусов, то можно дать больному ребенку жаропонижающее средство, рекомендованное педиатром – наиболее часто используемым является парацетамол. Обязательно нужно обеспечить больному обильное питье – отлично подойдут отвар из шиповника, чай с малиной/калиной, компоты из сухофруктов, липовый/ромашковый отвар.
Обычно в первые дни развития кори у ребенка отсутствует аппетит – это связано с активной деятельностью вирусов и высокой температурой тела. Не стоит насильно кормить малыша – можно давать ему молочные и кисломолочные продукты, йогурты, бульоны. После того, как первый этап болезни закончится, можно будет вводить в рацион питания больного ребенка нежирные сорта мяса и рыбы, овощи, приготовленные на пару, кисели.

Как только педиатр поставит диагноз корь, родители должны «действовать на опережение». Например, часто отмечается развитие на фоне рассматриваемого инфекционного заболевания конъюнктивита – его можно предупредить или снизить интенсивность выраженности симптомов простыми протираниями глаз крепкой чайной заваркой. Только делать это нужно не менее 5 раз в сутки, тогда получите ожидаемый эффект.
В редких случаях коревая сыпь провоцирует появление зуда – ребенку ни в коем случае нельзя разрешать активно чесать пораженные сыпью участки кожи, потому что это может привести к инфицированию микротравм. Если зуд имеется, то можно использовать для уменьшения его интенсивности мазь цинка. Но учтите, что во всех остальных случаях ничем смазывать и протирать коревую сыпь не нужно.
Кашель и насморк при кори являются симптомами, а не отдельным заболеванием – какие-то специфические терапевтические мероприятия применять не нужно. Но в некоторых случаях педиатр может назначить муколитические лекарственные препараты, которые разжижают мокроту, обеспечивают ее легкое отхождение и предотвращают развитие воспалительных процессов в верхних дыхательных путях. Если же насморк приводит к невозможности дышать, то ребенку помогут промывающий солевой раствор и любые сосудорасширяющие капли в нос.
Важно: никакого специфического лечения корь не имеет. Бессмысленно давать малышу антибактериальные препараты (антибиотики) – они не воздействуют на вирус и лишь еще больше ослабляют иммунную систему.
Если ребенок переболел корью, то у него вырабатывается иммунитет на всю жизнь – повторное инфицирование исключается.
Опасность кори
В принципе само по себе рассматриваемое инфекционное заболевание не представляет никакой опасности – оно само по себе проходит и даже не требуется применения каких-либо специфических лекарственных средств. Но врачи утверждают, что очень опасными являются последствия и осложнения кори – именно они вынуждают Всемирную организацию здравоохранения «бить тревогу» по поводу распространения этой инфекции.
Вирус кори негативно воздействует на слизистые, максимально снижает уровень иммунитета ребенка, поэтому организм становится «широко открытыми воротами» для любой инфекции. Срок восстановительного периода для иммунной системы ребенка составляет 2-3 месяца после исчезновения всех симптомов кори! Наиболее частыми осложнениями кори являются:
- средний отит – характерен в качестве осложнения кори у детей младшего возраста (до 3 лет), протекает стремительно и практически во всех случаях переходит в хроническую форму;
- пневмония– чаще диагностируется у детей в возрасте от 5 лет и старше, которые переболели корью. Такое воспаление легких имеет быстрое развитие, часто приводит к отеку легких и летальному исходу;
- бронхит – ему подвержен организм ребенка с ослабленным иммунитетом в любом возрасте;
- ларингит – быстрое развитие, переход в хроническую форму отмечается в 9 случаях из 10.
Коревой вирус может поражать и центральную нервную систему – развиваются самые тяжелые последствия перенесенной кори:
- менингит – воспаление мозговой оболочки;
- энцефалит – воспаление головного мозга.
В свою очередь, менингит может приводить к гидроцефалии, поражениям слухового и зрительного нервов, что приводит к полной, необратимой слепоте и глухоте человека.
Важно: если педиатр предлагает госпитализацию ребенку с диагнозом корь, то отказываться нельзя – в лечебном учреждении пациент будет находиться под постоянным контролем специалистов, ему будет оказываться вся необходимая медицинская помощь (в том числе, и экстренная), что поможет максимально снизить риски развития опасных осложнений.
Корь может привести и к расстройствам функционирования желудочно-кишечного тракта, в частности к нарушениям микрофлоры кишечника – это состояние требует длительного лечения и продолжительной реабилитации со строгими ограничениями в питании.
Вакцинация против кори
 Единственной эффективной профилактической мерой против кори является вакцинация. Прививка вводится подкожно или внутримышечно, часто вакцину против кори соединяют с вакцинами от краснухи и паротита – таким образом, ребенок прививается сразу от трех опасных инфекционных заболеваний.
Единственной эффективной профилактической мерой против кори является вакцинация. Прививка вводится подкожно или внутримышечно, часто вакцину против кори соединяют с вакцинами от краснухи и паротита – таким образом, ребенок прививается сразу от трех опасных инфекционных заболеваний.
Наличие прививки от кори является обязательным условием для устройства ребенка в детское дошкольное учреждение. Делается вакцинация дважды – в 12 месяцев и 7 лет. Такая схема вакцинации обусловлена тем, что после первой прививки в 15% случаев у детей не вырабатывается иммунитет против кори.
Важно: если по каким-либо причинам ревакцинация (повторная прививка) против кори не была проведена или же были потеряны сведения об этом мероприятии, рекомендуется произвести введение вакцины взрослому или подростку в любом возрасте.
Побочные действия после введения противокоревой вакцины фиксируются редко, но у ребенка может подняться температура тела до субфебрильных показателей (37-38 градусов) и появиться незначительное недомогание. Если же ребенок имеет в анамнезе аллергические реакции, то через 4-15 дней после вакцинации на теле могут появиться незначительные высыпания – это норма и никаких лечебных мер предпринимать не нужно.
Противопоказаниями к прививкам против кори являются:
- диагностированные онкологические заболевания;
- вирус иммунодефицита человека;
- аллергическая реакция на аминогликозиды;
- гиперчувствительность или индивидуальная непереносимость куриных яиц.
Если на момент предполагаемого проведения вакцинации ребенок болеет (острые респираторные вирусные инфекции, грипп, простуда), то прививка будет проводиться после полного выздоровления и восстановления организма.
Корь – детская инфекция, которая сама по себе вообще не представляет никакой опасности для здоровья и жизни ребенка. Но это не повод отказываться от вакцинации – осложнения кори приводят к тяжелым поражениям центральной нервной системы и головного мозга. Уберечься от инфекции простыми профилактическими методами (исключение пребывания ребенка в детском коллективе, частые гигиенические процедуры, прием иммуномодуляторов) невозможно – по некоторым данным вирус кори может распространяться и по вентиляционным шахтам, проникать в помещение через открытое окно. Только своевременно проведенная вакцинация станет залогом исключения инфицирования корью – иммунитет на это заболевание вырабатывается один раз и на всю жизнь.
Всем родителям рекомендуем посмотреть данный видео-обзор, в котором педиатр, доктор Комаровский рассказывает о кори у детей:
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
15,141 просмотров всего, 6 просмотров сегодня
Прививка от кори у детей: правила и особенности вакцинации
С тех пор, как в далеком 1963 году была изобретена прививка от кори, это заболевание постепенно перешло из разряда смертельно опасных и «поголовно» распространенных в категорию хорошо конролируемых и относительно редких. Поэтому, как правило, все что нужно знать современным родителем о кори у детей, сводится лишь к информации о правильной и своевременной вакцинации.

Прививка от кори: дети привиты – значит защищены
Вирус кори, подобно оспе, может существовать только в человеческом организме и передаваться от больного человека к здоровому. Точно также, как в свое время оспа, благодаря тотальной вакцинации, исчезла с лица земли, могла бы в наши дни исчезнуть и корь. Однако для этого необходимо, чтобы прививку от кори делали всем и вся на протяжении примерно десятка лет.
Но, увы, картина на сегодняшней день далека от идеала: из-за того, что в слаборазвитых странах по экономическим причинам порой не хватает финансирования на вакцинацию детей, а в цивилизованных странах некоторые родители сами сознательно отказываются прививать своих ребятишек, случаи заболевания кори встречаются постоянно, повсеместно и ежегодно унося около 200 000 детских жизней.
Для родителей эта статистика особенно полезна тем, что наглядно иллюстрирует уровень риска при отказе от вакцинации против кори: это заболевание — не «банальная» инфекция, которая легко лечится и хорошо переносится, а достаточно серьезная и опасная болезнь, от которой ребенок может погибнуть.
Собственно, именно с массовым родительским отказом от прививок в наши дни и связан тот факт, что многие детские болезни, считавшиеся давно «побежденными» и практически забытыми, стали вновь возвращаться в нашу действительность. В их числе и корь.
До введения в практику прививок от кори, эта болезнь затрагивала абсолютно всех — фактически не бывало ни единого человека, который в детстве не переболел бы корью. Увы, но корь была детским заболеванием с одним из самых высоких уровней смертности.
В наши дни самой действенной и эффективной мерой борьбы против кори является. прививка!
В Америке, среди фермеров, в семьях которых традиционно было много детей, одно время в ходу даже бытовала такая поговорка: «Никому не говори, сколько у тебя детей до тех пор, пока все они не переболеют корью»
Корь, краснуха, паротит: прививка «семь бед — один ответ»
Как делают прививку от кори у детей
Как правило, прививка делается ребенку в возрасте 1 года комбинированной вакциной КПК (корь, паротит, краснуха), а спустя 6 лет проводится ревакцинация. Этого достаточно, чтобы надежно защитить ребенка от заболевания корью, или как минимум — от тяжелого протекания болезни и от всех потенциально возможных осложнений. Минимальный интервал между прививками не может быть меньше 4 лет. Прививка представляет собой подкожную инъекцию — обычно в область плеча или под лопатку.
Можно ли заболеть после прививки?
Во-первых, следует упомянуть, что примерно в 10% случаев после коревой вакцинации дети переносят так называемую прививочную корь. Ведь вакцинация проводится с помощью живого (хоть и ослабленного!) вируса — соответственно, допустимо проявление легкой формы болезни. Основные симптомы прививочной кори — небольшая сыпь на коже и высокая температура. Особенность прививочной кори в том, что хоть формально она и считается инфекцией, она не заразна и совершенно безопасна для окружающих.
Во-вторых, в очень редких случаях ребенок действительно может заболеть корью даже если в свое время он был привит. Но процент этих случаев — ничтожен и не превышает количества случаев, когда дети заболевали корью дважды.
Иными словами, риск заболеть корью без вакцинации равен 100%, а риск заболеть корью, имея прививку, как и риск заболеть повторно уже после перенесенного заболевания — одинаков и крайне невелик (менее 0,5%). При этом, и у привитых детей, и у тех ребятишек, что умудряются заболеть корью повторно, никогда не наблюдается тяжелой формы болезни (не говоря уже о смертельной)
Какая вакцина лучше?
Как правило, все вакцины от кори (и отечественные и иностранного производства) имеют в своем составе живые ослабленные вирусы кори, и принципиальной разницы между ними не существует.
Аллергия на прививку от кори
Как и многие вакцины против гриппа, вакцина против кори изготавливается на основе белка куриных (или перепелиных) яиц. В связи с этим в родительской среде распространено мнение, будто вакцины от гриппа и от кори нередко вызывают тяжелые аллергические реакции.
На самом деле, после прививки от кори (учитывая ее яичную основу) у малыша действительно может возникнуть аллергическая реакция. Но только в том случае, если когда-то прежде у него наблюдались при контакте с яичным белком следующие состояния:
- Анафилактический шок (резко падает давление и ребенок теряет сознание);
- Отек Квинке (резко и сильно отекают ткани лица и шеи);
- Генерализованная крапивница (сильный зуд и сыпь, которая покрывает большую часть кожи).
В этих случаях стандартные вакцины от кори ребенку не подходят. Проверить, опасна ли классическая прививка от кори малышу или нет, каждая мама может самостоятельно. Для этого нужно:
- Разбить сырое яйцо и смочить палец в яичном белке.
- Провести этим пальцем по внутренней поверхности нижней губы ребенка.
- Если у ребенка потенциально возможны аллергические состояния, вызванные употреблением яичного белка (в том числе и в составе вакцины от кори), то буквально в течение ближайших пяти минут нижняя губа немного опухнет (не пугайтесь — никаких других негативных последствий не произойдет, и этот отек пройдет самостоятельно в течение ближайшего времени).
Если при проведении «яичного теста» вы заметили на губе ребенка отек — проводить прививку от кори этому малышу стандартными вакцинами (на основе яичного белка) нельзя. И в этом случае врач подберет замену.
Возможные осложнения после прививки от кори
Как известно, не бывает таких прививок и таких вакцин, которые гарантировано бы не давали осложнений. Любая вакцинация может (одна — в большем количестве случаев, другая — в минимальном) давать те или иные осложнения. Но правильный подход к этим потенциальным осложнениям — отнюдь не отказ от прививки, а холодный расчет и честное сравнение: какими осложнениями может грозить вакцинация, и какими — может грозить сама болезнь.
От самой кори дети практически никогда не умирают — это достаточно легкая инфекция, если рассматривать ее обособленно. Однако корь провоцирует возникновение некоторых очень серьезных осложнений, которые не только в прошлые времена, но и в наши дни иногда приводят к гибели ребенка.
К наиболее распространенным осложнениям кори относятся:
-
Воспаление легких (пневмония) — возникает в соотношении 1:20;
Так называемый коревой энцефалит (необратимые поражения головного мозга, энцефаломиелит) — возникает в соотношении 1:500;
Патологическое снижение уровня тромбоцитов (тромбоцитопения) — возникает в соотношении 1:300;
- Тяжелейшие инфекции уха — возникают в соотношении 1:10;
Летальность кори у непривитых детей в наши дни составляет соотношение 1:700
Справедливости ради, приведем статистику и по осложнениям от коревой вакцинации. Таких осложнений, как правило, может быть только два:
-
Тромбоцитопения — как осложнение при прививке от кори она возникает в среднем в одном случае из 40 000;
- Энцефалопатия — после вакцинации от кори возникает не чаще, чем в одном случае на 100 000.
Таким образом, получается наглядная сравнительная арифметика: прививка от кори дает осложнения в среднем в одном случае на 40 000. Заболевание корью дает то или иное осложнение (которое подчас калечит и даже убивает ребенка) в одном случае из четырех.
Симптомы кори у ребенка и методы ее лечения
Если ребенок не привит против кори, то с вероятностью 100 % он рано или поздно ею заразится. Потому что корь относится к так называемым летучим инфекциям (их таких всего три: корь, краснуха и ветряная оспа). Это значит, что для того, чтобы «подцепить» корь, совершенно не обязательно целоваться с больным родственником или другом — достаточно просто жить в одном подъезде с кем-то, кто в данный момент болен корью. Ходить в одну школу или детский сад, пользоваться одним трамваем или одной булочной и т.п. Иными словами — заразиться корью, не будучи привитым от нее, ребенок может где угодно. Чего же ждать родителям — противникам прививок? По каким симптомам они могут узнать корь у своих детей?
Вирус кори попадает в организм здорового человека непосредственно от больного и крепится либо на слизистой оболочке верхних дыхательных путей, либо на конъюнктиве, и спустя несколько дней начинает активно размножаться в лимфоузлах. Наиболее частые симптомы кори:
- Повышение температуры;
- Увеличенные лимфоузлы;
- Конъюнктивит;
- Насморк и кашель;
- Энантема — крошечные красноватые пятна в виде крупы, которые локализуются на слизистой оболочке щек и деснах (как правило, эти пятнышки появляются не 2-3 дня до появления сыпи на коже);
- Обильные высыпания на коже.

Сама по себе корь (как, например, и ветрянка у детей) не лечится никак — ею нужно переболеть, позволив иммунитету выработать естественную защиту. Поэтому лечение кори возможно только симптоматическое. Например:
- Повысилась температура — следует дать жаропонижающее;
- Появились признаки обезвоживания — необходимо щедро поить ребенка;
- Возникла светобоязнь (она характерна для протекания кори при заражении конъюнктивы) — малыша следует поместить в затемненное помещение;
- И т.д.
Кроме того, при заболевании корью детям обычно прописывают курс витамина А (который, как мы уже упоминали, не позволяет в некоторой степени развиться тяжелым формам болезни и осложнениям). Однако назначать витамин А самостоятельно нельзя — дозировку должен рассчитать врач, исходя из физиологических особенностей ребенка. Да и более того – сам процесс лечения от кори, в силу огромного риска развития тяжелых осложнений, в обязательном порядке должно происходит под надзором медработников.
Как известно, нет лучшего лечения болезни, чем профилактика. В случае с корью у детей наилучшая и по настоящему действенная профилактика только одна — своевременная прививка от кори. Тем более, что аргументов в ее пользу в десятки раз больше, чем против ее использования. И тем не менее, проводить ребенку коревую вакцинацию или осознанно отказаться от нее, пока еще — вопрос выбора самих родителей.
7 августа 2018 · Текст: Полина Сошка · Фото: Getty/Fotobank
Основыне симптомы кори у детей и ее лечение

- Причины кори в детском возрасте
- Инкубационный период
- Признаки кори в детском возрасте
- Формы кори
- Диагностика кори у детей
- Лечение кори
- Вакцинация: за и против
- Возможные осложнения заболевания
Причины кори в детском возрасте
Возбудитель патологического процесса – вирус кори. Это представитель рода морбилливирусов, неустойчивый к солнечному свету и ультрафиолетовому облучению. ОДнако вирус очень контагиозен: один заболевший заражает до 15 человек, не имеющих иммунитета к данной болезни. Источник инфекции – зараженный вирусом человек на протяжении последних 4 суток инкубационного периода и до 4-го дня периода высыпаний. Вспышки кори наблюдаются в конце осени и зимой.
Вирус проникает в организм через слизистые оболочки дыхательной системы, распространяется по системному кровотоку.
Пациент выделяет вирусную инфекцию при кашле, чихании, в процессе разговора. Если носитель вируса – беременная женщина, повышается вероятность заражения плода.
Инкубационный период
После того как вирусная инфекция попадает в организм через органы дыхания, возбудитель с током крови попадает в лимфатические узлы, где поражает белые кровяные клетки. Активное размножение морбиллвирусов продолжается на протяжении 7-14 дней (иногда до 21) – это инкубационный период. Вирус начинает выделяться в течение последних нескольких дней инкубации.
После завершения инкубационного периода инфекция вновь распространяется по организму с кровью, поражает кожные покровы, органы зрения и дыхания, центральную нервную систему, желудочно-кишечный тракт.
Признаки кори в детском возрасте
Болезнь проявляется остро, делится на периоды. Характерный клинический признак болезни – образование во рту пятен Бельского-Филатова-Коплика. Возможны проявления со стороны желудочно-кишечного тракта: болевые ощущения в области живота, нарушения стула, жалобы на тошноту и рвоту.
1. Катаральный период — 72-96 часов:
· характеризуется появлением кашля, насморка, характерного конъюнктивита со слезотечением, светобоязнью; температура повышается до 38 — 40 в зависимости от тяжести течения болезни
· веки становятся отечными, лицо – одутловатым;
· на 2 — 3 сутки болезни появляются характерные белесые пятна, окруженные красной каймой. Это пятна Филатова — Коплика. Они поражают слизистую оболочку щек в области моляров, могут появляться на конъюнктиве. Этот симптом бывает только при кори.
— на твердом и мягком небе характерные красные пятна — коревая энантема
2. Период высыпаний
Сыпь проявляется спустя 96 часов после первых признаков болезни:
· элементы сыпи пятнисто-папулезные, могут сливаться вместе. Сыпь имеет четкую стадийность: в первый день высыпания появляются на лице, на второй — на туловище, в третий — на конечностях.
— сохраняются и могут даже усиливаться все проявления катарального периода
3. Период пигментации
С 4 дня от начала высыпаний сыпь начинает угасать. Больной считается с этого момента незаразным. На местах высыпаний формируется грубое шелушение с пигментацией, которое сохраняется в среднем 2 недели. Если течение болезни не тяжелое, катаральные симптомы тоже начинают угасать.
У людей, которые получали иммуностимуляторы после контакта с зараженными пациентами, период инкубации бывает более продолжительным. Периоды болезни могут смещаться, катаральная стадия выражена нечетко, характерные внешние признаки – пятна Филатова-Коплика — не просматриваются.
У привитых детей в случае заболевания наблюдается более легкое течение. Наблюдаются небольшие высыпания, хаотично возникающие на лице и теле, которые склонны к самоустранению, не оставляя пятен и шелушений. Осложнения наблюдаются редко. Возможны стертые формы.
Формы кори
Корь бывает типичного и атипичного течения.
К атипичным формам относится стертая форма, характеризующаяся легким течением и неяркой клинической картиной, и такие тяжелые формы, как молниеносная и геморрагическая, характеризующиеся крайне тяжелым течением, быстрым ухудшением состоянием больного и необходимостью оказания помощи в условиях интенсивной терапии.
Типичная корь бывает легкого, среднетяжелого и тяжелого течения.
При легкой форме интоксикация выражена слабо. Легкий кашель, насморк, конъюнктивит. Пятна образуются в 25-35% случаев, не поражая ноги.
Важно знать, как протекает болезнь, чтобы своевременно обратиться за консультацией к педиатру.
При среднетяжелой форме признаки болезни проявляются повышением температуры до 38,9-39,5 °C, общей интоксикацией. У ребенка формируется сыпь, развивается конъюнктивит, наблюдаются характерные проявления со стороны органов дыхания.
При тяжелой форме клиническая картина просматривается после стремительного повышения температуры тела. Наблюдаются обширные высыпания, возможно присоединение бактериальной инфекции, осложнения со стороны центральной нервной и дыхательной системы.
Диагностика кори у детей
Для выявления кори у детей проводят очный осмотр и устный опрос пациента или родителей, задействуют инструментальные и лабораторные методы диагностики.
Корь у детей можно определить по характерным внешним признакам: высыпаниям на кожных покровах, повышению температуры тела, кашлю, насморку, головной боли, ухудшению общего самочувствия, жидкому стулу. Клиническая картина схожа с другими инфекционными патологиями. Для уточнения диагноза могут проводиться различные методы диагностики:
- определение IgM к вирусу кори (IgG определять бессмысленно, так как он говорит о перенесенном ранее заболевании или о факте вакцинации в прошлом)
- общий анализ крови;
- общий анализ мочи;
- рентгенографию – если есть подозрение на развитие пневмонии;
- электрокардиографию;
- консультации ЛОРа и невролога по необходимости
При подозрении на коревой менингит или энцефалит, невролог может назначить люмбальную пункцию и взять на анализ спинномозговую жидкость.
Подбор подходящей схемы лечения может осуществлять только педиатр или врач-инфекционист. Самолечение чревато ухудшением состояние ребенка и развитием осложнений.
Лечение кори
Лечение болезни симптоматическое. Основная цель – облегчить симптомы болезни, предотвратить развитие осложнений.

При среднетяжелом и легком течении болезни показано:
- лечение конъюнктивита антисептическими каплями
- жаропонижающее в возрастных дозировках для борьбы с лихорадкой (ибупрофен или парацетамол в сиропе или в свечах)
- антисептические спреи для горла и сосудосуживающие и антисептические капли в нос при рините
- антигистаминные препараты
Необходимо соблюдение постельного, питьевого режима и диеты.
Пациентам с тяжелым течением кори назначают иммуномодулирующие препараты, инфузионную дезинтоксикационную терапию, антибиотики для лечения или профилактики вторичной инфекции. Лечение проводится только в инфекционном стационаре.
По показаниям рекомендован прием цефалоспоринов, аминогликозидов, пенициллинов, макролидов. При коревом энцефалите используют кортикостероиды, назначают интенсивную терапию.
Протокол терапии подбирают индивидуально для каждого пациента, учитывая течение патологического процесса, возраст, индивидуальные особенности организма. По необходимости, ребенка также осматривает отоларинголог, окулист, невролог, кардиолог. В интенсивную терапию переводят пациентов с повторными судорогами, нарушениями сознания, дисфункцией сердечно-сосудистой системы, острой дыхательной недостаточностью.
Вакцинация: за и против
Доказательная медицина отмечает, что прививка от кори обеспечивает более легкое течение болезни и формирование коллективного иммунитета. Осложнения бывают в основном на фоне использования некачественных вакцин. До сих пор корь приводит к летальному исходу в 10% случаев при отсутствии квалифицированной медицинской помощи, вакцина позволяет обезопасить ребенка от столь тяжелого заболевания.
В настоящее время используется живая ослабленная коревая вакцина. Ребенок прививается в год, в 6 лет, в 14 — 17 лет, если нет показаний для иной схемы вакцинации. К таким показанием относится неблагоприятная эпидобстановка в регионе, а также отсутствии антител к вирусу кори у матери новорожденного ребенка.
Возможные осложнения заболевания
При правильном уходе за больным ребенком и соблюдении всех рекомендаций врача последствия преимущественно благоприятны. Болезнь не оставляет косметических несовершенств. Есть вероятность развития осложнений:
- бактериальной пневмонии;
- ларингита;
- бронхита;
- стоматита;
- менингита;
- полиневрита;
- энцефалита.
Вирус способен сохраняться в организме длительно, провоцируя развитие опасных аутоиммунных процессов. При коревом энцефалите прогноз менее благоприятен.
Итого: при первых проявлениях кори у детей рекомендовано воздержаться от самолечения и обратиться к педиатру за уточнением диагноза. Дети должны соблюдать постельный режим, диету, принимать препараты согласно рекомендациям врача-инфекциониста. Чем раньше выявлена патология и подобран соответствующий протокол терапии, тем меньше вероятность развития осложнений.
Также интересно почитать: косолапость у детей












