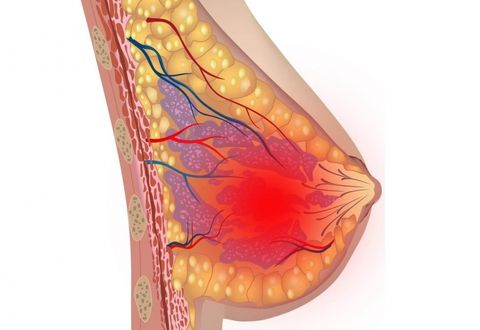
Мастит, или грудница – это воспаление тканей молочной железы, которое наблюдается преимущественно у женщин репродуктивного возраста в послеродовой период. Реже его диагностируют у некормящих женщин, а также у мужчин и детей. Болезнь носит инфекционный характер, но может проявляться как результат мультифакторного воздействия внешних и внутренних стимулов. Требует безотлагательного лечения.
Острый и хронический мастит: причины патологии
Основная причина заболевания – инфекционный процесс. Главным виновником выступает золотистый стафилококк, реже – другие виды бактерий (эпидермальный стафилококк, стрептококки, энтерококки, кишечная палочка). Инфекция активизируется под влиянием неблагоприятных факторов – как внешних, так и внутренних. Среди них:
- Гормональный сбой в половой системе – ослабляет защитные силы организма. Причина: длительное психическое и физическое перенапряжение, лечение гормональными препаратами, прием стероидов (в частности, у спортсменов), хронические эндокринные заболевания.
- Снижение иммунитета – дает «зеленый свет» разнообразным инфекциям, в том числе условно-патогенным микроорганизмам. Причина: переохлаждение, неправильное питание, стрессы, недостаток витаминов, микроэлементов, свежего воздуха.
- Застойные явления (лактостаз у кормящих женщин) – нарушение оттока молока формирует благоприятную среду для развития бактерий. Причина: неумелое сцеживание молока, неправильное прикладывание ребенка к груди, тесный бюстгальтер, обтягивающая одежда, резкий недостаток двигательной активности.
- Различные патологии молочных желез (фиброзно-кистозная мастопатия, осложнения после пластических операций и т.п.).
Среди общих провоцирующих факторов можно выделить плохую экологию, стрессы, резкую смену климата, несоблюдение правил гигиены. У нерожавших женщин причиной патологии может стать неудачный пирсинг и слишком активные сексуальные игры с травмированием сосков.
Виды и формы мастита
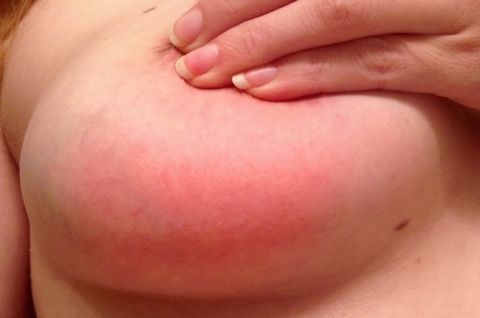
Различают острую и хроническую форму заболевания. К первой относится лактационный, или послеродовой мастит с ярко выраженными симптомами. Примером второго является нелактационная разновидность патологии, которая не связана с периодом грудного вскармливания и не имеет четкой привязки к полу и возрасту.
На заметку! Согласно статистике лактационый мастит наблюдается в среднем у 5% кормящих женщин. В неблагоприятных регионах этот показатель может вырастать до 15%. При этом 85% всех случаев заболевания приходится на первородящих матерей. Нелактационный мастит встречается реже (не более 10% от общего количества всех проявлений мастита) и может поражать женщин различного возраста, мужчин, детей.
Выделяют 3 клинические формы заболевания:
- Острая послеродовая – развивается на фоне застойных явлений у кормящих женщин.
- Плазмоклеточная – более характерна для многорожавших женщин в период после окончания лактации, а также при гормональных перестройках в климактерическом периоде. Заболевание протекает в умеренно острой форме, со слабо выраженными симптомами, что делает его похожим на опухолевые патологии молочной железы
- Мастит новорожденных – наблюдается у младенцев обоего пола в результате остаточного воздействия материнских гормонов (является осложнением физиологической мастопатии новорожденных).
На заметку! Отдельно стоит упомянуть случаи мастита у мужчин, которые считают прямым следствием хронических эндокринных заболеваний и дисбаланса гормонов. Патология проявляет себя при наличии сахарного диабета, гинекомастии, опухолей половых органов, а также при длительном приеме стероидов у бодибилдеров.
По характеру воспаления различают несколько вариантов мастита:
- серозный;
- инфильтрационный;
- гнойный.
Вместе они формируют 3 последовательные стадии развития воспалительного процесса – от появления первых симптомов в виде серозного экссудата до активного нагноения области воспаления с истечением гноя. По типу локализации гнойных структур можно выделить еще две формы:
- флегмонозную – с разлитием гноя по всему объему пораженной ткани;
- абсцедирующую – с четкой локализацией и отграничением гнойного содержимого от прилегающих тканей.
В запущенных случаях возможно развитие гангренозной формы с некрозом тканей и септическими осложнениями, что создает высокий риск для жизни пациента. Единственный выход в такой ситуации – полное удаление молочной железы и прилегающих лимфоидных узлов.
Мастит: симптомы
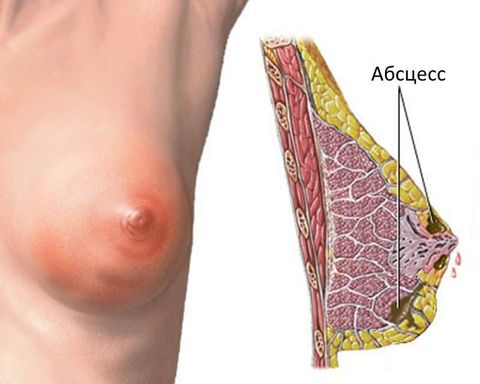
Состав симптомокомплекса зависит от стадии заболевания:
- 1 стадия – серозная: небольшая гиперемия и отек железистой ткани, болезненность при пальпации (может отдавать в область подмышечных лимфоузлов).
- 2 стадия – инфильтрационная: отек и болезненность нарастают, в железистой ткани четко прощупывается уплотнение, резко повышается температура, увеличиваются регионарные лимфоузлы, появляются признаки интоксикации, ухудшается общее самочувствие.
- 3 стадия – гнойная: выраженность симптомов достигает своего пика, появляется гнойный экссудат. При лактационной форме гнойно-кровянистые выделения можно заметить в молоке (в таком случае кормление грудью необходимо прекратить).
В тяжелых случаях мастита признаки могут усложняться – возможны общее повышение температуры, лихорадка, интоксикация, увеличение подмышечных лимфоузлов. В отсутствии лечения развивается гангренозная форма с септическим поражением организма.
Диагностика заболевания
Острый мастит диагностируется при врачебном осмотре с пальпаций тканей. Процедура позволяет выяснить локализацию воспалительного процесса, проверить наличие симптомов, собрать информацию по анамнезу. Хроническая форма требует дифференциальной диагностики с опухолевым процессом, мастопатией и другими заболеваниями молочных желез. По итогам предварительного диагноза врач направляет на дополнительное обследование с использованием инструментальных и лабораторных методов.
- УЗИ молочных желез – выявляет характерное утолщение подкожной клетчатки, расширение млечных протоков, показывает расположение зон инфильтрации, абсцессов и некротических участков;
- аспирационная биопсия груди с исследованием воспалительного инфильтрата на гистологию;
- забор молока для проведения бактериологического исследования (при лактационном мастите);
- маммография (назначается редко, лишь в спорных случаях хронической формы заболевания).
Устранение симптомов и лечение мастита
Лечением мастита занимаются гинеколог и маммолог. В ряде случаев потребуется помощь эндокринолога и хирурга. Большое значение имеет своевременное обращение к врачу, так как при переходе мастита в гнойную абсцедирующую форму хирургическое вмешательство становится неотвратимым. В этом случае назначают вскрытие гнойного очага с последующим дренированием тканей. Серозный и инфильтрационный маститы излечиваются с применением консервативных методик.
Внимание! На время терапии лактационного мастита следует отказаться от грудного вскармливания. Причина: грудное молоко содержит бактериальные токсины и антибиотики, что может навредить малышу.
Основные группы лекарственных средств при медикаментозном лечении:
- антибиотики – для подавления и/или полного устранения инфекционного возбудителя;
- обезболивающие и жаропонижающие средства в качестве симптоматического лечения;
- препараты, подавляющие лактацию (при переходе патологии в гнойную форму);
- иммуностимуляторы и витамины – для поддержания организма и улучшения сопротивляемости инфекциям;
- средства детоксикации.
В качестве физиопроцедур применяют ультразвук, магнитотерапию, фонофорез, дарсонваль. В домашних условиях для облегчения боли и уменьшения воспаления активно используют прохладные компрессы, в том числе на основе трав с противовоспалительным эффектом.
Внимание! Самолечение мастита недопустимо – любой просчет способен привести к серьезным осложнениям вплоть до сепсиса и некроза. Запущенные формы могут требовать полного удаления железы и прилегающих лимфатических узлов. Домашние методы терапии могут применяться только после консультации с врачом в качестве сопроводительного лечения.
Профилактика
Меры предупреждения лактационного мастита у женщин:
- Предотвращайте застой грудного молока. Проконсультируйтесь насчет грудного вскармливания и, при необходимости, сцеживания с использованием специальных молокоотсосов.
- Правильно прикладывайте ребенка к груди. Следите, чтобы он полностью охватывал сосок с ареолой. Не позволяйте сосать грудь «впустую», без высасывания молока.
- Соблюдайте гигиену молочных желез. Тщательно подготавливайте соски к кормлению – это предотвратит появление микротрещин и их последующее инфицирование.
- Старайтесь регулярно посещать маммолога – опытный врач сможет определить наступление заболевания прежде чем появятся первые неприятные симптомы. Это значительно упростит лечение.
Для предупреждения нелактационного мастита следует внимательно следить за общим состоянием организма. Спусковым крючком для запуска патологии могут стать постоянные стрессы, переохлаждения, плохая экология, слишком низкая физическая активность. Важной частью профилактики воспаления молочных желез (в том числе для мужчин и детей) является своевременная диагностика и своевременное устранение дисбаланса гормонов.
Цены на лечение
Стоимость лечения напрямую зависит от формы и стадии заболевания. Своевременное обращение к врачу способно не только сохранить женские здоровье и красоту, но и значительно сэкономить время и деньги. Если для лечения серозной формы достаточно 2—3-х дней, то для устранения последствий инфильтрационной стадии потребуется не менее 2-х недель.
Лактационный мастит: причины, клиническая картина, диагностика, лечение и прогноз

- Что такое лактационный мастит?
- Причины
- Симптомы
- Гнойный мастит
- Диагностика
- Лечение
Что такое лактационный мастит?
Лактационный мастит – инфекционное заболевание молочных желез, обусловленное процессом лактации у женщин в послеродовой период. Симптоматические проявления всегда явные, сопровождаются болезненными узловыми уплотнениями в груди, отечностью, покраснением, интоксикационным синдромом.

Лактационный мастит – серьезное осложнение во время грудного вскармливания
Возникновение воспаления имеет определенный механизм. Основным фактором является лактостаз – застой молока в млечных протоках любого генеза. На фоне лактостаза возникают размножение бактериальной микрофлоры и инфекционный процесс. Воспаление представлено двумя фазами – повреждения и восстановления протоков.
При отсутствии адекватной терапии инфекция быстро охватывает соседние ткани. Патогенные среды провоцируют брожение в млечных протоках, интоксикацию организма, еще большее свертывание молока. В результате грудь женщины распухает, отекает, возникает болезненность и покраснение кожных покровов.
Причины
Основная причина инфекции – жизнедеятельность патогенной бактериальной микрофлоры. Возбудителями воспаления чаще становятся золотистый стафилококк, синегнойная палочка, клебсиелла. Реже воспаление провоцируют протей, кишечная палочка и иные кокковые микроорганизмы. Предрасполагающими к развитию лактационного мастита у женщин факторами являются:
- лактостаз;
- повреждения сосков и ареол;
- анатомия сосков и области ареол (втянутые, обширные, выпуклые);
- инфекционные очаги любой другой локализации;
- нарушение техники лактации, неправильное сцеживание;
- неадекватное экстренное прекращение лактации сразу после родов (перетяжка тугим бинтом, редкие сцеживания);
- отсутствие нормальной гигиены молочных желез.
Ключевую роль в формировании лактационного мастита имеют инфекции мочеполовой системы и урогенитальных путей, обострение почечной недостаточности с воспалением почек, почечных структур.
Повлиять на патологический процесс способны стрессовые факторы, простудные заболевания, отягощенная беременность и необходимость сцеживания при помощи специальных приспособлений.
Симптомы
Учитывая, что пусковым механизмом к развитию лактационного мастита становится лактостаз, можно выделить ряд ранних признаков:
- болезненное набухание молочных желез;
- появление узловых новообразований в области млечных протоков (очаги закупорки);
- тяжесть в груди.
Сложность диагностики на самой ранней стадии заключается в схожести ощущений при набухании груди и неправильном сцеживании. При игнорировании ситуации очень быстро формируется мастит со следующими симптомами:
- тяжесть и пульсирующая боль в груди;
- повышение температуры тела, общее недомогание, тошнота, рвота;
- увеличение объемов молочной железы;
- покраснение кожных покровов в очаге инфильтрации.
При любом контакте с молочной железой женщина ощущает сильную боль, сцеживание не приносит облегчения, несмотря на уменьшение объемов молока. Воспалительный процесс активно развивается, приводя к гнойному маститу.
Гнойный мастит
Острая форма при активности гноеродных бактерий на фоне грудного вскармливания характеризуется формированием узлового уплотнения. При прощупывании новообразование имеет четкие очертания. Структура и распространенность инфильтративных очагов изменяются в зависимости от стадий патологического процесса.

Лечение неосложненного мастита консервативное, гнойного и тяжелых форм – оперативное.
При гнойной форме отечность и покраснение кожных покровов железы не усиливаются, болезненность сохраняется, иногда даже ослабевает. Существует ряд следующих симптоматических проявлений:
- резкое ухудшение самочувствия;
- озноб, высокая температура;
- повышенная потливость;
- изменение оттенка молока (от сероватого до зеленого, иногда с примесью крови);
- ухудшение аппетита, сна.
Гнойный мастит развивается спустя несколько суток с момента острой фазы заболевания. При отсутствии терапии патологическое состояние приводит к абсцессу, сепсису, гангрене, вплоть до летального исхода.
На период гнойного поражения млечных протоков кормление грудью важно прекратить. Послеродовой мастит без симптоматических проявлений и неинфекционной природы может пройти самопроизвольно.
Диагностика
Лактационный мастит – показание для посещения маммолога, хирурга, инфекциониста, онколога. При необходимости требуется консультация анестезиолога-реаниматолога. Взаимосвязь с лактацией и постродовым периодом упрощает диагностику мастита.
В последнее время отмечаются случаи поздних, субклинических, латентных и стертых форм мастита, поэтому необходимо проведение дифференциальной диагностики. Существует ряд следующих методов:
- анализы крови (важны показатели СОЭ, лейкоцитов, нейтрофилов);
- анализ мочи (белок, лейкоциты, эритроциты, примеси, плотность);
- УЗИ молочных желез;
- анализ грудного молока на бактериологический посев;
- пункция.
Пункционная биопсия назначается в крайнем случае, когда диагноз сомнителен, а симптомы указывают на течение иного патологического процесса, включая злокачественные новообразования.
Лактационный мастит всегда дифференцируют от лактостаза, воспаления кисты, маститоподобного рака, атеромы, иных доброкачественных и злокачественных новообразований. В сложных случаях прибегают к магнитно-резонансной томографии, КТ-диагностике.
Лечение
На время лечения кормление младенца прекращают. О полном прекращении лактации говорят при присоединении серьезных осложнений, быстрой прогрессии патологического процесса, гангрене, постоперационной устойчивости патогенных сред к антибактериальной терапии, нарушении функции внутренних органов и систем.

Острый лактационный мастит всегда имеет яркую симптоматическую картину, что позволяет быстро начать своевременное лечение
Схема лечения включает в себя назначение следующих препаратов:
- антибиотики для подавления активности патогенной микрофлоры (фторхинолы, цефалоспорины, пенициллины);
- противогрибковые средства для профилактики дисбактериоза и кандидоза;
- антигистаминные препараты для предупреждения аллергических реакций на фоне приема следующих препаратов;
- иммуномодуляторы для усиления системного иммунитета.
Инфузионная терапия требуется при осложненном послеродовом мастите, подразумевает введение коллоидных растворов и составов на основе белка, декстранов, гормонов. Острый мастит нередко требует хирургического вмешательства с последующей санацией и дренированием очага нагноения.
Своевременное хирургическое вмешательство обеспечивает хороший эстетический результат, исключает дальнейшее распространение инфекции. При этом сохраняется целостность паренхиматозной ткани молочной железы. Клинические рекомендации включают в себя охранительный режим, прием медикаментозных препаратов, налаживание техники сцеживания.
Прогноз при лактационном мастите при условии своевременной терапии благоприятный. Во многих случаях удается сохранить грудное вскармливание. В противном случае повышаются риски инфекционно-токсического шока, вовлечения в патологический процесс внутренних органов и систем женщины, заражения ребенка. Отдаленные постоперационные последствия выражаются в формировании кальцинатов и рисков образования опухолей. Профилактика заключается в адекватной технике сцеживания, исключении провоцирующих воспаление факторов.
Симптомы лактационного мастита, стадии, клинические рекомендации
После родов молочная железа нередко подвергается инфекционно-воспалительному процессу. Лактационный мастит характеризуется болезненными ощущениями и наличием уплотнений в груди. Выраженная гипертермия доставляет женщине дискомфорт. Как свидетельствует медицинская статистика, мастит является самым распространённым осложнением в послеродовом периоде.

Классификация
Для заболевания характерно сильное воспаление молочной железы. Патология развивается у взрослой женщины при грудном вскармливании. Воспаление бывает односторонним и двухсторонним. Различают несколько форм лактационного мастита молочной железы:
Серозная
При этой форме заболевания уплотнения появляются в толще тканей молочной железы. По своей симптоматике серозный мастит похож на лактостаз. Развиваются застои молока, железа набухает. Сцеживание сопровождается болью. При серозной форме присутствует высокая температура.
Международный код заболевания по МКБ-10 – Н70.0.
Серозная форма имеет лактационный этиопатогенез и протекает с гнойным осложнением. Воспаление имеет диффузный характер, а инфильтрат содержит большое количество межклеточной жидкости и лимфы. Ткани молочной железы пропитываются серозной жидкостью. В неё начинает поступать большое количество лейкоцитов из кровотока. Серозное воспаление иногда может заканчиваться без лечебного действия, однако, женщине лучше не рисковать и своевременно начинать лечиться.
Инфильтративная
Инфильтрат в толще молочной железы не имеет четких границ, что видно на фото. Поражённая молочная железа увеличивается, но отёка нет.
Данная форма заболевания развивается, если не было принято лечебных мер на ранней серозной стадии. Боли в молочной железе усиливаются, появляется покраснение кожного покрова, молочная железа увеличивается в размерах. Патогенез недуга отличается своими особенностями. Дискомфорт в груди при инфильтративной форме более выражен. Возможно развитие гнойного процесса.

Гнойная
Эта форма заболевания протекает менее благоприятно, чем другие формы лактационного мастита. Ткани молочной железы похожи на губку, пропитанную гнойным секретом. Общее состояние женщины резко ухудшается. Появляется высокая температура. Грудь деформируется и напрягается. При гнойной форме усиливается плохое самочувствие женщины, появляется общая слабость, понижается аппетит.
Очень тяжело протекает инфильтративно-абсцедирующий мастит. Полости поражённой молочной железы заполняются гноем, инфильтрация может диагностироваться очень часто. Гнойники в молочной железе находятся около соска, под кожей или внутри железистой ткани. Внутри инфильтрата гнойник не достигает больших размеров и однороден по своей структуре.
Причины лактационного мастита
Острый лактационный мастит возникает при попадании патогенных бактерий в ткани молочной железы. При регулярных гигиенических процедурах во время лактации бактерии смываются с кожного покрова и не вызывают воспаления. Если не происходит сцеживания молока, микроорганизмы накапливаются в протоках. Начинается развитие бродильного процесса. Молоко в путях свёртывается. Возникновение поражения эпителия выводящего протока – характерный признак клинической картины заболевания.
Молочный проход закупоривается свернувшимся молоком, частицами повреждённого эпителия. Начинается процесс, носящий в гинекологии понятие «лактостаз». Патогенная микрофлора интенсивно размножается, начинается воспалительный процесс в толще молочной железы. Параллельно происходит застой лимфы, венозных кровяных масс. Состояние структур молочной железы ухудшается. Проявление симптомов усиливается. Патологию хорошо демонстрирует видео в сети.
Боль, которую испытывает при остром мастите женщина, мешает нормальному сцеживанию. Патогенетически лактостаз усиливает симптоматику мастита. Основная причина появления мастита – нарушенный отток молока по млечным протокам. Кормление грудью в этот период недопустимо – его нужно прекращать.
Способствуют появлению патологии:
- плохая гигиена молочных желез;
- понижение иммунитета;
- отсутствие сцеживания молока;
- сахарный диабет;
- неправильное прикладывание ребенка к груди;
- наличие имплантов;
- приём глюкокортикостероидов;
- гнойные поражения кожи груди;
- курение.
Под воздействием вышеперечисленных факторов создаются благоприятные условия для проникновения патогенной микрофлоры в молочную железу. При длительном курении развивается нарушение кровообращения в груди. Импланты препятствуют нормальному оттоку молока, приём гормональных средств изменяет баланс гормонов в женском организме.

Симптомы лактационного мастита
При мастите железа продолжает лактировать, поскольку её функции сохраняются. Однако грудное вскармливание следует прекратить. Необходимо перестать кормить ребенка и перевести его на искусственные смеси.
Острая стадия мастита начинается с повышения температурного показателя. В грудной железе возникает боль, ощущается тяжесть и дискомфорт. Ткани железы уплотнённые, но не деформированы. К повышенной температуре присоединяются лихорадка, озноб, слабость.
Далее кожный покров железы краснеет, развивается плотный инфильтрат. Болезнь переходит в новую стадию. Состояние женщины ухудшается, развивается гнойная инфекция. Боли в молочной железе усиливаются. Увеличиваются в размере лимфатические узлы в подмышечных впадинах. При дальнейшем прогрессировании и отсутствии надлежащего лечения начинается гангренозная форма болезни.
Интенсивная гиперемия кожи – характерный признак лактационного мастита. Грудь приобретает синюшный оттенок, отекает, набухает, становится тяжёлой и плотной на ощупь. В очень тяжелом состоянии пациентку беспокоит сильный озноб и высокая температура. Сосок железы втягивается. Происходит поражение тканей, быстрое обезвоживание организма.
Диагностика
При невыясненной форме мастита важно пройти современную дифференциальную диагностику. Обследование и сдача анализов помогают врачу уточнить форму заболевания и назначить лекарственную терапию. В тяжелых случаях абсцедирования выполняется хирургия.
- общие анализы крови и мочи;
- бактериологическое исследование грудного молока;
- УЗИ молочной железы;
- маммографию;
- пункцию и последующую биопсию биоматериала.
Проведённые диагностические исследования помогают дифференцировать серозную форму лактационного мастита от лактостаза. С помощью ультразвука диагност определяет размеры поражения железы, подтверждает или исключает развитие кисты. Общие анализы кровяных масс и мочи показывают, насколько изменились показатели биоматериалов.
Бактериологическое исследование молока позволяет определить форму заболевания. Биоматериал подвергается тщательному исследованию в лабораторных условиях. При рецидиве гнойного мастита ухудшается качество молока, оно становится непригодным для младенца. Окончание обследования заносится в соответствующий медицинский протокол.
Такой метод, как маммография является достаточно информативным и основывается на рентгеновском излучении. Исследование помогает выявить карциноматоз и размеры поражения молочной железы, установить верный диагноз. Биопсия и цистологический анализ позволяют дифференцировать мастит от онкологического заболевания. Прекращение диагностирования возможно с согласия врача.

Осложнения
Среди осложнений лактационного мастита чаще всего наблюдается распространение инфекционно-воспалительного процесса на соседние участки. Поражаются эндокарт, лёгкие, почки. Развивается сердечная недостаточность. Почки в женском организме начинают плохо действовать.
Одним из осложнений мастита является молочный свищ. Нагноение кожи и тканей железы способствуют образованию свища в груди. Справиться с проблемой сумеет только профессиональный подход хирурга.
Лечение лактационного мастита
Показанием к хирургическому вмешательству является деструктивная форма мастита. Хирург выполняет разрез груди и тщательно очищает вскрытый гнойник от гнойных масс. После иссекаются и удаляются омертвевшие ткани молочной железы. Завершение операции – установка дренажной системы для промывания раны и исключения негативных последствий. Предотвращение появления осложнений – главная задача хирурга. Продолжительность оперативной помощи зависит от различных факторов. Как свидетельствуют отзывы, статистическая операция проходит успешно.
Консервативная терапия
При лёгком течении болезни применяется консервативная терапия, назначенная с учетом этиологии болезни. Обязательно назначаются антибиотики. Лекарственные препараты обычно вводятся внутривенно или внутримышечно. В лечении лактационного мастита используются лекарства Цефпиром, Цефтриаксон, Цефалексин, Цефокситин. Средства из группы цефалоспоринов активно борются с патогенными агентами и угнетают развитие инфекции. В лечении необходимо соблюдать рекомендации врача и предосторожность при наличии противопоказаний. Таблетки требуется принимать по назначенной схеме.
Очень важно при мастите не допускать застоев молока. Чтобы улучшить отхождение молока, вводятся Дротаверин и Окситоцин. Назначаются лекарства, которые купируют лактацию. Для прекращения выделения молока применяется препарат Бромкриптин. При мастите запрещается использовать традиционный способ – стягивание груди бинтами.

Лечить мастит можно местными мазями. Крем, включающий анестетик, благоприятно действует на ткани железы, успокаивает и ликвидирует болезненность. Чтобы прекратить патологический процесс, могут назначаться нестероидные противовоспалительные препараты. Для рассасывания уплотнения в груди применяются компрессы с Димексидом. Заканчивать лечение мастита можно только после консультации с врачом.
Народные методы лечения
Традиционную терапию можно совмещать с народными методами лечения грудницы. Поражённую железу периодически обмывают настоями лекарственных трав. В устранении мастита используют отвары из ромашки и тысячелистника. Предупреждение — при мастите категорически запрещено применять горячие компрессы. Нельзя прогревать поражённую грудь. Иначе подобные действия могут привести к опасным осложнениям.
Предотвращать прогрессирование болезни могут такие рецепты:
- смешать сок каланхоэ и мёд, добавить немного подсолнечного масла. Полученное средство аккуратно втирают в поражённые участки;
- капустный лист накалывают вилкой и прикладывают на несколько часов к больной груди. Таким же способом используют тыкву;
- делают кашицу из картофельного крахмала и облепихового масла. Прикладывают средство к груди на час для рассасывания уплотнений;
- лист лопуха промывают, мнут и подкладывают в бюстгальтер. Периодически листья меняют;
- прикладывают к покрасневшей грудной железе измельченные листья мать-и-мачехи.
Чтобы исключить риск развития заболевания после родов, роженице требуется производить профилактику. Завершению лактации без мастита способствуют регулярный гигиенический уход за грудью в домашних условиях, чередование молочных желез при вскармливании, кормление по требованию. К профилактическим мерам необходимо отнестись ответственно. Важно выполнять массаж желез для предотвращения застоя молока и проводить сцеживание после кормления. Для профилактики мастита можно один раз в день наносить на кожу груди касторовое масло. Средство улучшает отток молока и препятствует развитию мастита. Завершать вскармливание следует постепенно.
Профилактика мастита

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Профилактика мастита – это меры, которые принимает женщина с целью избежать осложнений во время кормления в виде инфекционного поражения молочной железы. Мастит – инфекционное заболевание с воспалением интерстиция молочной железы, что характеризуетсяется нарушением нормальной функции лактации. Это сопровождается вынужденными мерами переведения ребенка на искусственное питание, что не является оптимальным для его нормального роста и здорового развития. Поэтому знание мер профилактики данной патологии очень важно для предупреждения заболевания.
Профилактика послеродового мастита
Послеродовой мастит – процесс воспаления интерстиция и проток молочной железы, которое возникает в послеродовом периоде и имеет свои особенности течения. В этот период симптоматика мастита может быть очень выражена и процесс имеет, как правило, гнойный характер. В послеродовом периоде матка начинает постепенно сокращаться и приходить в исходную форму, а молочные железы только начинают функционировать. Очень часто в этот период еще в роддоме у женщин возникает послеродовой мастит, что связано со многими причинами. В первую очередь, молочные протоки начинают выделять молоко, количество которого может быть больше, чем необходимо в первые дни жизин ребенка, и происходит его застой. Неправильная техника кормления вызывает образование трещин, которые являются воротами для инфекции, поэтому происходит вторичное инфицирование. Так развивается послеродовой мастит. Очень часто такой мастит плохо поддается коррекции, что также может вызывать воспалительный процесс в матке, который недиагностирован. Поэтому недостаточная инволюция матки в послеродовом периоде или возникновение септических послеродовых осложнений может стать причиной послеродового мастита.
Из этих основных причин выплывают меры профилактики послеродового мастита:
- обучение правильной технике первого грудного вскармливания;
- тщательный контроль состояния матки в раннем и позднем послеродовом периоде и контроль общего состояния женщины с профилактикой инфекционных осложнений;
- раннее приложение ребенка к груди в родовом зале при отсутствии противопоказаний;
- сцеживание молока при его излишке в первые дни жизни ребенка для профилактики застоя;
- предупреждение переохлаждений и стрессовых ситуаций с целью профилактики нарушений гормонального контроля процесса лактогенеза.
Все эти правила необходимы не только для хорошего самочувствия женщины и профилактики мастита, но и для того, чтобы грудное молоко стало для ребенка доступным постоянным средством питания для обеспечивания нормального развития, роста и защиты.
Профилактика лактационного мастита
Лактационный мастит развивается чаще, чем все другие виды из-за того, что правила правильного грудного вскармливания известны не всем и не все мамы их придерживаются. Верное грудное вскармливание способствует не только питанию и росту ребенка, но и дальнейшему процессу лактогенеза. Кормление новорожденного ребенка необходимо проводить по его желанию, без ночных перерывов. При этом интервал между кормлениями должен составлять не больше трех часов. Такой интервал хорошо влияет не только на ребенка, но и на секрецию молока. В ночное время под действием гормонов гипофиза происходит образование молока в молочных железах, а под влиянием ночных кормлений усиливается выработка гормона окситоцина, который в свою очередь влияет на мышечные волокна молочных ходов и происходит нормальное выделение молока в молочные ходы. Такой процесс происходит в норме, но есть случаи, когда не хватает молока и ребенок докармливается смесями. При этом нормальный процесс образования и выделения молока не происходит и это способствует нарушению процесса лактогенеза. Тогда возникают разные патологическтие состояния в виде лактостаза или в случае инфицирования происходит воспаление молочной железы – мастит. Поэтому важно знать основные принципы правильного грудного вскармливания.
Профилактика мастита при грудном вскармливании следующая:
- кормление ребенка за его потребностью, но не менее восьми раз на сутки;
- исключение использования других смесей, бутылочек, сосок при отсутствии показаний, что исключает факторы со стороны ребенка в развитии застоя и дальнейшего мастита;
- правильный туалет молочной железы перед каждым кормлением – не мыть, не вытерать грудь перед каждым кормлением, достаточно только ежедневного душа – это уменьшать шансы мацерации соска и образования трещин. Также перед и после каждого кормления, сосок нужно вытереть каплей молока;
- правильный режим питания и отдыха кормящей мамы предотвращает лактостаз и мастит;
- правильная техника кормления ребенка;
- избежание переохлаждений;
- своевременная коррекция лактостаза и туалет при появлении трещин соска;
- при образовании явлений физиологического лактационного криза нужно чаще прикладывать ребенка к груди.
Профилактика лактостаза и мастита должны быть целенаправленными действиями, так как несвоевременно вылеченный лактостаз может быть причиной мастита. Поэтому при появлении очагов застоя молока важно использовать лечебный массаж, физиотерапевтическое лечение и правильный уход за грудью.
Профилактика мастита во время кормления грудью – очень важное задание каждой молодой мамы, ведь от этого зависит здоровье не только ее, но и ребенка. Меры профилактики не настолько сложны, как кажется на первый взгляд, и при условии правильного кормления ребенка и туалета молочной железы можно полностью избежать этого заболевания.
Мастит: симптомы, причины, стадии развития, профилактика
Мастит представляет собой воспалительное заболевание ткани молочной железы. Как правило, оно развивается в послеродовый период (примерно на втрой-четвертой неделе после выписки из роддома) у мамочек, кормящих грудью, особенно первородящих. Однако наблюдаются случаи возникновения заболевания у женщин вне периода лактации, а также у мужчин и у детей, в том числе у новорожденных.
Симптомы и признаки мастита.
Данное воспалительное заболевание возникает и протекает очень быстро. Первые симптомы появляются от нескольких часов до двух суток и выражаются в появлении достаточно ощутимых болей в молочной железе ноющего характера, при этом контуры ее сохраняются, а кожа не подвергается каким-либо изменениям. Данное заболевание также проявляется в виде повышения температуры тела (выше 38 градусов), возникновения головных болей, слабости, дискомфорта и усиливающихся болей при кормлении малыша грудью, озноба, увеличении и покраснении груди, потере аппетита, нарушении сна. Кроме того, в подмышечной области из-за увеличения в размерах начинают прощупываться лимфатические узлы в виде небольших плотных болезненных образований. Следует отметить, что нелеченый на ранней стадии мастит чреват развитием более серьезной формы заболевания – гнойной.
В данном варианте не рекомендуется заниматься самолечением, ведь все средства и способы, применяемые при этом, не устраняют источник воспалительного процесса, а лишь избавляют от его проявления (симптомов), в результате чего процесс прогрессирует. На фоне развития болезни в месте уплотнения в молочной железе появляется размягчение, свидетельствующее о появлении гнойника. Единственным решением в данной ситуации будет проведение срочной операции, промедление же может вызвать серьезные осложнения. Чтобы не допустить подобных последствий значение имеет ранняя диагностика и лечение заболевания.
Причины мастита.
Главной причиной возникновения и развития мастита являются бактерии (в основном стафилококки), проникающие в ткань молочной железы. А попасть бактериальная инфекция в ткани может через трещины сосков или через кровь при наличии в организме очагов инфекции (пиелонефрит, хронический тонзиллит и т.п.).
Появление трещин или мелких дефектов в области сосков являются своеобразными воротами для проникновения инфекции. Обычно в случае проникновения бактерий в молочную железу наша защитная система может справиться с ними. Но поскольку в послеродовом периоде женский организм сильно ослаблен, то справиться с инфекций в большинстве случаев самостоятельно он не в силах. Как правило, сразу после появления трещин на сосках (что случается примерно у большинства женщин после выписки из роддома, особенно у первородящих) появляются распирающие боли в молочной железе, которая при этом сильно набухает, уплотняется, становится тугой, а кожа при этом краснеет. Все это состояние сопровождается повышением температуры. Причин появления трещин на сосках достаточно много, однако самой распространенной считается несоблюдение кормящей мамочкой элементарных правил гигиены до и после кормления ребенка.
Другой причиной развития мастита может являться так называемый лактостаз, представляющий собой застой молока в протоках молочных желез на фоне неполного или недостаточного сцеживания молока или недостаточно частых кормлениях. Присутствие молока в протоках молочной железы считается благоприятной средой для размножения бактерий, поскольку в нем содержится большое количество питательных веществ. Лактостаз выражается в болезненных ощущениях в области молочной железы, появлении в ней очаговых уплотнений (узелков). Обычно при данном явлении температура тела не повышается. Однако не устранённый лактостаз, в течение пары дней неизбежно перетекает в мастит, сопровождающийся, в первую очередь, повышением температуры. Плоские или втянутые соски являются одной из причин лактостаза, ведь малышу очень трудно сосать грудь, в результате чего она недостаточно опорожняется.
Чтобы избежать развития лактостаза при первых признаках застоя молока или нагрубания молочной железы рекомендуется чаще сцеживать молоко и к молочной железе прикладывать холод, он облегчит его отхождение. Также рекомендуется проводить ежедневно самомассаж молочной железы. Делать его необходимо по такой схеме: правую руку опустить ладонью вниз на голову, а левой в этот момент делать массаж в направлении от окраин к соску, при этом саму область соска массировать не нужно.
Могут наблюдаться два типа мастита: лактационный (у кормящих мамочек) или послеродовой и не лактационный, который возникает вне периода лактации. Последний тип встречается достаточно редко, как правило, возникает и развивается на фоне травмирования молочной железы, ее сдавливания и вследствие нарушений в женском организме гормонального характера. На фоне переходного возраста или гормонального дисбаланса мастит часто возникает у женщин репродуктивного возраста в период с 14 до 18, с 19 до 24 и с 30 до 45 лет. Кистозный и фиброзный мастит являются не чем иным, как кистозно-фиброзной мастопатией.
Стадии развития мастита.
Мастит развивается в три стадии: серозная, инфильтративная и гнойная. Серозная стадия характеризует самый ранний этап развития болезни, возникающий спустя два-четыре дня после попадания инфекции и проявляющийся повышением температуры, увеличением и небольшим уплотнением молочной железы, ее болезненностью, которая нарастает при кормлении грудью или сцеживании, а облегчения после этого так и не наступает. Общий анализ крови показывает наличие признаков воспалительного процесса. Неправильное лечение или его отсутствие неизбежно приводят к тому, что ранняя стадия заболевания перетекает через два-три дня в инфильтративную.
Признаки инфильтративного и гнойного мастита.
Инфильтративная стадия мастита характеризуется ярко выраженным воспалительным процессом и более тяжелым общим состоянием женщины. В процессе ощупывания молочной железы наблюдаются четкое воспалительное уплотнение (инфильтрат) с покраснением кожи над ним, который становится все больше, а покраснение усиливается. Высокая температура не спадает, бывают резкие перепады температуры. Возникает Флюктуация (по-медицински зыбление), свидетельствующая о наличии в полости жидкости (гноя).
При флегманозной форме мастита (когда гнойник не отграничен капсулой от здоровых тканей) температура тела держится на уровне 40˚, сопровождаясь ознобом, слабостью. Молочная железа значительно увеличивается в объеме, кожа над ней приобретает отечный, блестящий, покрасневший с синюшным оттенком вид. Наблюдается воспаление рядом расположенных лимфатических узлов.
При гангренозной форме мастита (омертвение ткани на фоне нарушения кровообращения) общее состояние женщины характеризуется, как крайне тяжелое: температура тела составляет 40 — 41˚C, пульс учащенный 120 — 130 в минуту, молочная железа сильно увеличена в размерах, кожа над ней отечная, покрытая пузырями с кровянистым содержимым с участками омертвения ткани. Отечность затрагивает окружающие ткани. Анализ крови показывает наличие сильного воспаления.
Хронический гнойный мастит.
Хроническая форма мастита груди – явление достаточно редкое. Она развивается на фоне довольно продолжительного местного лечения инъекциями пенициллина в основном гнойного мастита. При данной форме болезни состояние больных характеризуется, как удовлетворительное: температура тела нормальная, либо не повышается выше 37,5-37,8 С. При пальпации прощупывается некоторое малоболезненное уплотнение, не спаянное с кожей. При хронической форме заболевания симптомы имеют незначительную выраженность. Молочная железа болезненна и несколько увеличена, в редких случаях наблюдается воспаление в близлежащих лимфатических узлах с небольшой или реже с высокой температурой.
Еще раз отмечу, что лечение мастита на ранних этапах развития носит консервативный характер, то есть назначаются антибиотики, противовоспалительные препараты и т.п. Гнойные формы заболевания лечатся только с помощью хирургического вмешательства.
Диагностика мастита.
При первых признаках мастита следует незамедлительно обратиться к врачу. Диагностика мастита заключается в обнаружении имеющихся характерных признаков, выявленных при визуальном осмотре и прощупывании молочной железы. Для уточнения диагноза осуществляется общий анализ крови, показывающий наличие воспаления в организме. В целях определения типа бактерий и чувствительности их к тем или иным антибиотикам, проводят бактериологическое исследование молока из воспаленной груди. Нередко для диагностики мастита назначается УЗИ молочной железы.
Мастит и кормление грудью.
В независимости от стадии и формы мастита кормить ребенка нельзя, ведь в молоке даже из здоровой груди (не говоря уже о больной) может присутствовать огромное количество бактерий, которые опасны для малыша. К тому же при лечении данного заболевания назначаются антибиотики, которые поступая в молоко матери, могут навредить младенцу. При временном прекращении грудного вскармливания не следует отказываться от сцеживания молока, оно просто обязательно, при этом проводить его необходимо регулярно и с особой тщательностью. Во-первых, полное опорожнение груди при болезни значительно ускоряет выздоровление. Во-вторых, сцеживание поможет сохранить лактацию, чтобы после выздоровления мамочка смогла вернуться к грудному вскармливанию.
Осложнения мастита.
Данное заболевание часто осложняется воспалением лимфатических сосудов (лимфангитом) и лимфатических узлов (лимфаденитом). В редких случаях, особенно при флегмонозных и гангренозных формах, заболевание осложняется сепсисом (заражением крови). При вскрытии гнойника (нередко самопроизвольного) иногда образовываются молочные свищи (представляющие собой каналы, которые соединяют гнойники с поверхностью тела), закрытие которых происходит самостоятельно, но для этого требуется достаточно длительный период времени.
Профилактика мастита.
Главное в профилактике мастита является предупреждение трещин на сосках (основное – это соблюдение правил личной гигиены, полное сцеживание после кормлений). При появлении трещин на сосках сразу обращаться к врачу и не заниматься самолечением. В предупреждении развития заболевания важно своевременно лечить кариоз и хронические воспалительные заболевания (тонзиллит), поскольку через кровь микробы могут проникать в ткани молочной железы из очагов воспаления других участков.












