
Организм маленького ребенка не в состоянии противостоять аллергенам, инфекциям, вирусам и бактериям в той мере, в которой это мог бы сделать организм взрослого человека. Детская кожа – как открытая книга, именно она первой дает ответную реакцию на любой раздражитель, поступающий извне, и именно по кожным покровам родители нередко могут оценить общее состояние малыша и принимать терапевтические меры при первых высыпаниях на кожных покровах.
Одной из серьезнейших панацей последнего десятилетия стала пиодермия у детей – гнойничковые высыпания округлой формы с белым либо черным содержимым внутри. Заболевание стремительно молодеет. И если раньше им страдали в основном молодые люди в период переходного возраста или более взрослое поколение в связи с гормональными сбоями, хроническими заболеваниями, то сейчас даже у новорожденных пиодермия – не редкость.
Из официальных источников и от педиатров поступает скудная информация по поводу этого заболевания и волнение родителей вполне объяснимо: хочется не просто понимать, как лечить болезнь, что делать, как помочь малышу, но и знать – что стало причиной появления на коже маленького человека взрослых «прыщей».
Причины пиодермии у детей
«Активизировать» бактерии, являющиеся причиной появления кожной патологии, могут как внутренние, так и внешние факторы. Естественно многое зависит от правильного ухода за кожей малыша, его общее состояние здоровья. Важно понимать, что это такое – пиодермия у детей, как она проявляется и что служит основными и сопутствующими симптомами. Педиатры выделяют несколько причин появления патологии, которые делят условно на несколько категорий.
Эндогенные причины полностью зависят от физиологических процессов, происходящих в организме малыша. Экзогенные причины – возникшие извне.
К эндогенным относятся:
- любые осложнения, возникающие в результате ранее прошедших заболеваний, оперативного вмешательства;
- нарушения в работе внутренних органов, особенно часто причиной пиодермии являются заболевания желудочно-кишечного тракта;
- ослабление защитной (иммунной) функции организма;
- болезни хронического и рецидивирующего характера;
- нарушения в работе эндокринной системы (в том числе сахарный диабет);
- сбой в обменных процессах.
К экзогенным причинам можно смело отнести:
- любые травмирования кожных покровов, начиная от мелких ран и заканчивая порезами, трещинами;
- плохо организованный уход за детской кожей, использование «взрослого» жидкого мыла и не соответствующих возрасту уходовых косметических средств при купании;
- отсутствие правил личной гигиены;
- перегревание/переохлаждение;
- несбалансированный рацион питания;
- недостаточное количество витаминов, микроэлементов;
- чрезмерно влажный воздух в помещениях, где постоянно находится ребенок;
- стрессы, нервные расстройства, испуг.
При диагностированной у грудного ребенка либо новорожденного пиодермии нельзя сразу же в основе заболевания ставить факт ненадлежащего ухода за эпидермисом – следует комплексно подойти к выявлению факторов, указанных выше в списке, которые могли бы стать причиной патологического процесса.
Виды пиодермии у детей
Несвоевременно начатое лечение пиодермии у детей на основании симптомов приводит к многочисленным осложнениям и усугублению воспалительного процесса с развитием обильных гнойничковых образований на кожных покровах.
Не вылеченная пиодермия становится причиной следующих патологий кожных покровов:
- сикоз;
- фурункулез;
- карбункулеза;
- импетиго;
- эктима;
- отрубевидный лишай;
- гидраденит.
С учетом того, что симптоматика вышеуказанных заболеваний схожа и сама пиодермия у детей по фото сложно диагностируется, а может быть подтверждена только на основании проведенных лабораторных исследований, заниматься самолечением маленького ребенка в случае с кожными патологиями категорически запрещено!
Любые высыпания на кожных покровах малыша должны послужить поводом к немедленному обращению в больницу либо к участковому педиатру с обязательной консультацией дерматолога.
Различают множество разновидностей пиодермии в зависимости от выявленного типа возбудителя – кокка. Это может стрептококк, стафилококк, диплококк и иные кокки.
Только после детального обследования и проведения всех необходимых лабораторных исследований врач с высокой точностью сможет определить тип возбудителя и назначить эффективное лечение.
Симптомы пиодермии у детей
Симптомы пиодермии у детей напрямую связаны с последующим лечением, назначенным врачом. Огромная сложность в диагностировании пиодермии связана со схожестью симптоматики с другими заболеваниями: дерматитом, потницей, отрубевидным лишаем.
Достоверно поставить диагноз может только профессионал! И именно специалист назначает эффективное лечение пиодермии у детей. Диагностика заключается в проведении комплекса анализов и лабораторных исследований. Специалистом в обязательном порядке должен быть назначен посев, по результатам которого и устанавливается точный диагноз.
Локализация симптомов и лечение пиодермии у детей:
- Кожа головы. Гнойники образуются в самом центре волосяного фолликула. Воспаления локальны, по размеры напоминают чечевицу. Первично появляются один-два гнойника, но при отсутствии лечения их количество увеличивается с обильным покраснением кожи головы, в месте множественных высыпаний скапливается гной.
- Тело и кожа лица. На открытых участках кожи пиодермия развивается по иному от кожи головы «сценарию»: изначально образуется мягкий пузырь с тонкой стенкой, внутри которого ощущается мягкое при пальпации содержимое. Вокруг образовавшегося пузыря появляется красноватый ореол. Через некоторое время пузырек «сдувается» и высыхает, образуя на этом месте серозную корку. При дотрагивании до воспаленного участка ребенок может чувствовать боль, жжение. Дети постарше говорят, что ощущают зуд. Кожа в месте поражения становится более рыхлой с изменением цвета.
Поэтому родителям важно понимать даже по фото как начинается пиодермия у детей и на что обращать внимание при появлении первых признаков заболевания.
Лечение пиодермии у детей
Врач может назначить как традиционное лечение у детей пиодермии с помощью лекарственных средств, так и нетрадиционное – отвары, аппликации из растительных компонентов, приготовленные в домашних условиях.
Лечение пиодермии у детей народными средствами
- Столовую ложку сока калины разбавить в половине стакана кипяченой и охлажденной до комнатной температуры воды. Протирать пораженные участки кожи 3-4 раза в день.
- Листья алоэ тщательно промыть под проточной водой, обдать кипятком. Натереть на мелкой терке. Получившуюся кашицу наносить на гнойники и накладывать сверху марлевую повязку.
- Дымянку лекарственную перемолоть и выжать сок. Обработку проводить 2-3 раза в день.
- Хорошей эффективностью обладает сок свежего картофеля и свеклы.
Лечение пиодермии у детей медикаментозными средствами
При обширной локализации гнойников может быть назначена антибактериальная терапия. Дозировку препарата подбирает исключительно врач в зависимости от возраста ребенка и его веса.
Также могут быть назначены препараты из группы иммуноглобулинов, Антифагин, Бактериофаг.
Хорошей эффективностью обладают следующие методики:
- аутогемотерапия (внутримышечно либо непосредственно под кожу вводится собственная венозная кровь маленького пациента;
- лактотерапия – внутримышечное/подкожное введение стерилизованного молока;
Средства для наружного применения:
- Фукорцин;
- Ихтиоловая мазь;
- Эритромициновая мазь;
- Борный либо ацетилсалициловый спирт;
- Томицид;
- Мазь Левомеколь.
Антибактериальные препараты местного применения:
- Хлоргексидин;
- Нитрофуран;
- Раствор зелени бриллиантовый (зеленка).
Хирургическое лечение пиодермии
В очень редких случаях при запущенной стадии, когда на коже образуются крупные фурункулы с гнойным содержимым внутри врачи прибегают к хирургическому вмешательству. Процедура проводится под местным либо общим наркозом. Оставшиеся послеоперационные рубцы удаляются ранозаживляющими мазями. Можно посмотреть в фото пиодермии у детей до хирургического лечения и после.
Физиотерапевтическое лечение
Хорошей эффективностью в лечении пиодермии у детей обладают физиотерапевтические процедуры, назначает которые исключительно педиатр, дерматолог совместно с физиотерапевтом. Количество сеансов, а также сам тип физиотерапии выбираются в зависимости от стадии заболевания, возраста ребенка и других особенностей организма, в том числе наличия хронических заболеваний и патологий.
Профилактика пиодермии у детей
Многие заболевания легче предупредить, чем впоследствии лечить. Убедиться в серьезности патологии можно, изучив фото пиодермии у детей. Лечение всегда демонстрирует эффективный результат, но в любом случае лучше придерживаться принципов, основанных на рекомендациях педиатров. Дети в силу своего возраста наиболее остро подвержены контактированию с источниками заражения кокками. Основная мера профилактики – строгое и постоянное соблюдение принципов личной гигиены.
Дополнительной профилактикой является:
- сезонный прием синтетических витаминизированных комплексов; соблюдение режима сна и бодрствования;
- правильное и главное – сбалансированное питание;
- умеренное пребывание на солнце (летом рекомендуется выходить на улицу в открытой одежде до 11 часов дня и после 17 часов вечера);
- укрепление иммунной защиты организма;
- избегание переутомлений, стрессов;
- своевременная обработка любых ран и повреждений (для этого оптимально использовать Хлоргикседин);
- регулярная стрижка ногтей;
- исключение переохлаждения и перегревания (особенно у маленьких детей).
Профилактика поможет избежать попадания на кожные покровы кокков и предотвратить заражение ребенка. Элементарные правила гигиены должны быть привиты ребенку с самого маленького возраста. Не стоит пренебрегать таким правилом – периодически мыть игрушки, с которыми постоянно играет ребенок либо протирать их спиртосодержащими салфетками, если помыть в силу специфики игрушки не получиться.
Почему возникает пиодермия у детей, как лечить заболевание?
Такое кожное заболевание как пиодермия довольно часто диагностируется в детском и младенческом возрасте. Поэтому родителям важно знать, каковы причины его появления и как распознать заболевание, чтобы вовремя обратиться к специалисту для назначения лечения.

Что такое пиодермия?
Пиодермия – это гнойное кожное заболевание, вызванное условно-патогенными микроорганизмами, такими как стрептококки или стафилококки. Главным проявлением заболевания являются одиночные или групповые гнойные высыпания на эпидермисе.
Внутри гнойничков находятся возбудители, которые имеют свойство передаваться при непосредственном контакте с зараженным человеком. Пиодермия у детей в большинстве случаев появляется благодаря неправильной гигиене и ослаблению иммунитета.
Причины заболевания детей
Условно патогенные микроорганизмы, в частности стрептококковые и стафилококковые бактерии, практически всегда находятся в контакте с человеческим телом. Попадая на поврежденные участки кожи, они приводят к их активному размножению и гнойно-воспалительному процессу.
Так, для проявления пиодермии достаточно два фактора: наличие бактерии-возбудителя и поврежденный эпидермис со сниженными защитными функциями.
Способствовать развитию заболевания у ребенка также могут следующие провоцирующие факторы:
- механические повреждения целостности кожи;
- нарушение родителями правил гигиены и ухода за ребенком;
- снижение иммунитета;
- другие заболевания эпидермиса;
- недостаток витаминов и минералов в организме;
- стресс;
- проявления аллергии;
- длительный контакт с мочой, каловыми массами, потом;
- переохлаждение и перегрев;
- тактильный контакт с зараженным человеком.
Симптомы и признаки болезни
Пиодермия характеризуется,прежде всего, гнойными высыпаниями на кожном покрове. У детей младенческого и дошкольного возраста гнойничковые воспаления достаточно быстро распространяются по всему телу.
К признакам развития заболевания также относят:
- зуд и раздражение;
- боль в местах высыпаний;
- гиперемия кожного покрова;
- появление локальных высыпаний с гнойным содержимым;
- повышение температуры;
- потеря аппетита;
- раздражительность, капризность;
- диарея.
Классификация пиодермии

В соответствии с возбудителем заболевания выделяют три основных вида пиодермии:
Стафилодермия – поражение эпидермиса, вызванное стафилококком.
К поверхностным видам относят:
- остиофолликулит;
- фолликулит;
- сикоз вульгарный;
- угревая болезнь;
- эпидемическая пузырчатка новорожденных;
- везиколопустулез.
К глубоким относятся:
- глубокий фолликулит;
- фурункулез;
- карбункул;
- гидраденит.
Стрептодермии — поражение кожного покрова, вызванное стрептококком.
К поверхностным поражениям относятся:
- стрептококковое импетиго и его подвиды;
- лишай;
- пеленочный дерматит;
- стрептококковое интертриго.
К глубоким:
- вульгарная эктима;
- рожистое острое воспаление.
Стрепто-стафилодермия – смешанное поражение эпидермиса обоими возбудителями.
К данному виду заболевания относятся:
- смешанное импетиго;
- язвенная пиодермия;
- гангренозная пиодермия;
- панариций.
Пиодермия имеет две формы проявления:
- Первичная – возникает при поражении здорового кожного покрова.
- Вторичная – развивается как осложнение на фоне других кожных и эндокринных заболеваний, основным симптомом которых выступает зуд, раздражение.
Опасность для детского здоровья, прогноз

Особенно опасно данное заболевание для детей младшего возраста, ведь они не могут сказать о том, что их беспокоит. Поэтому родителям важно следить за кожей младенцев и их общим состоянием.
Отсутствие своевременного лечения может привести к таким серьезным осложнениям, как:
- распространение очагов поражения по всему телу;
- интоксикация организма;
- развитие таких заболеваний как отит, пневмония;
- лихорадка;
- присоединение вторичных инфекций;
- заражение крови;
- летальный исход.
Методы диагностики

При появлении гнойного воспаления у ребенка необходимо обратиться к врачу-педиатру или дерматологу для диагностики высыпаний и разработки соответствующего лечения.
Как правило, врач опирается на следующие методы диагностики:
- Первичный осмотр. На первичном осмотре врачом проводится осмотр пациента и зрительная оценка кожных проявлений заболевания.
- Проведение лабораторных исследований
Обычно врачу достаточно зрительного осмотра пациента, но в более тяжелых случаях дополнительно проводят:
- общий анализ крови и мочи;
- анализ на уровень глюкозы в крови;
- бакпосев с очага поражения для определения возбудителя и его чувствительности к антибиотикам.
Лечение пиодермии у ребенка
Начинать лечение пиодермии у ребенка необходимо незамедлительно, так как есть вероятность возникновения группового заражения.
Врач после постановки диагноза назначает комплексное лечение, направленное на устранение как внешних признаков заболевания, так и внутренних возможных причин.
Медикаментозное лечение
На основании бактериологического исследования, возраста ребенка и формы течения заболевания врачом назначаются конкретные виды медикаментозных препаратов.
При поверхностных поражениях для замедления распространения высыпаний, снятия болевых ощущений и воспаления применяются:
- зеленка;
- фукорцин;
- хлоргексидин;
- левомеколь;
- пантенол;
- эритромициновая мазь.
В обязательную часть лечения входит применение антибактериальных лекарств, которые назначаются только после анализа на чувствительность возбудителя к антибиотикам.
Традиционно назначаются следующие препараты:
- «Эритромицин»;
- «Амоксициллин»;
- «Цефазолин»;
- «Гентамицин»;
- «Левамизол».
При лечении глубоких и хронических пиодермий для лечения назначаются следующие кортикостероидные препараты:
- «Гиоксизон»;
- «Фуцикорт»;
- «Тридерм».
Народные средства
В дополнение терапии врач может посоветовать применение народных методов, оказывающих заживляющее, антибактериальное и антисептическое действие.
Среди множества рецептов можно выделить следующие часто применяемые средства для устранения симптомов заболевания:
- На терке натереть свежий картофель или свеклу. Отжать через марлю сок и протирать им ранки 3 раза в день.
- При помощи соковыжималки приготовьте сок из листьев взрослого алоэ. Полученным соком протирайте гнойнички 2-3 раза в день.
- Противовоспалительными свойствами обладают примочки на основе отваров лекарственных трав, таких как ромашка, череда.
- Купание ребенка в отваре лаврового листа оказывает обеззараживающее действие и снимает воспаление.
Хирургическое вмешательство
В тяжелых, запущенных случаях, когда наблюдается острый фурункулез либо карбункулез врачом назначается хирургическое вмешательство. Хирург, вскрывая полости фурункул и карбункул, удаляет из них омертвевшие массы и гной.
Меры профилактики

Для предупреждения появления пиодермии у детей необходимо соблюдать следующие профилактические меры:
- тщательно ухаживать за кожей ребенка;
- регулярно проводить водные процедуры;
- научить ребенка самостоятельно соблюдать правила личной гигиены;
- регулярно проводить влажную уборку в детской комнате;
- укреплять иммунитет;
- обеспечить ребенка полноценным, сбалансированным питанием;
- стараться чаще бывать на свежем воздухе;
- своевременно лечить все заболевания, в том числе ОРЗ и ОРВ;
- давать ребенку витаминные комплексы;
- изолировать ребенка, если в доме есть заболевший человек.
Согласно статистическим данным, около 50 % случаев кожных заболеваний у детей приходится на пиодермию.
Почему возникает пиодермия у детей, как лечить заболевание?
Пиодермия, что это такое? Симптомы, причины и лечение Пиодермия – дерматологическое заболевание, возникающее под воздействием гноеродных (пиогенных) бактерий. При различных формах пиодермии кожа покрывается гнойниками различного размера.
Высыпания, воспаление эпидермиса, краснота, зуд – результат деятельности патогенных микроорганизмов. Усиленное размножение стрептококков, стафилококков, грибов приводит к обширным поражениям кожных покровов.

Что это такое?
Пиодермия — это гнойничковые заболевания кожи, причиной которых являются гноеродные бактерии, главными из которых являются стафилококки и стрептококки, чуть реже — вульгарный протей и синегнойная палочка. Пиодермия чаще встречается в детском возрасте и у работников некоторых видов промышленности и сельского хозяйства.
Рост заболеваемости отмечается в осенне-зимний период — холодное и сырое время года. Влажный климат жарких стран является причиной большого количества больных с микозами и гнойничковыми заболеваниями кожи.
Общие данные о пиодермии
Термин «пиодермия» имеет греческие корни, он означает «гнойная кожа», что очень точно и конкретно характеризует особенность патологии. Нагноения на коже провоцируются за счет активности особых кокковых бактерий. Они относятся к широко распространенной во внешней среде флоре, входят в состав условно-патогенной флоры кожных покровов, полностью их никогда невозможно удалить с кожи, даже если тщательно и педантично соблюдать гигиену, они снова попадают на кожу из внешней среды.
Инфекция возможна не только у детей, кокковая флора провоцирует нагноения кожи и у взрослых. Но в силу специфики иммунитета, частого травмирования кожи и особенностей ее строения у детей, пиодермии у них встречаются чаще. Кожные покровы более тонкие, гидролипидный слой несовершенен, недостаточно местных иммунных факторов, защищающих от агрессии кокков.
Чем младше возраст детей, тем слабее выражены защитные функции эпителия, наиболее тяжело пиодермии могут протекать до года.
Считается, что различные варианты пиодермии в год переносит более 100млн детей по всему миру, нет особой разницы между уровнем заболеваемости в развитых странах и развивающихся. Большее влияние оказывает климат, жаркие и влажные регионы обычно показывают статистику более тяжелого течения инфекций. Это связано с потливостью, сальностью кожи, что нередко осложняет течение, делает поражения более распространенными.
По мнению врачей, пиодермии в детском возрасте нередко связаны с дефектами ухода или ненадлежащим отношением к гигиене детей. Наиболее часто она возникает в период новорожденности, на нее приходится до половины всех воспалительных процессов эпидермиса.
Причины возникновения
Ведущей причиной, вызывающей пиодермию, считается проникновение кокковых микробов в ткани волосяных фолликул, потовых и сальных желез с протоками, повреждений. Однако причины вторичных форм пиодермии, включая язвенные, гангренозные виды, до сих пор изучаются, поскольку в таких случаях обсеменение гноеродными агентами участков кожи — вторично, то есть, возникает уже после развития некой патологии.
Выделены ключевые факторы-провокаторы:
- наследственность;
- сдвиги в функционировании эндокринных органов («щитовидка», гипоталамус, гипофиз, надпочечники, половые железы), гормональные сбои;
- повреждения кожи (раны, уколы, ссадины, укусы, расчесы, ожоги);
- острое или долговременное снижение общего и местного иммунитета;
- кожные патологии, включая аллергозависимые дерматиты, клещевые поражения;
- сахарный диабет;
- занос гноеродной флоры при хирургических манипуляциях;
- повышенная чувствительность к аллергенам и реакция на пиококки;
- повышенная влажность, абсорбционная способность, щелочная реакция кожи;
- непереносимость определенных лекарств;
- частое переохлаждение или перегревание;
- расстройства неврологического характера и системы терморегуляции
- несоблюдение личной гигиены;
- периодическое травмирование кожи в определенных зонах;
- долговременные переживания и сильное физическое утомление;
- истощение, любые длительно текущие болезни;
- ожирение, расстройство обмена жиров и углеводов;
- загрязнение эпидермиса красками, керосином, растворителями, маслами, лаком, угольной пылью, бензином, цементом;
- сосудистые болезни, варикоз, тромбофлебит, расстройства кроветворения, желудочно-кишечные болезни;
- фокальные инфекции с воспалительным процессом в определенном органе или ткани, включая желудок, кишечник, носоглотку и область уха, репродуктивные органы.
Причины пиодермии
Пиодермия может возникнуть по множествам причин. Определенные факторы обеспечивают «входные ворота» для инфекции, образуют благоприятный субстрат для развития бактерий, снижают защитные функции кожи, нарушают местный обмен веществ и подавляют общий иммунитет.
- нерациональная гигиена;
- травмы кожи (ожоги, царапины, порезы, расчесы);
- переохлаждение или перегрев организма;
- длительное пребывание на солнце;
- мацерация кожи (разбухание под воздействием воды);
- сдвиг рН кожи в щелочную сторону.
- все иммунодефициты;
- длительный прием кортикостероидов, цитостатиков, иммунодепрессантов;
- патологии ЖКТ, ЦНС;
- нарушения в эндокринной, гепатобилиарной системах;
- сахарный диабет;
- хронические инфекции;
- гиповитаминозы;
- нарушение кровообращения.
Пути передачи: воздушно-капельный, перенос пиококков из очагов поражения на коже, заражение через контаминированные предметы и одежду. Возможна передача инфекции от матери плоду.
В этом видео врач рассказывает о том, почему возникает поражение кожи, какие гнойнички обычно возникают.
Классификация
Основными микроорганизмами, вызывающими пиодермию, являются стрепто- (Streptococcus pyogenes) и стафилококки (Staphylococcus aureus). Процент заболеваний, вызванных другой микрофлорой (синегнойной или кишечной палочкой, псевдомонозной инфекцией, пневмококками и т.п.), очень невелик.
Поэтому основная классификация по характеру возбудителя разделяется на:
- стафилодермию — гнойное воспаление;
- стрептодермию — серозное воспаление;
- стрепто-стафилодермию — гнойно-серозное воспаление.
Кроме того, любая пиодермия различается по механизму возникновения:
- первичная — проявившаяся на здоровых кожных покровах;
- вторичная — ставшая осложнением других заболеваний (чаще всего сопровождающихся зудом).
Кроме того, пиодермию делят по глубине заражения. Поэтому общая классификация пиодермий выглядит таким образом:
- при поверхностной глубине заражения (импетиго стрептококковое, импетиго сифилидоподобное, импетиго буллезное, импетиго интертригинозное (щелевидное), импетиго кольцевидное, заеда стрептококковая, панариций поверхностный, стрептодермию сухую);
- при глубоком проникновении (целлюлит острый стрептококковый, эктиму вульгарную).
К стафилодермиям причисляют:
- при поверхностной глубине заражения (фолликулит поверхностный,остиофолликулит, угри обыкновенные, сикоз вульгарный, пузырчатку новорожденных эпидемическую);
- при глубоком проникновении (фолликулит глубокий, фурункул, фурункулез, карбункул, гидраденит).
К стрепто-стафилодермиям относят:
- при поверхностной глубине заражения (импетиго вульгарное);
- при глубоком проникновении (пиодермию язвенную хроническую, пиодермию шанкриформную).

Симптомы
Пиодермия практически не отличается какими-то особыми симптомами, имеющимися только у данного заболевания. Она похожа на сотни других проблем с кожей. Родители не смогут определить точно, что за недуг появился у их малыша. Даже врач не сможет это сделать без дополнительных лабораторных исследований для определения бактериальной природы болезни.
Чем характеризуется пиодермия:
- появлением прыщиков с гнойной головкой;
- зудом;
- раздражением;
- болью;
- жжением;
- ярким покраснением кожных покровов;
- возникновением пузырей с лимфатической жидкостью;
- формированием высыпаний в группы, их локализацией в одном месте, реже по всему телу;
- пузыри оставляют за собой мокнущий слой с последующим образованием жёлтой корки;
- если прыщи возникают на шее или лице – чаще всего это поверхностная пиодермия;
- состояние ребёнка может ухудшиться: появляется температура, потеря аппетита, боли в животе и понос.
Симптомы пиодермии, фото
Воспалительный процесс при пиодермии развивается в естественных порах кожного покрова — потовых или сальных проходах, волосяных фолликулах. В зависимости от вида микроорганизмов-возбудителей клиническая картина и симптоматика заболеваний слишком разнообразны.
Поэтому приведем основные симптомы пиодермии (см. фото):
- Импетиго. Эта форма заболевания является достаточно распространенным. Его симптомы возникают внезапно с появления фликтен (водянистых, просовидных пузырьков), которые впоследствии преобразуются в желтоватые корочки и сильно чешутся. При слиянии корочек и стафилококковой инфекции корочки могут быть зеленоватого цвета. Последствия их разрешения бывают в виде шелушащихся пятен, плохо поддающихся загару. Наиболее часто поражается область лица и голова.
- Сикоз – хроническое рецидивирующее гнойное воспаление волосяных луковиц лица (усов и бороды). Болезнь связана с аллергизацией больного и нейроэндокринными нарушениями, часто с гипофункцией половых желез. Сначала в области губ и подбородка появляются мелкие гнойнички, затем их становится все больше. Вокруг возникает зона воспалительного инфильтрата с гнойными корками. Пиодермия лица течет длительно, упорно, с рецидивами.
- Остиофолликулит – воспаление устья волосяной луковицы. В отверстии фолликула появляется узелок величиной 2-3 мм, пронизанный волосом, вокруг имеется небольшая зона покраснения кожи. Затем пузырек подсыхает, образуется корочка, которая затем отпадает. Эти образования могут быть одиночными или множественными. Иногда заболевание носит рецидивирующий характер.
- Гидраденит – воспаление потовой железы. Возникает оно в подмышечной впадине, половых губах, перианальной зоне, в паху. Образуется крупный болезненный узел, который вскрывается с выделением гноя. Заболевание напоминает фурункул, но при нем не образуется гнойно-некротический стержень в центре опухоли.
- Фурункул – еще более распространенное поражение фолликула с гнойным расплавлением его и окружающих тканей. Начинается процесс с остифолликулита, но гнойнички сразу болезненны. Быстро формируется болезненный узел, достигающий размера грецкого ореха. Затем он вскрывается с выделением гноя, в центре можно увидеть гнойно-некротический стержень – омертвевший фолликул. После заживления остается рубец.
- Фолликулит – глубокое воспаление волосяного фолликула. Формируется возвышение розового цвета, в центре которого находится гнойничок, пронизанный волосом. Затем это образование рассасывается или превращается в язву, заживающую с формированием небольшого рубца.
- Карбункул отличается от фурункула большей распространенностью процесса. Развивается глубокая флегмона, достигающая подкожной клетчатки, фасций и мышц. Вначале появляется фурункул, однако затем вокруг него развивается сильный отек, из кожных отверстий выделяется гной. Вскоре кожа расплавляется и отторгается с образованием глубокой язвы. Больного пиодермией беспокоит выраженная лихорадка, головная боль и интоксикация. После очищения язва заживает, образуя рубец.
Эти пиодермии характерны для детей, у взрослых они не встречаются:
- Множественные абсцессы кожи – воспаление потовых желез у маленьких детей. Болезнь возникает при повышенной потливости и плохом уходе за малышом. На спине, шее, ягодицах возникают многочисленные узлы размером с горошину, кожа над ними покрасневшая. Постепенно узлы увеличиваются и превращаются в абсцессы, из которых выделяется гной.
- Остиопорит – воспаление выводных протоков потовых желез у младенцев. В паху, подмышечной области, на голове и туловище появляются мелкие гнойнички. Они быстро ссыхаются в корочки и отпадают, не оставляя следов. Болезнь обычно возникает при избыточной потливости ребенка вследствие пеленания.
- Стафилококковый синдром обваренной кожи – тяжелая форма пиодермии. На коже образуются крупные пузыри, напоминающие ожоги 2 степени. Болезнь начинается с покраснения кожи вокруг пупка, ануса, рта, затем на кожном покрове возникают пузыри. Они лопаются, образуя большие мокнущие эрозии. Пузыри могут сливаться, захватывая всю кожу ребенка. Болезнь сопровождается лихорадкой и интоксикацией.
- Эпидемический пемфигоид – очень заразное заболевание, проявляющееся образованием пузырей в поверхностном слое кожи вскоре после рождения. На ней возникают пузырьки, которые постепенно растут и лопаются с образованием быстро заживающих эрозий. Затем возникает новое вспышкообразное высыпание пузырей.
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.



Пиодермия у детей
Пиодермия – кожные заболевания, объединяемые по схожести течения, симптоматике, вызываемые болезнетворными бактериями (преимущественно стафилококками и стрептококками). Общая характеристика всех болезней – гнойные воспалительные процессы на кожных покровах, развивающиеся как самостоятельные или вторичные их поражения. Пиодермия у детей – наиболее часто встречающийся вид дерматитов. Может развиваться в любом возрасте, зачастую распространяясь на значительные площади эпидермиса.
У новорожденных явления пиодермии диагностируются в 50% случаев всех воспалительных поражений кожи.
Пиодермия у ребенка
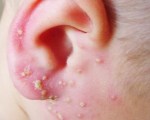
Пиодермия у ребенка — это группа дерматозов, характеризующихся гнойно-воспалительным поражением кожи, придатков, подкожно-жирового слоя. В клинической картине ведущим является кожный синдром — локальное воспаление разной степени тяжести и глубины, гнойничковая сыпь, мацерация. Отдельные формы заболевания сопровождаются ухудшением общего состояния. Диагностика базируется на данных анамнеза и объективного осмотра. Основные методы лечения — антибактериальная терапия местного или системного характера, антисептический туалет кожи. Некоторые формы глубокой пиодермии требуют оперативного вмешательства.
МКБ-10

- Причины
- Предрасполагающие факторы
- Патогенез
- Классификация
- Симптомы пиодермии у ребенка
- Везикулопустулез
- Пузырчатка новорожденных
- Остиофолликулит. Фолликулит
- Импетиго
- Папулоэрозивная стрептодермия
- Интертригинозная стрептодермия
- Рожа
- Осложнения
- Диагностика
- Лечение пиодермии у ребенка
- Консервативное лечение
- Хирургическое лечение
- Физиолечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
В детской дерматологии и педиатрии гнойничковые кожные заболевания встречаются довольно часто. По статистическим данным, доля пиодермий составляет 25-60% от всех дерматозов у детей, обращаемость за хирургической помощью достигает 30-40%. Гнойничковая сыпь у ребенка — типичное осложнение заболеваний, сопровождающихся зудом и нарушением целостности кожного покрова. Ситуация связана с несовершенством защитной функции кожи в детском возрасте, слабым пассивным иммунитетом против возбудителей, контактом с носителями инфекции в дошкольных и школьных учреждениях.

Причины
Возбудителями пиодермии у ребенка являются патогенные или условно-патогенные микроорганизмы. Ведущая роль принадлежит стафилококкам (золотистому, эпидермальному, гемолитическому), бета-гемолитическому стрептококку. При исследовании отделяемого из очагов выявляется: стафилококков патогенных — 80-90%, эпидермального стафилококка — 12%, стрептококков — до 10%. Реже встречаются ассоциации данных микроорганизмов с другими инфекциями: синегнойной палочкой, протеем, пневмококком, кишечной палочкой.
Предрасполагающие факторы
Факторы риска пиодермии у ребенка можно условно разделить на две большие группы:
- Экзогенные: дефекты гигиены, нарушение барьерной функции дермы (микротравмы, мацерации, ожоги, гипергидроз), прием иммуносупрессоров (цитостатики, стероиды).
- Эндогенные: соматические заболевания (эндокринопатии, патологии ЖКТ, ВСД, гиповитаминоз), хронические очаги пиококковой инфекции, врожденный или приобретенный иммунодефицит.
Патогенез
Основные пути передачи возбудителей пиодермии — контактный и контактно-бытовой. У новорожденного ребенка возможен антенатальный и интранатальный механизмы передачи. Патогенный микроорганизм проникает в дерму через микроповреждения, вырабатывает токсины, которые вызывают расслоение эпидермиса. Как результат − образуются папулы, пустулы или волдыри. Патогномоничная локализация стафилококков — производные кожи (потовые, сальные железы, фолликулы волос), стрептококков — кожные складки, участки вокруг естественных отверстий.
В ответ на местное воспаление в очаг устремляются лимфоциты. Процесс уничтожения пиококков лимфоцитами сопровождается выделением серозного или гнойного секрета. При проникновении токсинов в лимфоцитарное и кровеносное русло присоединяется клиника интоксикации или даже токсического шока. При внутриутробном заражении ребенка, симптомы системного воспалительного ответа обычно выходят на первый план.
Классификация
Пиодермия классифицируется по нескольким критериям. Принято разделение на первичные пиодермии, возникшие у ребенка на здоровой коже, и вторичные, осложняющие течение других дерматитов. В зависимости от распространения вглубь дифференцируют поверхностные и глубокие формы. Наиболее распространенная классификация основана на выделении этиологического фактора:
- Стафилодермии:фурункулез, везикулопустулез, неонатальная пузырчатка, фолликулит, карбункул, абсцесс.
- Стрептодермии: импетиго, паронихия, целлюлит, рожа, стрептодермия эрозивно-папулезная и интертригинозная.
Симптомы пиодермии у ребенка
Везикулопустулез
Патология характерна для периода новорожденности. Везикулопустелез представляет собой воспалительный процесс области устья потовой железы. Формированию гнойничков у ребенка предшествует потница. В результате инфицирования элементы потницы воспаляются, преобразуются в пустулы с молочно-белым секретом. Сыпь располагается на коже волосистой части головы, туловища, в складках.
Пузырчатка новорожденных
Неонатальная пузырчатка возникает на 3-15 сутки жизни ребенка. Характеризуется появлением фликтен (пузырей) размером от горошины до грецкого ореха, наполненных мутным содержимым. Типичное расположение пузырей − на животе, промежности, в околопупочной зоне. После разрешения фликтен остаются влажные эрозии. Общее состояние младенца обычно нарушено: отмечается лихорадка, вялость, ухудшение аппетита.
Остиофолликулит. Фолликулит
Остиофолликулит представляет собой инфицирование устья волосяного фолликула, имеет острое начало: на неизмененном фоне кожи появляются пустулы, пронизанные волосом. Излюбленная локализация высыпаний — голова, грудь, конечности. Спустя несколько дней пустула разрешается, покрывается корочкой, которая оставляет после себя розовое пятно.
При распространении процесса на весь фолликул развивается фолликулит. Зона воспаления увеличивается в размере, становится болезненной. Через неделю гнойничок ссыхается, не оставляя рубца. Если инфекция проникает в подкожный слой, формируется фурункул. Конгломерат фурункулов называется карбункулом. Вскрытие карбункулезной пустулы оставляет глубокие шрамы.
Импетиго
Существует несколько разновидностей патологии. Стрептококковое импетиго характеризуется образованием на лице фликтен с гнойно-серозным секретом, которые вскрываются через 3-4 суток, не оставляя шрама. Щелевое импетиго также носит название «заеда». Представляет собой мацерацию, линейные эрозии у крыльев носа, в углах рта, глаз. При буллезной форме пиодермии гнойничковые высыпания локализуются на коже кистей, нижних конечностей.
Папулоэрозивная стрептодермия
Пеленочный дерматит встречается только у детей до года, чаще в неонатальный период. В аногенитальной зоне, на внутренней поверхности бедер образуются плотные папулы синюшного цвета с воспалительным венчиком. Папулы трансформируются в волдыри, после — в эрозии и корочки. Элементы появляются на фоне мацерации, раздражения кожи испражнениями.
Интертригинозная стрептодермия
Зачастую стрептодермия возникает у детей с нарушением жирового обмена. Высыпания появляются в области крупных складок: паховых, шейных, подмышечных, ягодичных. Сыпь представляет собой пузыри, которые при разрешении оставляют мокнущие эрозии с фестончатыми границами.
Заболевание поражает детей раннего возраста. Преимущественная локализация — шея, конечности, лицо. В очаге воспаления появляется эритематозный участок неправильных очертаний, разных размеров. При пальпации отмечается местная гипертермия, болезненность. В тяжелых случаях к эритеме присоединяется абсцедирование, некроз кожи. Общее состояние нарушено.
Осложнения
Пиодермия у ребенка при несвоевременной терапии грозит серьезными инфекционно-септическими осложнениями. Возможно развитие регионарных воспалительных процессов: лимфаденита, лимфангита, тромбоза синусов головного мозга. Системное распространение пиококковой инфекции вызывает тяжелую пневмонию, менингит, сепсис, синдром инфекционно-токсического шока.
Диагностика
Постановка диагноза в основном базируется на клинической картине. Детский дерматолог выясняет основные жалобы пациента и/или родителей, собирает подробный анамнез. При наличии показаний в диагностике принимают участие детский хирург, эндокринолог. Алгоритм обследования ребенка:
- Физикальный осмотр. Важное значение принадлежит тщательному анализу местных проявлений пиодермии: характер сыпи, локализация, флюктуация, болезненность, наличие выделений. Из общего состояния информативность имеет лихорадка, нарастающая вялость, отказ от еды.
- Лабораторные исследования. В общеклиническом анализе крови возможен нейтрофильный лейкоцитоз, ускорение СОЭ. У ребенка с сахарным диабетом обязательно проводится оценка гликемии. При наличии отделяемого осуществляется бактериологический посев на микрофлору.
Лечение пиодермии у ребенка
Консервативное лечение
Большинство форм пиодермии лечатся амбулаторно. Госпитализации подлежат пациенты с большой площадью пораженной кожи, осложненным течением. Частые и длительные водные процедуры, использование косметических средств по уходу не рекомендованы. При расположении элементов в волосистой зоне головы волосы нельзя сбривать. Диета ребенка с пиодермией должна ограничивать поступление соли и углеводов.
Основой медикаментозной терапии служит борьба с возбудителем. Местное лечение включает использование препаратов следующих групп:
- анилиновые красители — растворы бриллиантовой зелени, этакридина лактата, метиленовой синьки;
- антисептики — растворы калия перманганата, хлоргексидина, йода, перекиси водорода;
- антибиотики для наружного применения — различные аптечные формы (порошок, мазь, крем) на основе гентамицина, неомицина, фузидовой кислоты;
- глюкокортикостероиды — бетаметазон, гидрокортизон в комбинации с антибиотиками.
Глубокие формы пиодермии, а также распространенные поверхностные и осложненные требуют системного назначения ребенку антимикробной терапии. В педиатрической практике используются антибиотики из групп полусинтетических пенициллинов, цефалоспоринов, макролидов, линкозаминов. Курс лечения составляет 1-2 недели. Для лечения состояний, сопровождающихся развитием бактериемии, к терапии добавляют внутривенное введение иммуноглобулина.
При рецидивирующем течении пиодермии ребенку показана иммунотерапия. К препаратам специфической иммунотерапии принадлежат стафилококковый анатоксин и антифагин. Как неспецифическая имммунокоррекция используется аутогемотерапия, прием элеутерококка, лимонника китайского, спленина. У больных с подтвержденным иммунодефицитом применяются иммуностимуляторы: препараты тимуса, γ-глобулина, лизирующихся актиномицет.
Хирургическое лечение
Оперативное вмешательство показано при формировании фурункула, карбункула, абсцесса. В условиях стационара детский хирург проводит вскрытие и дренирование гнойной полости, рассечение свищевых ходов. Далее рану ежедневно промывают растворами антисептиков до заживления вторичным натяжением. При язвенно-некротических поражениях кожи проводится иссечение пораженных участков (некрэктомия) с последующей пластикой раневого дефекта.
Физиолечение
В подострый период активно применяются физиотерапевтические методы. Рекомендованы световые процедуры — УФО, низкоэнергетическое лазерное излучение, инфракрасное излучение. Из электропроцедур при пиодермии у ребенка эффективна УВЧ-терапия. Курс лечения включает 5-10 сеансов.
Прогноз и профилактика
Прогноз при неосложненных пиодермиях для ребенка благоприятен. Развитие генерализованных форм, присоединение осложнений ухудшает прогноз. Первичная профилактика заключается в соблюдении должного санитарно-гигиенического режима дома и в детских учреждениях, адекватной обработке раневых поверхностей. Следует вовремя проводить выявление и лечение фоновых патологий: сахарного диабета, заболеваний ЖКТ, верхних дыхательных путей.
Как лечить пиодермию у детей?
Пиодермия – инфекционное гнойничковое поражение кожи. Возбудителем заболевания являются бактерии стрептококка, стафилококка, кишечная палочка. Спровоцировать пиодермию может также и неправильное питание и несоблюдение правил личной гигиены. Пиодермия у детей и новорожденных – серьезное и опасное, распространённое кожное заболевание. Благоприятной средой размножения бактерий и причинами возникновения пиодермии служат: памперсы, пеленки, пот, слюна, моча ребенка.
Причины
Болезнетворные бактерии стрептококка, стафилококка находятся в организме каждого здорового человека. При благоприятных для них условиях: понижение иммунитета, заражение при тактильном контакте с больным, перегрев или переохлаждение, может спровоцировать причины развитие заболевания. У грудных детей слабо развит иммунитет, до 2 месяцев их организм еще не вырабатывает антитела, в результате чего такое заболевание у новорожденных встречается довольно часто. Наиболее часто у недоношенных и ослабленных малышей.
- Переохлаждение – нарушает кровообращение, кожа становиться сухой и подвержена травмированию (шелушением, трещинам);
- Перегрев – нарушает водный баланс в организме, приводит к нарушениям желудочно-кишечного тракта;
- Стресс;
- Кожные повреждения (укусы насекомых, ссадины, порезы, царапины);
У детей симптомы заболевания чаще всего проявляются на пальцах рук, при различных кожных повреждениях – ссадинах, царапинах, порезах.
Поцарапала кошка, появилась ранка, попала инфекция, потянули пальцы в рот. Благоприятная среда спровоцировала причины серьезного заболевания. Если упустить момент и вовремя не обработать ранку на пальце ребенка, возможны проявления новых очагов инфекции.
Данная болезнь у новорожденных и детей появляется из-за несоблюдения родителями правил личной гигиены:
- Когда, взрослые не моют рук, берут на руки ребенка;
- Плохо выстиранные и не проглаженные пеленки, ползунки и распашонки малыша;
- Контакты с другим ребенком или взрослым, у которых есть очаги инфекционного заболевания.
Заболевание у новорожденных чаще всего возникает из-за наличия инфекции в больнице. Данное заболевание, очень опасно и угрожает жизни малыша.
Симптомы и виды заболевания
Пиодермия передается при контакте здорового ребенка с больным или через игрушки. Из-за высокой заразности, болезнь часто возникает, и симптомы быстро распространяются у малышей дошкольного и школьного возраста. Гнойничковое воспаление может возникнуть на любой части тела.
Очень сложно лечить пиодермию волосистой части головы. Обязательно нужно выстричь волосы, чтобы была возможность обрабатывать гнойничковое воспаление.

Как выглядит?
Для пиодермии характерны симптомы:
- Болезненные ощущения в месте поражения;
- Покраснения кожных покровов;
- Зуд в местах образования пузырьков;
- Гнойные образования на коже.
Болезненные, зудящие гнойничковые воспаления вызывают сильный дискомфорт у малыша. При не правильной обработке расчесанные ранки, могут стать новыми источниками инфекции на коже ребенка. В тяжелых случаях заболевания, возможно повышение температуры, слабость, раздражительность.
Формы заболевания пиодермии, в зависимости от глубины поражения кожи:
- Поверхностные стрептодермии – разновидность пиодермии. Симптомы представляют собой высыпания в виде пузырьков, размером от нескольких миллиметров до пары десятков сантиметров. Когда пузырьки лопаются, образуются желтые корки. Если не лечить заболевание оно может распространиться на различные участки кожи.
- Глубокие стрептодермии – самые известные формы – фурункул, карбункул, гидраденит.
Фурункул – острое гнойное воспаление кожи. Появиться фурункул может на любом участке кожи. Размер фурункула от небольшой горошины, до грецкого ореха. Сначала начинается покраснение, жжение, оттек и болезненность в глубине кожи. Через некоторое время в месте воспаления, формируется гнойный стержень. Его вскрывают оперативным путем, оставшаяся язва со временем заживает.
Карбункул – несколько появившихся рядом фурункулов. Карбункул вскрывается оперативным путем. Оставшаяся глубокая язва, заживает через 2–3 недели, оставляя видный рубец. Карбункул у ребенка фото.
Гидраденит – гнойное воспаление потовых желез, возникающие в области подмышек. Крупные, болезненные и глубокие узлы с содержанием гноя. Лечение проводится антибиотиками. Запущенная форма болезни, требует хирургического вмешательства и долгого лечения.
Если у ребенка появились симптомы пиодермии желательно обратиться к врачу, и как можно скорее начать лечить заболевание, чтобы избежать распространения инфекции на другие части тела.

Лечение
Чем лечить это заболевание? Если симптомы указывают на то, что ребенок болен пиодермией, то назначается курс терапии. При лечении пиодермии у детей используют средства для внутреннего (антибиотики) и наружного (антисептики, мази) применения. Не рекомендуется лечить пиодермию самостоятельно. Лечение пиодермии должно быть определено врачом, который назначит обследования ребенка и сдачу необходимых анализов. Установит точный диагноз и причины заболевания, подберет препараты и назначит курс терапии.
Гигиена
Во время лечения необходимо соблюдать следующие правила:
- Строгое соблюдение гигиены;
- Гнойнички и пузырьки нельзя расчесывать, мочить водой во избежание переноса инфекции на соседние участки кожи;
- При пиодермии волосистой части головы у детей необходимо состричь волосы;
- При пиодермии на пальцах, ногти коротко остригаются, гнойнички, и пузырьки ежедневно обрабатываются антисептическими препаратами.
Препараты
Наружное лечение включает:
- Специальный уход за кожей ребенка;
- Смазывание гнойников марганцовкой или салициловой кислотой;
- Обработка воспаленных участков препаратами антисептиками (зеленка, ихтиоловая мазь).
Средства внутреннего лечения:
Назначаются антибиотики пенициллиновой группы, их дозировку может правильно рассчитать и назначить только врач. Карбункулы и фурункулы могут потребовать хирургического вскрытия гнойничков, с назначением соответствующей терапии. На гнойничковые высыпания наносят мази, и препараты содержащие антибиотики (линкомициновая мазь 2%, гентамициновая мазь 0,1%).
Во время лечения обязательно включайте в рацион питания ребенка, пищу богатую белками. Полностью исключите из питания углеводы, соленые, острые, копченные и жареные продукты.

Народными средствами
Результативно лечение пиодермии народными методами, они обладают заживляющими, антибактериальными и антисептическими свойствами. Но нужно помнить, что самолечение в домашних условиях, без консультации врача, может привести к новым очагам инфекции и к неблагоприятным последствиям.
5 эффективных рецептов:
- Тертый сырой картофель, делать аппликации на пузырьки и гнойнички;
- Тертую сырую свеклу, делать аппликации на ранки;
- Помогает мелко рубленый чеснок и спирт в пропорции 1:1, делать аппликации на пузырьки и гнойнички;
- Масляной настой: 10 г чистотела и 100 мл подсолнечного масла и протирать гнойнички;
- Сок (свежий) алоэ протирать, пузырьки и гнойнички.
Для лечения помогают отвары для примочек из трав: ромашки, крапивы, укропное семя, череда, листья лопуха.

Пиодермия серьезная, коварная и заразная болезнь, особенно для новорожденных детей. Самолечение пиодермитов, неправильный уход, приводят к осложнениям болезни и взывают отиты, пневмонии.
Самолечение без консультации врача, вызывает неприятные заболевания – сепсис, генерализованную инфекцию, которые очень опасны для новорожденных и могут привести к смерти.
Профилактика
Профилактика пиодермии, в домашних условиях включает в себя соблюдение гигиенических процедур. Для профилактики пиодермии новорожденных, необходим каждодневный правильный уход за кожей ребенка, ежедневные купания и обработка пупочной ранки и опрелостей. При появлении любых ранок и ссадин на коже ребенка, их нужно обязательно обрабатывать антисептическими средствами.
При первых признаках болезни, ограничьте контакты с другими детьми. Если в семье есть еще дети, изолируйте их от больного ребенка.
Важно помнить, что пиодермия заразна, и болезнь быстро распространяется среди детей. Желательно содержать в чистоте помещение, в котором находится ребенок: регулярная влажная уборка, дезинфицирующая обработка игрушек.

Если у ребенка часто проявляются симптомы пиодермии, обратитесь к врачу-иммунологу за консультацией. После обследования, врач назначит специальные витаминные комплексы, для укрепления иммунитета ребенка. Обязательно включайте в рацион питания детей, пищу богатую белками. Ограничьте питание малыша в употреблении углеводов, соленых и копченых продуктов.
Оцените статью: 



 49 Пожалуйста оцените статью
49 Пожалуйста оцените статью
Сейчас на статью оставлено число отзывов: 49 , средняя оценка: 4,18 из 5












