О анусе
Анус — это отверстие в конце кишечника. Он состоит из последних нескольких сантиметров кишечника (анального канала) и кожи вокруг отверстия (анального края). Во время движения кишечника мышцы ануса (сфинктеры) расслабляются, выделяя твердые отходы, известные как фекалии или испражнения.
Что такое рак анального отверстия?
Рак анального отверстия (рак ануса, рак заднего прохода) — это опухоль, поражающий ткани заднего прохода. Рак — это болезнь клеток, основных строительных блоков организма.
Наше тело постоянно производит новые клетки, чтобы помочь нам расти, заменять изношенные ткани и лечить травмы. Обычно клетки размножаются и гибнут упорядоченным образом.
Когда клетки не растут, не делятся и не умирают обычным способом, они иногда образуют комок, называемый опухолью. Если клетки являются злокачественными, они могут распространяться через кровоток или лимфатическую жидкость и образовывать другую опухоль в новом месте. Эта новая опухоль известна как вторичный рак или метастазирование.
Типы рак анального отверстия
- Плоскоклеточный рак: большинство раковых заболеваний анального канала представляют собой плоскоклеточный рак, который происходит от плоских (плоскоклеточных) клеток, которые выстилают большую часть ануса. Термин «анальный рак» обычно относится к плоскоклеточному раку, и эта страница посвящена этому типу анального рака.
- Аденокарциномы: небольшое количество анальных раковых заболеваний представляют собой аденокарциномы, которые начинаются с клеток в анальных железах. Этот тип анального рака похож на рак кишечника и лечится аналогичным образом.
- Рак кожи: очень небольшое количество раковых заболеваний анального отверстия влияет на кожу за пределами заднего прохода. Но если это происходит его называют как рак кожи перианальной области, их лечат так же, как и рак кожи, который встречается в других частях тела.
Насколько распространен рак заднего прохода?
Каждый год в России у около 5,2% населения диагностируются рак анального отверстия. Встречается у людей в возрасте старше 50 лет и несколько чаще обнаруживается у женщин, чем у мужчин. Тем не менее, мужчины, имеющие половые контакты с мужчинами, имеют самый высокий уровень заболеваемости среди всех групп. Число людей, у которых диагностирован рак ануса, увеличилось в три раза в 2011 году по сравнению с 1984 годом.
Каковы факторы риска развития рака анального отверстия?
Около 80% случаев рака анального отверстия вызваны очень распространенной инфекцией, называемой папилломавирусной инфекцией (вирусом папилломы человека (ВПЧ)). ВПЧ может поражать различные участки тела, в том числе задний проход, шейку матки, влагалище и половой член. Если не пройти обследование, большинство людей не узнают, что у них ВПЧ, поскольку обычно они не вызывают никаких симптомов.
ВПЧ является основным фактором риска развития анального рака, однако есть и другие факторы, которые могут увеличить риск заболевания раком заднего прохода, они включают:
- ослабленная иммунная система, например, из-за вируса иммунодефицита человека (ВИЧ), трансплантации органов или аутоиммунного заболевания, такого как красная волчанка;
- анальные бородавки;
- мужчины, который занимался сексом с другими мужчинами;
- женщины, у которых был ненормальный результат скрининга или рак шейки матки, вульвы или влагалища;
- несколько половых партнеров и незащищенный анальный секс;
- курение;
- люди старше 50 лет.
Тем не менее, некоторые люди с раком анального отверстия не имеют ни одного из этих факторов риска, и все же заболевают.
Симптомы и первые признаки рака анального отверстия
На ранних стадиях анальный рак часто не имеет явных симптомов. Тем не менее, некоторые люди могут испытывать такие симптомы, как:
- кровь или слизь в кале (фекалиях) или на туалетной бумаге;
- зуд, дискомфорт или боль вокруг заднего прохода;
- ощущение сытости, дискомфорта или боли в прямой кишке;
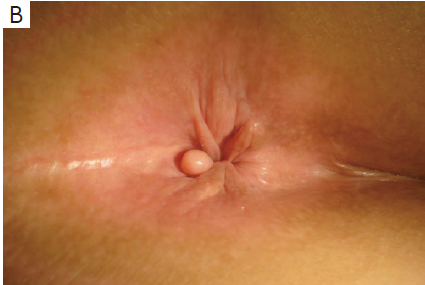
- комок около края ануса (см. фото ниже);
- язвы вокруг заднего прохода;
- трудности с контролем кишечника.
Не у всех с этими симптомами есть опухоль в заднем проходе. Другие состояния, такие как геморрой или анальные трещины, также могут провоцировать эти признаки. Тем не менее, если симптомы не проходят, обратитесь к врачу общей практики для обследования.
Вакцинация и скрининг
Вирус папилломы человека (ВПЧ) является основной причиной анального рака. Гардасил, вакцина, которая защищает от наиболее распространенных типов ВПЧ, вызывающих рак. Вакцина должна также способствовать снижению заболеваемости раком, вызванным ВПЧ, но должно пройти несколько десятилетий. Вакцина не защищает от всех типов ВПЧ, поэтому она не предотвратит все виды рака, связанные с ВПЧ.
Вакцина против ВПЧ работает лучше всего, если её вводить до воздействия вируса папилломы человека, то есть до того, как человек станет сексуально активным. Тем не менее, он все еще может принести некоторую пользу, если человек сексуально активен. Поговорите со своим врачом о том, стоит ли вам или вашему партнеру вакцинироваться против ВПЧ .
Обследование на рак при отсутствии его симптомов называется скринингом. В настоящее время скрининг на рак анального отверстия не рекомендуется ни одной клинической организацией ни в одной стране. Тем не менее, исследователи в настоящее время изучают полезность скрининговых тестов, особенно для групп высокого риска. Скрининговые тесты, которые изучаются, включают:
- пальцевоеректальное исследование (DRE) — врач надевает перчатки и вставляет палец в анус, чтобы почувствовать комки или опухоль;
- анальный мазок Папаниколау — небольшая кисть вводится в задний проход для сбора некоторых клеток; клетки исследуют под микроскопом в лаборатории, чтобы проверить на отклонения;
- аноскопия высокого разрешения — в анус вводится короткий инструмент для создания детальных изображений анального канала.
Диагностика
Основными методами для диагностики анального рака являются:
- Физическое обследование (о которой шла речь выше): врач вставляет палец в анус, чтобы почувствовать комки или опухоль.
- Проктоскопия с биопсией: врач вводит небольшой жесткий инструмент под названием проктоскоп в анус, чтобы увидеть слизистую оболочку анального канала. Это может быть сделано под местной или общей анестезией, так что образец ткани (биопсия) может быть взят одновременно. Биопсия будет отправлена в лабораторию для исследования.
Если обнаружен рак анального отверстия, может потребоваться одно или несколько визуализационных исследований, чтобы сделать снимки и проверить, не распространился ли он. Эти снимки делают с помощью МРТ, эндоректального ультразвукового исследования, компьютерной томографии или ПЭТ-КТ сканирования.
Стадии рака ануса
Стадии описывает, как далеко распространился рак. Знание стадии помогает врачам спланировать для больного лучшее лечение. Стадии рак заднего прохода классифицируется системой TNM (международная классификация стадий злокачественных новообразований).
- T (опухоль) 0–4: указывает, как далеко опухоль переросла в стенку кишечника и близлежащие области. Т1 — опухоль меньшего размера; Т4 — большая опухоль.
- N (узлы) 0–3: показывает, распространился ли рак на близлежащие лимфатические узлы (маленькие железы). N0 означает, что рак не находится в лимфатических узлах; N1 означает, что рак находится в лимфатических узлах вокруг прямой кишки; N2 означает, что рак находится в тазовых и/или паховых лимфатических узлах на одной стороне; N3 означает, что рак находится в тазовых и паховых лимфатических узлах с одной стороны или с обеих сторон сразу.
- М (метастазирование) 0–1: показывает, распространился ли рак на другие, отдаленные части тела. M0 означает, что рак не распространился; М1 означает, что рак распространился.
Лечение анального рака
Поскольку рак заднего прохода встречается редко, рекомендуется, чтобы вы проходили лечение в специализированном центре с многопрофильной бригадой, которая регулярно лечит этот рак. Они порекомендуют лучшее лечение, в зависимости от типа и местоположения опухоли; распространился ли рак (его стадия); ваш возраст и физическая форма; ваши предпочтения.
Понимание болезни, доступных методов лечения, возможных побочных эффектов и любых дополнительных затрат может помочь вам взвесить варианты лечения и принять правильное решение. Большинство раковых заболеваний лечат с помощью комбинации лучевой терапии и химиотерапии, которая известна как химиолучевая терапия или химиорадиотерапия. Хирургия может также использоваться в некоторых случаях.
Химиолучевая терапия
Эта терапия сочетает в себе курс лучевой терапии с некоторыми сеансами химиотерапии. Химиотерапия делает раковые клетки более чувствительными к лучевой терапии.
Для анального рака типичный план лечения может включать сеанс лучевой терапии каждый будний день в течение нескольких недель, а также химиотерапию в некоторые дни в течение первой и пятой недель. Такой подход позволяет избежать хирургического вмешательства в заднем проходе у большинства людей и позволяет снизить дозу лучевой терапии.
Лучевая терапия — также известный как радиационная терапия, это лечение использует целевую радиацию, чтобы убить или повредить раковые клетки, чтобы они не могли расти, размножаться или распространяться. Излучение обычно в форме рентгеновских лучей. Тщательно спланированное лечение наносит как можно меньше вреда нормальной ткани тела вокруг рака. Во время сеанса лечения вы лежите под машиной, которая подает излучение в зону опухоли. Установка машины может занять 10–20 минут, но сама процедура занимает всего несколько минут и безболезненна. После терапии вы сможете вернуться домой.
Химиотерапия — это лечение рака с помощью противораковых (цитотоксических) лекарств. Он направлен на уничтожение раковых клеток при минимальном ущербе для здоровых клеток. При раке анального отверстия химиотерапевтические препараты обычно вводятся в вену внутривенно капельно.
Побочные эффекты химиолучевого лечения
Как химиотерапия, так и лучевая терапия могут иметь побочные эффекты. Они могут проявится во время или вскоре после лечения (ранние побочные эффекты) или спустя много месяцев или лет (поздние побочные эффекты).
Ранние побочные эффекты — обычно они проходят через несколько недель после лечения. Они могут включать в себя:
- усталость;
- тошнота, рвота, потеря аппетита — обычно их можно предотвратить с помощью лекарств;
- расстройства кишечника, такие как диарея и более частые, неотложные или болезненные;
- частое мочеиспускание, утечка мочи (недержание) или болезненное мочеиспускание;
- изменения кожи, с покраснением, зудом, шелушением или пузырями вокруг заднего прохода, половых органов и паха — можно контролировать с помощью кремов, которые порекомендует ваша лечащая команда;
- низкая устойчивость к инфекции — если у вас температура выше 38 ° C, обратитесь к врачу или в отделение неотложной помощи больницы;
- выпадение волос на лобке.
Поздние побочные эффекты — они могут возникнуть более чем через 6 месяцев или даже лет после окончания лечения. Поздние побочные эффекты включать в себя:
- расстройство кишечника с рубцовой тканью в анальном отверстие или прямой кишке, приводящей к проблемам с испражнениями;
- сухость, укорочение или сужение влагалища (стеноз влагалища) — можно предотвратить или свести к минимуму с помощью регулярных расширителей влагалища;
- влияние на половую жизнь, в том числе болезненный секс, трудности с эрекцией или потеря удовольствия;
- влияние на способность иметь детей (фертильность).
Влияние на половую жизнь и фертильность
Химиолучевая терапия при раке заднего прохода может иметь ряд последствий для половой жизни, а также повлиять на фертильность (см. выше). Спросите своего врача о способах управления этими состояниями, так как раннее лечение и поддержка могут помочь.
Хирургия (операция)
Хирургия может использоваться для очень раннего рака ануса или в небольшом числе других ситуаций.
Хирургия очень маленьких опухолей
Операция, называемая локальным удалением, может удалить очень маленькие опухоли, расположенные около входа в задний проход (анальный край), если они находятся не слишком близко к сфинктерам. Хирург придется ввести инструмент в анус, чтобы удалить опухоли.
Абдомино-перинеальная резекция
Для большинства людей с раком анального отверстия химиолучевое облучение является основным методом лечения. Она обычно очень эффективна и позволяет сохранить анальный канал. Основная операция, которая называется абдомино-перинеальной резекцией, может быть рекомендована, если не может быть проведена химиолучевая терапия, потому что ранее была лучевая терапия в области таза.
Эта операция также может быть проведена, если рак анального отверстия возвращается после химиолучевого лечения.
При абдомино-перинеальной резекции анус, прямая кишка и часть толстой кишки удаляются. Хирург использует оставшуюся ободочную кишку, чтобы создать постоянную стому, отверстие в животе, которое позволяет фекалиям покинуть тело, куда подсоединяют мешочек. Стомный мешок носят на внешней стороне тела для сбора фекалий.
Последующие обследования после лечения
После лечения понадобятся каждые 3–12 месяцев в течение нескольких лет обследования, чтобы подтвердить, что рак не вернулся. Между визитами немедленно сообщайте врачу о любых проблемах со здоровьем.
Вопросы, которые можно задать врачу
Этот контрольный список может оказаться полезным при размышлении над вопросами, которые вы хотите задать своему врачу.
- Какой тип анального рака у меня? Какая часть заднего прохода поражена? Распространен ли рак?
- Какое лечение вы рекомендуете? Каковы риски и возможные побочные эффекты?
- Есть ли другие варианты лечения?
- Повлияет ли лечение на мою сексуальную функцию или удовольствие? Повлияет ли лечение на мою фертильность?
- У меня есть ВПЧ? Могу ли я передать ВПЧ своему партнеру? Должна ли я или мой партнер пройти вакцинацию против ВПЧ?
- Могу ли я принять участие в каких-либо клинических испытаниях или исследованиях?
- Как часто мне понадобятся обследования?
- Если рак вернется, как я узнаю? Какие процедуры я мог бы пройти?
Рак ануса
Анусом называется отверстие, через которое прямую кишку покидают каловые массы. В анусе выделяют устье (собственно отверстие) и анальный канал — небольшой участок, который находится ниже прямой кишки. Злокачественные опухоли в этой области встречаются редко.
- Причины и факторы риска рака ануса
- Классификация рака ануса
- Стадии рака ануса
- Симптомы
- Методы диагностики
- Лечение рака ануса
- Лучевая терапия при раке ануса
- Химиотерапия
- Прогноз выживаемости
Причины и факторы риска рака ануса
Как и любая злокачественная опухоль, рак ануса возникает из-за того, что в клетках происходят мутации, из-за которых они становятся «бессмертными», бесконтрольно размножаются, приобретают способность прорастать в окружающие ткани (инвазивный рост), мигрировать по организму и давать начало вторичным очагам в разных органах. Точные причины этих мутаций неизвестны.
Есть некоторые факторы риска — они повышают вероятность развития рака ануса:
- Один из главных факторов риска — папилломавирусная инфекция. Вирус папилломы человека (ВПЧ) обнаруживается во многих злокачественных опухолях ануса.
- Возраст. Основной контингент больных — люди старше 50 лет.
- Анальный секс. Хроническое раздражение и воспаление может привести к изменениям в слизистой оболочке. Кроме того, при незащищенных анальных половых контактах есть риск передачи ВПЧ.
- Курение. Вредная привычка повышает риск многих типов рака, не только в легких.
- Отягощенный анамнез. Рак ануса с большей вероятностью развивается у женщин, которые проходили лечение по поводу рака шейки матки.
- Снижение иммунитета из-за приема иммунодепрессантов, ВИЧ-инфекции.
Основные меры профилактики рака ануса: безопасный секс, вакцинация против ВПЧ и отказ от курения.
Классификация рака ануса
В зависимости от строения опухолевой ткани под микроскопом, выделяют следующие разновидности рака ануса:
- Плоскоклеточные карциномы (плоскоклеточный рак) встречаются чаще всего — примерно в 9 из 10 случаев. Они могут развиваться из клеток слизистой оболочки устья, анального канала. Иногда плоскоклеточный рак возникает на коже в области ануса.
- Аденокарциномы происходят из железистых клеток в верхней части анального канала.
- Болезнь Педжета — разновидность аденокарциномы, развивается из клеток потовых желез кожи в области ануса.
- Базальноклеточная карцинома (базальноклеточный рак) — злокачественная опухоль кожи. Она может возникать в области ануса, но для нее это необычная локализация. Чаще всего такие опухоли находятся там, где кожа постоянно подвергается воздействию солнечных лучей.
- Меланома — не рак, эта злокачественная опухоль развивается из пигментных клеток, вырабатывающих меланин. Иногда ее обнаруживают в области ануса — на коже или слизистой оболочке.
В некоторых случаях плоскоклеточный рак ануса развивается на фоне предракового состояния — анальной интраэпителиальной неоплазии. Из-за папилломавирусной инфекции клетки утрачивают нормальные черты и начинают слишком быстро размножаться.
Стадии рака ануса
Самая ранняя стадия — «рак на месте». Опухоль пока еще только начала расти и находится в верхнем слое слизистой оболочки или кожи. Она не прорастает в стенку анального канала, не распространяется в лимфатические узлы, нет отдаленных метастазов. «Рак на месте» легко лечится, но его далеко не всегда удается вовремя диагностировать.
В дальнейшем опухоль прогрессирует:
- I стадия. Новообразование менее 2 см в диаметре.
- II стадия. Диаметр опухоли составляет 2–5 (подстадия IIA) или более 5 см (подстадия IIB).
- III стадия. Раковые клетки распространились в лимфоузлы, которые находятся вблизи прямой кишки, либо опухоль проросла в соседние органы: влагалище, предстательную железу, мочеиспускательный канал, мочевой пузырь.
- IV стадия. Рак ануса с метастазами.
Симптомы
Рак ануса может долго протекать без каких-либо проявлений. Когда появляются симптомы, многие больные считают, что это геморрой, не обращаются к врачам, лечатся народными методами. Беспокоят кровотечения из прямой кишки, зуд, в заднем проходе чувствуется «комок», который мешается. Стул становится тонким, как карандаш, потому что опухоль частично перекрывает просвет кишки. Чаще всего эти проявления, действительно, говорят о геморрое или другом доброкачественном процессе. Но всегда есть риск злокачественной опухоли, поэтому нужно как можно раньше посетить врача и провериться.
Методы диагностики
При подозрении на рак ануса врач проводит осмотр, пальцевое исследование, затем эндоскопическое исследование: аноскопию или ректороманоскопию. Если на слизистой оболочке обнаружено патологическое образование, доктор проведет биопсию: удалит фрагмент подозрительной ткани и отправит в лабораторию для гистологического, цитологического исследования.
Для оценки стадии рака прибегают к дополнительным методам диагностики: ультразвуковому исследованию, МРТ, КТ, ПЭТ-сканированию, рентгенографии грудной клетки (для поиска метастазов в легких).
Можно ли обнаружить рак ануса на ранней стадии? Есть скрининговые исследования, но они рекомендованы только для людей из группы повышенного риска:
- при предраковых изменениях в анусе;
- у гомосексуалистов;
- при анальных бородавках (ВПЧ);
- у женщин, которые перенесли рак вульвы, шейки матки;
- у ВИЧ-инфицированных и после трансплантации органов.
Обнаружить злокачественную опухоль на ранних стадиях помогает пальцевое исследование прямой кишки, цитологический анализ.
Иногда новообразование обнаруживают случайно, когда изначально пациента лечили от геморроя. Рак ануса редко метастазирует, чаще всего с ним можно успешно бороться.
Лечение рака ануса
Если возле края ануса находится небольшая опухоль, которая не прорастает в окружающие ткани, можно провести локальную резекцию. Удаляют только новообразование и небольшой участок здоровой ткани вокруг. При этом сохраняется целостность сфинктера (мышечного жома), способность к дефекации.
Раньше при раке ануса часто выполняли абдоминальную резекцию. Через два разреза — на животе и в области заднего прохода — полностью удаляли прямую кишку, иногда вместе с близлежащими лимфатическими узлами. Для отхождения стула накладывали колостому: из толстой кишки выводили отверстие на кожу.
В настоящее время при раке ануса, как правило, прибегают к химиотерапии и лучевой терапии. Доказано, что эти методы лечения работают так же хорошо, как хирургическое вмешательство.
Лучевая терапия при раке ануса
Обычно сеансы лучевой терапии проводят 5 дней в неделю, курс лечения продолжается около пяти недель. Важно правильно направить излучение на область опухоли, чтобы оно минимально затронуло здоровые ткани. Перед началом облучения проводят тщательное планирование, в этом помогает МРТ, ПЭТ/КТ. В настоящее время применяются такие современные методики, как 3D-конформная лучевая терапия и интенсивно-модулированная лучевая терапия.
Если опухоль слабо реагирует на лучевую терапию, лечение дополняют брахитерапией — миниатюрный источник излучения помещают внутрь опухоли или рядом с ней. Это помогает подвести большую дозу без риска повредить здоровые ткани.
Основные показания к лучевой терапии при раке ануса:
- В качестве основного лечения, в сочетании с химиотерапией.
- Рецидив опухоли в лимфатических узлах после перенесенного лечения.
- После операции, чтобы предотвратить риск рецидива.
- В рамках паллиативного лечения при раке с метастазами.
Химиотерапия
Показания к химиотерапии при раке ануса те же, что и для лучевой терапии: в качестве основного лечения, после операции, в паллиативных целях. Чаще всего пациент получает комбинацию из двух химиопрепаратов, как правило, 5-фторурацила и митомицина. Иногда вместо митомицина применяют цисплатин.
Прогноз выживаемости
Рак ануса характеризуется достаточно высокими показателями пятилетней выживаемости. Если лечение начато на первой стадии, в течение 5 лет остается в живых 71–77% пациентов, на второй стадии — 59–67%, на третьей — 35–58%. Метастазы обнаруживаются редко, но если они есть, прогноз резко ухудшается. Такой рак плохо поддается лечению. Пятилетняя выживаемость среди таких пациентов составляет 7–15%.
Почему может возникнуть боль в заднем проходе?
Боль в заднем проходе – неприятное и часто опасное явление может развиться по нескольким причинам. Такой деликатный симптом характерен для заболеваний прямой кишки, мужской, женской репродуктивной системы, внутренних органов, инфекционных и паразитарных поражениях, онкологии. Терпеть боль в заднем проходе опасно, в любом случае больного должен осмотреть врач, назначить диагностические процедуры, лишь после оценки их результатов выбрать методику лечения.
Когда у человека болит задний проход, предпосылки такого проявления связаны влиянием двух видов факторов – непатологического или патологического качества. Значительное время нахождение в позе «сидя», минимальная физическая активность, некачественная еда, внешнее воздействие на задний проход, травмирование «деликатной» зоны относят к непатологическим факторам. Болевое ощущение или синдром в анусе, в его области или рядом может возникать как симптом патологий кишечника, именно анального отверстия или прямой кишки. Боль здесь часто провоцируют патологии других органов, системные болезни. Она может носить разный характер, дополняется другими признаками.
Длительно сохраняющаяся или регулярно возникающая боль в области заднего прохода часто связана с распространенными заболеваниями:
- наличием анальной трещины;
- геморроем;
- тромбозом вен;
- развитием абсцесса в анальной зоне;
- язвенным колитом прямой кишки;
- ростом раковой опухоли;
- гельминтозом.
С причинами таких патологий, другими их признаками, способами диагностики, принципами терапии боли заднего прохода полезно ознакомиться подробно.
1. Анальная трещина
Возникновение анальной трещины связано с нарушением структуры слизистой оболочки заднего прохода. Она обычно формируется на его задней стенке длиной в 1-2 сантиметра, ширина и глубина обычно не превышает нескольких миллиметров. Провоцировать такое изменение могут факторы – травмы анальной области, склонность к запорам, напряжение при подъёме и переносе тяжестей, занятия «тяжелыми» видами спорта, наличие очага инфекции в организме. У женщин такая трещина формируется в процессе родов, в послеродовой период.

Анальная трещина сопровождается симптомами, их проявления зависят от особенностей развития процесса (острого, хронического):
- жжение, зуд возникают в заднем проходе, которые постепенно заменяются болевыми проявлениями;
- в каловых структурах присутствует заметный объем кровянистой примеси;
- сначала в заднем проходе острая боль сопровождает только дефекацию, сохраняется недолго после нее;
- при острой процессе боль описывается пациентом как кратковременный, повторяющийся спазм.
Подтвердить, что у человека имеется анальная трещина, можно при помощи диагностических процедур. Задний проход осматривает врач, выявляет наличие патологий слизистых. Для уточнения заболевания используется колоноскопия, аноскопия, ретроманоскопия, назначаются анализы крови. В терапии трещины ануса необходим комплексный подход:
- медикаментозные способы (обезболивание, увеличение эластичности стенок анального сфинктера);
- хирургическая операция;
- физиопроцедуры (клизмы, лечение теплом, УВЧ-токами, дарсонвализация)
- соблюдение гигиены;
- диета.
2. Геморрой
Причиной возникновения геморроя является комбинация нескольких факторов. К основным относят:
- сидячий образ жизни;
- увеличение внутрибрюшного давления из-за большой физической нагрузки или при сильном натуживании для дефекации;
- частое употребление алкоголя, острой пищи;
- переохлаждение.
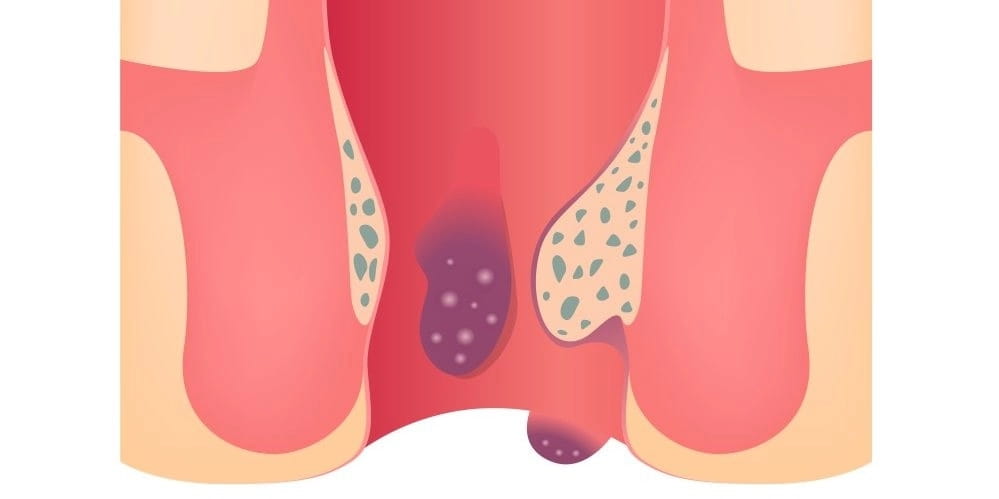
Понять, что развивается геморрой помогает возникновение симптомов. Могут появляться такие признаки заболевания – наличие колющей боли в заднем проходе или острой, которая становится нестерпимой после опорожнения кишечника, кровотечение, формирование геморроидальных шишек и расширение вен. При развитии процесса возможно появление признаков наличия инфекционного процесса, воспаления. С развитием геморроя происходит нарастание его симптомов.
Для подтверждения геморроя используется диагностика – анализ жалоб пациента, оценка врачом состояния его анальной зоны, заднего прохода, проведение ретроскопии или колоноскопии внутренней полости прямой кишки. Назначается анализ крови для выявления воспалительных процессов.
Для терапевтического лечения геморроя применимы местные средства (противовоспалительные, для снятия боли в заднем проходе) – мази, гели, свечи. Используются препараты с флеботоническими, венотоническими и гемостатическими качествами. Необходим прием слабительных средств. Если терапия не дает результата, больному показана хирургическая операция. В зависимости от развития процесса для избавления от боли показаны малоинвазивные способы или удаление геморроидального узла вместе с измененным отрезком прямой кишки. Человек получает рекомендации по соблюдению лечебной диеты.
3. Тромбоз вен заднего прохода
Осложнением геморроя, при котором возникает в заднем проходе сильная боль, является тромбоз вен анальной области. Механизм его развития состоит из нескольких пунктов. Сначала на отрезке прямой кишки, где появилась характерная шишка, внутренняя стенка сосуда повреждается. Здесь начинает образовываться и растет тромб, который мешает нормальному току крови, вызывает застойные явления в сосуде, затем появляется очаг воспаления и отек. Такие изменения сопровождаются постоянным дискомфортом. Мучительная боль делает очень затруднительным процесс опорожнения кишечника.
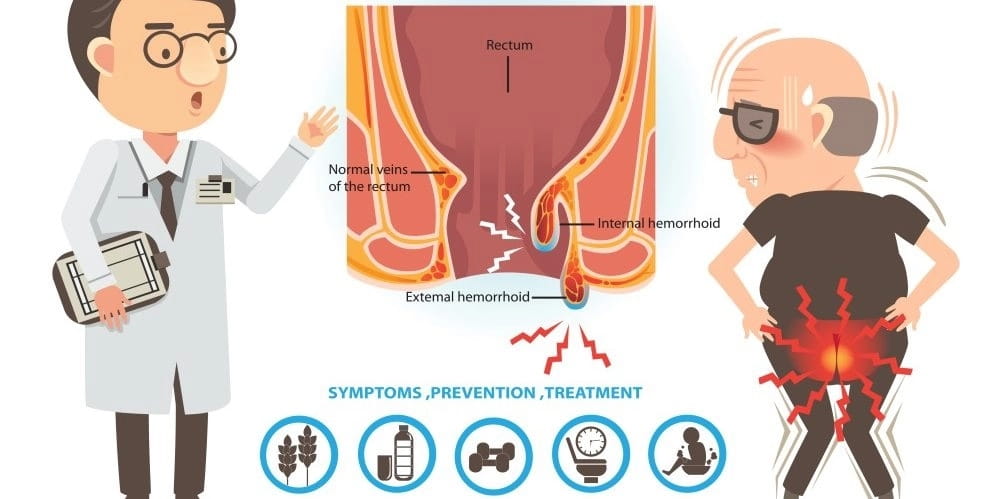
Когда формируется тромбоз вен в заднем проходе, при болях заметными становятся другие симптомы – изменяется терморегуляция (температура тела повышается), часто затруднен вывод мочи. Узлы геморроя сильно отекают, их цвет становится багровым, с синевой, имеются признаки некроза тканей. Сильно воспалены и отечны близкорасположенные к очагу с тромбозом вен ткани заднего прохода. Теперь боль является постоянной, острой и сильной, ощущения особо проявляются при запоре. Из ануса возникает кровотечение, выделяется слизь с отталкивающим запахом.
Для подтверждения заболевания врач опрашивает пациента о симптомах, анализирует их. Пальпации с визуальным осмотром проблемной области часто достаточно для подтверждения заболевания. Уточнить его картину помогает ретроскопия, её проводят с анестезией из-за сильной боли в заднем проходе. Используется медикаментозный и хирургический метод лечения. Необходима специальная диета, отказ от алкоголя, физиотерапия.
4. Аноректальный абсцесс
Из-за закупорки анальной железы, возникновения очага инфекции в ней возникает аноректальный абсцесс. В полости железы накапливается гной, в процесс «вовлекаются» участки, расположенные рядом с прямой кишкой. На фоне повышенной температуры (выше 38 градусов), озноба сильно болит задний проход, ощущения не связаны с процессом естественного опорожнения. Наблюдается устойчивый запор, позывы к очищению организма от кала остаются безрезультатными. Ткани заднего прохода зоне могут болеть, отекать, краснеть. У больного из анальной железы может выделяться гной.

Врач оценивает жалобы больного и клинические проявления болезни. Пальцевое обследование заднего прохода используют с применением местной анестезии из-за сильной боли. Для лечения применяется хирургический метод. Около ануса через разрез в коже выполняется дренирование гноя из полости анальной железы. Затем пациенту назначается курс антибиотиков. Для недопущения боли в заднем проходе после операции необходимы обезболивающие препараты.
5. Язвенный колит
Патология, сопровождаемая болью в заднем проходе – язвенный колит. Участки прямой кишки – её слизистой оболочки воспаляются, на них образуются некрозы и язвы. Инфекции, аутоиммунные процессы, стрессы, неправильное питание, наличие патологии у близких родственников – основные предпосылки болезни.
У человека возникает схваткообразная боль внизу живота, отдает в заднем проходе. Болезненность наблюдается в левой части живота. Появляется диарея, чаще в ночное или утреннее время. В каловых массах заметна кровь, слизь, гной. Выделение таких биологических жидкостей из ануса возможно в любое время. При спазмах кишечника наблюдаются запоры, метеоризм. Характерным явлением становятся ложные позывы к дефекации, возможно недержание кала. На коже, слизистых могут появиться высыпания, возникают характерные симптомы интоксикации организма, болят суставы, нарушается зрение.
Для диагностирования язвенного колита используют несколько инструментальных методов – фиброилеоколоноскопию, ирригоскопию, МРТ кишечника, УЗИ толстой кишки, гистологический анализ её тканей. Назначают лабораторные исследования. Для медикаментозного лечения необходимы препараты на основе действующего вещества месалазин, кортикостероиды, иммуносупрессоры и иммуномодуляторы, гормональные средства. Если язвенный колит не поддается консервативной терапии и прогрессирует, назначается операция по полному удалению толстой кишки.
6. Онкологические процессы в заднем проходе
Регулярные запоры, вирус папилломы человека, полипоз кишечника, аноректальный абсцесс, образование свищей – это лишь небольшой список предпосылок для развития рака заднего прохода. Риск его возникновения увеличивается у людей старших возрастов, при снижении иммунитета, наличии вредных привычек или генетической предрасположенности.
Рак заднего прохода развивается с признакими:
- наличие припухлостей маленького размера около ануса;
- появление ощущения заметного зуда в прямой кишки, анальной зоне;
- наличие болезненности, которая всегда усиливается при дефекации или силовом воздействии на область прямой кишки;
- выраженная усталость, значительное ухудшение сочувствия;
- появление тошноты, снижение аппетита;
- сохранение ощущения наполненности кишечника после его опорожнения;
- увеличиваются близкорасположенные лимфатические узлы.
Постоянная, ноющая, тянущая боль, которая усиливается с развитием ракового процесса является основным симптомом. Она распространяется по всей области таза, нижней части живота, ощущается в половых органах.
Для подтверждения рака ануса используют ретроманоскопию, берут образцы тканей для биопсии, выполняют колоноскопию, МРТ, КТ, УЗИ органов брюшной полости. В зависимости от стадии процесса назначают лечение – хирургическое удаление опухоли, химиотерапию, лучевое лечение.
7. Заражение гельминтами
Внутри человека часто поселяются незваные обитатели – гельминты. Местом их обитания становится кишечник, часто сама прямая кишка. Один из симптомов заражения является боль в области ануса. Она может быть постоянной или носить временный характер, отличается по интенсивности. Имеются другие признаки глистной инвазии:
- появляется сильное жжение и зуд в области прямой кишки;
- часто возникают запоры, поносы;
- на коже появляются высыпания;
- снижается или повышается аппетит;
- возникает тошнота;
- имеются признаки инфекционного процесса (озноб, лихорадка, повышение температуры, головная боль);
- человек становится раздраженным, плохо спит.
Для качественного лечения необходимо определить вид паразита, поселившегося в организме. Для этого проводятся исследования кала больного, его крови.
Другие причины боли, возникающей в заднем проходе
Неприятный и часто опасный симптом – боль в заднем проходе, может возникать и по другим причинам. Список заболеваний и патологических состояний дополняют:
- травмы;
- склонность прямой кишки к выпадению;
- полипоз кишечника;
- острый проктит и парапроктит;
- криптит;
- папиллит в анальном отверстии;
- болезни, передающиеся при половом акте;
- рост кондилом вокруг ануса;
- нарушения функций мочевыделительных органов.
У мужчин болит область заднего прохода при развитии простатита. У женщин симптом наблюдается в течение беременности, указывает на возможную внематочную беременность, разрыв кисты яичника, характерен для эндометриоза или аднексита. Ноющая, тупая боль в заднем проходе нередко предшествует менструации. У подростков задний проход может болеть из-за спазмирования мышечного аппарата прямой кишки.
К какому врачу необходимо обратиться
Что делать, если постоянно возникает боль в области ануса, в прямой кишке? Достоверно определит почему задний проход болит врач-проктолог. Этот специалист «работает» именно с заболеваниями кишечника – толстой кишки, анальной области. После осмотра пациента при наличии характерных симптомов специалист может направить его для консультации или дальнейшего наблюдения к врачам, имеющим специализации:
- венерологу;
- инфекционисту;
- онкологу;
- травматологу;
- гастроэнтерологу;
- нефрологу;
- хирургу.
Если болит в заднем проходе у женщин, во многих случаях требуется осмотр врача-гинеколога. Если аналогичный симптом возникает у мужчин, для них необходимой является запись к урологу.

Когда боль в заднем проходе опасна и что делать для её профилактики
Самостоятельное лечение боли в заднем проходе и его области всегда очень опасно. Требуется пройти диагностические процедуры, точно определить почему возникает симптом и только потом приступить к лечебным мероприятиям, их должен контролировать врач-специалист.
Если у человека болит задний проход, это не только неприятно, симптом часто указывает на развитие патологий. Следует срочно записаться на прием к врачу, если имеются такие признаки:
- боли имеют постоянный, ноющий, острый или резкий характер;
- в анальной области сильно болит после дефекации, сам процесс очень затруднен;
- часто возникают расстройства стула;
- появляются выделения крови из ануса, в кале присутствуют примеси гноя или слизи;
- воспаляются геморроидальные шишки, вены;
- наблюдается ухудшение здоровья, низкая трудоспособность, снижение веса, усталость.
Основной метод недопущения боли в заднем проходе – своевременное выявление и лечение провоцирующих симптом заболеваний. Врач советует пациентам изменить образ жизни, не допускать длительного сохранения сидячей позы, увеличить физическую активность, больше ходить пешком, делать зарядку. Рекомендуется не допускать запоры. Для этого нужно изменить питание, из рациона требуется исключить всю вредную пищу, которая негативно влияет на состояние кишечника. Недопустимы в жизни больного все вредные привычки.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Опухоли перианальной области
Причины
 Анальный канал выстлан слизистой оболочкой, покрывающей внутренний сфинктер, включая переходный эпителий и Z-линию. Он располагается между прямой кишкой и кожей. В этой области могут развиваться опухоли из различных тканей (чаще доброкачественного характера). Злокачественные опухоли в анусе возникают намного реже, что не исключает возможность одновременного наличия нескольких заболеваний в этой зоне.
Анальный канал выстлан слизистой оболочкой, покрывающей внутренний сфинктер, включая переходный эпителий и Z-линию. Он располагается между прямой кишкой и кожей. В этой области могут развиваться опухоли из различных тканей (чаще доброкачественного характера). Злокачественные опухоли в анусе возникают намного реже, что не исключает возможность одновременного наличия нескольких заболеваний в этой зоне.
Этиология большинства опухолей еще неизвестна, однако можно выделить следующие факторы, которые повышают риск их появления:
- Отягощенная наследственность, случаи онкологических заболеваний (в том числе другой локализации) у родственников;
- Нарушение режима и/или рациона питания;
- Опухоли других систем и органов у данного больного;
- Вредные привычки – курение, частое употребление алкогольных напитков, наркомания;
- Тяжелые условия труда, воздействие канцерогенных факторов (работа с сажей, асбестом, радиоактивными или химическими веществами);
- Нарушение кровоснабжения и/или иннервации перианальной области;
- Врожденные аномалии развития;
- Травмы, трещины, постоянное физическое раздражение (например, жесткой туалетной бумагой или неправильно подобранным нижним бельем);
- Эндокринные нарушения;
- Возраст > 45-50 лет
- Пристрастие к анальному сексу без соблюдения правил личной гигиены или пренебрежение здоровьем партнера;
- Воздействие инфекционных агентов – бактерии, вирусы, грибы;
- Наличие очагов хронической инфекции в близкорасположенных тканях – свищи, заболевания женских и мужских половых органов (особенно венерические).
Следует понимать, что при обнаружении неопределенного образования вблизи заднепроходного отверстия лишь в последнюю очередь стоит думать об опухоли. Поэтому всегда необходима срочная консультация врача (даже при отсутствии явных клинических проявлений).
Разновидности
Чаще всего опухоли располагаются у верхнего края внутреннего анального сфинктера или на коже заднего прохода. Однако в запущенных случаях или при злокачественном характере роста они способны распространяться далее по прямой кишке или переходить на окружающие ткани.
Среди злокачественных новообразований в анальном отверстии чаще всего (около 80%) встречается плоскоклеточный рак.
Доброкачественные опухоли
Доброкачественная опухоль возле заднего прохода может быть таких видов:
 Полип/аденома;
Полип/аденома;- Папиллома, остроконечная кондилома;
- Фиброма;
- Липома.
Сами по себе они не представляют угрозы для жизни, однако при отсутствии лечения некоторые из них могут озлокачествляться. Ввиду этого их удаление является одним из способов профилактики рака.
Полип
Аденомы чаще локализованы в слизистой оболочке анального канала или около него. Обнаружение лишь одного является основанием для проведения более глубокой диагностики, так как они могут поражать практически весь желудочно-кишечный тракт.
Они имеют чаще овальную или шаровидную форму до 3 см в диаметре, встречаясь как у детей, так и у взрослых. В большинстве случаев не беспокоят больного до того, как новообразование значительно увеличится в размерах. К тому же имеет значение локализация и гистологическое происхождение.
Первыми симптомами обычно являются следующие:
- Кровотечение из заднего прохода (при их травматизации);
- Чувство дискомфорта или наличия инородного тела в перианальной области;
- При значительном увеличении в размерах и множественном поражении приводят к проблемам со стулом (диарея или запор), также провоцируя ложные позывы к дефекации, появление отеков.
Наличие аденом является основанием для регулярного эндоскопического обследования, так как они играют роль в возникновении колоректального рака.
Папиллома и остроконечная кондилома
Причина появления наростов в аноректальной области и коже, окружающей ее, — вирус папилломы человека (ВПЧ), который в большинстве случаев передается половым путем.
Существует более 100 штаммов этого возбудителя, причем несколько из них с высокой долей вероятности способны спровоцировать развитие рака (16, 18, 31,35 и другие).
Главным признаком заболевания является разрастание кондилом/папиллом на коже вокруг заднего прохода, но при запущенном процессе они прорастают уже в анальное отверстие, вызывая жжение, зуд, различные слизисто-кровянистые выделения, дискомфорт. Чаще безболезненны, поэтому больные их обнаруживают случайно при посещении душа или туалета.
Фиброма
Фиброма представляет собой опухоль, происходящую из клеток соединительной ткани. Встречается нечасто, поэтому достоверных данных о причинах ее появления нет. Принято считать, что она носит наследственных характер, провоцирующие факторы — хроническое воспаление, травмы, пожилой возраст, гормональные и иммунные нарушения.
При критическом нарушении дифференцировки и деления клеток есть риск малигнизации (перехода в рак).
Основная жалоба, которая приводит больных к врачу – эстетический дискомфорт.
Липома
Липомы развиваются из жировой ткани, поэтому могут локализоваться практически в любом месте, в том числе и в перианальной области. Образования любого размера, плотности, чаще округлой формы. Значительное увеличение липом может вызывать чувство дискомфорта в этой области, при этом легко травмировать их поверхность, что замечают по появлению следов крови на бумаге, каловых массах, нижнем белье. Поврежденные опухоли могут воспалиться из-за присоединения вторичной инфекции, вызывая отечность окружающих тканей.
Злокачественные опухоли
В канале заднего прохода располагается Z-линия, представляющая собой слизисто-кожный переход, гистологическое строение которого различно на разных уровнях. Большинство видов рака происходят именно из этого эпителия.
Злокачественная опухоль в заднем проходе бывает таких видов:
- Плоскоклеточная карцинома;
- Базаллиодиная карцинома;
- Карциномы анальных протоков;
- Карциномы, сочетающиеся с анальными свищами;
- Злокачественная меланома;
- Болезнь Боуэна;
- Эстамаммарная форма болезни Педжета.
Плоскоклеточная карцинома
 Плоскоклеточные карциномы внешне выглядят в виде полиповидных или изъязвленных новообразований. Чаще всего располагаются по передней полуокружности ануса. Возвышаясь над уровнем кожи, они постоянно увеличиваются в размерах, а диагностика опытным врачом не вызывает затруднений.
Плоскоклеточные карциномы внешне выглядят в виде полиповидных или изъязвленных новообразований. Чаще всего располагаются по передней полуокружности ануса. Возвышаясь над уровнем кожи, они постоянно увеличиваются в размерах, а диагностика опытным врачом не вызывает затруднений.
На ранних стадиях их довольно сложно макроскопически дифференцировать от папилломы, первичного сифилитического шанкра, анальной трещины или выпавших геморроидальных узлов. Долгое время заболевание протекает без выраженных признаков, но становится случайной находкой при прохождении профилактических осмотров, выполнении гигиенических процедур или половом акте.
Базаллиодиная карцинома
Этот вид опухолей произрастает из эндо-эктодермальной переходной линии в верхней трети заднего прохода. По своему морфологическому строению они сходны с базальноклеточной карциномой кожи, что и обусловило их название. Заболевание имеет тенденцию к формированию изолированных опухолевых конгломератов из клеток, которые содержат мелкие круглые ядра правильной формы.
Характерным отличием от других видов является наличие периферических групп раковых клеток в виде «частокола». Сама опухоль может быть разной степени дифференцировки, что обуславливает злокачественность.
Карциномы анальных протоков
Протоки анальных желез открываются на уровне переходной линии. Карциномы, произрастающие из них, встречаются очень редко. Они представляются собой плоскоклеточную опухоль, преимущественно поражая подслизистый слой. С прогрессированием заболевания может происходить их изъязвление, что сопровождается развитием болевых ощущение или симптомов интоксикации при присоединении вторичной инфекции. На поздних стадиях карциному анального протока почти невозможно отличить от других видов рака заднего прохода у человека.
Карциномы, сочетающиеся с анальными свищами
Хронический парапроктит обычно не приводит к развитию рака. Однако длительно персистирующие свищи или абсцессы, которые не подвергались должному лечению, являются типичным очагом инфекционного воспаления. Это приводит к изменениям созревания и роста клеток (мета- и дисплазия), что потенциально повышает риск малигнизации.
При этом возможно сочетанное развитие как парапроктита, так и анального рака другого происхождения, поэтому далеко не всегда можно установить прямую связь.
Злокачественная меланома
На сегодняшний день меланома является одной из наиболее злокачественных и тяжелых онкологических заболеваний, которое очень быстро прогрессирует и метастазирует.
Сперва возникает новообразование в виде небольшого полипа в области анального канала. Иногда ее путают с геморроидальным узлом, в котором произошел тромбоз, ввиду формы и гладкой поверхности.
Постепенно они начинают возвышаться над кожей, склонны к изъязвлению, беря начало от переходной линии. Рост происходит по направлению к прямой кишке. Заболевание может очень быстро пройти все стадии развития, никак не проявляя себя, в чем состоит основная его опасность. Чаше всего обнаруживают в первую очередь метастазы при появлении жалоб со стороны других органов.
Болезнь Боуэна
Болензь Боуэна считается очень редкой, поражая перианальную область. Опухоль растет внутрикожно крайне медленно, не вызывая никаких характерных симптомов. При значительном ее распространении визуально определяется пораженная область в виде красноватой бляшки, которая покрывается струпом и имеет неправильной формы края. Это может впоследствии вызывать неинтенсивный зуд, жжение, реже – боль. Основной признак заболевания – наличие «гигантских галоидных клеток Боуэна» при гистологическом исследовании. Редко растет инвазивно, не поражая окружающие ткани, и почти не метастазирует.
Экстрамаммарная форма болезни Педжета
Наиболее редко встречающееся злокачественное заболевание перианальной зоны, которое представляет достаточно большие трудности в диагностике, поэтому чаще принимается за другой вид рака, особенно на последних стадиях.
Проявляется в виде экземоподобного поражения аноректальной зоны, возвышаясь над уровнем кожи. Опухоль имеет мягкую консистенцию и мокнущую поверхность красновато-серого оттенка. Фактически болезнь Педжета является слизь-продуцирующей карциномой, которая происходит из перианальных потовых желез, распространяясь интрадермально.
Диагностика
В случае обнаружения подозрительного новообразования, необходимо в ближайшее время обратиться к участковому врачу (даже при отсутствии жалоб или других симптомов). Он проведет осмотр и направит к соответствующему специалисту (проктолог, онколог, дерматовенеролог).
Постановка диагноза в отношении опухолей перианальной области в обязательном порядке требует морфологической верификации. Только после исследования образцов ткани гистологом возможно определить вид, степень злокачественности и прогноз для больного.
Физикальный осмотр
На приеме врач обязан проводить клинический осмотр, включающий следующие моменты:
- Исследование кожи в перианальной области с целью обнаружить не только опухоль, но и возможные свищевые ходы, мацерацию, изъязвление;
- Пальпация лимфатических узлов;
- Осмотр у гинеколога для женщин с целью исключения вероятности распространения опухоли за стенки влагалища, а также для раннего выявления рака шейки матки (необходимо исследование мазка по Папаниколау);
- Пальцевое исследование прямой кишки в обязательном порядке;
- Осмотр уролога/андролога у мужчин;
На фоне рака анального канала в 3-5% случаев устанавливают сочетанный рак шейки матки или цервикальную интраэпителиальную неоплазию.
Лабораторно-инструментальные методы
Больному назначают проведение основных клинических исследований крови, мочи и кала. В некоторых случаях может быть рекомендовано определение онкомаркера SCC. При подозрении на нетипичную природу опухоли список необходимых анализов расширяется по усмотрению лечащего врача.
Всем пациентам необходимо выполнение колоно- или аноскопии с биопсией для последующего гистологического исследования. До этого невозможно составление никакого плана лечения.
Для уточнения стадии заболевания может потребоваться проведение МРТ/КТ/УЗИ органов малого таза. Это исследование позволяет оценить распространение, глубину инвазии, а также потенциальное поражение регионарных лимфатических узлов.
Если была подтверждена злокачественная природа опухоли, могут потребоваться дополнительные исследования других систем органов для исключения метастазов в них, например, ПЭТ-КТ
Общие принципы лечения
Основным способом лечения опухолей перианальной области является хирургическое вмешательство при наличии противопоказаний к химиолучевой терапии, или остаточных явлений/рецидива заболевания, которые были подтверждены гистологически.
Опухоль возле ануса лечат после заключения врача-морфолога, который установил ее вид при исследовании биоптата. Доброкачественные новообразования в настоящее время удаляют следующими методами:
- Хирургическое иссечение;
- Лазер;
- Криотерапия;
- Электрокоагуляция;
- Радиоволновой скальпель.
В случае рака необходимо комбинированное лечение по таким принципам:
- Рак анального канала в стадиях Tis N0/T1 N0 сразу же подвергают оперативному иссечению;
- Лечение рака при T2-4 N0-3 проводят, начиная с 2-3 курсов полихимиотерапии («Цисплатин», «Флуороурацил»). Если регрессировало менее половины опухоли, далее назначают лучевое воздействие в средней дозе 50 Гр.
- Наличие резидуальной опухоли после проведения химиолучевой терапии говорит о недостаточной ее эффективности, поэтому решается вопрос об оперативном лечении в индивидуальном порядке.
На последних стадиях рака выполняют радикальные операции с наложением колостомы по показанию на фоне химиолучевой терапии. При тяжелом состоянии больного возможна лишь паллиативная помощь.
Основной критерий выздоровления раковых больных – выживаемость в течение 5 лет после проведения лечения.
Как обнаружить рак заднего прохода по первым признакам
Рак заднего прохода представляет собой злокачественное перерождение эпителиальных клеток слизистой оболочки анального канала. Это достаточно редкое заболевание, которое часто путают с раком прямой кишки, хотя это отдельная нозология, занимающая около 6% в общей структуре онкологической патологии аноректальной зоны. Болезнь чаще всего встречается в США и странах Европы, значительно реже в Азии и на Ближнем Востоке. Средний возраст больных примерно 60 лет. Что представляет собой анальный рак, как его распознать по первым признакам – попробуем разобраться.
Этиология
Точная причина развития злокачественного новообразования в области заднепроходного отверстия, как и других онкологических заболеваний, до сих пор точно неизвестна. Зато есть сведения о предрасполагающих факторах и группах риска.
Больше всего шансов заболеть анальным раком у пациентов с ВИЧ, вирусом папилломы человека и хроническими инфекциями, передаваемыми при половых контактах.
Предрасполагающими факторами являются:
- длительно существующий геморрой;
- хронические анальные трещины;
- параректальные свищи;
- хронические воспалительные процессы – проктит, парапроктит;
- вирусные заболевания – кондиломы;
- постоянные травмирующие факторы – инородные предметы;
- злоупотребление алкоголем и курением;
- длительное воздействие радиации и канцерогенов;
- лейкоплакия (ороговение поверхностного эпителия) слизистой заднего прохода.
Имеются сведения о роли наследственности в развитии данного заболевания, наличии семейных случаев. Некоторые исследователи прямо связывают развитие рака ануса с особенностями сексуальной жизни – у гомосексуалистов заболеваемость значительно выше, чем у гетеросексуалов. Иногда заболевание возникает при отсутствии явных предрасполагающих факторов.
Течение
Рак анального канала обычно растет местно либо в просвет кишки, либо в толщу стенки, либо по смешанному типу. Практические врачи различают следующие стадии опухолевого роста этой патологии:
- Стадия 0 – злокачественное перерождение клеток обнаруживается только в заднем проходе. В этот период симптомы рака отсутствуют, при обнаружении болезнь полностью можно излечить.
- Первая стадия – размеры опухоли не превышают 2 см.
- Вторая стадия – новообразование более 2 см.
- Третья стадия A – обнаруживается опухоль с метастазами в соседние органы (мочевой пузырь, влагалище) или лимфатические узлы около прямой кишки.
- Третья стадия B – новообразование дает метастазы к лимфоузлам одной стороны паха и соседним органам, или к лимфоузлам обеих сторон паха и соседним органам.
- Четвертая стадия – рак распространяется к отдаленным органам (печень, кости, легкие, почки, головной мозг).

Обнаружить опухоль может врач при проведении пальцевого ректального исследования, аноскопии (может быть затруднена при больших размерах новообразования), во время эндоскопического ультразвукового исследования. Эффективность лечения зависит от стадии заболевания, поэтому так важно знать при раке заднего прохода первые признаки, на которые стоит обратить внимание.
Клинические проявления
Первые симптомы при данной патологии не являются специфичными для онкологического заболевания, поэтому часто ошибочно принимаются за доброкачественные состояния (геморрой, анальная трещина). По частоте встречаемости все симптомы можно расположить в следующем порядке (по убыванию):
- выделение крови из заднего прохода – в отличие от геморроя кровотечение предшествует каловым массам, а не наоборот;
- дискомфорт и боль во время дефекации;
- чувство неполного опорожнения кишки после стула;
- зуд в заднем проходе.
Пациенты редко обращаются к врачу с подобными жалобами, предпочитают заглушить проблему своим средствами, не подозревая о развитии онкологии. Между тем опухоль продолжает расти, с каждым днем уменьшая больному шансы на выздоровление.

По мере прогрессирования заболевания появляются общие симптомы интоксикации:
- сильная слабость;
- значительное снижение работоспособности;
- отсутствие аппетита, отвращение к еде (особенно к мясу) или извращение вкусовых пристрастий;
- похудание;
- периодические повышения температуры до высоких цифр;
- бледность и серость кожных покровов.

Поздние симптомы заболевания имеют более специфический характер и свидетельствуют о далеко зашедшем процессе:
- выделения из ануса патологического характера – слизь с примесью гноя или алой крови, иногда могут выходить фрагменты распадающейся опухоли;
- постоянная боль в анусе, отдающая в поясницу, крестец, промежность, половые органы;
- нарушение характера стул – стойкие запоры, тяжесть и вздутие живота, может быть чередование с поносами;
- изменение формы каловых масс – в виде ленточки или тонкого карандаша;
- ложные позывы к опорожнению кишечника;
- в поздних стадиях появляется недержание кала, его выделение у женщин из влагалища при образовании свища;
- анемия в анализах крови.
Болезнь имеет благоприятный прогноз только при раннем проведении лечения.
С целью выявления рака заднего прохода в начальной стадии рекомендуется проходить регулярные профилактические осмотры, особенно лицам старше 45 лет, из семей с неблагоприятным онкологическим анамнезом.
При появлении первых подозрительных симптомов следует обратиться к специалисту, а не заниматься самолечением в угоду своим комплексам.
Из видео вы узнаете, какие признаки и симптомы воспаления прямой кишки:












