Мочевыделительная система человека – одна из важнейших систем организма. Она ответствует за сохранения баланса биологических жидкостей и жизненно важных микроэлементов. Нарушение работы органов этой системы негативно отражается на самочувствии больного и создает немалый дискомфорт в его повседневной жизни.
Как устроена мочевыделительная система
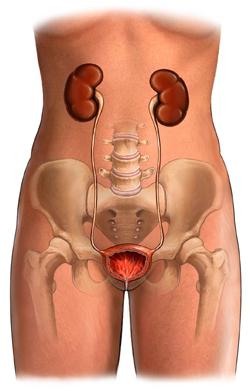
Мочевыделительная система человека состоит из почек, мочеточников, мочевого пузыря и мочеиспускательного канала. Мочевые пути физиологически связаны с репродуктивными органами. Именно по анатомической особенности частыми причинами развития патологий мочевыделительной системы являются разные инфекции, паразиты, вирусы, бактерии, грибы, которые передаются половым способом.
Основным органом мочевыделительной системы считаются почки. Для выполнения всех функций этот орган требует интенсивного кровяного потока. Приблизительно четверть всего объема крови, которую выбрасывает сердце, приходиться только на почки.
Мочеточники являют собой трубочки, которые спускаются от почек к мочевому пузырю. Во время сокращения и расширения их стенок прогоняется моча.
По мочеточниках с помощью мышечных образований (сфинктеров) моча поступает в мочевой пузырь. По мере его наполнения происходит мочеиспускание.
Мочеиспускательный канал у мужчин проходит через половой член и служит для прохождения спермы. У женщин этот орган исполняет только функцию выведения мочи. Он находится на передней стенке влагалища.
У здорового человека все органы мочевыделительной системы работают сглажено. Но как только нарушаются функции одного звена сложного механизма, выходит из строя весь организм.
Роль и функции почек в организме
В организме человека почки выполняют следующие функции:
- Регулировка водного баланса – выведение лишней воды или ее сохранение при нехватке в организме (например, уменьшение количества мочи в случае интенсивного выделения пота). За счет этого почки постоянно удерживают в организме объем внутренней среды, что жизненно важно для человеческого существования.
- Управление запасами минеральных веществ – почки способны аналогическим путем выводить из организма избыток натрия, магния, хлора, кальция, калия и других минералов или создавать запасы дефицитных микроэлементов.
- Выведение из организма токсических веществ, попадающих с пищей, а также продуктов метаболического процесса.
- Регуляция артериального давления.
Типы заболеваний
Все заболевания мочевыделительной системы по причинах образования делятся на врожденные и приобретенные. К первому типу относят врожденные пороки развития органов этой системы:
- недоразвитие почек – проявляется их отеками, повышенным артериальным давлением, нарушением обменных процессов. Наличие такой симптоматики повышает риск развития слепоты, слабоумия, почечного сахарного и несахарного диабета, подагры;
- патологии в строении мочеточников и мочевого пузыря, которые провоцируют частое мочеиспускание.
Многие врожденные заболевания органов мочевыделительной системы эффективно лечатся при своевременном оперативном вмешательстве.
Приобретенные болезни в основном возникают в результате инфекционного воспаления или физической травмы.
Рассмотрим самые распространенные приобретенные патологии органов мочевыделительной системы.
Уретрит
Это инфекционное заболевание, в результате которого развиваются воспалительные процессы в мочеиспускательном канале. Основными проявлениями болезни являются:
- боль и жжение в процессе мочеиспускания;
- характерные выделения из мочеиспускательного канала;
- большой показатель лейкоцитов в мочи.
Уретрит в основном возникает вследствие попадания в уретру бактерий, вирусов и грибов. Среди возможных причин развития заболевания отмечают несоблюдение правил гигиены, половые контакты, очень редко инфицирование происходит путем заноса болезненных микроорганизмов по кровеносным сосудам из присутствующих в других органах очагов поражения.

Цистит
Являет собой воспаление слизистой оболочки мочевого пузыря. На развитие болезни влияют следующие факторы:
- застой мочи;
- общее переохлаждение;
- чрезмерное употребление копченостей, разных пряностей, спиртных напитков;
- нарушение гигиенических правил;
- воспаление других органов мочевой системы;
- наличие в мочевом пузыре камней и опухолей.

Острое недержание мочи у женщин в 8 из 10 случаев спровоцировано кишечной палочкой. Другой причиной развития болезни считаются живущие на кожи стафилококки. Для борьбы с этими возбудителями применяются высокоэффективные антибиотики.
Многие заболевания почек и мочевыделительной системы довольно часто сопровождаются развитием хронической формы цистита. Во время его обострения проявляются симптомы, характерные острому недержанию мочи.
Пиелонефрит
Это бактериальное воспалительное заболевание, которое поражает одну или две почки. Это наиболее опасная инфекционная болезнь мочевыводящих путей. Пиелонефрит часто возникает во время беременности, что связано с увеличением матки и ее давлением на мочеточники. В пожилом возрасте болезнь развивается среди мужской части населения. Дело в том, что у мужчин с годами происходит увеличение предстательной железы, которая нарушает процесс оттока мочи.
Пиелонефрит бывает одно- и двусторонним, а в зависимости от причин возникновения – первичным (самостоятельное заболевание) и вторичным (как осложнение других болезней мочеиспускательной системы).
Острый пиелонефрит при первичном заболевании проявляется болевыми ощущениями в пояснице и в боках, лихорадкой, а также признаками инфицирования мочевыводящих путей. Пиелонефрит хронический в основном развивается как следствие острой формы. Болезнь диагностируют на основе результатов анализа мочи, компьютерной томографии и экстренной урографии. В случае выявления гнойного воспаления назначают длительный курс противомикробной терапии. При обнаружении камней решается вопрос об их оперативном удалении.
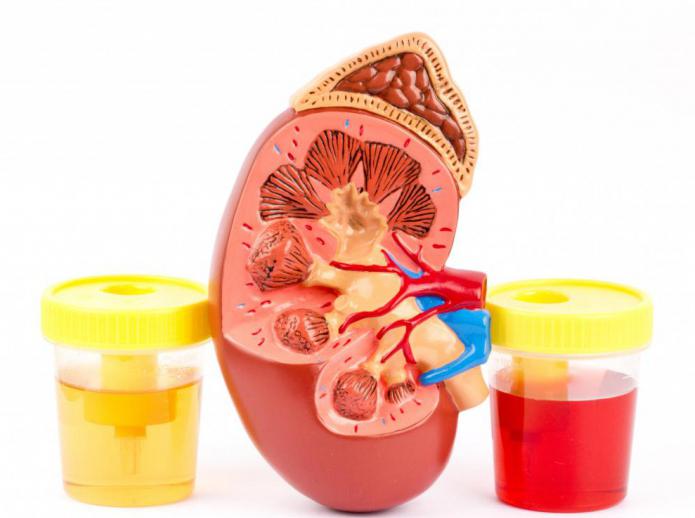
Почечнокаменная болезнь
По медицинской статистике это наиболее частая болезнь почек. Образованию камней и песка способствует употребление в чрезмерном количестве солей, фосфорной и щавелевой кислоты. Они со временем накапливаются, образуя кристаллы. На первых этапах болезнь никак не проявляется. Но по мере роста образований могут проявляться симптомы: пронзающая боль, мутная моча, нарушение мочеиспускания.
В большинстве случаев камни удаляются операционным путем, поэтому важно заниматься профилактикой с целью предупреждения этого опасного заболевания.
Простатит
Это наиболее распространенное инфекционное заболевание мочевыводящих путей среди мужчин. Многие страдают хронической формой болезни. Очень опасным для репродуктивной функции мужчин является воспаление придатка яичка (эпидидимит).
Болезни мочевой системы у детей
Заболевания мочевыделительной системы у детей могут возникать в любом возрасте. На развитие воспалений в значительной мере влияют такие факторы:
- токсикоз во время вынашивания малыша;
- хронические инфекции у матери;
- наследственная предрасположенность к развитию почечной патологии;
- пиелонефрит беременных.

Виды болезней у детей
В детском возрасте часто встречаются такие заболевания мочевыделительной системы:
- пиелонефрит;
- уретрит;
- цистит;
- инфекции мочевыводящих путей.
Наиболее трудно протекает пиелонефрит. У детей первого года жизни основными причинами возникновения первичного пиелонефрита являются кишечные инфекции, ОРВИ и изменение питания. Среди старших детей заболевание проявляется как осложнение кокковыми инфекциями, которые провоцируют ангину, отит, тонзиллит, вульвит, цистит и кишечные инфекции.
Вторичный пиелонефрит возникает на фоне врожденных патологий, среди которых наиболее часто диагностируется удвоение почек, их смещение, нарушения структуры мочевого пузыря, мочеточников и других органов системы.
Как распознать наличие болезни у ребенка
Заподозрить заболевания мочевыделительной системы у детей можно по определенным симптомам. При инфекциях мочевых путей ребенок жалуется на частое мочеиспускание небольшими порциями. Возможны ложные позывы, недержание мочи, боли внизу живота и спины. Иногда может повышаться температура. Моча больного ребенка мутная и с неприятным запахом.
У грудничков маме понадобится менять подгузник чаще, чем обычно. Наблюдая за ребенком можно заметить беспокойство малыша во время мочеиспускания, расстройство стула и отказ от еды.
Диагностировать заболевания мочевыделительной системы может только врач. От своевременности обращения к урологу зависит эффективность лечения. Поэтому при первых признаках болезней необходимо обратиться к специалисту.
Он назначит обследование, которое обычно включает лабораторные исследования (анализ мочи и крови) и инструментальную диагностику (УЗИ, МРТ, рентгенографию). При поражении почек выполняют функциональную пробу Реберга. Нередко для обследования почек используют биопсию, которая позволяет исследовать почечную ткань и установить точный диагноз.
Особенности лечения
Врач определяет тактику лечения заболеваний мочевой системы исходя из причин их возникновения. Нередко терапия проводится в больнице под медицинским присмотром. В зависимости от особенностей патологии, лечение может быть консервативным или хирургическим.
Больной должен пройти полное лечение, чтобы предотвратить рецидив болезни и развития хронической формы. Очень важно во время терапии соблюдать рекомендуемые врачом диеты и режимы питания. В период реабилитации используют санаторное лечение и физиотерапию.
Лечение и профилактика заболеваний мочевыделительной системы имеют успех при выполнении всех рекомендаций врача. Соблюдение правил гигиены, полное излечение острых респираторных заболеваний, своевременная терапия инфекционных болезней гарантируют предупреждение развития многих патологий.
Факторы развития инфекции мочевыводящих путей: диагностика и лечение
 Мочевыделительная система играет важную роль в правильном функционировании организма.
Мочевыделительная система играет важную роль в правильном функционировании организма.
Фильтрация крови почками, выведение излишков жидкости с продуктами обмена веществ, поддержание водно-солевого баланса в организме, регуляция артериального давление – далеко не все процессы, которые могут быть нарушены при появлении воспаления.
Инфекции мочевыводящих путей могут поразить и взрослых, и детей, вызывая функциональные расстройства и значительно снижая качество жизни.
Инфекции мочевыводящих путей
 Понятие «Инфекции мочевыводящих путей» (ИМВП) объединяет группу воспалительных заболеваний органов мочевыделительной системы, которые развиваются при попадании в организм инфекционного возбудителя.
Понятие «Инфекции мочевыводящих путей» (ИМВП) объединяет группу воспалительных заболеваний органов мочевыделительной системы, которые развиваются при попадании в организм инфекционного возбудителя.
К органам мочевыделительной системы относятся:
- почки — парный орган, отвечающий за фильтрацию крови и образование мочи;
- мочеточники — полые трубки, через которые моча оттекает в мочевой пузырь;
- мочевой пузырь — полый орган, гладкомышечный резервуар, в котором происходит скопление мочи;
- уретра (или мочеиспускательный канал) — трубчатый орган, осуществляющий выведение мочи из организма.
Несмотря на то, что в норме мочевыводящие пути стерильны, любой из органов может быть подвержен развитию инфекционного процесса. Особенностью являются то, что в большинстве случаев воспаление передается между органами по восходящему (от уретры вверх к почкам) или нисходящему пути (от инфицированных почек к мочевому пузырю).
Классификация болезни
 Существует несколько классификаций инфекционных заболеваний мочевыделительной системы.
Существует несколько классификаций инфекционных заболеваний мочевыделительной системы.
- инфекции верхних мочевых путей, к ним относятся воспаление почек (пиелонефрит), мочеточников;
- нижних мочевых путей – мочевого пузыря (циститы) и уретры (уретриты).
По характеру течения заболевания:
- Неосложненные. Протекают без структурных изменений в тканях органов мочевыводящего аппарата, при отсутствии обструктивных уропатий или других сопутствующих заболеваний.
- Осложнённые. Возникают на фоне затрудненного мочеиспускания, при применении инструментальных методов исследования или лечения (катетеризация).
В зависимости от места заражения возбудителем:
- Госпитальные. Также известны как внутрибольничные или нозокомиальные. Развиваются при попадании в организм инфекционного возбудителя при нахождении в лечебном учреждении.
- Внебольничные. Развиваются в амбулаторных условиях при благоприятных для инфекции обстоятельствах.
По характеры проявления симптомов:
- Клинически выраженные инфекции. Характеризуются явной, часто интенсивно выраженной симптоматикой.
- Бессимптомные инфекции. Клиническая картина проявляется слабо, симптомы незначительно ухудшают качество жизни больного.
Факторы способствующие развитию заболевания
Инфекции мочевыводящих путей относятся к широко распространенным заболеваниям, они входят в пятерку наиболее часто встречающихся инфекционных болезней. Вот несколько признаков:
 Несоблюдение правил личной гигиены. Зона промежности анатомически устроена таким образом, что возможна миграция по коже патогенных возбудителей от анального отверстия или влагалища (у женщин). Игнорирование гигиенических правил, нечистоплотность рук при мочеиспускании могут привести к микробной контаминации.
Несоблюдение правил личной гигиены. Зона промежности анатомически устроена таким образом, что возможна миграция по коже патогенных возбудителей от анального отверстия или влагалища (у женщин). Игнорирование гигиенических правил, нечистоплотность рук при мочеиспускании могут привести к микробной контаминации.- Переохлаждение. Простуда мочеточника, один из главных врагов всей мочевой системы.
- Снижение иммунитета. Такое состояние свойственно людям старшего возраста, пациентам, страдающим иммунодефицитными, тяжелыми хроническими заболеваниями.
- Наличие других инфекционных заболеваний. Например, возбудитель ангины — стрептококк — при попадании в почки с кровью может вызвать тяжёлый пиелонефрит.
- Стационарное лечение или оперативное вмешательство. В случае реанимационных мероприятий или интенсивной терапии возникает необходимость катетеризации мочевого пузыря, что нарушает стерильность мочевыводящей системы, открывает ворота инфекции.
- Аномалии развития органов мочевыделительной системы. Диагностировать патологи можно еще при вынашивании ребенка.
- Обструктивная уропатия — затруднение выведения мочи вследствие мочекаменной болезни, простатита или других причин.
- Незащищенные сексуальные контакты. Некоторые половые инфекции способны к размножению в мочевыделительной системе и могут спровоцировать появление уретрита или цистита.
Течение ИМВП характеризуется рядом особенностей в зависимости от пола и возраста больного:
- Женщины болеют инфекционными заболеваниями мочевыделительной системы гораздо чаще мужчин. Это объясняется близостью расположения уретры, влагалища и анального отверстия, что способствует распространению патогенной микрофлоры. Также длина уретры у женщин значительно меньше, чем у мужчин, потому микроорганизмы при несвоевременно начатом лечении легко достигают мочевого пузыря, провоцируя развитие цистита.
- Мужчины болеют ИМВП реже женщин. В силу физиологических особенностей мочеиспускательный канал у мужчин значительно длиннее, чем женский. Поэтому инфекционные возбудители с меньшей частотой достигают мочевого пузыря или почек. Но течение болезни практически всегда более тяжёлое, с интенсивно-выраженным болевым синдромом, высоким риском развития осложнений в виде простатита и др.

В возрастной группе от 20 до 50 лет с проблемами ИМВП чаще сталкиваются женщины. Но в категории после 50 лет ситуация меняется: в этом возрасте увеличивается частота “мужских” заболеваний (простатит, аденома), которые могут дать осложнение и распространение инфекции на органы мочевыделительной системы.
Возбудители и пути их проникновения в организм
 Спровоцировать появление и развитие воспаления в органах мочевыделительного аппарата могут разные виды микроорганизмов:
Спровоцировать появление и развитие воспаления в органах мочевыделительного аппарата могут разные виды микроорганизмов:
- бактерии (кишечная палочка, уреаплазмы, гонококки, стрептококки, трихомонада, листерии, стафилококки);
- грибы (дрожжевые грибки рода Candida);
- вирусы (герпетичные, папилломавирусы, цитомегаловирус).
Самым частым возбудителем ИМВП является грамотрицательная бактерия — кишечная палочка Escherichia coli (Е. coli). Эта бактерия относится к условно-патогенным, является нормальной составляющей кишечной микрофлоры.
При пренебрежении гигиеническими процедурами, неправильном мытье промежности (от заднего прохода вперед), в случае падения защитных сил организма (при переохлаждении, наличии вирусных заболеваний), тяжелых формах дисбактериоза, Е. coli начинают активно размножаться по коже и могут мигрировать на слизистую уретры, развиваясь на которой вызывает воспаление.
Существует несколько возможных путей проникновения и распространения возбудителей в мочевыводящих путях:
- Контактный. Незащищенный половой контакт (вагинальный или анальный), миграция по коже от заднего прохода, катетеризация, цистоскопия.
- Геморрагический и лимфогенный. Попадание возбудителя по системе жидкостей организма (из крови или лимфы) в случае наличия в организме инфекционных очагов. Например, кариозные зубы, ангина, гайморит, воспаление легких (на фоне запущенной вирусной инфекции патогенный возбудитель может проникнуть в слизистую мочевого пузыря – развивается геморрагический цистит).
- Нисходящий. Перемещение возбудителя от почек через мочеточники, мочевой пузырь к уретре.
- Восходящий. Инфекционное воспаление распространяется снизу-вверх: от мочеиспускательного канала к почкам.
Новорожденные склонны к развитию ИМВП из-за возможных врожденных дефектов, недоразвитости или позднего формирования некоторых частей мочевой системы (уретральных клапанов, мочеточникового устья). Возникновение инфекционно-воспалительных заболеваний возможно при неправильном использовании подгузников.
Проявление симптоматики
 Клинические проявления ИМВП могут проявиться уже на начальном этапе заболевания. Но также процесс инфекционного воспаления длительное время может протекать бессимптомно.
Клинические проявления ИМВП могут проявиться уже на начальном этапе заболевания. Но также процесс инфекционного воспаления длительное время может протекать бессимптомно.
При инфекции мочевыводящих путей могут проявляться различные симптомы:
- болезненные ощущения в области малого таза, нижней части спины, боку;
- зуд в области мочеиспускательного канала;
- чувство жжения, боли, затруднения при мочеиспускании;
- учащение позывов к мочеиспусканию;
- нехарактерные жидкие выделения из мочевого пузыря (прозрачные, серозные, зеленовато-гнойные);
- гипертермия, озноб, лихорадка;
- изменение запаха, цвета мочи.
У детей, особенно младшего возраста, симптоматика ИМВП может быть еще более смазанная, чем у взрослых.
Родители могут заметить учащение мочеиспусканий, следы мочи необычного цвета на подгузнике, повышение температуры тела.
Методы диагностики
 Предварительный диагноз ставится после анализа жалоб пациента терапевтом или урологом. Для подтверждения диагноза и составления комплекса лечебных мероприятий назначают:
Предварительный диагноз ставится после анализа жалоб пациента терапевтом или урологом. Для подтверждения диагноза и составления комплекса лечебных мероприятий назначают:
- общий клинический анализ крови и мочи;
- биохимический анализ крови и мочи (такие показатели обмена веществ, как содержание мочевины, креатинина, некоторых ферментов характеризуют деятельность почек);
- бактериологический посев мочи или ПЦР-анализ (для установления природы возбудителя заболевания);
- инструментальные методы исследования (цистоскопию, биопсию, урографию, рентгеноконтрастные исследования, УЗИ почек и мочевого пузыря).
Своевременная и комплексная диагностика позволяет выявить заболевание на ранней стадии и предупредить распространение воспалительного процесса.
Способы терапии
Главная задача лечебных мероприятий при инфекции мочевыводящих путей- подавление инфекционно-воспалительного процесса и ликвидация возбудителя. В терапии ИМВП используют препараты разных групп антибактериальных средств:
 Сульфаниламидные препараты. К этой группе относятся Этазол, Уросульфан, комбинированные лекарственные средства (Бисептол). Применение сульфаниламидов показывает высокую эффективность, они выводятся с мочой, показывая высокие клинические концентрации в мочевыделительной системе, и малотоксичны для почек.
Сульфаниламидные препараты. К этой группе относятся Этазол, Уросульфан, комбинированные лекарственные средства (Бисептол). Применение сульфаниламидов показывает высокую эффективность, они выводятся с мочой, показывая высокие клинические концентрации в мочевыделительной системе, и малотоксичны для почек.- Нитрофурановые производные. Фуразолидон, Неграм, Невиграмон, Фурагин применяют внутрь, растворы Фурацилина используют для подмываний. Нитрофураны широко используются при лечении ИМВП, особенно, если установлена устойчивость микроорганизмов к другим антибактериальным препаратам. Они проявляют активность в отношении грамположительных и грамотрицательных бактерий, блокируя их клеточное дыхание. Однако при лечении хронических вялотекущих форм нитрофураны показывают более слабую эффективность.
- Антибиотики. Эта группа лекарственных средств является препаратом выбора при составлении лечебной программы врачом. С момента сдачи образцов на анализ до получения результатов, выявляющих возбудителя, может пройти 3-7 дней. Чтобы не терять время, врач назначает антибиотик широкого спектра действия. Чаще всего при лечении ИМВП применяют фторхинолоны. К препаратам этой группы относят Норфлоксацин (Номицин), Офлоксацин (Офлобак, Заноцин), Ципрофлоксацин. Кроме этого для лечения ИМВП назначают пенициллины (Аугментин), тетрацинкины (Доксициклин), цефалоспорины II, III поколений (Цефтриаксон, Цефиксим).
С целью предупреждения развития грибковой инфекции добавляют противомикозные средства (Флюконазол).
В составе лечебного комплекса назначают спазмолитические препараты (для восстановления мочеиспускательной функции), нестероидные противовоспалительные средства, комбинированные препараты растительного происхождения (Канефрон).
Во время лечения обязательно соблюдение диеты с ограничением употребления кислых, пряных, соленых продуктов, спиртных и газированных напитков, кофе и шоколада. Эти продукты питания, меняя рН мочи, могут вызвать раздражение слизистой органов мочевыводящей системы.
Последствия недуга
Инфекции мочевыводящих путей, поражая слизистую, могут вызвать тяжелые последствия для всего организма. Болевые ощущения, частые позывы к мочеиспусканию сильно ухудшают качество жизни больного.
На фоне прогрессирующего пиелонефрита может развиться почечная недостаточность, деформация мочеточников (опущение почки), нарушение выведение мочи (рефлюкс). Перенесение ИМВП при вынашивании ребенка может вызвать самопроизвольное прерывание беременности на любом сроке.
Профилактические меры
Профилактические меры для предупреждения ИМВП состоят в коррекции образа жизни и выполнении некоторых правил:
- своевременное лечение инфекционных очагов в организме;
- соблюдение гигиенических норм;
- не допускать переохлаждение организма;
- вовремя опорожнять мочевой пузырь;
- использование презервативов во время полового акта.
Но не выполняя медицинские назначения, игнорируя симптомы заболевания, можно вызвать распространение заболевания на соседние органы, спровоцировать переход ИМВП в хроническую форму.
Профилактика мочеиспускательной системы
Профилактика мочеиспускательной системы поможет сохранить нормальное функционирование уретры и предупредит ухудшение работы органа в случае уже имеющихся патологий.
Уретра у женщин и мужчин — симптомы воспаления
Мочеиспускательный канал (уретра) представляет собой трубчатый орган, который выводит мочу из мочевого пузыря. Орган имеет 2 сфинктера, внутренний удерживает урину в мочевом пузыре и выпускает ее в канал, внешний – удерживает урину в канале, удаляет ее из организма. Несмотря на одинаковую функцию, орган имеет анатомические отличия у женщин и мужчин и разную предрасположенность к заболеваниям.

Женский канал шире и короче, чем мужской. Длина 30-50 мм, ширина≈15 мм. Это делает мочеиспускательную систему восприимчивой к инфекционным патологиям. Неприятные ощущения в мочеиспускательном канале у женщин свидетельствуют о возможном врожденном или приобретенном заболевании. Последние имеют разную природу происхождения:
- инфекция (бактерия, вирус, грибы: уретрит);
- аллергическое воспаление (например, после применения гигиенических средств);
- новообразования (доброкачественные, злокачественные: полипы, фибромы, парауретральная киста и пр.);
- травмирование (ушибы, падение и пр.).
Мужской канал длиннее – 18-22 см. Это обусловлено тем, что он располагается по длине полового члена. Растягивается на треть во время эрекции. Ширина 4-7 мм. После полового созревания помимо функции мочевыведения, орган служит также для выведения спермы и преэякулята. Неприятные ощущения в мочеиспускательном канале у мужчин могут быть разными.
Жжение в мочеиспускательном канале у мужчин – наиболее распространенный признак воспаления слизистой оболочки органа, который вызван попаданием инфекции. Возбудителем воспалительного процесса: бактерия, вирус или грибы. Распространенное заболевание, при котором возникает жжение – уретрит. Еще одним сопутствующим жжению симптомом является резь в мочеиспускательном канале у мужчин. Она может свидетельствовать о развитии венерического заболевания, мочекаменной болезни и пр.
Сужение мочеиспускательного канала у мужчин характеризуется затрудненным мочеиспусканием, неконтролируемым выделением урины, тонкой, прерывистой струей мочи, неполным опорожнением мочевого пузыря и пр. Сужение канала свидетельствует о таком заболевании, как стриктура.
Симптомы нарушений в мочеиспускательном канале у мужчин и женщин
Существует несколько общих признаков, свидетельствующих о нарушении в работе органа:
- Дизурия (учащенное, затрудненное, болезненное, вялое, непроизвольное мочеиспускание, задержка урины, неполное опорожнение МП).
- Боль, резь, жжение, давление, зуд в половых органах, при половом контакте.
- Гиперемия, отек наружного отверстия канала.
- Дискомфортные ощущения могут иррадировать в поясницу, низ живота, крестец.
- Уретроррагия – выделение крови из мочеиспускательного канала, гнойные выделения.
При отсутствии лечения патология может прогрессировать и поражать не только весь орган, но и близлежащие ткани: мочевой пузырь, парауретральные протоки, гениталии и др.
Предрасполагающими факторами к появлению патологий уретры являются:
- беспорядочная, гиперактивная половая жизнь, отказ от контрацепции;
- несоблюдение правил гигиены;
- использование гигиенических средств с агрессивными химическими веществами;
- переохлаждение;
- травмирование;
- хронические заболевания мочеполовых органов;
- вредные привычки;
- неправильное питание и пр.
Чтобы предупредить нарушения в работе мочеиспускательного канала, следует по возможности ограничить воздействие вышеперечисленных факторов.
Что делать при затруднении мочеиспускания и боли в мочеиспускательной системе?

Порядок действий при появлении дискомфортных ощущений:
- Обратитесь к врачу. Только доктор сможет назначить правильное лечение, исходя их данных анамнеза, результатов обследования и клинической картины патологии.
- Пройдите ряд обследований для подтверждения диагноза. Для диагностики могут быть назначены такие процедуры: бакпосев мочи, общий анализ мочи, исследования мазка, уретроскопия, уретрография, УЗИ органов малого таза, ПЦР-диагностика.
- Пройдите полный курс лечения. Заболевания лечатся в зависимости от причины патологии: прием медикаментов (см. Медикаментозное лечение и профилактика нарушений в работе уретры), оперативное вмешательство (пластическая реконструкция – при врожденных аномалиях или травмах, бужирование – расширение просвета канала при помощи металлического стержня, катетеризация – введение катетера для отвода мочи и пр.).
Медикаментозное лечение и профилактика нарушений в работе уретры
Антибиотики
Если болезнь спровоцирована попаданием болезнетворных микроорганизмов, то назначаются антибактериальные медикаменты от инфекции. Самолечение категорически недопустимо, т.к. терапия может оказаться неэффективной и навредить различными побочными действиями.
Цефиксим
Относится к цефалоспоринам 3го поколения. Эти таблетки для выведения инфекций назначаются при обнаружении гонококка в выделяемом из уретры (гонорейный уретрит). Принимать внутрь 0.4 г однократно. Противопоказан при гиперчувствительности к цефалоспоринам, пенициллинам, действующим веществам.
Левофлокс
Это антибиотик широкого спектра действия. Назначается в случае неэффективности цефалоспоринов 3го поколения. При неосложненной инфекции принимают по 250 мг в сутки в течение 3х дней, при осложненной – 250 мг в сутки в течение 10 дней. Противопоказан при эпилепсии, почечной недостаточности, гиперчувствительности, беременности, ГВ.
Азитромицин
Антибиотик широкого спектра действия. Относится к макролидам. Обладает бактериостатическим, а не бактерицидным действием (т.е. не разрушает клеточную стенку бактерий, а не дает им размножаться). Назначают зачастую при присоединении хламидийной инфекции (хламидийный уретрит). Отличается повышенной безопасностью. Противопоказан при беременности, ГВ, детям до 12 лет, тяжелой почечной недостаточности. Принимать по 1 г однократно.
Метронидазол
Относится к производным нитроимидазола. Оказывает бактерицидное, антипротозойное действия. Назначают в случае обнаружения трихомонад (трихомонадный уретрит). Принимать по 250 мг 3 р. в день на протяжении недели. Метронидазол противопоказан при беременности, лейкопении, органических поражениях ЦНС, детям до 6 лет, ГВ, патологиях печени.

Противогрибковые
Эту группу лекарств назначают при поражении канала грибковой инфекцией – кандидамикотическом уретрите.
Флюконазол
Оказывает выраженное противогрибковое действие. Назначают не только для лечения, но и для профилактики в случае лечения антибиотиками, при ослабленном иммунитете и в др. случаях, когда существует опасность развития грибковой инфекции. Противопоказан детям до 4х лет, гиперчувствительности. Принимать по 150-400 мг в сутки однократно. Длительность терапии зависит от особенностей заболевания и эффективности препарата (от 7 до 30 дней).
Антигистаминные
Если дискомфорт в уретре связан с аллергическими процессами, то необходим прием антигистаминных средств. Они быстро подавляют аллергическую реакцию и устраняют такие симптомы, как зуд, сыпь, отечность и пр.
Тавегил
Препарат блокирует доступ гистамина к очагам аллергии, способствуя тем самым устранению проявлений заболевания. Несмотря на свою высокую эффективность, не лишен недостатков, т.к. обладает различными побочными действиями: угнетение ЦНС (сонливость, вялость и пр.), нарушения работы ЖКТ (тошнота, рвота и пр.). Противопоказан при беременности, ГВ, детям младше 6 лет. Для профилактики принимать по 1 табл. 1 р. в день, для лечения – по 1 табл. 2 р. в сутки.
Противовирусные
Назначаются, в случае, если уретрит вызван вирусными инфекциями, например при герпетическом уретрите.
Ацикловир
Лекарство быстро уменьшает распространенность вируса и выраженность неприятной клинической симптоматики. Принимать по 400 мг внутрь 3 р. в день на протяжении недели. Противопоказан при индивидуальной непереносимости, с осторожностью при беременности и лактации.
Антисептики
Эту группу лекарств назначают для устранения воспалений и профилактики заболеваний уретры.
Мирамистин
Препарат имеет широкий спектр действия: снимает воспаление, предотвращает попадание и распространение инфекции, активизирует местные защитные функции, ускоряет регенерацию тканей. Для обработки следует набрать в шприц со специальным резиновым наконечником 2-3 мл раствора Мирамистина и ввести в уретру. При необходимости повторить промывание. Противопоказан лицам с повышенной чувствительностью к антисептическим растворам.
Хлоргексидин
Препарат оказывает мощное антисептическое действие, вызывает гибель возбудителей инфекционных болезней, в т.ч. грибков. Безопасен при правильном применении. Раствор 0.05% вводят в уретру в объеме 3-5 мл. Дождаться самостоятельного вытекания жидкости. При необходимости повторить. Противопоказан при гиперчувствительности к действующему веществу.
Симптоматическая терапия
Назначается для снижения интенсивности сопутствующих клинических проявлений. Чаще всего назначаются средства группы НПВС – они оказывают противовоспалительное, жаропонижающее, болеутоляющее действие.
Ибупрофен
Препарат отличается невысокой стоимостью и комбинированным действием. Применяют кратковременно для устранения температуры, воспаления или приступов боли. Максимальная суточная дозировка 2.4 мг. Противопоказан детям до 6 лет, при язвенном колите, нарушениях кроветворения, язвах желудка.
Зуд в уретре у мужчин: причины, диагностика и народные методы лечения
Дискомфорт в области полового органа – частый недуг мужского населения. Но если при этом есть дополнительные признаки: выделения слизи, боли, то пациенту следует немедленно обратиться к доктору. А как быть, когда зуд в уретре у мужчин без выделений? О чем говорит симптоматика жжения, зуда без выделений, поговорим подробно.
- 1 От чего возникает зуд и чешется в уретре у мужчин?
- 1.1 Воспалительные причины
- 1.2 Инфекционные причины
- 2 Диагностика причин жжения в уретре у мужчин
- 3 Народные методы терапии
От чего возникает зуд и чешется в уретре у мужчин?

Появляется зуд в мочевом канале у мужчин по разным причинам. Но абсолютно все способны нанести здоровью непоправимый вред. Различается несколько факторов появления симптома:
- неупорядоченная половая жизнь;
- неконтролируемый прием больших доз медикаментов и/или длительный курсовой прием препаратов;
- вредные привычки;
- погрешности в диете;
- травмы;
- ионизирующее облучение, например, при лечении новообразований.
Причины, вызывающие зуд в уретре у мужчин, можно разделить на инфекционные и неинфекционные, т.е. воспалительные.
Воспалительные причины
Это этиология, вызываемая инфекционными бактериями, заболеваниями других органов:
- Аллергия. Индивидуальная непереносимость продуктов, лекарств, средств гигиены и прочих предметов/продуктов, приводит к тому, что зуд в уретре становится нестерпимым. Следует исключить аллерген, после чего симптоматика исчезнет.
- Травма органов. Половой член мужчины восприимчив к любым травмам, даже минимальным. Последствия могут проявиться и через долгое время после удара, что спровоцирует воспаление и зуд в канале члена. Симптоматика часто дополняется жжением.
- Компоненты острых, жирных и копченых кушаний, спиртных напитков также могут стать причиной неприятных ощущений в половом члене. Вещества попадают в урину, а при проходе через мочевыводящий канал, вызывают дискомфорт, а иногда приводят к воспалению печени, прочих органов жизнедеятельности, в частности это касается спиртного.
Нельзя оставлять в стороне заболевания, передаваемые половым путем. Патологии также могут спровоцировать зуд в мочеиспускательном канале без выделений:
- Трихомоноз – инфекция, инкубационный период которой занимает 3-5 суток. На первоначальной стадии симптоматика не отягощается выделениями, однако зуд внутри члена явно сигнализирует о начале развития патологии.
- Хламидиоз имеет неявную клиническую картину и пациент долгое время может не подозревать о том, что заражен. Жжение и зуд малоинтенсивны, появляются периодически, не привлекая внимания.
- Генитальный герпес – патология, при которой есть зуд у мужчин в мочеиспускательном канале, а выделения отсутствуют. Дополнительная симптоматика – изъязвления полового органа.
- Грибковая инфекция всегда сопровождается жжением, зудом. Нелечение проявляет дополнительные симптомы, но инкубационный период заболевания длительный, поэтому важно обращать внимание на первичные признаки: зуд, жжение, налет на половом органе.
- Гарднереллез – болезнь, при которой зуд и боль в пенисе не оставляют мужчину в покое в любое время суток. Дополнительный симптом – неприятный запах при эвакуации мочи. Выделения зеленоватого оттенка скудные, часто незаметные или их нет совсем.
Инфекционные причины

Провоцирующими инфекционными процессами принято считать следующие заболевания:
- Уретрит бактериальной этиологии. Причина, по которой чешется мочеиспускательный канал, может лежать в патогенных микроорганизмах. Например, это длительный прием антибиотиков, отсутствие интимной гигиены.
- Чесаться уретра может из-за мочекаменной болезни почек. Проходя через каналы, конкременты травмируют стенки и вызывают нестерпимый зуд, жжение, боль.
- Простатит. Первые симптомы патологии – зуд, жжение, нарушение мочеиспускания, но без выделений. Дополнительно наблюдается нарушение эректильной функции, частые позывы в туалет, боли в мошонке и прочее.
- Цистит всегда вызывает дискомфорт мочевыделительной системы. Канал и уретра чешутся, особенно в процессе эвакуации урины, болит внизу живота, а частота мочеиспусканий увеличивается.
- Пиелонефрит вызывает воспаление всей системы мочевыделения, затрагивается уретра, мочевой пузырь, иногда патология распространяется на предстательную железу, наблюдаются боли в области поясницы, паха.
Кроме перечисленных, чешется мочевой канал у мужчин из-за заболеваний никак не связанных с системой, например, при сахарном диабете.
Диагностика причин жжения в уретре у мужчин

Лечение симптома назначается в зависимости от результатов анализов и диагностических показаний. Для постановки диагноза доктор выявляет причину появления жжения, зуда, для чего проводятся следующие исследования:
- Общий анализ крови для выявления количества лейкоцитов. Повышены – идет воспалительный процесс;
- Анализ мочи для выявления уровня белка, лейкоцитов, наличия крови;
- Бактериологический анализ мазка из уретры на обнаружение возбудителя болезни;
- Цистоскопия, УЗИ мочеполовых органов.
Совет! При обнаружении симптома у мужчины, следует обследовать и партнершу, чтобы лечение было своевременным и для минимизации повторного заражения.
После выявления причины, доктор назначит соответствующую терапию. Это может быть курсовой прием антибактериальных препаратов, щелочное питье и дробление камней, при стрессах назначаются седативные лекарства, при аллергии – гистаминные препараты.
Народные методы терапии
Альтернативная медицина также предлагает средства, если чешется внутри члена, однако принимать их следует только после консультации специалиста.
- Настойка из корней пырея. Заготовку делать из 2 ст. л. измельченного сырья и 1 ст. кипятка. Настоять в термосе 12 часов, отцедить и пить по 0,3 ст. перед едой.
- Свежевыжатый сок клюквы отлично лечит зуд и жжение пениса.
- Отвар петрушки готовится из 1 л молока и 100 гр. свежей зелени. Проварить до уменьшения объема жидкости в два раза, отцедить, принимать по 1 ст. л. раз в час.
- Сухой липовый цвет может лечить симптом, попутно устраняя проблему. Заварить 2 ст. л. цвета 2 ст. воды, проварить до закипания и убавить нагрев до минимума. Дать покипеть еще 10 минут, снять, настоять 15 минут и отцедить. Пить как чай на ночь.
Курсовой прием рецептов народной медицины составляет от 10 дней. При отсутствии противопоказаний мужчина может продолжать пить отвары сколько угодно долго. Хороши средства в качестве профилактики симптомов, но попутно следует соблюдать интимную гигиену, отказаться или минимизировать употребление нездоровых блюд, спиртного и вовремя проходить обследования у специалиста.
Заболевания мочевыделительной системы: симптомы, лечение
Мочевыделительная система человека – одна из важнейших систем организма. Она ответствует за сохранения баланса биологических жидкостей и жизненно важных микроэлементов. Нарушение работы органов этой системы негативно отражается на самочувствии больного и создает немалый дискомфорт в его повседневной жизни.
Как устроена мочевыделительная система

Мочевыделительная система человека состоит из почек, мочеточников, мочевого пузыря и мочеиспускательного канала. Мочевые пути физиологически связаны с репродуктивными органами. Именно по анатомической особенности частыми причинами развития патологий мочевыделительной системы являются разные инфекции, паразиты, вирусы, бактерии, грибы, которые передаются половым способом.
Основным органом мочевыделительной системы считаются почки. Для выполнения всех функций этот орган требует интенсивного кровяного потока. Приблизительно четверть всего объема крови, которую выбрасывает сердце, приходиться только на почки.
Мочеточники являют собой трубочки, которые спускаются от почек к мочевому пузырю. Во время сокращения и расширения их стенок прогоняется моча.
По мочеточниках с помощью мышечных образований (сфинктеров) моча поступает в мочевой пузырь. По мере его наполнения происходит мочеиспускание.
Мочеиспускательный канал у мужчин проходит через половой член и служит для прохождения спермы. У женщин этот орган исполняет только функцию выведения мочи. Он находится на передней стенке влагалища.
У здорового человека все органы мочевыделительной системы работают сглажено. Но как только нарушаются функции одного звена сложного механизма, выходит из строя весь организм.
Роль и функции почек в организме
В организме человека почки выполняют следующие функции:
- Регулировка водного баланса – выведение лишней воды или ее сохранение при нехватке в организме (например, уменьшение количества мочи в случае интенсивного выделения пота). За счет этого почки постоянно удерживают в организме объем внутренней среды, что жизненно важно для человеческого существования.
- Управление запасами минеральных веществ – почки способны аналогическим путем выводить из организма избыток натрия, магния, хлора, кальция, калия и других минералов или создавать запасы дефицитных микроэлементов.
- Выведение из организма токсических веществ, попадающих с пищей, а также продуктов метаболического процесса.
- Регуляция артериального давления.

Типы заболеваний
Все заболевания мочевыделительной системы по причинах образования делятся на врожденные и приобретенные. К первому типу относят врожденные пороки развития органов этой системы:
- недоразвитие почек – проявляется их отеками, повышенным артериальным давлением, нарушением обменных процессов. Наличие такой симптоматики повышает риск развития слепоты, слабоумия, почечного сахарного и несахарного диабета, подагры;
- патологии в строении мочеточников и мочевого пузыря, которые провоцируют частое мочеиспускание.
Многие врожденные заболевания органов мочевыделительной системы эффективно лечатся при своевременном оперативном вмешательстве.
Приобретенные болезни в основном возникают в результате инфекционного воспаления или физической травмы.
Рассмотрим самые распространенные приобретенные патологии органов мочевыделительной системы.
Уретрит
Это инфекционное заболевание, в результате которого развиваются воспалительные процессы в мочеиспускательном канале. Основными проявлениями болезни являются:
- боль и жжение в процессе мочеиспускания;
- характерные выделения из мочеиспускательного канала;
- большой показатель лейкоцитов в мочи.
Уретрит в основном возникает вследствие попадания в уретру бактерий, вирусов и грибов. Среди возможных причин развития заболевания отмечают несоблюдение правил гигиены, половые контакты, очень редко инфицирование происходит путем заноса болезненных микроорганизмов по кровеносным сосудам из присутствующих в других органах очагов поражения.

Цистит
Являет собой воспаление слизистой оболочки мочевого пузыря. На развитие болезни влияют следующие факторы:
- застой мочи;
- общее переохлаждение;
- чрезмерное употребление копченостей, разных пряностей, спиртных напитков;
- нарушение гигиенических правил;
- воспаление других органов мочевой системы;
- наличие в мочевом пузыре камней и опухолей.

Острое недержание мочи у женщин в 8 из 10 случаев спровоцировано кишечной палочкой. Другой причиной развития болезни считаются живущие на кожи стафилококки. Для борьбы с этими возбудителями применяются высокоэффективные антибиотики.
Многие заболевания почек и мочевыделительной системы довольно часто сопровождаются развитием хронической формы цистита. Во время его обострения проявляются симптомы, характерные острому недержанию мочи.
Пиелонефрит
Это бактериальное воспалительное заболевание, которое поражает одну или две почки. Это наиболее опасная инфекционная болезнь мочевыводящих путей. Пиелонефрит часто возникает во время беременности, что связано с увеличением матки и ее давлением на мочеточники. В пожилом возрасте болезнь развивается среди мужской части населения. Дело в том, что у мужчин с годами происходит увеличение предстательной железы, которая нарушает процесс оттока мочи.
Пиелонефрит бывает одно- и двусторонним, а в зависимости от причин возникновения – первичным (самостоятельное заболевание) и вторичным (как осложнение других болезней мочеиспускательной системы).
Острый пиелонефрит при первичном заболевании проявляется болевыми ощущениями в пояснице и в боках, лихорадкой, а также признаками инфицирования мочевыводящих путей. Пиелонефрит хронический в основном развивается как следствие острой формы. Болезнь диагностируют на основе результатов анализа мочи, компьютерной томографии и экстренной урографии. В случае выявления гнойного воспаления назначают длительный курс противомикробной терапии. При обнаружении камней решается вопрос об их оперативном удалении.

Почечнокаменная болезнь
По медицинской статистике это наиболее частая болезнь почек. Образованию камней и песка способствует употребление в чрезмерном количестве солей, фосфорной и щавелевой кислоты. Они со временем накапливаются, образуя кристаллы. На первых этапах болезнь никак не проявляется. Но по мере роста образований могут проявляться симптомы: пронзающая боль, мутная моча, нарушение мочеиспускания.
В большинстве случаев камни удаляются операционным путем, поэтому важно заниматься профилактикой с целью предупреждения этого опасного заболевания.
Простатит
Это наиболее распространенное инфекционное заболевание мочевыводящих путей среди мужчин. Многие страдают хронической формой болезни. Очень опасным для репродуктивной функции мужчин является воспаление придатка яичка (эпидидимит).
Болезни мочевой системы у детей
Заболевания мочевыделительной системы у детей могут возникать в любом возрасте. На развитие воспалений в значительной мере влияют такие факторы:
- токсикоз во время вынашивания малыша;
- хронические инфекции у матери;
- наследственная предрасположенность к развитию почечной патологии;
- пиелонефрит беременных.

Виды болезней у детей
В детском возрасте часто встречаются такие заболевания мочевыделительной системы:
- пиелонефрит;
- уретрит;
- цистит;
- инфекции мочевыводящих путей.
Наиболее трудно протекает пиелонефрит. У детей первого года жизни основными причинами возникновения первичного пиелонефрита являются кишечные инфекции, ОРВИ и изменение питания. Среди старших детей заболевание проявляется как осложнение кокковыми инфекциями, которые провоцируют ангину, отит, тонзиллит, вульвит, цистит и кишечные инфекции.
Вторичный пиелонефрит возникает на фоне врожденных патологий, среди которых наиболее часто диагностируется удвоение почек, их смещение, нарушения структуры мочевого пузыря, мочеточников и других органов системы.
Как распознать наличие болезни у ребенка
Заподозрить заболевания мочевыделительной системы у детей можно по определенным симптомам. При инфекциях мочевых путей ребенок жалуется на частое мочеиспускание небольшими порциями. Возможны ложные позывы, недержание мочи, боли внизу живота и спины. Иногда может повышаться температура. Моча больного ребенка мутная и с неприятным запахом.
У грудничков маме понадобится менять подгузник чаще, чем обычно. Наблюдая за ребенком можно заметить беспокойство малыша во время мочеиспускания, расстройство стула и отказ от еды.

Диагностировать заболевания мочевыделительной системы может только врач. От своевременности обращения к урологу зависит эффективность лечения. Поэтому при первых признаках болезней необходимо обратиться к специалисту.
Он назначит обследование, которое обычно включает лабораторные исследования (анализ мочи и крови) и инструментальную диагностику (УЗИ, МРТ, рентгенографию). При поражении почек выполняют функциональную пробу Реберга. Нередко для обследования почек используют биопсию, которая позволяет исследовать почечную ткань и установить точный диагноз.
Особенности лечения
Врач определяет тактику лечения заболеваний мочевой системы исходя из причин их возникновения. Нередко терапия проводится в больнице под медицинским присмотром. В зависимости от особенностей патологии, лечение может быть консервативным или хирургическим.
Больной должен пройти полное лечение, чтобы предотвратить рецидив болезни и развития хронической формы. Очень важно во время терапии соблюдать рекомендуемые врачом диеты и режимы питания. В период реабилитации используют санаторное лечение и физиотерапию.
Лечение и профилактика заболеваний мочевыделительной системы имеют успех при выполнении всех рекомендаций врача. Соблюдение правил гигиены, полное излечение острых респираторных заболеваний, своевременная терапия инфекционных болезней гарантируют предупреждение развития многих патологий.












